Туберкулез верхних дыхательных путей реферат
Туберкулёз органов дыхания.
- это инфекционное заболевание, характеризующееся образованием в поражённых тканях органов специфического воспаления и выражённой общей реакцией организма.
Возбудитель – микобактерия туберкулёза (МТ), главным образом человеческого, редко бычьего и в исключительных случаях птичьего типа. Основной источник заражения – больные люди или домашние животные, преимущественно коровы. Заражаются обычно аэрогенным путём при вдыхании с воздухом выделяемых больными мельчайших капелек мокроты, в которых содержатся МТ. Кроме того, возможно проникновение в организм инфекции при употреблении молока, мяса, яиц от больных животных и птиц. В этих случаях микробы заносятся в лёгкие или из глоточных миндалин, или по лимфатическим и кровеносным путям из кишечника. У подавляющего большинства впервые заболевших в мокроте обнаруживают МТ, чувствительные, а у 5-10% - устойчивые к различным противотуберкулёзным препаратам. В последнем случае заражение происходит от больных, которые неэффективно лечатся специфическими медикаментами и выделяют устойчивые штаммы МТ. При специальном исследовании в мокроте и в органах больных иногда удаётся обнаружить L -формы МТ, отличающиеся сравнительно небольшой вирулентностью и патогенностью, но способные при определённых условиях превращаться в типичную микробную форму.
Впервые проникшие в организм МТ распространяются в нём различными путями – лимфогенным, гематогенным, бронхолёгочным. При этом в различных органах, главным образом в лимфатических узлах и лёгких, могут образовываться отдельные или множественные туберкулёзные бугорки или более крупные очаги, для которых характерно наличие эпителиоидных и гигантских клеток, а также элементов творожистого некроза. Одновременно появляется положительная реакция на туберкулин, так называемый туберкулиновый вираж, устанавливаемый по внутрикожной пробе Манту. Могут наблюдаться субфебрильная температура тела, гиперплазия наружных лимфатических узлов, умеренная лимфопения и сдвиг лейкоцитарной формулы влево, нередко изменяются СЩЭ, а также белковые фракции сыворотки крови.
Первичный туберкулёз встречается преимущественно у детей, подростков, реже у молодых людей и крайне редко у лиц старшего и пожилого возраста, уже перенёсших ранее первичное заражение, закончившееся биологическим извлечением.
Согласно классификации, принятой в 1974 г., различают следующие формы туберкулёза органов дыхания:
первичный туберкулёзный комплекс;
туберкулёз внутригрудных лимфатических узлов;
диссеминированный туберкулёз лёгких;
очаговый туберкулёз лёгких;
кавернозный туберкулёз лёгких;
инфильтративный туберкулёз лёгких;
фибриозно-кавернозный туберкулёз лёгких;
цирротический туберкулёз лёгких;
10) туберкулёзный плеврит;
11) туберкулёз верхних дыхательных путей, трахеи, бронхов;
туберкулёз органов дыхания, комбинированный с пневмокониозами.
Первичный туберкулёзный комплекс – наиболее типичная форма первичного туберкулёза – встречается в настоящее время сравнительно редко: в лёгких определяются очаги специфического воспаления (первичный аффект) и региональный бронхоаденит. Иногда заболевание имеет скрытый характер, но чаще начинается подостро и проявляется субфебрильной температурой тела, потливостью, утомляемостью, небольшим сухим кашлем. При остром начале болезнь на первых порах протекает под видом неспецифической пневмонии с высокой лихорадкой, кашлем, болью в груди, иногда одышкой, умеренным лейкоцитозом со сдвигом лейкоцитарной формулы влево, увеличенной СОЭ. Рентгенологическая картина характеризуется появлением симптома биополярности в виде небольшого лобулярного или сегментарного фокуса, редко долевой пневмонии и группы увеличенных внутригрудных лимфатических узлов в корне лёгкого.
Наиболее чистая форма первичного туберкулёза – туберкулёз внутригрудных лимфатических узлов. Клинические проявления болезни зависят от реактивности организма, распространённости поражения лимфатических узлов.
Как у взрослых, так и у детей в части случаев увеличены шейные и подмышечные лимфатические узлы. Туберкулиновые реакции сравнительно часто, но отнюдь не всегда резко выражены. Число лейкоцитов в крови нормальное или чуть увеличено со сдвигом влево, СОЭ повышена. МТ обнаруживают редко. Рентгенологически определяют расширение корня одного, реже обоих лёгких; тень его малоструктурна, деформирована, особенно при массивном перофокальном воспалении, что типично для инфильтративного бронхоаденита. Постепенно рассасывается перифокальное воспаление вокруг корней лёгких и происходит их уплотнение. Только спустя 1 – 2 года после начала заболевания и лечения в лимфатических узлах появляются участки обызвествления. Кальцинация казеозных очагов быстрее происходит у детей, медленнее у взрослых.
При хроническом течении болезни сохраняется состояние повышенной чувствительности организма, что способствует возникновению параспецифических реакций. Так возникает картина хронически текущего и медленно прогрессирующего первичного туберкулёза, протекающего нередко под видом полисерозита, гепатолиенального синдрома и т. д. Диссеминированный туберкулёз лёгких чаще гематогенного происхождения. Источником бактериемии являются недавно образовавшиеся, а также недостаточно зажившие или активировавшиеся туберкулёзные очаги в лимфатических узлах или других органах. Процесс может развиться как форма первичного или вторичного туберкулёза. При этом наблюдаются различные его разновидности: милиарная, средне- и крупноочаговая, ограниченная или распространённая, а по течению острая, подострая, хроническая формы.
Милиарный туберкулёз – обычно генерализованный, но иногда он локализуется преимущественно в лёгких, а иногда – в отдельных их участках, например в верхушках. Различают тифоидную, лёгочную и менингеальную формы болезни. Проявляется сначала общем недомоганием, субфебрильной температурой тела, головной болью. Вскоре состояние больного резко ухудшается: лихорадка достигает 39-40 о С, одышка, тахикардия, акроционоз. Физиакальные изменения в лёгких незначительны (небольшое количество рассеянных сухих мелкопузырчатых влажных хрипов). Печень и селезёнка нерезко увеличены. Туберкулиновые робы, вначале нормергические, по мере прогрессирования процесса становятся слабовыраженными ил даже отрицательными. Лейкопения и лимфоцитоз сменяются умеренным лейкоцитозом со сдвигом влево, лимфопенией, увеличивается СОЭ. МТ в мокроте обычно отсутствует. Рентгенологически в лёгких определяются множественные очаги величиной до просяного звена, нерезко очерченные, расположенные цепочкообразно и симметрично в обоих лёгких на фоне мелкопетлистой сети воспалительно-измененной межуточной ткани. Несмотря на значительную тяжесть и остроту течения миларного туберкулёза, больные этой формой процесса при своевременном его распознании и правильном лечении могут быть полностью излечены.
Чаще наблюдается подострый диссеминированный туберкулёз лёгких, который может протекать под маской брюшного тифа, гриппа, очаговой пневмонии или затянувшегося бронхита с субфебрильной температурой тела, кашлем. В ряде случаев симптомы характерны для внелёгочной локализации процесса (поражение глотки, гортани, почек, придатков половых органов, костей и суставов). Предвестником или спутником диссеминированного туберкулёза бывает экссудативный плеврит. Физикальные изменения в лёгких незначительны – небольшое количество мелких влажных хрипов. Туберкулиновые реакции иногда резко выражены, чаще нормергические. Умеренный лейкоцитоз со сдвигом влево, СОЭ в пределах 20-30 мм/час. Рентгенологически симметрично в обоих лёгких, преимущественно в их верхних наружных отделах, обнаруживают рассеянные однотипные очаги на фоне уплотнённой грубо- или мелкопетлистой сетки. При своевременно начатой рациональной терапии подострый процесс может быть излечён.
Очаговый туберкулёз лёгких – наиболее частая форма (отмечается у 40 – 50% всех впервые выявленных больных) – может возникнуть в период первичного заражения в результате гематогенного или лимфогенного распространения инфекции; развивается также при обострении старых очагов и фиброзных рубцов, реже при экзогенной суперинфекции как проявление вторичного туберкулёза. Хрипы в лёгких при свежем очаговом туберкулезе выслушиваются лишь при прогрессировании болезни или в результате развития фиброзно-склеротических изменений в лёгких. При обострении старых очагов вокруг них выявляется зона перифокального воспаления. При затихании процесса свежие очаги рассасываются; при переходе его в хроническую форму они уменьшаются, уплотняются, а иногда образуют отдельные конгломераты; при этом возникают рубцовые изменения и плевральные сращения. При прогрессировании очаги укрупняются, сливаются между собой, возможен их распад с образованием небольших каверн.
Инфильтративный туберкулёз лёгких. Его удельный вес в общей заболеваемости туберкулёзом органов дыхания у взрослых составляет 25 – 40%. Патоморфологическим субстратом процесса является преимущественно экссудативное перифокальное воспаление вокруг старых или вновь образованных туберкулёзных очагов и в зоне интерстициально-склеротических изменений. Его развитию способствуют сахарный диабет, грипп, лечение глюкокортикоидами, массивная суперинфекция и пр. Характер и динамика тканевых реакций, а также форма и величина инфильтрата различны. Чаще всего он представляет собой бронхолобулярный фокус размером от 1,5 – 2 см и более. Но процесс может распространяться на сегмент или целую долю лёгкого.
Туберкулез верхних дыхательных путей, трахеи, бронхов
Туберкулез дыхательных путей является вторичным заболеванием и наиболее часто осложняет диссеминированный и фиброзно-кавернозный туберкулез легких. Из верхних дыхательных путей наиболее часто поражается гортань, значительно реже глотка, полость рта, нос и носоглотка.
Туберкулез гортани. Частое поражение гортани обусловлено рядом факторов, главными из которых являются: тесная анатомическая связь гортани с легкими и общая их иннервация, раздражение слизистой оболочки гортани кашлем и мокротой, частые воспалительные заболевания гортани.
До введения в практику туберкулостатических препаратов туберкулез гортани являлся вторым по частоте осложнением легочного туберкулеза, уступая первое место туберкулезу кишечника. С применением высокоэффективных противотуберкулезных препаратов частота этого осложнения резко сократилась.
Основная роль в возникновении туберкулеза гортани принадлежит выделяющейся из легких мокроте, содержащей микобактерии туберкулеза. Мокрота проникает в гортань через бронхи и трахею. Туберкулез гортани, а также бронхов и трахеи наблюдается главным образом у больных фиброзно-кавернозным туберкулезом легких. Возможен также гематогенный путь инфицирования гортани, что доказано не только результатами клинических наблюдений, но и в экспериментах на животных.
Гематогенным путем туберкулез гортани возникает преимущественно при диссеминированном туберкулезе легких.
Наиболее частым признаком туберкулеза гортани является изменение голоса: появление охриплости, а иногда и афонии, жалобы больных на сухость и першение в горле. Эти начальные симптомы возникают при поражении туберкулезом голосовых связок или задней стенки гортани. При гематогенном поражении гортани в первую очередь поражаются надгортанник и черпаловидные хрящи. В этих случаях прежде всего возникает боль при глотании.
Туберкулез гортани может протекать остро, подостро и хронически. Острое и подострое течение процесса в гортани характерно для больных диссеминированным туберкулезом легких, при котором симптомы поражения гортани могут быть первыми признаками заболевания туберкулезом.
Туберкулез гортани может быть инфильтративным, язвенным и рубцовым. Процесс может протекать с преимущественно продуктивной или преимущественно экссудативной реакцией ткани.
Применение противотуберкулезных препаратов полностью разрешило проблему лечения туберкулеза гортани. При своевременной диагностике и правильном лечении можно достигнуть клинического выздоровления при туберкулезе гортани в сравнительно короткие сроки (в первые 4—6 мес) у всех больных.
Туберкулез трахеи и бронхов. Осложнением легочного туберкулеза, главным образом деструктивных форм его и первичного туберкулеза, является туберкулез трахеи и бронхов. У больных туберкулезом легких, выделяющих мокроту с большим количеством микобактерий туберкулеза, создаются наиболее благоприятные условия для поражения отводящих (дренирующих), сегментарных и главных бронхов. Предрасполагающими к заболеванию факторами могут быть неспецифические воспаления бронхов. В ряде случаев туберкулез бронха возникает в результате перехода воспалительного процесса с казеозно измененных внутригрудных лимфатических узлов на стенку бронха. В последнем случае может сформироваться бронхолимфатический свищ, имеющий большое значение в патогенезе и терапии легочного туберкулеза.
По патоморфологическим признакам туберкулезное поражение трахеи и бронхов, так же как и туберкулез гортани, может быть инфильтративным, язвенным и рубцовым. Процесс может осложняться стенозом трахеи и бронхов различной степени выраженности и бронхолимфатическими свищами. В связи с более своевременной диагностикой туберкулеза легких и эффективным лечением число больных с язвенным поражением бронхов в настоящее время значительно уменьшилось.
Для поражения туберкулезом бронхов характерны следующие признаки: упорный, приступообразный кашель, который беспокоит больного днем и ночью, кашель сопровождающийся выделением небольшого количества мокроты и не прекращающийся при приеме противокашлевых средств; неприятные ощущения жжения, а также боли в области грудины, чаще с одной стороны, и боли между лопатками; одышка при отсутствии прогрессирования туберкулезного процесса в легких, свистящий шум и писк, выслушиваемые около позвоночника на уровне III — V грудных позвонков и около грудины, и шумное дыхание (при стенозе бронха); появление уровня жидкости в каверне, изменение ее размеров (то уменьшение, то увеличение) на рентгенограммах, сделанных через небольшие интервалы. Начальные поражения бронхов могут протекать с весьма скудной симптоматикой или бессимптомно и обнаруживаются только при трахеобронхоскопии, которую рекомендуется производить у всех больных с кавернами в легких, при первичном туберкулезе, а также при подозрении на туберкулез бронхов. Туберкулез бронхов значительно утяжеляет течение легочного туберкулеза и усложняет его лечение, поэтому необходимо своевременное распознавание этого осложнения.
Наиболее важным методом диагностики туберкулеза трахеи и бронхов является в настоящее время трахеобронхоскопия. Повторная трахеобронхоскопия может быть применена с лечебной целью при туберкулезе трахеи и бронхов и неспецифических эндобронхитах, при послеоперационных ателектазах, при абсцессах и бронхоэктазах, осложняющих туберкулез легких.
Лечение туберкулеза бронхов проводят антибактериальными препаратами по общепринятой методике с добавлением местного их применения — интратрахеобронхиального введения лекарственных средств.
Кроме специфического лечения, применяют прижигание трихлоруксусной кислотой патологически измененных участков на стенке бронха, а также скусывание грануляций. Местное лечение способствует быстрой ликвидации процесса и во многих случаях предотвращает развитие рубцовых изменений в бронхе или трахее, которые нередко способствуют образованию стеноза.
Существует несколько способов интратрахеобронхиального введения лекарственных веществ. Наиболее распространенным и доступным является введение растворов химио-препаратов гортанным шприцем через голосовую щель и ингаляции аэрозолей. Введенное в трахею и бронх лекарственное вещество оказывает прежде всего местное действие. Кроме того, всасываясь, препарат оказывает и общее действие на организм. Введение лекарственных средств с помощью гортанного шприца, как правило, производят после небольшой анестезии верхних дыхательных путей. Для анестезии целесобразно использовать 0,25% раствор дикаина, разведенный в 10% растворе новокаина. Под контролем гортанного зеркала 0,5 мл этой смеси орошают голосовые связки и 1— 1,5 мл вводят во время вдоха в трахею и бронхи. Если введение производят в положении больного сидя, то его необходимо наклонить в правую или левую сторону в зависимости от локализации туберкулезного процесса. Если поражение локализуется в верхнедолевых бронхах, введение производят в положении больного лежа на больной стороне с приподнятым ножным концом кровати или кушетки.
После анестезии вводят необходимое лекарственное средство.
При туберкулезе для интратрахеобронхиальных введений используют стрептомицин в дозе 0,25—0,5 г, 5% или 10% раствор салюзида (4—6 мл), 5—10% раствор изониазида (4—6 мл). В последние годы стали широко использовать 2% раствор солютизона (2—3 мл), относящегося к производным тиосемикарбазонов; препарат эффективен при туберкулезе и хорошо переносится больными.
В трахею и бронхи можно также вводить канамицин (0,25—0,5 г), флоримицин (250 000—500 000 ЕД),этионамид (150 мг). Эти препараты, так же как стрептомицин, растворяют в 2—4 мл 0,5% раствора новокаина. Перечисленные препараты применяют каждый в отдельности или в комбинации один с другим, например стрептомицин с салюзидом или изониазидом. Нецелесообразно комбинировать салюзид с изониазидом, так как эти препараты относятся к одной химической группе. При наличии у больного туберкулезом катарального трахеобронхита противотуберкулезные препараты хорошо сочетать с антибиотиками широкого спектра действия (пенициллин, мономицин и т. д.). Нередко используют также фурацилин (1 :5000), фурагин (1 : 13 000). При выборе лекарственных средств для местного лечения необходимо учитывать имеющуюся устойчивость микобактерий туберкулеза к тем или иным препаратам, а также характер общей терапии больного.
Интратрахеобронхиально лекарственные средства вводят ежедневно. Общее количество введений зависит от переносимости их больным, а также от результатов лечения. В среднем на протяжении курса лечения проводят 40—60 введений.
Лекарственные средства могут применяться также в виде ингаляций аэрозолей. Для аэрозольных ингаляций используют те же препараты и в тех же дозировках, что и при интратрахеобронхиальных введениях.
При успешном лечении туберкулеза трахеи и бронхов в большинстве случаев язвы эпителизируются, а инфильтраты ликвидируются, не оставляя после себя никаких следов. Однако возможен и другой исход, когда инфильтрат фиброзно уплотняется, т. е. происходит фиброзная трансформация инфильтрата с образованием стеноза бронха той или иной степени.
Язвы иногда заживают с образованием рубцов. В большинстве случаев это единичные, поверхностные, беловатые рубчики.
Туберкулез носа. Туберкулез носа наблюдается сравнительно редко, преимущественно в молодом возрасте, чаще у женщин. Туберкулезные микобактерии могут попасть в нос по лимфатическим и кровеносным путям. В редких случаях инфекция внедряется через трещины слизистой оболочки носа. Туберкулез в носу проявляется в виде инфильтрата или язвы; если инфильтрат принимает опухолевидную форму, то говорят о туберкуломе. Распад туберкулезных бугорков на поверхности слизистой оболочки ведет к образованию изъязвлений. Помимо носовой перегородки, туберкулезные изменения встречаются иногда на нижней и реже на средней раковине. Субъективные симптомы в начальной стадии мало выражены, по мере увеличения инфильтратов отмечается затруднение носового дыхания. После распада инфильтратов и образования язв появляются выделения, которые могут быть слизисто-гнойными, вязкими или чисто гнойными, иногда окрашенными кровью. Засыхающие корки затрудняют носовое дыхание и вызывают зуд в носу. При насильственном удалении корок можно вызвать кровотечение и обнажить характерную туберкулезную язву слизистой оболочки. Диагноз не труден при наличии других туберкулезных очагов. В отличие от сифилиса туберкулез обычно поражает только хрящевую часть носовой перегородки, в то время как третичный сифилис поражает также и костную часть. Сифилитические заболевания вследствие некроза кости сопровождаются сильным запахом и болями в области носа, которых не бывает при туберкулезе носа. При туберкулезном периостите носовых костей или лобного отростка верхней челюсти (что встречается весьма редко) наблюдаются жалобы на боли. Клиническая картина туберкулеза носовой полости и рака иногда настолько схожа, что правильный диагноз может быть поставлен лишь после гистологического исследования. Туберкуломы могут быть смешаны с саркоматозным новообразованием; в таких случаях диагноз устанавливают также на основании биопсии.
Туберкулез полости рта. Первичное инфицирование слизистой оболочки возможно только при условии ее повреждения. На месте внедрения инфекции возникает инфильтрат без острых воспалительных изменений, который через 8-20 дней изъязвляется. Появление язвы, чаще на языке, деснах, губах, сопровождается увеличением подчелюстных лимфатических узлов. Язвы увеличиваются до I 1,5 см, дно и края их уплотнены, покрыты грязно-серым налетом. Реакция Пирке положительная на 2-4-й неделе заболевания, этой формой чаще страдают маленькие дети. Вторичное поражение слизистой оболочки туберкулезом представляет собой проявление общего туберкулеза с очагами в различных органах и тканях. Может проявляться в форме туберкулезной волчанки и милиарно-язвенного туберкулеза. При туберкулезной волчанке характерно появление симптомов на коже лица, красной кайме губ и в полости рта. Процесс в полости рта начинается с возникновения в сосочковом слое мелких бугорков, из-за чего слизистая оболочка становится негладкой. Затем бугорки распадаются, образуются отдельные язвы, которые сливаются в более крупную язву чаще всего на щечных поверхностях и на языке. Язвы покрыты желто-красным налетом, края их мягкие, безболезненные. На дне язв имеются папилломатозные образования, скопления туберкулезных палочек. При милиарно-язвенном туберкулезе бугорковая стадия очень быстро переходит в язвенную. Образуются точечные язвы, которые быстро увеличиваются и сливаются, образуя язвы диаметром до 2,5 см. Они имеют неправильную форму с изъеденными и подрытыми краями с незначительным воспалением окружающей слизистой оболочки. На дне и по краям язвы иногда можно видеть милиарные бугорки желтого цвета (зерна Треля). Туберкулезные язвы необходимо дифференцировать с сифилитическими и раковыми поражениями. Поставить диагноз помогают лабораторные исследования на наличие возбудителей туберкулеза, бледной спирохеты и серологические реакции Вассермана, РИФ, а также гистологические данные. Лечение. Основное лечение должен проводить фтизиатр в туберкулезном диспансере или стационаре. Стоматолог этого подразделения проводит симптоматическую терапию: обучает больного гигиеническому уходу за полостью рта. Обрабатывает изъязвленную слизистую оболочку, используя 0,02% раствор хлогексидина, ферменты (трипсин, химотрипсин). На пораженные участки делает аппликации эмульсий и мазей, содержащих антибиотики, фтивазид и другие противотуберкулезные препараты. Санацию проводят в период ремиссии заболевания. Стоматологические инструменты должны обрабатываться и стерилизоваться с особой тщательностью.
Волгоградский государственный медицинский университет
Преподаватель: Таипов Ильянс Михайлович
Цирроз легких — это разрастание в них соединительной ткани в результате заживления патологического процесса. В последние годы многие клиницисты подчеркивают, что массивное лечение антибиотиками способствует образованию цирроза. Цирроз развивается чаще всего при хронических фиброзно-кавернозных формах и при хроническом гематогенно-диссеминированном туберкулезе. Однако туберкулёзный лобит и плеврит также могут быть источником цирроза. В толще цирротических поражений могут сохраняться щелевидные или более крупные каверны, а также казеозные очаги, окруженные плотным валом склероза и скрытые под пластами цирроза. Hаличие таких остаточных явлений подтверждается бациллемией и послойными томограммами.
При циррозе в процесс склерозирования и фиброзного перерождения вовлекаются бронхи, которые изменяют свои физиологические направления, деформируются, местами суживаются или облитерируются. Это придает циррозу некоторые характерные рентгенологические особенности.
Цирроз может быть односторонним, двусторонним и диффузным. Легкое, поражаемое циррозом, постепенно уменьшается в объеме, плевра над ним утолщается. Легкое пронизано грубоволокнистой соединительной тканью, сосуды легкого частью облитерируются, частью расширяются. В пораженных участках могут образоваться буллы и бронхоэктазы. Meнее пораженные и здоровые участки легких эмфизематозно pacширяются.
· цирротический туберкулез с ограниченным поражением легочной ткани (как правило, верхние два сегмента, с деформацией, отсутствием каверны). Такие больные, как правило, хорошо себя чувствуют, ничего их не беспокоит. У таких больных годами, десятилетиями клинических проявлений рецидива нет. Такие больные эпидемически опасны, если они тем более находятся в семье. Но выделяют микобактерии в малом количестве. В ряде случаев эта форма, на фоне ОРЗ или стресса, начинает часто рецидивировать.
· цирротический туберкулез с частыми рецидивами: больной начинает лихорадить (лихорадка, как правило субфебрильная), проявляется синдром интоксикации, который чаще всего проявляется тем, что больной теряет в весе. Больной быстро обезвоживается, худеет и процесс, в связи с частым рецидивированием начинает прогрессировать и фиброзная ткань захватывает половину легкого, целое легкое. Нередко поражается второе легкое, за счет бронхогенного обсеменения. Неизбежно, в обязательном порядке формируются бронхоэктазы.
· цирротический туберкулез с бронхоэктазами. Эти больные тяжелы, порой обильные бактериовыделителей (за сутки могут выделить до 1 л мокроты). Больной истощается, высоко лихорадит. Такие больные крайне тяжелые. Бронхоэктазы обширные, вторично инфицируются и очень трудно поддаются лечению. В данном случае хирургические методы лечения применить нельзя (при пульпонэктомии одного легкого в другом легком развивается моментально туберкулез). Эти больные обречены.
· цирротический туберкулез - разрушенное легкое (легкие). Это формируется в процессе длительного, постоянного прогрессирования процесса с развитием фиброзной ткани. При этом наблюдается легочно-сердечная недостаточность. Однако анасарки при такой сердечно-легочной недостаточности практически не наблюдается, так как эти больные постоянно лихорадят, а лихорадка всегда приводит к обезвоживанию. Поэтому в лечении таких больных необходимо проводить инфузионную терапию.
· 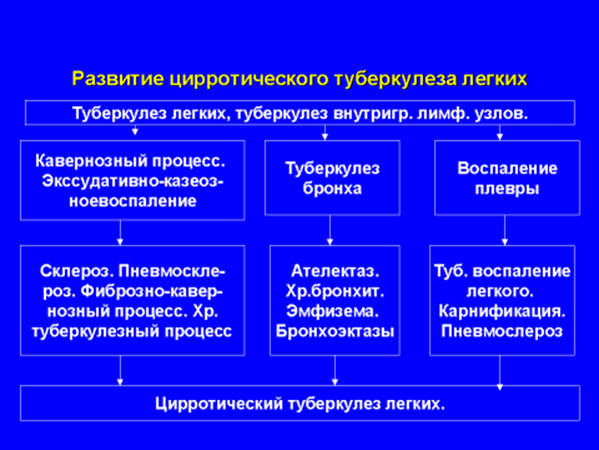
Патологическая анатомия и патогенез
Цирротический туберкулез легких возникает в результате длительно протекающих фиброзно-кавернозных форм, характеризуется массивным, диффузного характера разрастанием соединительной ткани с деформацией легочной ткани и развитием бронхоэктазов. Каверны отсутствуют или имеют вид узких щелевидных полостей. При значительном объеме склеротических изменений развиваются гипертония малого круга кровообращения, легочное сердце и легочно-сердечная недостаточность. К основным осложнениям относятся также амилоидоз и тромбоэмболия легочной артерии.
В анамнезе больных отмечается длительно протекавший туберкулез легких, нередко повторно леченный массивными дозами антибиотиков. К моменту обследования основные жалобы сводятся к нарушению функции внешнего дыхания сердечно-сосудистой недостаточности в виде одышки и ceрдцебиений как в покое, так и при физической нагрузке.
Осмотр больного выявляет резко нарушенную статику верхнего отдела туловища. При одностороннем циррозе на стороне поражения обращает на себя внимание западение грудной клетки, опущение плеча, выраженный сколиоз грудного отдела позвоночника, сужение межреберных пространств.
При двустороннем циррозе наблюдается двустороннее падение над- и подключичных ямок, в деформации грудной клетки нет такой асимметрии, как при одностороннем циррозе. Рентгенологически отмечается высокое стояние корня легких. При диффузном пневмосклерозе все симптомы формации менее выражены. При дыхании происходит отставание пораженной стороны грудной клетки, при симметтричном поражении — малая экскурсия обоих легких.
Перкуторно обнаруживается выраженная тупость в участках цирроза, чаще в верхних полях. Аускультативно можно отметить бронхиальное дыхание и небольшое количество мелких, иногда звучных хрипов. Нередко устанавливается диффузный бронхит.
При одностороннем циррозе, развившемся из лобита, средостение смещается в сторону поражения, корень легкого подтянут вверх и кнаружи и стоит значительно выше, чем в норме.
Рентгенологическая картина цирроза весьма типична. Рентгенологическая картина сходна с изменениями при фиброзно-кавернозном туберкулезе, следствием которого часто и является цирроз легкого Цирроз обычно захватывает одну или несколько долей, нередко бывает двусторонним. Рентгенологически определяются признаки фиброза и сморщивания, как при фиброзно-кавернозном туберкулезе, однако без каверн. Нередко можно видеть, особенно на томограммах, множественные округлые просветления в сморщенных отделах — бронхоэктазы и буллы. Для них характерны тонкие стенки, отсутствие оттока к корню. Но иногда трудно отличить бронхоэктатические и буллезные образования от каверны. Поэтому при циррозах нужно особенно тщательно искать микобактерии туберкулеза в мокроте.
Течение цирроза медленное, хроническое, длящееся годами. Постепенно развивается хронический бронхит, образуются бронхоэктазы, накапливается большое количество слизисто-гнойной мокроты. Характерным симптомом является не обильное, но часто повторяющееся кровохарканье. Эмфизема легких обнаруживается в нижних долях при циррозе верхних долей. При циррозе, развивающемся из гематогенно-диссеминированного туберкулеза, эмфизема носит диффузный характер и является преобладающим симптомом заболевания.
Наблюдаются значительные изменения со стороны сердца. Отмечается гипертрофия мышц сердца, усиление второго тона на легочной артерии. При прогрессировании цирроза появляется сердечно-сосудистая недостаточность. Границы сердца расширяются, тоны его становятся глухими. Одышка усиливается иногда до крайних пределов недостатка воздуха, появляется цианоз.
При циррозах, развившихся из лобитов, в течение длительного хронического процесса может возникнуть вспышка. Чаще всего это происходит при наличии каверны. Кровохарканье или аспирационное обсеменение может привести к свежему инфильтрату с распадом. Вспышка процесса и бронхогенное обсеменение резко меняют картину болезни, особенно у стариков, и ведут к развитию экссудативно-пневмонического процесса с тяжелым прогнозом. Чаще же всего при циррозах больные, излеченные от туберкулеза, погибают от тяжелого его осложнения — сердечно-легочной недостаточности.
Лечение цирроза легких в основном симптоматическое, имеющее целью поддержание сердечной деятельности и уменьшение кислородного голодания. Длительное пребывание в сухом климате благотворно действует на бронхит, эмфизему, поэтому больным рекомендуется санаторное лечение и даже переезд на постоянное жительство на южные курорты, типа Южного берета Крыма.
В некоторых случаях может быть рекомендовано хирургическое лечение, в частности больным с односторонним циррозом и выделением МБТ.
В результате длительного течения цирроза, возникшего после туберкулеза легких, а также вследствие весьма характерной клинической картины диагноз цирроза, не затрудняет врачей.
Редко встречается туберкулёз гортани: отмечаются сухость, першение и жжение в горле, утомляемость и осиплость голоса, боль – самостоятельная или при глотании. При сужении голосовой щели в результате инфильтрации, отёка или рубцов возникает затруднённое стенотическое дыхание. Диагноз туберкулёза гортани устанавливают при ларингоскопии. Туберкулёз трахеи наблюдается крайне редко; проявляется упорным, надсадным громким кашлем, болью за грудиной и одышкой. Диагноз устанавливают при ларинготрахеоскопии.
Читайте также:


