Лимфоузлы под мышками воспаляются при туберкулезе
При лимфоаденопатии особо впечатлительные люди сразу подозревают у себя страшные болезни. Развеиваем страхи и рассказываем, почему воспаляются лимфоузлы.

Когда воспаляются (увеличиваются) лимфоузлы — это лимфоаденопатия. Она у многих вызывает тревогу. А особо чувствительные и впечатлительные люди сразу подозревают у себя страшные болезни и даже рак.
Что такое лимфа и зачем она нужна?
Лимфа — это жидкость, которая вымывает мёртвые клетки организма, а также бактерии, токсины и вирусы.
Всего в теле больше 500 лимфатических желёз или лимфоузлов. В системе они играют роль насосов — заставляют лимфу двигаться по лимфотокам. А лимфоциты (защитные белые кровяные тельца), из которых состоит лимфа, защищают кровеносную систему и не пускают туда бактерии, вирусы и раковые клетки.
Где располагаются лимфоузлы?
| Часть тела | Где находятся? |
| Верхние конечности | — под мышками, — на локтях. |
| Голова | — в районе ушей, — под челюстью. |
| Грудная клетка | — в области трахеи и бронх, — около грудины, — между рёбер. |
| Шея | — в передней части шеи, как на поверхности, так и глубоко. |
| Таз | — в районе крестца, — подвздошной кости. |
| Нижние конечности | — в паху, как на поверхности, так и в глубине, — под коленями. |
| Брюшная полость | — в области печени, — желудка, — внутренних половых органов у женщин. |
Почему воспаляются лимфоузлы?
То есть воспаление лимфоузлов — это не самостоятельное заболевание, а скорее сигнал, который подаёт организм, когда в нём что-то идёт не так.
В зависимости о того, какие лимфоузлы воспаляются, можно довольно точно определить, где проблема. Этим пользуются врачи, чтобы подтверждать некоторые диагнозы.
Симптомы
Если лимфатический узел увеличился, но температура не повысилась, при надавливании не возникает болевых ощущений, а общее состояние не ухудшилось, значит всё в порядке — просто этот лимфоузел работает активнее других. Это проходит.
Хуже, если вы при лимфаденопатии ощущаете слабость, болят уши, горло или голова, аи температура поднялась. Сходите к терапевту. Если причина воспаления в простуде или гриппе, он поможет их вылечить или отправит к другому специалисту. Например, к стоматологу, если вдруг проблема в кариесе. Избавитесь от заболевания-источника, и лимфатические узлы вернутся к нормальному состоянию.
Но бывают случаи, когда воспалившиеся лимфоузлы причиняют серьёзный дискомфорт и даже представляют опасность для жизни. Вот в этом случае нужно бить тревогу и бежать к врачу.
- общая слабость и чувство недомогания;
- высокая температура;
- болит во рту, в горле, ушах и голова в целом;
- заложен нос;
- есть проблемы с дыханием, сложно глотать;
- через две недели лимфоузла не вернулись в обычное состояние.
- в лимфоузле начался гнойный процесс, из-за чего кожа над ним покраснела и стала горячей;
- лимфоузлы воспалились сразу в нескольких местах;
- узел не перемещается, если на него нажать;
- есть гипергидроз, непроходящая лихорадка, потеря веса без причины.
А вот если узлы воспалились, а признаков простуды или инфекции нет, это плохо. Проблема может быть в аутоиммунном заболевании или онкологии.
Как помочь себе до посещения врача?
Уже записались на приём к врачу, но хочется как-то облегчить своё состояние уже сейчас? Вот несколько простых советов:
- Выпейте обезболивающее, чтобы сбить температуру и немного снять боль. Лучше на основе парацетамола. С аспирином и ибупрофеном нужно быть осторожнее — их нельзя давать их детям и людям, у которых есть проблемы со свёртываемостью крови, без консультации врача.
- Отдохните — это поможет быстрее справиться с болезнью. Возьмите больничный или отгул, если есть такая возможность.
И помните — самолечение это всегда плохо. Лучше обратитесь за помощью к квалифицированному специалисту.
Лимфатическая система - одна из самых сложных и хитро устроенных систем человека.
Ее основное предназначение состоит в том, чтобы своим напором смывать в лимфатические капилляры отмершие клетки организма, а также бактерии, вирусы и токсины, попавшие в организм с пищей, водой и воздухом.
Всегда на страже
В теле человека насчитывается более 500 лимфатических узлов.
Эти крохотные железы являются как бы промежуточными насосными станциями на пути движения лимфы и в то же время - фильтрующими элементами. Они выполняют обязанности часовых, самоотверженно охраняющих наш организм от посягательств различных вредоносных вирусов и бактерий.
В качестве санитаров этой системы выступают защитные белые тельца (лимфоциты), которые в огромном количестве хранятся в лимфоузлах и не пускают патогенные микроорганизмы, а также раковые клетки в кровеносную систему, сдерживая развитие болезни.
Если "врагов" оказывается слишком много и обычное число лимфоцитов с ними не справляется, белые кровяные тельца начинают активно размножаться, чтобы ликвидировать инфекцию. Такая нагрузка сказывается на состоянии лимфоузлов: они увеличиваются, твердеют, над ними появляется покраснение кожи и возникают болевые ощущения. На медицинском языке это явление называется лимфаденитом.
Так что воспаление лимфоузлов - это не самостоятельное заболевание, а сигнал тревоги, свидетельствующий о том, что в организме что-то не в порядке. Причем в зависимости от того, какие лимфатические узлы воспалены, можно достаточно точно определить, где и какой именно инфекционный процесс возникает.
Дело в том, что лимфатические железы сконцентрированы группами в определенных областях тела и каждая группа отвечает за свои участки организма. Увеличение лимфатических узлов в том или ином месте свидетельствует о неблагополучии в той зоне, которую "обслуживает" узел. Вот что подсказывает нам это "узелковое письмо" организма:
Шейные и подчелюстные узлы набухают при простуде, гриппе, инфекционных заболеваниях горла и уха.
Воспаление нижнечелюстных лимфатических узлов может говорить о заболевании зубов или полости рта.
Увеличенные узлы на шее порой оказываются единственным симптомом токсоплазмоза - болезни, которой можно заразиться от зверей или при употреблении недоваренной свинины.
Бугорок, ощущаемый под мышкой, может свидетельствовать о воспалительном процессе в молочной железе.
Увеличение локтевых лимфатических узлов оказывается признаком инфекции на кисти или предплечье.
Узлы в области паха увеличиваются при воспалительном заболевании нижних конечностей, проблемах с желудочно-кишечным трактом, а также при воспалительных процессах в половых органах.
Реакция лимфатических узлов в брюшной полости может свидетельствовать об обострении аппендицита.
Есть инфекции, которые вызывают воспаление нескольких групп лимфоузлов. К ним относятся, например, туберкулез, тиф, некоторые заразные кожные заболевания, краснуха, ветрянка, инфекционный мононуклеоз, артрит, красная волчанка и другие.
По некоторым данным, СПИД также может являться одной из причин, провоцирующих комплексное воспаление лимфатических узлов.
Это явление может стать индивидуальным ответом организма у гиперчувствительных людей на некоторые медикаменты.
Чаще всего увеличение лимфоузлов связано с инфекцией, но иногда (пусть и в достаточно редких случаях) оно свидетельствует об опухолевом поражении. И уже одно это обстоятельство не должно позволять относиться к воспалению лимфатических узлов легкомысленно. Ведь диагностика онкологических заболеваний на ранней стадии может стать залогом успешного лечения. Каждый, даже самый маленький узелок, если он воспален больше, чем две недели, следует показать врачу. Если специалиста что-то насторожит, он назначит дополнительные исследования, чтобы поставить правильный диагноз.
Как правило, воспаление лимфоузлов сопровождается такими симптомами:
увеличение размеров (воспалившиеся узелки выпирают из-под кожи, достигая размеров горошины, маслины, а иногда и грецкого ореха);
болевые ощущения в лимфоузлах;
общее недомогание, слабость;
В таком состоянии лимфоузлы могут находиться от нескольких дней до нескольких недель.
После того как инфекция побеждена, они должны вернуться к нормальному состоянию, то есть стать незаметными и неощутимыми. Если же эти симптомы становятся более выраженными, кожа в районе лимфоузла краснеет, появляется сильная боль, значит, начался гнойный процесс.
В этом случае может понадобиться срочное хирургическое вмешательство, пока в гнойный процесс не вовлеклись соседние участки.
Как правило, воспаление лимфоузлов протекает тем тяжелее, чем ярче выражена вызвавшая его инфекция.
Однако нередко увеличение лимфатического узла может быть абсолютно безболезненным и внешне, казалось бы, совершенно не связанным с каким-либо заболеванием. Это свидетельствует о скрыто протекающей инфекции или о том, что лимфатический узел успел обезвредить вредоносного микроба до появления начальных признаков патологии.
Поскольку воспаление лимфоузлов - явление вторичное, а не самостоятельное заболевание, то нет особого смысла его лечить. Исключение составляют лишь гнойные лимфадениты.
Воспаленный лимфоузел нельзя греть, массажировать или воздействовать на него каким-либо другим способом. Прежде всего следует избавиться от первопричины, вызвавшей лимфаденит. Но не самостоятельно, а с помощью врача.
Появление заложенности носа, насморка и кашля - тоже показатель нагрузки на лимфу. Перед тем как попасть в кровь, она должна сбросить остатки токсинов и делает это через слизистые оболочки, кожу. Поэтому нельзя мешать ей, долго спасаясь от насморка сосудосуживающими каплями.
Может нарушить работу лимфоузлов и дезодорант, который перекрывает выход поту и ядам из организма. При постоянном применении таких средств яды будут скапливаться в этой зоне, постепенно пропитывая близлежащие ткани.
Печень, которая очищает организм от токсинов, полноценно включается в работу только в ночное время. Поэтому и не стоит много есть на ночь, чтобы не мешать организму обезвреживать яды, полученные днем.
Помогают улучшить работу лимфосистемы хорошо известные в народе процедуры: парная баня с веником и обильное питье чая со смородиновым листом.
Лимфатические узлы относятся к органам иммунитета.
Роль лимфатических узлов:
Барьерная. Лимфоузлы (ЛУ) – это “первая линия обороны” на пути проникновения различных чужеродных агентов в организм ребенка. Закономерной реакцией на это “знакомство” является увеличение лимфатических узлов.
Фильтрационная. В ЛУ оседают различные вещества, микробные клетки, частички собственных тканей организма.
Родители очень часто увеличенные лимфоузлы называют “желёзками”.
Сам по себе лимфатический узел – это овальное образование небольшого размера (несколько миллиметров в диаметре). Снаружи он покрыт специальной капсулой из соединительной ткани, а внутри разделен перегородками на отдельные секции. Расположены эти элементы системы иммунитета группками по всему организму в местах слияния нескольких лимфатических сосудов. У новорожденных детей капсула лимфатических узлов еще очень нежная и тонкая, поэтому их трудно прощупать под кожей. К годовалому возрасту лимфоузлы уже можно прощупать почти у всех здоровых детей.
Максимальное число лимфатических узлов появляется к 10 летнему возрасту. У взрослого человека общее количество их составляет 420-460.
Оценку размеров и состояния лимфатических узлов проводится с помощью ощупывания. При этом необходимо прощупывать лимфоузлы во всех группах (а их 15) – от затылочных до подколенных. При значительном увеличении лимфатических узлов родители или ребенок могут сами обратить внимание на этот симптом. При воспалении лимфоузла (лимфадените) за счет появления боли дети четко указывают локализацию процесса.
В норме у здоровых детей обычно прощупывается не более трех групп ЛУ.
Не должны прощупываться:
- подбородочные;
- надключичные;
- подключичные;
- грудные;
- локтевые;
- подколенные лимфатические узлы.
Признаки нормального состояния лимфатических узлов:
- их размер не превышает диаметра мелкой горошины,
- они единичные,
- мягкой эластичной консистенции.
- подвижные,
- не соединены с кожей и между собой (врачи говорят “не спаяны”),
- безболезненные.
Увеличение размеров ЛУ с изменением их консистенции называют лимфаденопатией, количественное увеличение ЛУ – полиаденией (от aden- железа, так как ранее ЛУ ошибочно считали железами).
Причины увеличения лимфатических узлов у детей:
- инфекции;
- опухолевые процессы;
- особое нарушение обмена веществ, которое называют “болезнями накопления”.
Локальное (регионарное) изолированное увеличение лимфоузлов всегда обусловлено изменениями в соответствующей зоне (регионе) тела, от которой поступает лимфа.
Во всех случаях необычного локального увеличения лимфоузлов необходимо тщательное обследование ребенка для определения, насколько произошла генерализация (распространение) процесса.
Этапы диагностики при изолированном увеличении лимфоузлов:
Клиническая диагностика. Она заключается в том, что вначале врач ставит диагноз по жалобам ребенка или родителей, клиническим данным и результатам исследования крови, мочи, рентгена и т.д.
Туберкулинодиагностика. Необходима для исключения вероятности туберкулеза.
Специальные (серологические) исследования крови (проводят при подозрении на другую инфекцию).
Обычно при изолированном увеличении какой-либо группы ЛУ назначают антибактериальные средства на 8-10 дней. Улучшение состояния ребенка и уменьшение припухлости ЛУ расценивают как подтверждение бактериальной природы заболевания.
Биопсия лимфатического узла или его пункция с исследованием ткани лимфоузла под микроскопом. Проводится в самых сложных диагностических случаях.
Особенности поражения лимфоузлов в отдельных зонах:
Увеличение затылочных лимфатических узлов: обнаруживают при воспалительных процессах волосистой части головы (гнойная сыпь, фурункулы, остеомиелит костей свода черепа, грибковое поражение). При краснухе, помимо затылочных, увеличивают в меньшей степени и другие группы ЛУ.
Увеличение околоушных лимфатических узлов: характерно для воспаления среднего и наружного уха, гнойного воспаления волосистой части головы (пиодермия), вшивости, фурункулеза. Нередко эти группы ЛУ реагируют на инфицирование аллергической сыпи при атопическом дерматите и экземе, особенно при локализациии ее за ушами.
Увеличение лимфатических узлов за углом нижней челюсти и по ходу задних мышц шеи. Развивается при воспалительных процессах в носоглотке или после них: ангины, инфекционный мононуклеоз (как проявление генерализованного процесса), при хроническом тонзиллите и аденоидных разрастаниях, при туберкулезе миндалин.
Увеличение лимфатических узлов за углом нижней челюсти и в срединном треугольнике шеи: тяжелые формы ангины, скарлатина. При дифтерии миндалин происходит симметричное увеличение ЛУ до размеров яблока. При этом они эластичные, болезненные. Развивается отек окружающих тканей с увеличением размеров шеи. В случае тяжелого течения ангины может развиться острое воспаление ЛУ – лимфаденит и даже его гнойное поражение. При болезни кошачьей царапины (вызывает особый микроорганизм) может увеличиваться данная группа ЛУ. Сочетание ангины, лимфаденита и шелушения ладоней и стоп характерно для стрептококковой инфекции (стрептококковая ангина, скарлатина). Еще несколько причин реакции этой группы ЛУ: синдром Кавасаки (сочетается с поражением глаз, кожи, коронарных артерий, температурой, сыпью), токсоплазмоз, опухоли крови и лимфосистемы (болезнь Ходжкина – лимфогранулематоз, неходжкинская лимфома - лимфосаркома).
Увеличение лимфатических узлов в боковом треугольнике шеи может быть признаком инфекции в полости носоглотки, туберкулеза лимфатических узлов, опухолей.
Увеличение лимфатических узлов в подбородочной зоне развивается при абсцессе в участках челюсти, при поражении передних зубов – резцов, стоматите, воспалении нижней губы.
Увеличение подчелюстных лимфатических узлов характерно для воспаления челюсти из-за поражения зубов, стоматита и гингивита (воспаления десен). После лечения антибиотиками ЛУ уменьшаются и восстанавливают свою подвижность при ощупывании.
Увеличение подмышечных лимфатических узлов наступает при инфекционных заболеваниях различной причины в области руки и плеча (гнойное поражение кожи, ветряная оспа). Одностороннее увеличение ЛУ может развиться после вакцинации или повреждения руки, при болезни кошачьей царапины.
Увеличение локтевых лимфатических узлов является признаком инфекции на кисти или предплечье.
Увеличение паховых лимфатических узлов указывает на инфекцию на нижних конечностях с локализацией ее в костях, мышцах или на коже. Данный симптом появляется при воспалении суставов, при тяжелом течении пеленочного дерматита, при фурункулезе в ягодичной области, воспалении половых органов, после вакцинации БЦЖ при введении вакцины в область бедра. Причем, изолированное увеличение ЛУ на протяжении 3 месяцев после БЦЖ является нормальным, а более длительное сохранение симптома расценивают как косвенный признак снижения активности иммунной системы или высокой вирулентности прививочного материала, либо как индивидуальную особенность реактивности ребенка. При биопсии таких ЛУ могут обнаруживать большое число клеток крови, которые называются макрофагами. После БЦЖ ЛУ могут пропитываться известью и прощупывать через тонкую кожу на протяжении многих лет. В случае проникновения инфекции через кожу ноги при болезни кошачьей царапины также реагирует группа паховых ЛУ.
Частые ранения кожи ног и стоп, инфицирование этих ранок у детей дошкольного и школьного возраста приводят к тому, что у большинства из них в паховой области четко прощупываются значительно увеличенные ЛУ. Таких детей не считают больными при отсутствии других признаков патологии.
Очень много заболеваний начинаются с увеличения ЛУ в какой-либо одной зоне, а затем ЛУ увеличиваются практически во всех группах. Такая картина наблюдается при гриппе, кори, краснухе, инфекционном мононуклеозе, вирусной пневмонии, вирусном гепатите, распространенной экземе, врожденном сифилисе, токсоплазмозе и т.д.
Кроме ЛУ, приподнимать кожу и прощупываться под кожей могут и другие образования. Одна из причин этого - лимфангиома (родителям более знакомо близкое образование из кровеносных сосудов - гемангиома), мягкая припухлость под кожей без четких границ. Локализуется лимфангиома преимущественно на шее и может вызывать затруднения при родах, при глотании и дыхании. Нередко требует оперативного лечения.
Необходимо помнить, что ЛУ расположены и в грудной клетке и в брюшной полости.
Признаки увеличения ЛУ в грудной клетке:
- нарушения дыхания;
- затрудненное глотание;
- длительная икота.
Реакция ЛУ в брюшной полости на вирусную или бактериальную инфекцию может проявляться очень сильными болями в животе, что иногда требует проведения дифференциального диагноза с аппендицитом.
Родители должны знать, что при обнаружении одного или нескольких увеличенных ЛУ в одной группе нужно тщательно осмотреть ребенка и прощупать ЛУ в других зонах. До консультации врача и анализа крови нельзя греть лимфатические узлы. Дети, у которых выявлены увеличенные “желёзки” в большинстве групп обязательно должны быть обследованы с применением УЗИ внутренних органов для оценки состояния печени, селезенки и лимфатических узлов брюшной полости.

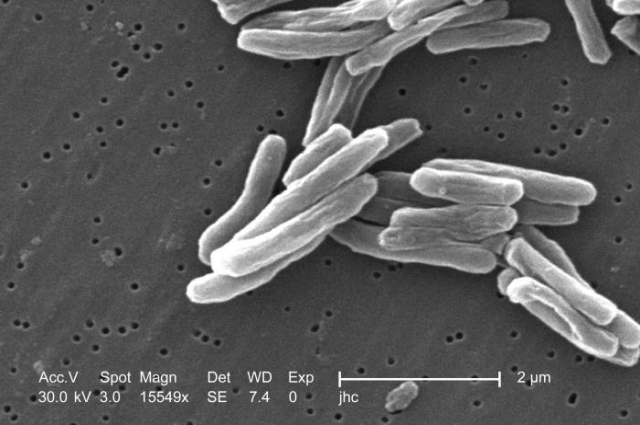
В 1882 году в Германии ученый Роберт Кох обнаружил возбудителя туберкулеза – сегодня эта бацилла известна как палочка Коха. Именно 24 марта он во всеуслышание объявил о своем открытии. И лишь в 20-х годах в Европе получила распространение вакцинация против туберкулеза с помощью штамма бациллы Кальметта-Герена. Сегодня прививку от туберкулеза делают в России практически всем детям в первые дни их жизни. Туберкулез многим кажется отголоском прошлого, однако опасность заразиться им по-прежнему высока.
Незаметный враг
Туберкулез – инфекционное заболевание. Чаще всего поражаются легкие, реже в процесс могут вовлекаться другие органы человека (лимфатические узлы, кожа, кости, глаза, мозг). По статистике, ежегодно около миллиарда человек инфицируются туберкулезом, 8-10 миллионов заболевают и до трех миллионов умирают от этой болезни.
В России уровень заражения туберкулезом из года в год снижается, но все-таки остается довольно высоким. В 2007 году было зарегистрировано 117 738 больных инфекцией в активной форме (82 человека на 100 тысяч населения), из них в течение года умерли около 25 тысяч человек. В 2009 году показатель упал до 105 530 случаев (74 человека на 100 тысяч).
Среди смертельных инфекционных и паразитарных заболеваний в России туберкулез лидирует – 70% умерших болели именно им.
Первые признаки
Распространено ошибочное мнение, что главный симптом туберкулеза – кровохарканье. Как правило, оно проявляется на одной из последних стадий при очень запущенной форме заболевания. Иногда туберкулез легких протекает и бессимптомно, но часто распознать инфекцию можно на ранних стадиях по неочевидным признакам.
Быстрая утомляемость и общая слабость – самые первые симптомы. Обычно на них не обращают внимания, либо считают проявлением какой-нибудь более безобидной болезни. Между тем, слабость, бледность, вялость, апатия, субфебрильная температура (около 37 °C, редко выше 38°), потливость, особенно по ночам – первые поводы для беспокойства.
Боли в груди – проявляются, если не озаботиться лечением на начальной стадии заболевания. Боль в груди сопутствует легочному (самому распространенному) туберкулезу. Она также сопровождается кашлем с мокротой или без, который наблюдается неделями, кровохарканьем – выделением мокроты с кровью. Характерна также одышка при небольших физических нагрузках.

Как избежать заражения
Основным источником заражения является больной человек. В каждой капле мокроты, выделяемой при кашле, содержится до трех миллионов бацилл – возбудителей болезни. Но заразиться можно не только через воздух. Инфекция может попасть в организм при контакте с предметами обихода, которым пользовался больной человек, при употреблении немытых овощей и фруктов, сырого молока и молочных продуктов от больных туберкулезом коров.

В естественных условиях при отсутствии солнечного света туберкулезные бациллы сохраняют жизнеспособность в течение нескольких месяцев. В уличной пыли – в течение 10 дней, на страницах книг – трех месяцев, в воде – до 150 дней.
Риск заражения туберкулезом усиливается при стрессе (когда организм истощен и ослаблен), злоупотреблении спиртным, курении табака, неправильном питании, несоблюдении правил личной гигиены.
Для профилактики туберкулеза нужно избегать всех этих факторов и проветривать комнату или офис – бациллы часто кроются в пыли. Избежать заражения помогает, прежде всего, вакцинация детей и подростков, а также проба Манту, которую обычно проводят в школах.
У взрослых выявить туберкулез на ранних стадиях помогает флюорография, а избежать его – исключение наркотиков, табака и алкоголя, сбалансированное питание и умеренные физические нагрузки. Шансы заболеть возрастают в 2-4 раза у ВИЧ-положительных людей, диабетиков и заядлых курильщиков (тех, кто выкуривает 20 сигарет в день и больше).

В организме лимфатическая система выполняет несколько функций: барьерная, лимфопоэтическая, антителообразующая, трофическая. В ее состав входят: лимфатические узлы, лимфатические сосуды и протоки, а также скопления лимфоидных клеток в миндалинах, глотке (глоточное кольцо), дыхательном тракте и ЖКТ (пейеровы бляшки, аппендикс).
По локализации лимфоузлы (ЛУ) разделяют на:
I. Поверхностные (периферические), которые расположены в подкожно - жировой клетчатке по ходу мышц и крупных сосудов:
- шейные: затылочные; сосцевидные и околоушные; подбородочные; подчелюстные; переднешейные (тонзиллярные); заднешейные; надключичные; подключичные;
подмышечные; локтевые (кубитальные); паховые; бедренные, подколенные.
II. Глубокие - расположены в грудной клетке, брюшной полости,
Болезненность в покое и при пальпации, указывает на неспецифический воспалительный процесс. Связь с окружающими тканями - нормальные ЛУ не спаяны друг с другом и с окружающими тканями, подвижны. Конгломерат - это группа ЛУ, которая пальпируется и смещается, как единое целое.
Причинами лимфаденопатии могут быть различные факторы: инфекции (вирусные, бактериальные, микобактериальные, протозойные, грибковые, паразитарные), аутоиммунные заболевания, болезни накопления, злокачественные опухоли и метастазы опухолей, иммунодефицитные состояния и другие (медикаментозные, поствакцинапьные и т.д.).
При выявлении у пациента лимфаденопатии необходим тщательный расспрос пациента для уточнения жалоб, наличия возможного контакта с больным туберкулезом, наличия интоксикационного синдрома. После проведения физикального обследования выполняются лабораторные исследования. В общем анализе крови обращают внимание на количество ретикулоцитов, тромбоцитов, лейкоцитарную формулу, СОЭ. Также выполняют биохимический анализ крови, УЗИ периферических лимфоузлов и УЗИ органов брюшной полости, рентгенографию органов грудной клетки. Для уточнения возможной этиологии лимфаденопатии показаны консультации следующих специалистов: инфекциониста, хирурга, оториноларинголога, фтизиатра, гематолога, онколога, дерматолога, а также других специалистов по показаниям.
Ввиду многообразия причинных факторов и сложностей диагностики лимфаденопатий необходимо стремиться к гистологической верификации диагноза. Особенно важно провести открытую биопсию лимфоузлов в следующих случаях:
- пальпируемые лимфоузлы плотные, безболезненные, размером более 2
- увеличение размеров лимфоузлов сохраняется в течение 2-х недель и более;
- отсутствует уменьшение размеров лимфоузлов после 1-2 курсов антибактериальной терапии;
- одновременно с увеличенными лимфоузлами выявлены изменения на рентгенограмме органов грудной клетки;
- лимфаденопатия, выявленная у пациентов старше 40 лет.
Биопсийный материал, полученный в результате открытой биопсии лимфоузлов подлежит цитологическому, гистологическому и бактериологическому исследованию. Помимо биопсии лимфоузлов из дополнительных методов обследования по показаниям назначают: серологическую диагностику (при подозрении на инфекционную природу лимфаденопатии), пункцию костного мозга (при подозрении на гематологические заболевания, болезни накопления), компьютерную томографию ЛУ надключичной зоны, грудной и брюшной полости.
Туберкулез периферических лимфатических узлов - это поражение туберкулезом одной или нескольких групп периферических ЛУ. В 30% случаев такое поражение ЛУ сопровождается туберкулезом другой локализации.
Стадии туберкулеза ЛУ:
I стадия - пролиферативная
II стадия - гранулематозная
III стадия - абсцедирующая
IV стадия - свищевая.
Клиника. Клинические проявления туберкулеза периферических лимфоузлов чаще появляются подостро с повышения температуры до 37 -38°С и увеличения одной или нескольких групп лимфоузлов до 1,5-2см, а также появления их отечности. Более чем в 50% случаев туберкулезом поражается шейная группа лимфоузлов (переднешейные, заднешейные, подчелюстные), несколько реже поражаются подмышечные (около 30% случаев), паховые и другие группы периферических лимфоузлов. Вначале пораженные лимфоузлы эластичные, безболезненные, подвижные - это инфильтративная форма туберкулезного лимфаденита.

В дальнейшем при несвоевременной диагностике формируется казеозная форма туберкулезного лимфаденита. Признаки интоксикации и воспаления при этом нарастают: появляется гиперемия, болезненность, отечность, спаянность ЛУ с кожей, подкожной клетчаткой, вовлекаются в процесс новые лимфоузлы, что ведет к образованию конгломератов.
Дальнейшее прогрессирование туберкулеза приводит к размягчению лимфоузлов, появлению флюктуации. В 10% случаев казеозно-некротические массы, образованные в результате расплавления пораженного ЛУ, могут прорываться наружу, т.е. формируется свищ. Свищевое отделяемое представляет собой густой сливкообразный гной серо-белого цвета, без запаха.

После опорожнения лимфатических узлов симптомы общей интоксикации уменьшаются, уменьшается также болезненность, постепенно медленно заживают свищи с образованием характерных рубцов в виде уздечек или сосочков. При неполном опорожнении ЛУ заболевание может приобретать хроническое течение с периодическими обострениями. В таком случае характерна сезонность обострений — осенью и весной. Провоцирующими факторами могут быть переохлаждение, стрессы, интеркурентные заболевания.
Диагностика. Для подтверждения туберкулезной этиологии лимфаденита важно:
- указание в анамнезе на наличие контакта с больным туберкулезом или перенесенный ранее туберкулез любой локализации;
- выявление признаков туберкулезной интоксикации и характерных изменений лимфоузлов при осмотре пациента;
- выявление туберкулеза органов дыхания при рентгенологическом обследовании;
- у детей и подростков имеет значение отсутствие вакцинации БЦЖ или отсутствие рубчика после проведенной БЦЖ-вакцинации;
- наличие тубинфицирования, подтвержденное диагностическими тестами (пр. Манту, Диаскинтест, квантифероновый тест);
- обнаружение МБТ при бактериологическом исследовании отделяемого свища;
- окончательный диагноз верифицируют после резекции пораженного лимфоузла с его последующим гистологическим и бактериологическим (обязательно!) исследованием.
Лечение туберкулеза переферических лимфоузлов проводится противотуберкулезными лекарственными средствами с учетом лекарственной чувствительности возбудителя в противотуберкулезных учреждениях.
Врач фтизиатр
Иванов В.П.
Приемная главного врача
(+375 214) 50-62-70
(+375 214) 50-62-11 (факс)
Канцелярия
(+375 214) 50-15-39 (факс)
Читайте также:


