Туберкулез слюнных желез презентация
Патогенез и патоморфология. Поражаются чаще околоушные. реже — подчелюстные и подъязычные железы. Поражение обычно одностороннее
Больные предъявляют жалобы на боль при глотании, сухость во рту. Отмечается медленное образование опухоли с воспалительными проявлениями. Возможно образование свища с отделением густого сероватого гноя без запаха возможно образование свища с отделением густого сероватого гноя без запаха.
Диагностика. Обнаружение при рентгенологическом исследовании деформации слюнных протоков, обызвествлений и свищей лишь косвенно указывает на туберкулезную этиологию поражения. Окончательное подтверждение этиологии заболевания основывается на цитологическом и бактериологическом исследованиях материала, получаемого путем пункции
При развитии обширного абсцедирования в слюнной железе показа- ны ее резекция или удаление.
. К признакам туберкулезного сиалоденита относятся участки де- струкции слюнных желез в виде полостей различной величины и формы; неравномерность размеров долек желез из-за атрофии и запустевания части их вследствие развития соединительной ткани; наличие обызвествлений. Диагностика. Обнаружение при рентгенологическом исследовании деформации слюнных протоков, обызвествлений и свищей лишь косвенно указывает на туберкулезную этиологию поражения. Окончательное подтверждение этиологии заболевания основывается на цитологическом и бактериологическом исследованиях материала, получаемого путем пункции той или иной железы и при гистологическом исследовании пораженной ткани (после поверхностной пародэктомии). Обнаружение МБТ или специфических гранулем с казеозным некрозом в центре делает диагноз абсолютно верным.
1.Иммунопатогенез мбт Вторичный т-клеточный иммунный ответ
Вторичный иммунный ответ развивается при повторном контакте с антигеном. Антитела, главным образом igg , появляются быстрее и в более высоком титре, чем при первичном иммунном ответе..Хар-но сокращение продолжительности латентной фазы иммунного ответа до 48–72 часов,нет тенденции к генерализации процесса. Есть Т-клетки иммунологической памяти . Они обладают большой продолжительностью жизни, циркулируют в крови и после первого контакта с антигеном "запоминают" его на долгие годы. После повторного контакта клетки иммунологической памяти узнают антиген и возникает вторичный иммунный ответ - более интенсивная пролиферация , чем при первичном иммунном ответе . В результате образуется большое количество эффекторных Т-клеток , так называемых клеток - киллеров (убийц).
2. Туберкулез периферических лимфатических узлов. Индуративная форма
Воспалительные изменения стихают, казеозные массы обызвествляются. Лимфатические узлы уменьшаются в размерах, становятся плотными, заболевание приобретает склонность к волнообразному течению.
Диагностика-объективное исследовани,проба Манту ,пункционная биопсия
Лечение -включает антибиотикохимиотерапию и хирургические методы лечения
1.Патогенез первичного туберкулеза
МБТ,достигшие альвеол,подверг-ся фагоцитозу альвеолярными макрофагами.Макрофаги фиксир на мембр МБТ,погруж их в ЦП с образ-м фагосомы. Далее происход образ-е фагосомолизосом комплексов в рез-те слиянии фагосомы и лизосомы. Лизосомы содержат ферм-ты,которые разруш.макромолекулы.Инфицированные макрофаги выделяют во внекл простр-во фрагм-ты разруш МБТ,медиаторы IL-1,который акивирует CD4+клетки(Т-ХЕЛПЕРЫ).Они выделяют лимфокины- ИЛ2 И интерферон гамма,под влиянием которых происходит миграция новых макрофагов к месту локлиз-и возбуд-ля.Активированные макрофаги секретир фактор некроза опухоли,который инициирует образ-е продукт гранулемы,что ограничив распростр-е МБТ и препятств.их размнож-ю.В центре гранулемы эпителиоидные кл-и,по периферии плазмоциты,лимфоциты,нейтрофилы и гиг кл-и Пирогова-Ланхганса.В последующем продукт гранулема окруж-ся фиброзной капсулой,а ее центр некротиз-ся.Ограничение зоны пребывания МБТ и некрох сниж парциальное давление О2 и созд неблагопр усл-я для размнож-я МБТ.
МБТ----организм-----первичная фиксация и формирование первичного легочного аффекта(субплеврально,3,8,9,10 сегменты(хорошо вентилируются))-----попадание в лимфатическую систему (лимфаденит и лимфангит) и формирование первичного туберкулезного комплекса. Исход:выздоровление(формирование очага Гона) и 2.прогрессирование и генерализация процесса.
На месте первичного аффекта альвеолит,который замещ некрозом творожистым,т.к. Очаги субплеврально,то вовлекается плевра(плеврит).
ФАЗЫ: 1) пневмоническая(формирование перв аффекта)
2) фаза рассасывания(образ казеоза)
3) фаза уплотнения(первичный очаг хорошо очерчен,контуры четкие,по периферии начало кальцинации в виде мелких крошек)
4) формирование очага Гона(инкапсуляция, обызвествление или окостенение)
Слайды и текст этой презентации

ГОСУДАРСТВЕННОЕ БУДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ КУРСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ Кафедра хирургической стоматологии и челюстно-лицевой хирургии.
Выполнил:
студент 5 курса 3 гр
стоматологического ф-та
Юдин Р.А.
Курск 2016г.

Известны три пары главных слюнных желез:
Околоушные: Glandes parotides. –
Подчелюстные: Glandes sous-maxilares. –
Подъязычные: Glandes sublinguales.
Помимо этих главных слюнных желез существуют еще от 700 до 1000 маленьких слюнных желез, изолированные, распределенные в особенности в слизистой оболочки ротовой полости и в глотке. Эмбриология, структура, аномалий и врожденные мальформации. Главные слюнные железы развиваются из эктодермы передней части кишечника на 4-8 недели эмбриональной жизни. Каналы этих желез появляются на 22 недели. Возможно наличие aplasie(отсутствие) одной или нескольких желез. Однако полное отсутствие слюнных желез регистрируется исключительно редко. Дивертикулы и расширения Стенонного протока могут быть причинами патологических процессов околоушной слюнной железы. В лимфатических узлах шеи, в среднем ухе и в нижней челюсти могут быть отдельные эктопические расположения ткани этих желез. Существуют еще побочные, второстепенные, дополнительные, вспомогательные слюнные железы (более часто в околоушной железы). Они имеют свои функции и свои каналы.


Анатомия и физиология главных слюнных желез.
Околоушная слюнная железа. Является самой большой слюнной железой. Расположена впереди наружного слухового прохода и позади поднимающийся ветви нижней челюсти. Околоушная слюнная железа находится в ретромандибулярной области в подкожном пространстве, окружена капсулой. Отверстие выделительного канала (Стенон) находится на уровне 2-го коренного зуба (моляр). Она имеет форму пирамиды и имеет связи с:
- суставом нижней челюсти в верхней части;
- задним брюшком m. digastricus и шейки нижней челюсти;
- околоушной фасции, мышечно-апоневротической системы;
- жевательной мышцей;
- шилососцевидным отростком, внутренней яремной веной;
- грудино-ключично-сосцевидной мышцей.
В толще этой железы находится:
- лицевой нерв;
- наружная сонная артерия;
- венозное сплетение ( наружная яремная вена, височная поверхностная вена, верхнечелюстная вена).

Клиническое значение: здесь может развиваться опухоль - "adenomul pleomorf"., которая может распространяться в разных направлениях. Лимфатические сосуды вливаются в верхние яремные лимфатические узлы.
Подчелюстная слюнная железа. Она находится в подчелюстном треугольнике между .m. digastric, связкой stylomandibulara и нижней челюстью. Имеет следующие связи: M.digastric, m.mylohioideu V. Linguala Nervul XII Nervul mentonier, nervul facial, nervul lingual. Выделительный канал Wharton имеет длину в 5 см, который открывается в ротовой полости в стороне от язычной уздечки.
Клиническое значение: Инфицирование этой железы приведет к образованию флегмоны или абсцесса дна полости рта в форме U. Подъязычная слюнная железа. Является самое маленькой железой из всех слюнных желез. Находится в подслизистой ротовой полости, на дне ее, задняя ее часть находится в контакте с передней частью подчелюстной слюнной железы.

Маленькие слюнные железы. Они рассеяны в слизистой ротовой полости, ротоглотки, носовой полости, в околоносовых пазухах, в гортани и в трахее. Существует еще отдельный островок желез на уровне внутренней поверхности зубов, щек и мягкого нёба. Эти слюнные железы вырабатывают 5-8% из общего объема слюны. Но они обеспечивают в достаточной мере слюной тогда, когда недостаточно функционирует одна или несколько из главных слюнных желез. Клиническое значение: Опухоли этих желез преимущественно являются злокачественными.

Образование и функции слюны.
Физические, химические и психические факторы влияют на образование слюны. Количество слюны вырабатываемой за 1 день колеблется между 1000 и 1500 мл, которая состоит в 99,5% из води. Остальные 0,5% составляет: органические , неорганические вещества и различные составные части клеток.
Физиологическая роль слюны.
Защищает слизистую оболочку ротовой полости и верхних дыхательных путей путем механической очистки иммунологической защиты (присутствие протеинов, лизоцимов, иммуноглобулинов и в особенности Ig А).
2. Пищеварительная функция путем ослезнения и увлажнения пищевого комка, начало пищеварения при помощи амилазы которая расщепляет амидон.
3. Выделение различных продуктов (собственных и чужеродных): йод, различные факторы способствующие коагуляции крови, различные алкалоиды, вирусы-Эпштейн-Бар, полиомиелита, гепатита, коксаки, цитомегаловируса и т.д.
4. Защищают зубы. Составляющие органические и неорганические субстанции (фтор) слюны составляют важные компоненты которые формируют и защищают зубную эмаль. Слюна участвует в предупреждении образования бактериального депо.
5. Значение слюны в определении вкусовых качеств пиши благодаря обмыванию вкусовых образований ротоглотки и полости рта.

Нарушения образования и выделения слюны.
Ксеростомия- является одним из очень тяжелим симптомом. Она может быть вызвана поражением нервов иннервирующих слюнные железы, поражением самих слюнных желез. Дегидратация, рвота, понос, радиотерапия и синдром Gougerot-Sjogren также могут вызвать ксеростомию.
Сиалорея - вырабатывается большое количество слюны. Причины, могут быть: заболевания слизистых ротовой полости, языка, заболевания зубов, психические факторы.
Птиализма - ненормальное выделение слюны. Причина: неврологические заболевания, болезнь Паркинсона, эпилепсия, поражение мышцы которая участвует в продвижении пищевого комка.
Методы исследования больного с заболеванием слюнных желез.
Анамнез.
Возраст. 3.
Клинические признаки: оттек, подвижность, плотность, быстрота роста и развития, болезненностЬ, состояние функции лицевого нерва.
Примеры:
- Комки слюнных желез сопровождаются интенсивными болями.
- Свинка(oreillons). характеризуется двусторонним поражением.
- Синдром Gougerot-Sjogren встречается только у женщин.
- Болезненность, парез мимических мышц, аденопатия, изъязвление кожи ориентирует врача к злокачественному процессу.

Заболевание слюнных желез:
А. по возрасту. Врожденные гемангиомы и лимфангиомы встречаются у новорожденных. Свинка: хронический и рецидивирующий паротидит встречается у детей в школьном возрасте. Аденома встречается у взрослых. Злокачественные опухоли увеличиваются с возрастом.
Б. Воспалительные заболевания.
1. Острые -бактериальные инфекции -вирусные инфекции (свинка).
2. Хронические заболевания – хронический сиалоденит. -синдром Микулича (оттек слюнных и слезных желез, аденопатия). - Синдром Heerfordr - Туберкулез. - Сиалоденит пострадиационний.

Опухоли слюнных желез. Доброкачественные опухоли. 90% всех опухолей это доброкачественные опухоли эпителиального происхождения слюнных желез. Остальные составляют неэпителиальные опухоли: гемангиомы, лимфангиомы, злокачественные лимфомы, перигландулярные опухоли.
Злокачественные опухоли. 25-30% из всех опухолей слюнных желез являются злокачественными. Основные симптомы заставляющие склонятся к злокачественной опухоли являются:
Болезненность.
Метастазы.
ПлотностЬ , инфильтрация.
Поражение мышц лица (околоушная железа).
Быстрый рост и распространение опухоли.
Изъязвления.

Основные принципы лечения опухолей слюнных желез. Существуют 4 основных вида лечения больных страдающих опухолями слюнных желез.
1. Хирургическое.
2. Радиологическое.
3. Цитостатическое.
4.Смешанное (комбинированное).
Презентация была опубликована 6 лет назад пользователемСтепан Карпочкин
Презентация на тему: " СПЕЦИФИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЧЛО. АКТИНОМИКОЗ, ТУБЕРКУЛЕЗ, СИФИЛИС, СПИД. КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ. МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ." — Транскрипт:
1 СПЕЦИФИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЧЛО. АКТИНОМИКОЗ, ТУБЕРКУЛЕЗ, СИФИЛИС, СПИД. КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ. МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН ТАШКЕНТСКАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ КАФЕДРА ХИРУРГИЧЕСКОЙ СТОМАТОЛОГИИ Подготовил профессор Ш.Ю.Абдуллаев
2 Ознакомить с основными нозологиями специфических заболеваний (актиномикоз, туберкулез, сифилис, спид (вич –инфекция)), их клиническими проявлениями в челюстно-лицевой областии, изложить характер и особенности течения специфических заболеваний челюстно-лицевой области. ЦЕЛЬ ЛЕКЦИИ:
3 ЗАДАЧИ ЛЕКЦИИ: 1. Ознакомить с этиологией, клиникой специфическими заболеваниями (актиномикоз, туберкулез, сифилис, спид (вич – инфекция)). 2. Ознакомить с принципами экстренной госпитализации больных с специфическими заболеваниями (актиномикоз, туберкулез, сифилис, спид (вич –инфекция)) ЧЛО.
4 План лекции: 1. Этиология и патогенез специфических воспалительных заболеваний ЧЛО. 2. Особенности клинических проявлений и современные принципы диагностики актиномикоза. 3. Особенности клинических проявлений и современные принципы диагностики туберкулеза. 4. Особенности клинических проявлений и современные принципы диагностики сифилиса. 5. Особенности клинических проявлений и современные принципы диагностики СПИДа. 6. Принципы медикаментозного и хирургических методов лечения специфических воспалительных заболеваний ЧЛО.
5 1. глубокая или мышечная форма, локализующая в толще мышц и межмышечной клетчатке; 2. подкожная форма - локализуется в подкожной основе; 3. кожная форма - захватывает только кожу. АКТИНОМИКОЗ ГОЛОВЫ И ШЕИ РАЗДЕЛЯЮТ НА ТРИ ГРУППЫ В ЗАВИСИМОСТИ ОТ ГЛУБИНЫ ПОРАЖЕНИЯ.:
6 1) кожная форма; 2) кожно-мышечная форма; 3) костно-мышечная форма: а) деструктивная; б) неопластическая; 4) генерализованная форма, захватывающая кожу, мышцы, кость, слизистую оболочку полости рта К.И.БЕРДЫГАН (1958) КЛАССИФИЦИРОВАЛ АКТИНАМИКОЗ ЧЕЛЮСТНО-ЛИЦЕВОЙ И ШЕЙНОЙ ОБЛАСТЕЙ СЛЕДУЮЩИМ ОБРАЗОМ:
7 КЛАССИФИКАЦИЯ, Т.Г.РОБУСТОВОЙ (1992 Г) Лица Шеи Челюстей и полости рта: Кожную; Подкожную; Подслизистую; Слизистую; Одонтогенную актиномикозную гранулему; Подкожно-межмышечную (глубокую); Актиномикоз лимфатических узлов; Актиномикоз периоста челюсти; Актиномикоз челюстей Актиномикоз органов полости рта- языка, миндалин, слюнных желез, верхнечелюстной пазухи.
8 Подкожная форма актиномикоза щечной области слева
9 АКТИНОМИКОЗ ЛИЦА СЛЕВА
10 АКТИНОМИКОЗ ШЕЧНОЙ И СКУЛОВОЙ ОБЛАСТИ СПРАВА
11 Подкожно-межмыщечная форма актиномикоза поднижнечелюстной области справа
12 ПОДКОЖНАЯ ФОРМА АКТИНОМИКОЗА
13 АКТИНОМИКОЗ СЛИЗИСТОЙ ЩЕКИ СПРАВА
14 АКТИНОМИКОЗ СЛИЗИСТОЙ ПОЛОСТИ РТА
15 РЕНТГЕНОГРАММА КОСТНОЙ ФОРМЫ АКТИНОМИКОЗА ЧЕЛЮСТИ
17 ПОДКОЖНАЯ ФОРМА АКТИНОМИКОЗА ЛИЦА СПРАВА
18 Первичный продуктивно-деструктивный актиномикоз нижней челюсти с поражением мягких тканей правой половины лица
19 Дифференциальный диагноз Чтобы научиться отличать актиномикоз от банальных (неспецифических) воспалительных процессов – Ретромолярного периостита в связи с затрудненным прорезыванием нижнего зуба мудрости, Острого и хронического одонтогенного остеомиелита, Одонтогенной подкожной мигрирующей гранулемы, Туберкулеза челюсти, языка, лимфоузлов, верхнечелюстных пазух и др.
20 Для хронического остеомиелита челюсти характерны следующие симптомы: Одиночный свищ,наличие остеопороза и секвестра или грануляций, выпирающих из свища; кожа не имеет синюшного оттенка, а инфильтрат не имеет деревянистой плотности и множества свищей. Секвестрэктомия и кюретаж приводят к выздоровлению.
22 ТЕРАПИЯ АКТИНОМИКОЗА ЧЕЛЮСТНО –ЛИЦЕВОЙ ОБЛАСТИ И ШЕИ ДОЛЖНА БЫТЬ КОМПЛЕКСНОЙ И ВКЛЮЧАТЬ: Хирургические методы лечения с местным воздействием на раневой процесс; Воздействие на специфический иммунитет; Повышение общей реактивности организма; Воздействие на сопутствующую гнойную инфекцию; Противовоспалительную, десенсибили- зирующую, симптоматическую терапию, лечение общих сопутствующих заболеваний; Физические методы лечения и ЛФК.
23 ТУБЕРКУЛЕЗ является инфекционным или трансмиссивным заболеванием. Возбудитель – микобактерия туберкулеза.
24 В челюстные кости палочка туберкулеза может попасть следующими путями: Гематогенным- по кровеносным сосудам; Лимфогенным – по лимфатическим сосудам: По интраканаликулярным путям – по дыхательной и пищеварительной трубкам; По продолжению – со слизистой оболочки десны, языка.
25 Следует различать две клинические формы поражения: Заболевание челюсти туберкулезом у детей и подростков, пораженных первичным туберкулезным комплексом; Поражение челюсти у взрослых больных с активным специфическим процессом в легких.
26 Дифференциальный диагноз. Первичное и вторичное поражение туберкулезом регионарных лимфатических узлов следует дифференци- ровать от: абсцесса лимфаденита хронического остеомиелита челюсти актиномикоза сифилиса злокачественных новообразований.
27 Лечение: Оперативные вмешательства: Вскрывают внутрикостные очаги выскабливают из них грануляции удаляют секвестры иссекают свищи ушивают язвы зубы с пораженным туберкулезом периодонтом обязательно удаляют.
28 СИФИЛИС Хроническое инфекционное венерическое заболевание, которое может поражать все органы и ткани, в том числе челюстно- лицевую область. Возбудитель сифилиса – бледная трепонема (спирохета).
29 ПАТОГЕНЕЗ 1. Заражение сифилисом происходит половым путем: бледная трепонема попадает на слизистую оболочку или кожу, чаще при нарушении их целости. 2. Заражение может также возникнуть внеполовым путем: (бытовой сифилис) внутриутробно от больной сифилисом матери (врожденный сифилис).
30 Болезнь имеет несколько периодов: Инкубационный; Первичный; Вторичный; Третичный.
31 На месте внедрения образуется твердый шанкр (ulcus durum)-сифолома: Поверхность гладкая цвет сырого мяса покрыта серозным налетом в центре серовато-желтый налет безболезненная при пальпации отмечается регионарный лимфаденит В первичном периоде (siphelis primary)
32 Вторичной период – syphilis secundaria. Имеются различные пятнистые папулезные или реже пустулезные высыпания: (вторичные сифилиды). Наблюдается сифилитическая ангина. На слизистой полости рта отмечаются округло-овальные папулы, иногда с эрозивной поверхностью. Могут быть на любых участках: небной дужки, небо, губа, язык. Вне зависимости от локолизации. Имеются специфические признаки: а) своеобразный бледно - красноватый цвет, б) отсутствие наклонности к слиянию (фокусность); в) отсутствие субъективных ощущений; г) полиморфизм - истинный и эволюционный соправождается полиаденитом.
33 Не является обязательным даже у не леченных, наблюдается у 50% больных. Третичный период- syphilis tertiaria (висцеральный) На коже образуются: бугорки -бугорковый сифилис гуммы-гумманозный-инфекционные гранулемы.
34 В третичном периоде поражения костей на втором месте после поражения кожи и слизистых наблюдаются у 20-30% больных. Чаще всего при сифилисе поражаются: кости носа и неба кости черепа кости кистей рук верхняя и нижняя челюсти.
35 Слизистой оболочки альвеолярного отростка Надкостницы челюсти Тела челюсти Различают третичный сифилис :
36 Проявление третичного сифилиса на лице
37 ДИАГНОЗ Клинический диагноз сифилиса подкрепляется реакцией Вассермана и другими серологическими реакциями.
38 Дифференциальный диагноз. 1. Язвенная форма первичной сифиломы на губе. 2. При гуммозном поражении в третичном периоде сифилиса гуммы слизистой оболочки полости рта имеют общие симптомы с язвами, образовавшимися в результате травмы. 3. Гуммозный глоссит необходимо дифференцировать от язвы на языке при туберкулезе, особенно миллиарном. 4. Сифилитические поражения надкостницы и костной ткани челюстей следует отличать от неспецифических и специфических поражений этих тканей.
39 ЛЕЧЕНИЕ Лечение сифилиса проводится в специализированном венерологическом стационаре или диспансере.
40 После заражения ВИЧ в течение в первых 5лет СПИД развивается: у 20% инфекцированных лиц, в течении 10 лет приблизительно у 50%. У людей инфецированных ВИЧ возбудитель обнаружен в разных биологических жидкостях: кровь сперма вагиналъные секреты грудное молоко слюна слезная жидкость пот СПИД
41 ПУТИ ПЕРЕДАЧИ ВИЧ - ИНФЕКЦИИ Половой Парентеральный Перинатальный
42 1. Различные клинические формы кандидоза. 2. Вирусные инфекции. 3.Волосистое (ворсинчатое) лейкоплакия. 4.Язвенно некротический гингивостоматит. 5.Прогрессирующая форма парадонтита (ВИЧ-парадонтит). 6.Саркома капоши. Заболеваниям слизистой оболочки рта, асоциированным с ВИЧ -инфекции, относится:
43 лейкоплакии красного плоского лишая аллергического стоматита травматических поражений волосистая лейкоплакия язвенно некротический гингивостоматит саркома капоши При дифференциальной диагностике следует учитывать симптомы сходных заболеваний:
44 1.предосторожности в отношении крови и других жидких сред организма; 2.предосторожности при инъекциях и процедурах, связанных с прокалыванием кожи; 3.эффективное проведение стерилизации и дезинфекции. Борьба с ВИЧ-инфекцией предусматривает:
45 ПРОЯВЛЕНИЯ ВИЧ- ИНФЕКЦИИ В ПОЛОСТИ РТА
46 Симптомы ВИЧ инфекции в полости рта ( Лондон,1992 ) 1-ая группа - поражения, четко связанные с ВИЧ-инфекцией. В эту группу включены следующие нозологические формы: - кандидозы (эритематозный, псевдомембранозный, гиперпластический); - волосистая лейкоплакия; - маргинальный гингивит; - язвенно-некротический гингивит; - деструктивный пародонтит; - саркома Капоши; - Нон-Ходжкинская лимфома. 2-ая группа - поражения, менее четко связанные с ВИЧ- инфекцией: - бактериальные инфекции; - болезни слюнных желез; - вирусные инфекции; - тромбоцитопеническая пурпура. 3-я группа - поражения, которые могут быть при ВИЧ-инфекции, но не связанные с нею.
47 Эритематозный или атрофический кандидоз
49 Сочетание атрофического типа с псевдомембранозным кандидозом
52 Волосистая лейкоплакия (ВЛ) - встречается у 98% инфицированных ВИЧ-инфекцией.
53 Рецидивирующий герпетический стоматит
54 Язвенно-некротический гингивит характеризуется прогрессированием процесса c изъязвлением и некрозом десневых сосочков и маргинальной десны
55 Пародонтит характеризуется быстро протекающей деструкцией альвеолярной кости и периодонтальной ткани
56 Сакрома Капоши - все случаи были описаны с локализацией на небе
58 Больной К., Диагноз : Разлитая флегмона лица справа, ВИЧ -инфицированный
60 СПАСИБО ЗА ВНИМАНИЕ Ваши отзывы ждем по адресу

В последнее время в челюстно-лицевой хирургии одной из самых популярных актуальных тем является тема заболеваний слюнных желёз. На международных конференциях широко представлены темы особенностей анатомического строения, функциональных заболеваний слюнных желёз, так как в последнее десятилетие получила подтверждение гипотеза об инкреторной функции больших слюнных желез, что ставит их в ряд органов, оказывающих регуляторное действие на различные функции организма: процессы физиологической регенерации, эритропоэз, минеральный обмен и встречается во всех возрастных группах [1–4].
При изучении частоты и причин обращаемости людей разного возраста в амбулаторные и стоматологические подразделения стационарных лечебно-профилактических учреждений была использована классификация заболеваний СЖ В.Н. Матиной (2007) [5, 6].
Цель работы – обзор научной литературы о причинах нарушения секреции слюнных желез и методах их лечения.
Заболевания слюнных желез достаточно широко распространены и требуют особого внимания как со стороны врачей стоматологов, так и со стороны врачей других профилей.
Разберемся с основными симптомами и понятиями.
Сиалоаденит – это инфекционное заболевание, возникающее вследствие попадания в слюнные железы патогенных микроорганизмов
По частоте возникновения преобладают воспалительные процессы. По данным исследований Rauch, на 100 случаев воспаления приходится 10 случаев сиалоза, 5 случаев слюнного камня, 1 случай опухоли слюнной железы.
- разнообразные бактериальные инфекции – стафилококковая, пневмококковая, стрептококковая, туберкулез и сифилис;
- актиномикоз – распространенная грибковая инфекция;
- болезнь кошачьих царапин – появляется вследствие укусов и царапин кошек;
- онкологические заболевания также могут стать причиной вторичного сиалоаденита [7, 8].
Слюнотечение (гиперсаливация) – это повышенное выделение слюны, зачастую с истечением ее из ротовой полости на подбородок.
Развивается в результате большого количества разнообразных заболеваний и состояний как при повышенном, так и при нормальном объеме вырабатываемой слюны.
1. Изменения со стороны полости рта:
– стоматит (воспаление слизистой оболочки полости рта);
– гингивит (воспаление десен);
– сиалоаденит (вирусное воспаление ткани слюнных желез).
2. Заболевания органов пищеварения.
– Сужение пищевода (например, после его воспаления или химического ожога).
– Гастрит (воспаление слизистой оболочки желудка):
- с повышенной секрецией (выработкой) желудочного сока;
- с пониженной секрецией желудочного сока.
– Язва (глубокий дефект) желудка.
– Язва двенадцатиперстной кишки.
– Острый панкреатит (воспаление поджелудочной железы, длящееся менее 6 месяцев).
– Хронический панкреатит (воспаление поджелудочной железы, длящееся более 6 месяцев).
3. Заболевания нервной системы:
– инсульт (гибель участка головного мозга);
– болезнь Паркинсона (медленно прогрессирующий неврологический синдром, характеризующийся повышением тонуса мышц, их дрожанием и ограничением движений);
– опухоли головного мозга;
– бульбарный паралич (поражение IX, X, XII пар черепных нервов в продолговатом мозге);
– ваготония (повышение тонуса парасимпатической нервной системы – части вегетативной нервной системы, нервные узлы которой расположены в органах или недалеко от них);
– воспаление тройничного нерва (пятая пара черепно-мозговых нервов);
– воспаление лицевого нерва (седьмая пара черепно-мозговых нервов);
– психозы (болезненное расстройство психики, проявляющееся нарушенным восприятием реального мира);
– некоторые формы шизофрении (тяжелое психическое расстройство, влияющее на многие функции сознания и поведения);
– неврозы (обратимые (то есть способные к излечению) психические нарушения);
– олигофрения (врожденное) слабоумие, то есть недоразвитие умственной деятельности);
– идиотия (самая глубокая степень олигофрении, характеризующаяся почти полным отсутствием речи и мышления);
– кретинизм (заболевание, характеризующееся задержкой физического и психического развития вследствие снижения выработки гормонов щитовидной железы).
– Бешенство (острое инфекционное вирусное заболевание, поражающее центральную нервную систему).
– Глистные инвазии (внедрение в организм плоских или круглых червей).
– Недостаточность никотиновой кислоты (заболевание, развившееся вследствие дефицита никотиновой кислоты, то есть витамина РР, содержащегося в ржаном хлебе, мясных продуктах, фасоли, гречке, ананасах, грибах).
– Отравление различными химическими веществами при их попадании в организм с вдыхаемым воздухом, проглатывании с пищей или водой, а также через кожу: ртутью, йодом, бромом, хлором, медью, оловом [9, 10, 11, 12].
4. Воздействие некоторых лекарственных препаратов:
– М-холиномиметиков (группа препаратов, возбуждающих парасимпатическую нервную систему, которые используются для лечения глаукомы (повышенного внутриглазного давления) и других заболеваний);
– солей лития (группа препаратов, используемых для лечения некоторых психических заболеваний);
– антиконвульсантов (группа препаратов, применяющиеся для предупреждения возникновения судорог).
– Уремия (самоотравление организма, возникающее в результате нарушении функции почек).
Рефлекторное слюнотечение (то есть непроизвольное выделение слюны в ответ на получение импульсов головным мозгом от различных органов) может иметь место при заболеваниях: носа, реже – почек и других органов [13, 14].
Слюннокаменная болезнь (сиалолитиаз, калькулезный сиаладенит) характеризуется образованием камней в протоках слюнных желез.
Наиболее часто встречается в подчелюстных железах (83 %), реже – в околоушных (10 %) и подъязычных (7 %).
1. Нарушение минерального, главным образом, кальциевого обмена.
2. Гипо- и авитаминоз А.
3. Нарушения секреторной функции и хроническое воспаление слюнной железы.
Сиалоз – это билатеральные рецидивирующие, невоспалительного и неопухолеподобного характера изменения.
1. Болезни эндокринной системы;
2. Нарушение обменных процессов в организме;
3. Заболевания пищеварительного тракта;
4. Некоторые аллергические заболевания;
5. Остеохондроз шейного отдела позвоночника.
6. Опухоли, различные по своему морфологическому строению малых и больших слюнных желез [15, 16].
Причины появления опухолей слюнных желез до конца не выяснены. Предполагается возможная этиологическая связь опухолевых процессов с предшествующими травмами слюнных желез или их воспалением (сиаладенитами, эпидемическим паротитом), Существует мнение, что опухоли слюнных желез развиваются вследствие врожденных дистопий. Есть сообщения относительно возможной роли онкогенных вирусов (Эпштейна-Барр, цитомегаловируса, вируса герпеса) в возникновении опухолей слюнных желез.
Количество, возраст и гендерное распределение людей, находившихся на амбулаторном лечении, n ( %)
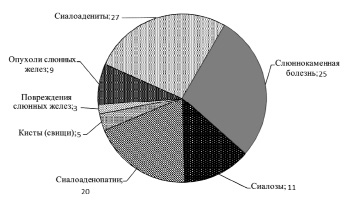
Распределение пациентов с заболеваниями слюнных желез с учетом нозологической формы патологии, n (чел.)
Опухоли слюнных желез в процентном соотношении распределены следующим образом: 80 % – gl.parotis, 10 % – gl.submandibularis, 9 % – малые слюнные железы, 1 % – подъязычная слюнная железа [17, 18, 19].
Лечение слюнных желез
Лечебные мероприятия при сиалоадените могут осуществляться как в условиях стационара, так и в поликлинике, что определяется тяжестью течения заболевания, комплексом лечебных методов и зависит от объема терапевтических и хирургических мероприятий, а также социально-бытовых условий пациента. Лечение больных с хроническими сиалоаденитами в стадии обострения в большинстве случаев проводится в условиях стационара и направлено на купирование острых воспалительных явлений в СЖ и предупреждение развития осложнений. Основная роль отводится антибиотикотерапии. При воспалительных заболеваниях СЖ в процесс активно вовлекается лимфатическая система. В нее из очага воспаления всасываются продукты распада клеток и нарушенного метаболизма, патогенные микроорганизмы, которые не только сохраняются, но и размножаются в лимфатических узлах с образованием токсических продуктов. Однако не все антибактериальные препараты, применяемые при воспалительных заболеваниях СЖ, обладают лимфотропным действием. Поэтому в настоящее время используется методика регионарного лимфотропного введения препаратов в область сосцевидного отростка, что позволяет снизить суточные дозы антибиотиков с одновременным увеличением терапевтической концентрации лекарственных средств в тканях и жидкостях организма [20–23].
У больных с хроническими сиалоаденитами в стадии ремиссии наибольший эффект отмечается при применении комплекса лечебных мероприятий, направленных на решение следующих задач: повышение неспецифической реактивности организма и коррекцию нарушенного иммунитета; улучшение трофики СЖ и стимуляцию ее функции; предупреждение рецидивирования воспалительного процесса (комплекс лечебных мероприятий проводится в зависимости от периода заболевания – обострения или ремиссии); приостановление нарастания склерозирования стромы и дегенеративных изменений в паренхиме; снижение токсического воздействия на организм системных заболеваний, характерных для каждой формы хронического сиалоаденита; с этой целью больных следует направлять к профильным специалистам для проведения лечения [24–26].
Независимо от формы заболевания, стадии и активности процесса лечение начинают с ликвидации хронических очагов воспаления (санации полости рта, ЛОР-органов и др.). Выбор лечебных мероприятий осуществляется с целью воздействия на патогенетические звенья функционального и морфологического характера, определяемые у больных хроническим сиалоаденитом [27–29].
Методы лечения довольно разнообразны по комплексу лекарственных средств и способу их применения.
С целью нормализации нарушенного обмена нуклеиновых кислот, наблюдаемого преимущественно у больных интерстициальным сиалоаденитом, широко применяются стафилококковый анатоксин, бактериофаг, инъекции РНК-азы, электрофорез с ДНК-азой, Продигиозан. В качестве мембраностабилизатора назначается a-токоферол, регулирующий нарушенные антиокислительные процессы. Новокаиновая блокада, предложенная А.В. Вишневским, используется с целью нормализации трофических процессов в железе. Наиболее выраженно ее положительный эффект отмечается в сочетании с компрессами диметилсульфоксида и гепарина натрия. Гипертермическая реакция кожных покровов на месте введения 0,5 % раствора Новокаина сохраняется в течение 2–3 сут, поэтому рекомендуется проводить блокаду 1 раз в 2–3 дня. Тримекаиновая или лидокаиновая блокада дают менее выраженный гипертермический эффект. Всего на курс назначают 5—10 блокад в области каждой СЖ, чередуя стороны при двустороннем процессе. Димексид улучшает тканевую микроциркуляцию, оказывает аналгезирующее, бактериостатическое действие, особенно при внутрипротоковом введении 30 % раствора. Галантамин (0,5–1,0 % раствор) в виде подкожных инъекций с целью улучшения секреторной активности железы показан у больных интерстициальным сиалоаденитом и сиалодохитом. Раствор пирогенала улучшает трофику и функцию СЖ, приостанавливает развитие рубцов и спаек, в связи с чем рекомендуется к применению у больных с паренхиматозным сиалоаденитом [31].
При обострении процесса в комплекс лечебных мероприятий следует включать парентеральное введение протеаз, криохирургию, магнитотерапию СЖ и верхнего шейного симпатического ганглия. Внутрипротоковое введение протеаз может привести к еще большему обострению процесса. У больных с обострившимся паренхиматозным сиалоаденитом положительные результаты наблюдаются при использовании ингибитора протеаз Контрикала, который приводит к быстрому купированию сиалоаденита, а при синдроме Шегрена – к улучшению секреции. Положительный эффект отмечается после введения в протоки околоушных слюнных желёз лиофилизированного панкреатического сока, суспензии цинк-инсулина, витамина А и масла шиповника.
Общесоматические заболевания, в большинстве случаев диагностируемые у пациентов с сиалоаденитами, оказывают на паренхиматозные органы, в том числе и на СЖ, токсическое воздействие и приводят к изменению их гемодинамики, вследствие чего возникает нарушение микроциркуляции органа. Указанные процессы определяют сущность хронического воспаления, приводя к развитию фиброзных и склеротических изменений и ксеростомии. С учетом этого факта больным с сиалоаденозами и хроническими формами сиалоаденитов следует проводить инфузионную терапию с использованием гемодеза и реополиглюкина. Причем раствор гемодеза можно использовать как в виде наружных блокад (50 мл) на область СЖ в сочетании с внутривенными вливаниями 400 мл физиологического раствора и раствора глюконата кальция, так и внутривенно (400 мл), сочетая с электрофорезом дезоксирибонуклеазы на область желез [32].
Физиолечение широко используется у больных сиалоаденитами: при длительности заболевания не более 5 лет рекомендуется ультразвуковая терапия области СЖ; благоприятный эффект наблюдается при проведении электрофореза области СЖ с 1 % раствором лизоцима на 0,5 % растворе хлорида натрия или электрофореза с 1 % раствором аскорбиновой кислоты. Использование внутрижелезистого введения лекарственных препаратов через околоушной проток с помощью электрофореза увеличивает скорость их проникновения в 3 раза; лазеротерапия усиливает регионарное кровообращение в СЖ, что позволяет значительно удлинить периоды ремиссии [33].
Применение внутрипротокового лазерного облучения дает более сильный лечебный эффект и способствует уменьшению размеров полостей при паренхиматозном сиалоадените; положительные результаты дает использование переменного магнитного поля на область СЖ; аксонотерапия – электростимуляция активных точек в области околоушных СЖ – эффективна при лечении больных с паренхиматозным паратитом; воздействие гелиево-неоновым лазером на область пораженной СЖ (курс лечения составляет 10 процедур) позволяет нормализовать вязкость и рН слюны, а также купировать воспалительный процесс в более короткие сроки. Одновременно с этим у больных отмечается улучшение общего состояния, нормализация сна и исчезновение болевого синдрома [34].
Гирудотерапия оказывает противовоспалительное, иммунорегуляторное, гипосенсибилизирующее, противоотечное, тромболитическое, обезболивающее, гипотензивное, антиатеросклеротическое действия и обладает рядом других положительных свойств. Она эффективна у больных, страдающих интерстициальным сиалоаденитом и сиалозами, но с осторожностью должна применяться у пациентов с синдромом Шегрена и хроническим паренхиматозным сиалоаденитом. При лечении больных с сиалозами применяется комплекс патогенетической терапии, включающий сульфат магния, Мезим-форте, Продигиозан, лимонную кислоту, -глобулины, поливитамины, гемотрансфузию. Лечение должно быть направлено на элиминацию метаболитов или реутилизацию фосфолипидно кальциевых компонентов тканевого детрита, восстановление резистентности клеточных мембран, мембранорепарацию. Терапия больных с синдромом Шегрена имеет свои особенности, связанные с аутоиммунным характером заболевания. Наибольший эффект дает включение в комплекс лечения кортикостероидных препаратов и цитостатиков. Однако использование преднизолона должно проводиться с большой осторожностью, так как кортикостероиды способны активизировать цитомегаловирусную инфекцию, которая нередко рассматривается как этиологический момент в развитии данной патологии. При лечении больных с синдромом Шегрена показаны аурикулярная иглорефлексотерапия, вибро-, гидромассаж малых СЖ, мануальная рефлексотерапия, способствующие уменьшению ксеростомии. Рентгенотерапия СЖ малоэффективна из-за рецидивирования заболевания. Наилучшие (кратковременные) результаты наблюдаются при облучении желез в случае лимфоэпителиальных поражений: при синдроме Микулича, болезни Шегрена. Используют малые дозы облучения (суммарно от 5 до 10 Гр/с). Применение метода ограничено из-за угасания функционирования всех СЖ, а также вследствие развития наведенных радиогенных опухолей после рентгенотерапии. Несмотря на достигнутые на современном уровне успехи в консервативном лечении различных форм хронических сиалоаденитов, полного излечения не наступает и возможны рецидивы, в ряде случаев (особенно на поздних стадиях) приходится прибегать к хирургическим методам: симпатической денервации околоушных СЖ, удалению СЖ или перевязке околоушного протока с денервацией ушно-височного нерва. Следует, однако, отметить, что большинство оперативных вмешательств, проводимых на околоушных СЖ, связаны с развитием осложнений (парезом мимических мышц, образованием слюнных свищей и др.), требующих длительных послеоперационных коррекций. Особенно важна при лечении больных сиалоаденитами его профилактическая направленность. На первый план выступают взаимодействие и преемственность действий между поликлиническими и стационарными врачами-стоматологами и профильными специалистами [33].
Сложности диагностики и лечения заболеваний СЖ обусловливают необходимость диспансеризации таких больных. Реабилитация больных с заболеваниями СЖ (медицинская, социальная, профессиональная) должна включать 4 периода: обследование, установление диагноза и стадии заболевания, проведение лечения соответственно этим стадиям, контроль и лечение в последующем периоде [35].
Результаты исследования и их обсуждение
Знания причин и способов лечения заболеваний слюнных желез позволят назначить врачу-стоматологу комплексное лечение для каждого индивидуального больного. Наиболее частой причиной заболевания слюнных желёз является воспалительно эпидемический характер вирусной или бактериальной природы и поражают чаще всего околоушные слюнные железы.
Таким образом, проведен анализ научной литературы, а также имеющихся сведений о слюнных железах и возможных их патологиях можно сделать вывод что наиболее частой причиной заболевания слюнных желёз является воспалительно эпидемический характер вирусной или бактериальной природы и поражают чаще всего околоушные слюнные железы. Лечения отводится консервативному купированию воспаления слюнных желёз основная часть которого отводится на антибиотикотерапию.
Читайте также:


