Туберкулез легких и пневмокониозы
Многие заболевания оказывают существенное отрицатель ное влияние на устойчивость человека к МБТ и на течение туберкулеза. Они изменяют реактивность макроорганизма, ос лабляют противотуберкулезный иммунитет и способствуют развитию туберкулеза. Риск туберкулеза особенно велик у ВИЧ-инфицированных, больных с пневмокониозами, хрони ческими неспецифическими заболеваниями легких, сахарным диабетом, язвенной болезнью желудка и двенадцатиперстной кишки, алкоголизмом и психическими заболеваниями.
В свою очередь развитие туберкулеза вызывает нарушение функции многих внутренних органов, осложняет течение имевшихся ранее болезней и создает предпосылки для воз никновения других опасных заболеваний.
Своевременная диагностика сочетанного поражения — важная задача врача и необходимое условие для эффектив ного лечения больного.
18.1. Туберкулез у ВИЧ-инфицированных и больных синдромом приобретенного иммунодефицита
ВИЧ-инфекция является одной из основных причин роста заболеваемости туберкулезом в мире. Почти половина ВИЧинфицированных после заражения МБТ в течение года забо левают туберкулезом.
К началу 2001 г. число инфицированных ВИЧ людей пре высило 36 млн, туберкулез был диагностирован у трети из них (ВОЗ, 2001). В России инфицированность ВИЧ начала расти быстрыми темпами с 1996 г., когда вирус стал распростра няться среди наркоманов. К 2003 г. в нашей стране выявлено около 230 тыс. ВИЧ-инфицированных лиц, что почти в 3 раза выше показателей 2000 г. Клинически выраженные проявле ния синдрома приобретенного иммунодефицита (СПИДа) с глубокими нарушениями иммунитета обнаружены более чем у 1 % ВИЧ-инфицированных.
Больных с сочетанием ВИЧ-инфекции и туберкулеза в России зарегистрировано около 1300. В основном это лица с поздними стадиями ВИЧ-инфекции, у которых из-за грубых
нарушений в иммунной системе инфицирование МБТ приве ло к развитию туберкулеза. Сохранение напряженной эпиде мической ситуации с туберкулезом и увеличение незаконного оборота инъекционных наркотиков создают предпосылки для дальнейшего распространения туберкулеза, ВИЧ-инфекции и их сочетания, особенно среди неблагополучных в социальном плане граждан.
Клиническая картина и течение ВИЧ-ассоциированного туберкулеза зависят от стадии ВИЧ-инфекции и степени на рушения иммунного статуса больного. В стадии первичных проявлений репликация ВИЧ часто происходит весьма актив но. Первое транзиторное снижение иммунного статуса отме чают у ВИЧ-инфицированных в среднем уже через 3 мес по сле проникновения вируса в организм. Антитела к ВИЧ в крови в этом периоде могут не определяться. Однако проти вотуберкулезный иммунитет значительно ослабевает, и у ин фицированных МБТ и ВИЧ-инфицированных лиц может раз виться туберкулез. В подобных случаях он часто имеет острое прогрессирующее течение, характерное для клеточного имму нодефицита. Туберкулез в определенной степени можно рас сматривать как своеобразный маркер, который на относитель но ранней стадии позволяет заподозрить ВИЧ-инфекцию у больного. В связи с этим можно полагать, что выявление у пациента туберкулеза должно быть основанием для целена правленного исследования на ВИЧ. Достоверно подтвердить наличие вируса можно при обнаружении в сыворотке крови антител к этому вирусу.
Туберкулез, развившийся через 6—7 лет после заражения ВИЧ, может протекать волнообразно, сохраняя наклонность к прогрессированию. Обострения наблюдаются в периоды ухуд шения иммунного статуса в связи с прогрессированием ВИЧинфекции. Степень нарушения клеточного иммунитета опре деляет тяжесть и продолжительность обострений туберкулеза. Выраженные проявления синдрома приобретенного иммуно дефицита, которые чаще развиваются через 7—8 лет после за ражения ВИЧ, приводят к бурному прогрессированию тубер кулезного процесса и летальному исходу.
Клинические проявления туберкулеза у ВИЧ-инфициро ванных и больных СПИДом имеют ряд особенностей. Боль ные на протяжении нескольких месяцев жалуются на перио дические подъемы температуры до 39 °С и выше, резкую пот ливость и слабость, иногда сухой мучительный кашель. Часто развиваются внелегочные формы туберкулеза. Типично пора жение лимфатических узлов шеи, возможно генерализованное поражение периферических лимфатических узлов.
Значительное подавление клеточного иммунитета у боль ных туберкулезом и ВИЧ-инфекцией часто проявляется отри цательной анергией с отсутствием реакции на внутрикожное

введение туберкулина. При рентгенологическом исследовании в легких обычно обнаруживают лимфогематогенную диссеминацию, реже — полости распада. Нередко выявляют пораже ние внутригрудных лимфатических узлов, а также экссудат в полости плевры.
Примерно у 20 % больных с сочетанием туберкулеза и ВИЧ-инфекции в мокроте выявляют МБТ. Наиболее инфор мативно бактериологическое исследование бронхоальвеолярных смывов, полученных при фибробронхоскопии. Иногда у больных с гематогенной диссеминацией МБТ обнаруживают при бактериологическом исследовании крови.
На поздних стадиях ВИЧ-инфекции выявление туберкулеза осложняется развитием других заболеваний, при которых так же поражаются легкие: цитомегаловирусной и пневмоцистной пневмонии, саркомы Капоши, легочного криптококкоза, нокардиоза.
В случаях диагностики туберкулеза у больных с ВИЧ-ин фекцией важно в кратчайшие сроки приступить к специфиче ской химиотерапии. Лечение больных туберкулезом с ранней стадией ВИЧ-инфекции базируется на общепринятых стан дартных режимах противотуберкулезной терапии. Антиретровирусные препараты обычно не назначают. В поздней стадии ВИЧ-инфекции противотуберкулезную терапию чаще сочета ют с применением антиретровирусных лекарственных средств. Химиотерапия может привести к некоторому восстановлению реактивности организма, повышению иммунологической ак тивности, образованию биологически активных веществ, что иногда проявляется временным ухудшением общего состоя ния больного. Такую вариант следует иметь в виду в плане возможной коррекции терапии.
При назначении противотуберкулезных препаратов следует учитывать, что антиретровирусные препараты из группы ин гибиторов протеаз неблагоприятно влияют на метаболизм наиболее эффективного противотуберкулезного препарата рифампицина. Нейротоксичность некоторых антиретровирусных препаратов усиливается при сочетании с изониазидом, этамбутолом и этионамидом. В комплекс лечебных мероприятий должна быть также включена психотерапевтическая помощь.
ВИЧ-инфицированные люди отличаются высоким риском заболевания туберкулезом. Они нуждаются в динамическом наблюдении фтизиатра и проведении специальных профи лактических мероприятий.
Профилактика и своевременное выявление туберкулеза у ВИЧ-инфицированных лиц базируются на следующих принципах:
1. Всех впервые выявленных ВИЧ-инфицированных лиц должен осмотреть фтизиатр. ВИЧ-инфицированные должны
быть информированы об опасности туберкулеза, его характер ных симптомах и мерах профилактики этого заболевания;
2. Всем ВИЧ-инфицированным лицам после выявления необходимо произвести рентгенологическое исследование лег ких. В дальнейшем рентгенографию легких им производят 1 — 2 раза в год. Результаты рентгенологических исследований хранятся у фтизиатра.
3. Всем ВИЧ-инфицированным лицам после выявления проводят пробу Манту с 2 ТЕ, которую затем повторяют 2 ра за в год. Фтизиатр регистрирует результаты проб в карте дис пансерного наблюдения. В случае виража чувствительности к туберкулину или усиления реакции на туберкулин у ВИЧ-ин фицированных лиц возникают показания для так называемой превентивной терапии противотуберкулезными химиопрепаратами.
18.2. Туберкулез легких и пневмокониозы
Пневмокониозы (греч. рпеитоп — легкое и conis — пыль) — это болезни, обусловленные реакцией легочной ткани на пы левое загрязнение, которое возникает при вдыхании воздуха с пылевыми частицами. Эти частицы, содержащие агрессивные химические вещества, провоцируют развитие пневмофиброза с узелковыми и/или узловыми образованиями в легких. В ре зультате значительно нарушается функция легких. Пневмоко ниозы, как правило, относят к профессиональным заболева ниям и их лечат специалисты по профессиональной пато логии.
Различают следующие основные пневмокониозы: силикоз, антракоз, асбестоз, бериллиоз, алюминоз. Силикоз встречается чаще других пневмокониозов и нередко осложняется туберку лезом. При этом возникает новое заболевание — силикотуберкулез — со своеобразными патогенезом, патоморфологией и клинико-рентгенологической картиной.
Силикоз наблюдается у рабочих горной и металлургической промышленности, имеющих контакт с соединениями кремния (особенно часто у пескоструйщиков). Вдыхание воздуха, за грязненного этими соединениями, приводит к проникнове нию в легкие свободной двуокиси кремния и формированию в легочной ткани силикотических гранулем. Они образуются в результате взаимодействия соединений кремния с белковыми молекулами и появления антигенного комплекса: пылевая частица — белковые вещества. Частицы кремния поглощаются макрофагами, которые затем разрушаются. В межклеточное пространство поступают биологически активные вещества, способствующие образованию силикотических бугорков и развитию интерстициального фиброза.
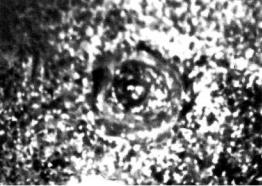
Рис. 18.1. Силикоз. Гистологический препарат, х 80.
Выделяют несколько форм силикоза. Интерстициалъная форма представлена в основном сетчато-ячеистым фиброзом интерстициальной ткани, узелковая — силикотическими гра нулемами в обоих легких; при укрупнении узелков образуется
узловая форма силикоза.
В течении силикоза различают три стадии. Первая стадия характеризуется поражением средних отделов легких. Во вто рой стадии диффузные фиброзные и очаговые изменения рас пространяются на все отделы легких. Третья стадия отличает ся выраженным пневмофиброзом с наличием в обоих легких крупных фокусных образований.
У больных силикозом 1 стадии туберкулез выявляют в 10— 20 % случаев, II стадии — в 20—60 %, III стадии — в 60—80 %. Заболевают силикотуберкулезом чаще мужчины в возрасте 30-40 лет.
В развитии туберкулеза у больных силикозом существенное значение имеют степень запыленности легких и распростра ненность силикотических поражений. Чем тяжелее силикоз, тем вероятнее присоединение туберкулеза. Чаще он осложня ет узелковую форму силикоза.
Туберкулез у больных силикозом и другими пневмокониозами развивается в результате эндогенной реактивации оста точных туберкулезных изменений в легких или во внутригруд-
ных лимфатических узлах. Может иметь значение и экзоген ная суперинфекция. МБТ проникают в легочную ткань бронхогенно или лимфогематогенно, после чего в зависимости от численности микробной популяции и выраженности иммун ных реакций развивается определенная форма туберкулеза легких — диссеминированная, очаговая, инфильтративная, фиброзно-кавернозная.
Морфологическая картина туберкулеза зависит от стадии и формы силикоза. Наряду с типичными для туберкулеза патоморфологическими изменениями обнаруживаются своеобраз ные силикотуберкулезные образования, в которых казеозный некроз со слабовыраженной специфической грануляционной тканью перемежается с коллагеновыми волокнами, силикотическими гранулемами и угольной пылью.
Среди атипичных форм силикотуберкулеза выделяют силикотуберкулезный бронхоаденит, мелкоили крупноузелковые изолированные силикотуберкулезные образования — единич ные или множественные силикотуберкулемы, а также массив ный силикотуберкулез в виде силикоза III стадии и распро страненного туберкулезного процесса.
Развитие туберкулезных очагов в легких часто не оказывает существенного влияния на общее состояние больного силико зом. При прогрессировании туберкулезного воспаления само чувствие больного заметно ухудшается. Появляются выражен ные симптомы интоксикации, продуктивный кашель, иногда кровохарканье, усиливается одышка.
Бактериовыделение у больных силикотуберкулезом скудное даже при наличии явных признаков деструкции в легких.
В рентгенологической картине силикотуберкулеза преобла дают изменения, характерные для силикоза. Их распростра ненность определяется стадией силикотического процесса.
У больных с I стадией силикоза, осложненного туберкулезом,
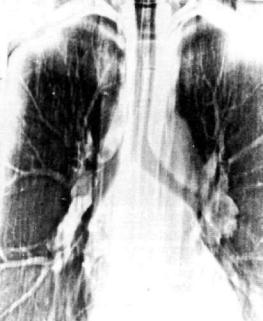
Рис. 18.2. Силикотуберкулезный бронхоаденит. Продольная томо грамма средостения.
Силикотуберкулезный бронхоаденит хорошо выявляется рентгенологическим методом за счет краевой кальцинации умеренно увеличенных лимфатических узлов (рис. 18.2). При развитии очагового туберкулеза обычно в верхнем отделе лег кого появляются округлые полиморфные тени до 1 см в диа метре. Они крупнее силикотических узелков, имеют меньшую интенсивность на рентгенограмме и отличаются большей ди намичностью. Туберкулезные очаги располагаются в верхних отделах легочных полей, имеют различную величину, форму и интенсивность (рис. 18.3). Появление туберкулезного ин фильтрата в одном легком нарушает симметричность пораже ния при силикозе. В отличие от силикотических поражений инфильтрат, как правило, имеет меньшую интенсивность и менее четкие контуры. Он может распространяться на всю до лю легкого, часто имеет неправильную форму и неоднород ную плотность (рис. 18.4, 18.5). Узловой силикотуберкулез
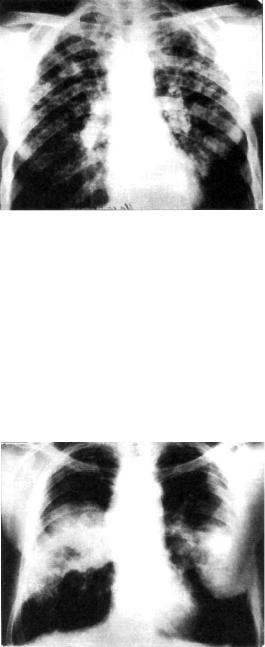
Рис. 18.3. Силикотуберкулез. Туберкулезные очаги и силикотические узелки в обоих легких. Обызвествление в бронхопульмональных лим фатических узлах. Рентгенограмма легких в прямой проекции.
(силикотуберкулемы) рентгенологически проявляется фокуса ми диаметром 2—4 см неоднородной структуры, с более плот ными включениями, иногда с участками просветвления (рис. 18.6). Силикотуберкулезные каверны обычно имеют не правильную форму, располагаются в участках массивного си ликоза.
Силикотуберкулез может осложниться туберкулезным плевритом с небольшим количеством жидкости в плевральной полости, которую можно обнаружить только с помощью КТ.
Рис. 18.4. Узловой силикоз. Рентгенограмма легких в прямой про екции.

Рис. 18.5. Силикотуберкулез. Силикотические узлы в обоих легких, туберкулезный инфильтрат в верхней доле левого легкого. Рентгено грамма легких в прямой проекции.
При бронхоскопии у больных силикозом обнаруживают вкрапления угольной пыли — пылевые пятна в слизистой обо лочке бронхов. Часто выявляют деформацию бронхов, ката ральный или гнойный эндобронхит, воспалительное или рубцовое сужение просвета. Бронхоскопией можно также обнару жить язвенную форму туберкулеза бронха с нодулобронхиальным свищом. В таких случаях бронхоскопия имеет не только диагностическое, но и лечебное значение — позволяет выпол нить санацию бронхов.
Рис. 18.6. Узловой силикотуберкулез. Силикотуберкулема в правом легком. Электрорентгенограмма легких в прямой проекции.
Туберкулез и пневмокониозы
Пневмокониозы – хронические профессиональные заболевания легких, обусловленные длительным вдыханием пыли и характеризующиеся развитием фиброза легочной ткани. В зависимости от состава производственной пыли выделяют следующие виды пневмокониозов:
1) силикоз – развивающийся в результате вдыхания пыли, содержащей свободную двуокись кремния;
2) силикатозы – развивающиеся в результате вдыхания пыли силикатов, содержащих двуокись кремния в связанном состоянии: асбестоз, талькоз, коалиноз;
3) металлокониозы – развивающиеся в результате вдыхания пыли алюминия, бария, бериллия, железа, марганца, олова;
4) карбокониозы – развивающиеся в результате вдыхания углеродсодержащей пыли;
5) пневмокониозы – развивающиеся в результате вдыхания смешанной пыли (антракосиликоз, сидеросиликоз, пневмокониоз сварщиков, шлифовщиков и др.);
6) пневмокониозы – развивающиеся в результате вдыхания органической пыли (амилоз, биссиноз и др.).
Современная теория патогенеза пневмокониозов основывается на иммунологической и свободнорадикальной теориях. По происхождению разделяют неорганическую, органическую и смешанные пыли, состоящие из неорганических и синтетических частиц. Для проявления биологического действия имеют значение физическое состояние и химический состав пыли, растворимость, форма и степень твердости пылинок, свойства их поверхности, а также размеры частиц. Наиболее фиброгенным действием обладает мелкодисперсная пыль с размерами частиц 0,5–7 мкм. По фиброгенным свойствам различают 3 класса опасности пыли.
Факторами риска развития пневмокониозов являются: время экспозиции пыли, предшествующие респираторные заболевания и курение.
В патогенезе пневмокониозов имеет также значение и степень цитотоксичности пыли. Высокоцитотоксическая пыль, вызывая гибель кониофагов, эвакуируется из легких преимущественно внеклеточно по внутритканевым лимфатическим путям, вызывая развитие патологического процесса в легочной паренхиме.
Слабоцитотоксическая пыль, удаляясь путем мукоцилиарного клиренса, ведет к развитию пылевого бронхита.
По развитию пневмокониозы делят на I–II–III стадии, они могут осложняться пневмониями, бронхоэктазами, спонтанным пневмотораксом, туберкулезом легких и др.
Из всех видов пневмокониозов силикоз является наиболее частым и тяжелым заболеванием, наиболее часто осложняется туберкулезом легких и в классификации туберкулеза обозначается силикотуберкулезом. Заболеваемость силикозом находится в прямой зависимости от количества, дисперсного состава вдыхаемой пыли и содержания в ней кварца и чаще развивается в первые 5–10 лет работы в неблагоприятных условиях.
Патогенез силикотуберкулеза полностью не выяснен. Несомненно, что туберкулез при силикозе является результатом экзацербации остаточных изменений перенесенного первичного туберкулеза. Нельзя исключить и экзогенную суперинфекцию микобактерий туберкулеза. Этому способствуют атрофические изменения слизистой верхних дыхательных путей и бронхов, в силу чего нарушается функция мукоцилиарного аппарата. Установлено, что ткань, содержащая кварцевую пыль, меняет свойства МБТ. С помощью электронной микроскопии были обнаружены существенные изменения самой морфологии МБТ при силикотуберкулезе: различная величина и форма гранулярных субстанций, ничтожное содержание цитоплазмы, штопорообразные выступы и др. Интерес представляет и то, что МБТ, полученные из пораженных тканей, не вызывают туберкулезного процесса у животных (морской свинки), не подвергавшихся запылению. Если же вначале животных подвергнуть запылению, то введение МБТ вызывает прогрессирующий туберкулез.
Вопрос о взаимоотношении силикоза и туберкулеза, их частого сочетания до настоящего времени остается сложным. Установлено, что туберкулез легких преимущественно развивается на фоне силикоза, хотя есть и иное мнение, или же оба заболевания развиваются одновременно в результате комбинированного воздействия кварцевой пыли и микобактерий туберкулеза.
Общепринятым является положение, что силикоз, особенно во II и III стадиях заболевания, предрасполагает к туберкулезу легких, а туберкулез способствует развитию и прогрессированию силикоза. Некоторые последователи предают большое значение поражению лимфатической системы, ее блокаде, что создает благоприятные условия для развития туберкулеза легких.
Осложнению силикоза туберкулезом способствуют нарушения в сосудах малого кровообращения, при которых ухудшается трофика легочной ткани, возникают воспалительно-некротические процессы. Отмечены и нарушения в системе иннервации при силикозе. Установлено также, что силикоз снижает иммунобиологические свойства организма и способствует развитию туберкулеза легких.
Силикотуберкулез следует рассматривать не как простое сочетание двух нозологических форм заболеваний, а как единый процесс, в котором силикоз и туберкулез, взаимодействуя друг с другом, обусловливают своеобразное течение каждого из них.
Изложенные данные позволяют сделать вывод о многофакторном характере частого сочетания силикоза и туберкулеза легких. Силикозу могут сопутствовать все клинические формы легочного туберкулеза. Распространение туберкулезной инфекции в организме человека происходит известными путями: лимфогенным, бронхогенным, гематогенным и смешанным; правда, подчеркивается преимущественно лимфогенный путь и в меньшей степени – гематогенный.
До настоящего времени нет общепринятой клинической классификации силикотуберкулеза, хотя каждая болезнь имеет четко описанные формы заболеваний, основанные на клинико-рентгенологических, функциональных, лабораторных данных.
Международная классификация болезней Х пересмотра (МКБ Х, 1995 г.) выделяет раздел по пневмокониозам и раздел по туберкулезу, но отечественная медицина еще не адаптирована к ней.
Используемая клинико-рентгенологическая классификация силикотуберкулеза выделяет 4 основные группы:
1) силикотуберкулезный бронхоаденит с преимущественной локализацией туберкулезного процесса во внутригрудных лимфатических узлах, характеризующийся расширением и уплотнением корневых теней, полицикличностью их очертаний; в ряде случаев – кальцинозом по типу яичной скорлупы;
2) мелкоузелковая форма силикотуберкулеза с образованием отдельных затемнений диаметром до 3 см, в которых невозможно дифференцировать элементы туберкулезного и силикотического процесса;
3) крупноузловой силикотуберкулез с единичными или множественными затемнениями диаметром от 3 до 8 см округлой формы – силикотуберкуломами;
4) массивный силикотуберкулез, соответствующий рентгенологически III стадии силикоза, при котором уточнить клиническую форму туберкулезного процесса невозможно.
Поскольку подобная классификация многословна, некоторые клиницисты предлагают ее упростить, указав стадию силикоза и форму туберкулеза легких. Например: силикотуберкулез. Силикоз II стадии. Очаговый туберкулез легких (по возможности указать фазу процесса) МБТ+ или МБТ–.
В клинических проявлениях силикотуберкулеза условно можно выделить 2 периода:
1) начальные проявления силикотуберкулеза, характеризующиеся бессимптомностью течения, которое может длиться несколько лет, при этом чаще определяется очаговый туберкулез легких;
2) силикотуберкулез, характеризующийся прогрессирующим течением туберкулеза с формированием полостей распада и бронхогенным обсеменением, что обусловливает картину сочетанного заболевания, т. е. силикотуберкулеза, и будет определяться формой и фазой туберкулезного процесса.
В то же время нельзя исключить возможного влияния силикотического процесса на клиническую картину туберкулеза легких, если учесть, что есть острый силикоз, при котором заболевание развивается быстро и приводит к летальному исходу в течение 0,5–1,5 лет; есть поздний силикоз, при котором заболевание развивается через 10–20 лет (а иногда и более) после прекращения работы с относительно непродолжительной (4–5 лет) экспозицией больших концентраций кварца.
Диагностика силикотуберкулеза представляет определенные трудности и основывается на следующем:
1) тщательный сбор профессионального и эпидемиологического анамнеза (контакт с туберкулезными больными, характер и длительность контакта);
2) физикальные методы обследования (недостаточно информативны);
3) рентгенологическое обследование (рентгенография, томография, КТ, МРТ);
4) тщательные поиски МБТ (трехкратная бактериоскопия, в том числе методами флотации и люминисцентным, методом посева, ИФА, ПЦР);
5) туберкулиновые пробы;
6) инструментальная диагностика (бронхоскопия, биопсия лимфатических узлов, брашбиопсия и др.);
7) функциональные методы исследования.
Лечение больных силикотуберкулезом проводится по общепринятым методам комплексной терапии с учетом возможности улучшения экологической обстановки на рабочем месте.
Комплексная противотуберкулезная терапия позволяет добиться значительного улучшения в течение туберкулезного процесса, стабилизации, прекращения бацилловыделения. Летальный исход больных в большинстве случаев обусловлен не прогрессированием туберкулеза, а осложнениями силикоза в виде нарастания дыхательной недостаточности и декомпенсации хронического легочного сердца. Этому способствуют и хронические прогрессирующие формы туберкулеза легких.
Данный текст является ознакомительным фрагментом.
С.А. Бабанов, П.В. Гайлис
ГОУ ВПО Самарский государственный медицинский университет
К клинико-функциональным признакам пневмокониозов отнесены: бронхит, бронхиолит, эмфизема лёгких (I, II и III степени), лёгочная недостаточность (I, II и III степени), лёгочное сердце. По течению болезни пневмокониозы делят на быстро прогрессирующие, медленно прогрессирующие, регрессирующие и позднего развития. К осложнениям пневмокониозов отнесены: туберкулёз, пневмония, бронхоэктатическая болезнь, неоплазма, бронхиальная астма, ревматоидный артрит, спонтанный пневмоторакс, уплотнение и изменение структуры корней лёгких. Если имеется узелковая форма пневмокониоза, на фоне изменённого лёгочного рисунка появляется небольшое количество мелкопятнистых теней средней интенсивности размером от 1 до 2 мм, расположенных в средних и нижних поясах лёгких. Междолевая плевра справа нередко бывает утолщена. Для пневмокониоза II стадии характерны более выраженные усиление и деформация лёгочного рисунка. Увеличено и количество узелковых теней, размеры которых достигают 3-10 мм. Иногда имеется тенденция к слиянию узелковых теней.
Наиболее встречаемой формой среди пневмокониозов является силикоз.
Силикоз получил большое распространение в конце XIX и в XX веке, главным образом, в связи с развитием горнорудной промышленности, а также машино- и станкостроения, в которых большие контингенты рабочих подвергаются воздействию фиброгенной пыли. Наиболее часто силикозы развиваются у рабочих в следующих отраслях промышленности и профессиональных группах:
1) горнорудная промышленность: среди горнорабочих различных рудников по добыче золота, олова, меди, свинца, ртути, вольфрама и других полезных ископаемых, залегающих в породе, содержащей кварц (бурильщики, проходчики, взрывники, рабочие проходческих бригад и др.);
2) машиностроительная промышленность: среди рабочих литейных цехов (пескоструйщики, дробеструйщики, обрубщики, земледелы, стерженщики, выбивщики и др.);
3) производство огнеупорных и керамических материалов, а также при ремонте промышленных печей и других операциях в металлургической промышленности;
4) проходка туннелей, обработка гранита, других пород, содержащих свободную двуокись кремния, размол песка.
Ранее, при несоблюдении стандартов безопасности труда силикоз, развиваюшийся в описанных производственных условиях, особенно среди лиц, работавших в период второй мировой войны и первые послевоенные годы, как правило, относился к узелковой или узловой формам пневмокониотического фиброза и отличался наклонностью к прогрессированию. Стаж работы до развития силикоза в те годы был менее длительным по сравнению с таковым в настоящее время. В сороковые-пятидесятые годы у отдельных больных (горнорабочие золотых рудников, пескоструйщики, обрубщики) стаж работы до возникновения силикоза был менее 10 лет, а иногда и 5 лет. В настоящее время стаж работы в условиях запыленности на современных предприятиях значительно продолжительнее и в среднем превышает 15-20 лет.
Литература
1. Бабанов С.А. Состояние кардиореспираторной системы при пылевых заболеваниях лёгких: автореф. дис. …канд. мед. наук. Самара, 1999; 24.
2. Величковский Б.Т. Молекулярные и клеточные механизмы развития заболеваний органов дыхания пылевой этиологии: актовая речь / Б.Т. Величковский; Рос. гос. мед. ун-т. М.: 1997; 33.
3. Жестков А.В. Клинические и иммунологические проявления пылевых заболеваний лёгких: автореф. дис. …докт. мед. наук. Самара, 2000; 32.
4. Зинченко В.А., Разумов В.В., Гуревич Е.Б. Профессиональная хроническая обструктивная болезнь лёгких (ХОБЛ) – пропущенное звено в классификации профессиональных заболеваний лёгких (критический обзор) Клинические аспекты профпатологии: сб. науч. тр. Томск, 2002; 15-18.
5. Косарев В.В., Мокина Н.А. Функциональные методы исследования лёгких в профпатологии и в общей врачебной практике. Самара, 2006; 55.
6. Кузнецов С.И. Комплексный подход к ранней диагностике пылевых заболеваний лёгких: автореф. дис. …канд. мед. наук, Самара, 1993; 24.
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2016
Профессиональные ассоциации:
- Российская ассоциация врачей и специалистов медицины труда
Оглавление
1. Краткая информация
Пневмокониозы – профессиональные интерстициальные заболевания легких, вызванные длительным вдыханием неорганической пыли.
Причина развития - вдыхание фиброгенной неорганической пыли различного состава.
Аспирируются частицы пыли до 10 мкм, пылинки до 5 мкм проникают в альвеолы.
Теории патогенеза силикоза:
- механическая – травма легочной ткани с ответным развитием фиброза не может объяснить отсутствие пневмофиброза при вдыхании пыли карборунда, обладающего большей твердостью, чем диоксид кремния;
- токсико-химическая – при растворении кварца в биологических средах образуется коллоидный раствор кремниевой кислоты, токсичный для клеток;
- биологическая - пыль кварца активирует латентную туберкулёзную инфекцию, вызывает лимфостаз и силикотический шок.
Гипотеза о фиброгенных свойствах повреждённой кристаллической решётки кварца, образующей взаимодействующие с белками тканей гидроксильные силанольные группы (SiOH), вызывающие деструкцию с развитием фиброза.
Механизм развития силикотического фиброза:
- фагоцитоз пылевых частиц с участием макрофагов (кониофаги);
- образование фаголизосом;
- повреждение фаголизосомной оболочки и диффузия ферментов и кварца в гиалоплазму;
- разрушение клеточных органелл и макрофагальных митохондрий с повреждением их мембран;
- активация ко-факторами гликолитических дегидрогеназ;
- накопление молочной кислоты в межклеточном пространстве лёгочной ткани;
- активация протоколлагенпролингидроксилазы;
- активация синтеза коллагена.
По данным Роспотребнадзора в 2013 году диагноз пневмокониоз поставлен 422 россиянам, что составляет 5.2% от всех впервые выявленных профессиональных заболеваний.
Пневмокониоз угольщика (J60)
Пневмокониоз, вызванный асбестом и другими минеральными веществами (J61)
Пневмокониоз, вызванный пылью, содержащей кремний (J62)
J62.0 – Пневмокониоз, вызванный тальковой пылью
J62.8 – Пневмокониоз, вызванный другой пылью, содержащей кремний
Пневмокониоз, вызванный другой неорганической пылью (J63)
J63.0 – Алюминоз (легкого)
J63.1 – Бокситный фиброз (легкого)
J63.3 – Графитный фиброз (легкого)
J63.8 – Пневмокониоз, вызванный другой уточненной неорганической пылью
Пневмокониоз неуточненный (J64)
Пневмокониоз, связанный с туберкулезом (J65)
Медленно прогрессирующий – самый частый вариант, стаж работы со всеми видами фиброгенной пыли 10-20 лет:
- Простой пневмокониоз (simple pneumoconiosis or silicosis) со скудной симптоматикой и изменениями, без инвалидизации;
- Осложненный пневмокониоз (complicated pneumoconiosis or silicosis) с нарастающим фиброзом и возможным формированием узловой формы фиброза, частой ДН, инвалидизацией и смертью.
Быстро прогрессирующее – по типу осложненного пневмокониоза, при стаже работы с высокими концентрациями кварцевой пыли 10 лет и меньше.
Позднее течение - развитие силикоза после прекращения контакта с кварцевой пылью.
Классифицируется по рентгенологическим/КТ признакам.
- двустороннее диффузное усиление и деформация рисунка;
- умеренное уплотнение и изменение структуры корней;
- при узелковой форме тени 1-2 мм средней интенсивности, преимущественно в нижних и средних отделах;
- возможно утолщение междолевой плевры справа.
- массивные затемнения на фоне изменений как при II стадии;
- часто выраженные плевродиафрагмальные и плевроперикардиальные спайки;
- буллезная эмфизема.
Рентгеновские признаки пневмокониоза кодируются по Международной рентгеновской классификации пневмокониозов МОТ (пересмотр 2011 года).
- Паренхиматозный тип затемнений: большие (по размеру); малые (по профузии, форме, размерам распространенности).
- Плевральный тип затемнений.
- хорошее;
- приемлемое (без технических дефектов, препятствующих корректной классификации изменений);
- приемлемое (с техническими дефектами, позволяющими классифицировать изменения);
- неприемлемое для классификации.
В своём заключении рентгенолог обязан прокомментировать технические дефекты.
Последовательность оценки качества рентгенограмм грудной клетки:
- Полнота охвата исследуемого объекта;
- Правильность установки больного во время снимка;
- Чёткость рентгенограммы;
- Контрастность рентгенограммы;
- Жесткость рентгенограммы.
А) Классификация профузии: 0 – нет или почти нет; 1 – единичные; 2 – немногочисленные; 3 – множественные малые затемнения.
Подкатегории профузии по 12-балльной шкале, где числитель обозначает основную степень профузии выявляемых малых затемнений, а знаменатель - альтернативную степень профузии.
Б) Распространенность в зависимости от кониотических изменений в зонах: верхней, средней, нижней справа и верхней, средней, нижней слева.
В) Форма в зависимости от преобладающего типа фиброза: округлая (узелковая) либо линейная (интерстициальная).
Г) Размер малых затенений:
Округлые малые затемнения от диаметра:
- p: от 1.5 мм,
- q: от 1.5 до 3.0 мм,
- r: от 3.0 до 10.0 мм.
Линейные малые затемнения от ширины теней:
- s: до 1.5 мм,
- t: от 1.5 до 3.0 мм,
- u: от 3.0 до 10.0 мм
Большие изменения классифицируются в зависимости от диаметра теней:
- A: Одна тень с наибольшим размером до 50 мм или несколько слившихся теней с суммарным наибольшим размером до 50 мм.
- B: Одна тень с наибольшим размером более 50 мм, но не более размера правой верхней зоны; или несколько слившихся теней с суммарным наибольший больше 50 мм, но не больше размера правой верхней зоны.
- C: Одна тень больше размера правой верхней зоны; или несколько слившихся теней суммарно больше размера правой верхней зоны.
Отдельно кодируют плевральные изменения: наложения и бляшки (при асбестозе).
Дополнительные рентгенологические признаки: ах – слияние затемнений; alm – среднедолевой синдром; bu – буллезная эмфизема; ca – рак легкого или плевры; cn – обызвествления затемнений; cl – обызвествление л/у; pqc – плевральные обызвествления; co – изменения размеров, формы сердца; es - скорлупообразное обызвествление внутригрудных л/у; cp – легочное сердце; cv – каверна; di – смещение органов средостения, сердца и корней; еf – плевральный выпот; em – эмфизема; fr – перелом ребер; hi – увеличение внутригрудных л/у; ho – сотовое легкое; pqp - плевроперикариальные спайки; ih - неправильный контур сердца при поражении более 1/3 контура; pq – плевродиафрагмальные спайки; id - неправильный контур диафрагмы при поражении более 1/3 контура; kl - септальные линии (Керли); od – другие важные изменения; pi – плевральные спайки междолевой или медиастинальной плевры; px - пневмоторакс; rl – синдром Каплана; tb – туберкулез.
Как правило, пневмокониозы протекают бессимптомно с постепенным развитием рентгенологических изменений.
Редко возможен вариант с постепенно нарастающей одышкой.
При выраженных формах:
- одышка при физической нагрузке часто, первый признак интерстициального пневмокониоза; отсутствует при узелковой форме на начальных этапах;
- кашель часто, сухой, непродуктивный, усиливается при прогрессировании; влажный – при сочетании с ХОБЛ;
- стеснение в груди и/или хрипы редко, как правило, при выраженных формах.
Кровохарканье, ночные поты, лихорадка могут быть начальными признаками лёгочного туберкулёза - осложнения силикоза.
При силикозе возможна атипичная клиника с нереспираторными симптомами, как склеродермия или ревматоидный артрит. В большинстве случаев развиваются постепенно, редко - острая клиника. Клиника быстропрогрессирующего силикоза аналогична хроническому, но ДН прогрессирует быстрее.
2. Диагностика
Критерии постановки диагноза:
- профмаршрут (стаж работы во вредных и/или опасных условиях) по трудовой книжке;
- контакт с вредным производственным фактором (АПФД) по данным санитарно-гигиенической характеристики условий труда;
- патогномоничные изменения на рентгенограмме/КТ.
Анализа данных санитарно-гигиенических характеристик условий труда – получение сведений о наличии профессионального стажа.
Длительность профессионального стажа до появления патологических изменений:
- в большинстве случаев 20 лет и более;
- при контакте с малофиброгенной пылью - не менее 10 лет;
- при быстро прогрессирующем варианте силикоза – менее 10 лет.
В большинстве случаев изменения при физикальном обследовании отсутствуют.
Специфичные симптомы отсутствуют.
При массивном фиброзе возможны участки притупления лёгочного звука над полями фиброза.
При прогрессировании может развиться цианоз, бочкообразная грудная клетка, снижение массы тела.
Нереспираторные признаки - отечность суставов, их деформация и болезненность, изменения кожи могут быть при сочетании силикоза с системными заболеваниями - синдром Калине-Каплана.
Кониотический процесс часто осложняется лёгочным туберкулёзом, тогда же кровохарканье или ночные поты.
Свистящие хрипы и/или жёсткое дыхание редко, возможны при сочетании с ХОБЛ.
Коробочный оттенок звука редко.
Зоны притупления перкуторного звука над лёгкими редко, возможны при массивном фиброзе
Утолщение пальцев в виде барабанных палочек только при тяжёлых формах с ДН, неспецифично для пневмокониоза.
Снижение массы тела наблюдается редко.
Специфическая лабораторная диагностика отсутствует.
Исследование газового состава крови при признаках дыхательной и/или правожелудочковой недостаточности.
При подозрении на осложнение туберкулёзом:
- туберкулиновые кожные пробы;
- иммунологические тесты in vitro (ПЦР, РНГА, РПГ, РПК, ИФА, квантифероновый тест, IGRA);
- бактериоскопия и посев мокроты.
Обзорная рентгенография органов грудной клетки (ОГК) в двух проекциях.
Показания к КТ:
- каждые 5 лет всем работающим с АПФД после 10 лет стажа;
- оценка изменений в лёгких в динамике у пациентов с установленным диагнозом;
- первичная диагностики узловых форм у пациентов с узелковым силикозом;
- всем пациентам профцентра с подозрением / установленным диагнозом;
- степень выраженности одышки не объясняется рентгенологическими изменениями или результатами спирометрии.
Продолжение диагностического поиска для исключение других интерстициальных заболеваний:
- при отсутствия типичных признаков на фоне выявленной при рентгенографии ОГК или высокоразрешающей КТ патологии;
- при морфологических изменениях без типичной рентгеновской картины пневмокониоза.
Спирометрия:
- идентификация нарушений вентиляционной способности лёгких,
- определение степени тяжести заболевания,
- выбор тактики лечения,
- выявление дыхательной недостаточности (ДН),
- определения типа функциональных нарушений (рестриктивный, обструктивный, смешанный),
- степень нарушений газообмена.
Сатурации крови кислородом при пульсоксиметрии для уточнения степени ДН.
Эходопплеркардиография из парастернального доступа для выявления лёгочного сердца.
Чрезбронхиальная биопсия для исключения гранулёматозов (саркоидоз, бериллиоз), рака лёгкого.
Открытая биопсия лёгких при подозрении на другие интерстициальные заболевания лёгких.
ПЭТ-КТ для исключения некоторых гранулёматозных процессов (саркоидоз, туберкулёз).
3. Лечение
- не существует лекарств и методов, излечивающих пневмофиброз и меняющих динамику снижения функции лёгких;
- лечение направлено на патогенетические механизмы и клинические симптомы, предупреждение осложнений;
- для усиления эффекта фармакотерапии рекомендуются немедикаментозные методы.
- Уменьшение симптомов и повышение толерантности к физической нагрузке.
- Улучшение общего самочувствия.
- Профилактика и лечение осложнений.
- Продление жизни и активной трудоспособности.
- Минимизация побочных эффектов лекарственной терапии.
Основные лечебные стратегии:
- Отказ от курения.
- Рациональное трудоустройство при показаниях.
- Патогенетическая терапия.
- Лёгочная реабилитация при одышке.
- Оксигенотерапия при гипоксии.
Показания для госпитализации:
- Первичная диагностика пневмокониоза (диффдиагностика, экспертиза связи с профессией, назначение терапии и лёгочной реабилитации).
- Стабильное течение пневмокониоза (мониторинг состояния, коррекция терапии и лёгочной реабилитации, экспертиза трудоспособности).
- Ухудшение течения пневмокониоза.
Отказ от курения.
Рациональное трудоустройство пациента.
Тотальный бронхоальвеолярный лаваж при быстро прогрессирующем течении силикоза.
Ацетилцистеин уменьшает прогрессирование рестриктивного синдрома и снижение диффузионной способности лёгких.
Глутаминовая кислота для повышения устойчивости кониофагов.
Гиалуронидаза + азоксимера бромид в качестве антифибротического и иммуномодулирующего средства.
Лёгочная реабилитация рекомендована всем пациентам с одышкой при физической нагрузке.
Длительная терапия кислородом более 15 часов в день:
- при PaO2 55 мм. рт. ст. и ниже или сатурация кислорода SpO2 менее 88%;
- при PaO2 55-60 мм. рт. ст. и SpO2=88% при лёгочной гипертензии, периферических отёках или полицитемии (гематокрит более 55%).
Бронходилатационная терапия при наличии ХОБЛ: бета-2-агонисты, антихолинергические, теофиллин и их комбинация.
Лечение латентной туберкулёзной инфекции при папуле 10 мм и более, либо при положительном иммунологическом тесте.
Оперативное лечение не рекомендовано как метод выбора.
При терминальной стадии ДН с PaO2
- другое инкурабельное заболевание в тяжёлой стадии;
- пристрастия (включая табакокурение);
- отсутствие социальной поддержки;
- не поддающиеся коррекции психические заболевания;
- документированное несоблюдение рекомендаций по медикаментозному лечению.
4. Реабилитация
- медицинская: стационарное и амбулаторное лечение, санкурлечение, профилактории, дома отдыха, пансионаты, группы здоровья;
- социальная: материальная компенсация ущерба здоровью по инвалидности и проценту утраты трудоспособности, льготы и др.;
- трудовая: рациональное трудоустройство, бесплатное обучение или переобучение новой профессии.
Пневмокониоз - абсолютное противопоказание для работы с пылью, необходимо направление в БМСЭ.
- осмотр терапевта;
- осмотр пульмонолога;
- осмотр профпатолога;
- рентгенография ОГК и КТ;
- исследование ФВД.
5. Профилактика и диспансерное наблюдение
Первичная профилактика развития пневмокониоза.
5.1 Первичная профилактика
Ежегодные плановые периодические медицинские осмотры всех работников пылевых профессий:
- рентгенография ОГК в 2-х проекциях, при стаже более 10 лет - КТ ОГК каждые 5 лет;
- спирометрия;
- осмотр терапевта;
- осмотр узких специалистов по показаниям.
Оценка уровня профессионального риска работников пылевых профессий.
Элиминация этиологического фактора.
Минимизация воздействия инженерными мероприятиями: герметизация технологического процесса, вентиляция и проч.
При отсутствии постоянного рабочего места применение респираторов высокого уровня защиты: с позитивным давлением или полномасочных.
- Вакцинация от пневмококка и гемофильной палочки.
- Отказ от курения для снижения риска развития рака лёгких и ХОБЛ.
- При силикозе активный скрининг на туберкулёз.
6. Дополнительная информация, влияющая на течение и исход заболевания
Прогноз связан с выраженностью фиброза в момент диагностики заболевания и с величиной пылевой нагрузки.
Для ранней диагностики рекомендованы периодические медицинские осмотры работников пылевых профессий.
Генетический скрининг не рекомендован из-за отсутствия достоверных и специфичных маркеров.
Читайте также:


