Туберкулез головного мозга по мрт
Основными формами туберкулезного поражения централь ной нервной системы являются туберкулезный менингит и очаговый туберкулез головного мозга, который трансформи руется в туберкулему.
20.1.1. Туберкулезный менингит
Туберкулезное воспаление мягких оболочек головного и спинного мозга называют туберкулезным менингитом. Он на блюдается почти исключительно в регионах со значительным распространением туберкулезной инфекции. Туберкулезным менингитом могут заболеть лица любого возраста и пола. В связи с проведением систематической противотуберкулез ной вакцинации и ревакцинации БЦЖ произошло резкое уменьшение заболеваемости менингитом детей и подростков.
Патогенез и патологическая анатомия. Туберкулезный ме нингит развивается у лиц, инфицированных МБТ, у больных туберкулезом легких или других органов. У детей он может быть осложнением первичного туберкулезного комплекса или туберкулеза внутригрудных лимфатических узлов, у взрос лых — осложнением диссеминированного туберкулеза. В ряде
случаев туберкулезный менингит может быть единственным клиническим проявлением активного туберкулезного процес са, и источник распространения МБТ клиническими метода ми не выявляется.
Проникновение МБТ в сосуды мягкой мозговой оболочки происходит при бактериемии гематогенным путем. Менее ве роятно ликворогенное инфицирование из очагов отсева в моз ге (туберкулема мозга, очаги Рича). Важнейшей предпосылкой для развития туберкулезного менингита является общая и ме стная сенсибилизация, создающая условия для проникнове ния микобактерий через гематоэнцефалический барьер и воз никновения иммунологической реакции на инфекцию. След ствием этой реакции являются многие клинические признаки и последствия туберкулезного менингита.
Туберкулезный менингит, как правило, имеет базилярную локализацию. В оболочках мозга возникают васкулит, рас стройства капиллярного кровообращения, гиперемия, отек, клеточная инфильтрация. Одновременно развиваются тубер кулезные гранулемы и в них происходит казеозный некроз. Прорыв казеозных масс в цереброспинальную (спинномозго вую) жидкость с поступлением большого количества антигена вызывает бурную иммунологическую реакцию. По своей сути она подобна кожной реакции на введение большой дозы ту беркулина сенсибилизированному человеку. Мелкие крове носные сосуды тромбируются, и в зонах нарушенного крово обращения возникают инфаркты. Повреждаются расположен ные в базилярной области черепные нервы и блокируется циркуляция спинномозговой жидкости. Процесс может рас пространяться на вещество мозга (менигоэнцефалит), спус каться на оболочки спинного мозга и поражать его вещество и нервные корешки (спинальная форма менингита).
Клиническая картина. Туберкулезный менингит у большин ства больных развивается постепенно. Появляются недомога ние, вялость, повышенная утомляемость, раздражительность, светобоязнь, нарушение сна, задержка стула. Температура те ла в этом периоде бывает субфебрильной. Затем температура стойко повышается до 38 °С. Возникает и постепенно усили вается головная боль, появляется рвота. Постепенно развива ются менингеальные симптомы. При отсутствии лечения раз виваются адинамия, безразличие к окружающему, спутан ность сознания, сопорозное состояние, кома и к началу 4-й недели может наступить смерть.
Для туберкулезного менингита характерны: менингеальный синдром, параличи и парезы черепных нервов, симптомы по ражения вещества мозга. Менингеальный синдром проявляет ся головной болью, гидроцефалией и контрактурами мышц вследствие раздражения нервных корешков. Признаки кон трактур:
• ригидность затылочных мышц (невозможно нагнуть впе ред запрокинутую назад голову);
• симптом Кернига (у лежащего на спине больного невоз можно разогнуть в коленном суставе ногу, согнутую в тазобедренном суставе);
• симптом Брудзинского (сгибание головы вызывает сги бание ног);
• втяжение мышц живота;
• опистотонус (положение больного на боку с запрокину той головой и подтянутыми к животу ногами).
Характерно поражение III, VI, VII пар черепных нервов с соответствующей неврологической симптоматикой (наруше ние движения глазных яблок, мышц лица). Наиболее тяже лым в прогностическом отношении является поражение IX— XII пар черепных нервов с нарушениями глотания, речи и уг розой смерти от паралича дыхательного центра. При кореш ковых поражениях у больных возникают опоясывающие боли вокруг груди, живота, периферические парезы и параличи, нарушения функции тазовых органов.
В случаях очаговых поражений головного мозга развивают ся гемипарез, гемиплегия. Поражение диэнцефальной области сопровождается вегетососудистыми нарушениями в виде вазо моторных реакций, красного стойкого дермографизма, спон танно возникающих красных пятен на коже, брадикардии, та хикардии, лабильности артериального давления, нарушений сна.
Диагностика. Для своевременной диагностики туберкулез ного менингита большое значение имеет исследование спин номозговой жидкости. При пункции прозрачная спинномоз говая жидкость вытекает частыми каплями, давление повыше но до 300—400 мм водн. ст. Число клеток увеличено до 100— 400 в 1 мм 3 с преобладанием лимфоцитов, повышено содер жание белка —от 0,66 до 3,3 г/л, при спинальных формах — до 100 г/л и более. Повышение содержания белка в жидкости происходит в основном за счет грубодисперсных фракций, в связи с чем отмечают положительные пробы Панди и Нон- не—Апельта. Содержание сахара и хлоридов понижено. При стоянии спинномозговой жидкости в течение суток в ней вы падает нежная фибринная пленка в виде сетки, которая весь ма типична для туберкулезного минингита.
МБТ в спинномозговой жидкости, если исследование про изводят до начала специфического лечения, обнаруживают у 10—20 % больных. С помощью иммуноферментного анализа у большинства больных (до 90 %) выявляют противотуберкулез ные антитела.
В анализе крови у больных туберкулезным менингитом число лейкоцитов до 10,0—20,0 • 10 9 /л или в норме, лимфопения, увеличение палочкоядерных нейтрофилов, СОЭ.
Реакция на туберкулин в начале заболевания часто бывает сниженной, а при прогрессировании туберкулеза становится отрицательной (отрицательная анергия). По мере улучшения состояния больного чувствительность к туберкулину восста навливается.
При диагностике туберкулезного менингита необходимо исследовать глазное дно. В сосудистой оболочке глаза можно обнаружить бугорковые высыпания. Диски зрительных нер вов бывают застойными из-за отека головного мозга. Ино гда выявляют неврит зрительного нерва. При КТ или МРТ головного мозга отмечают расширение желудочков (гидроце фалию).
До введения в практику стрептомицина туберкулезный ме нингит был смертельным заболеванием. В настоящее время своевременно начатое лечение, основу которого составляет противотуберкулезная химиотерапия, позволяет, как правило, излечивать таких больных.
20.1.2. Туберкулема мозга
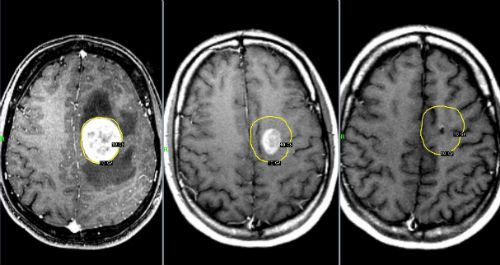
Туберкулема мозга наблюдается редко, в основном у моло дых людей. Она возникает в результате трансформации гема тогенных очагов туберкулезной инфекции при активном ту беркулезе внутригрудных лимфатических узлов, туберкулезе легких или других органов. По морфологической картине ту беркулема мозга похожа на туберкулему легкого с капсулой и казеозно-некротической массой в центре. Иногда туберкулема мозга бывает единственной клинически диагностируемой формой туберкулеза. Она может локализоваться в любой об ласти мозга, но чаще наблюдается в задних отделах.
Начало заболевания обычно острое, с последующим дли тельным периодом субфебрильной температуры тела. Далее характерно волнообразное течение с частыми ремиссиями. Клиническая картина вначале определяется симптомами ту беркулезной интоксикации, а позже обусловлена объемным образованием в головном мозге. В результате повышения внутричерепного давления больные отмечают головную боль, тошноту, рвоту. Иногда можно выявить менингеальные сим птомы, застойные диски зрительных нервов при исследовании глазного дна. Многие неврологические симптомы зависят от локализации туберкулемы. На обычной рентгенограмме чере па туберкулема может быть выявлена при отложении в ней солей кальция.
Основными методами визуализации туберкулемы мозга яв ляются КТ и МРТ (рис. 20.1, 20.2).
Лечение туберкулемы мозга состоит в ее хирургическом удалении на фоне противотуберкулезной химиотерапии.
Описание и причины туберкуломы головного мозга

Заболевание характеризуется опухолевой природой в виде образования грануло-видных объектов в мозговой ткани. Патогеном, вызывающим новообразовательный процесс, выступают бактерии туберкулеза. По клиническим статистическим данным патология составляет до 3,5% от общего количества всех фиксируемых опухолей мозга головы. Группой повышенного риска являются дети и подростки. Аномалия фиксируется чаще у мужской половины населения. Туберкулома – вторичная патология, формирующаяся на основе имеющегося туберкулеза дыхательных органов (90%), реже первопричиной служат иные формы туберкулезного поражения – кожная, кишечная, почечная инфекция (18%). Оставшиеся 2% составляют первичное заражение от больного человека.
Палочные возбудители проникают в область головного мозга по кровеносному руслу или лимфатическим путям из ранее зараженных областей организма. Около 8% случаев остается с не выявленным перво-очаговым заболеванием. Предрасположенность детского организма к данному виду аномалии объясняется несформировавшимся иммунным барьером, препятствующим проникновению патогенов. Процесс усугубляется наличием ВИЧ, диабетического синдрома, эндокринным дисбалансом.
После первичного проникновения агрессивных бактерий в оболочки мозга происходит их капсулирование в изолированной грануле, где протекает генерализованный воспалительный биопроцесс. В 70% случаев обнаруживается единичное образование. Четверть случаев составляют множественные небольшие новообразования у основного очага. Самым распространенным местом локализации инфекции является задняя черепная ямка. При этом поражаются мозжечковые структуры. При прогрессирующем росте гранулы перекрываются ликворные пути, что ведет к развитию гидроцефалии. При распространении аномалии на полушарные зоны проявляется эпилептическая симптоматика.
Внутри капсулы находится пораженная мозговая ткань, заменяющаяся со временем соединительной, обнаруживаются неспецифические клетки, к завершающей стадии отмирающие и образующие участок некроза. В некоторых случаях внутри фокуса находится жидкостная субстанция.
Посредством длительного аппаратного исследования методом томографирования удалось классифицировать виды патологии, определить их преимущественное строение, физические и химические показатели:
- Неказеозная форма. Первичная стадия развития образования. Опухоль имеет равномерную плотность, состоит из гранулематозных тканей.
- Казеозная форма. Имеет рыхлый центр из отмирающей ткани, окутанный плотными структурами оболочки.
- Жидкостная форма. В центре капсулы расположен жидкостный очаг, который определяется на томографии как абсцесс.
Признаки заболевания
В связи с ограниченностью поражения на первых этапах болезнь может протекать без явных характерных показателей, пока образование не начинает увеличиваться в объемах. Когда новообразование начинает расти, появляются типичные признаки, присущие всем опухолевым пред-процессам во внутричерепной области. Симптомы неврологического расстройства могут нарастать периодами, сменяясь временем угасания. Некоторые пациенты переживают менингеальные признаки, характеризующиеся нарастанием температуры тела, инфекционными проявлениями в виде болезненности, тошноты и слабости. Основные симптомы проявляются спустя 1-3 месяца после поражения.
При явной фазе увеличивается внутричерепное давление, могут проявиться нарушения зрительного восприятия, болезненность становится постоянной. Нарастает объем цереброспинальной жидкости в мозговых полостях, может возникнуть эпилептический синдром. Психические реакции изменяются в сторону расстройства, меняются поведенческие ответы, снижается уровень интеллектуальных способностей. При поражении мозжечковой зоны появляется координационное расстройство, шаткость походки, безэмоциональность речи.
Диагностические методы
До внедрения аппаратной визуализации диагностирование туберкуломы было затруднено, так как симптоматика не имеет специфических проявлений. Часто форму патологии выявляли только при хирургическом вмешательстве. В настоящее время спектр диагностических манипуляций расширен:
- Первичный осмотр неврологом, фтизиатром, узконаправленными специалистами (окулист, ЛОР и т.д.). На данной стадии проводится сбор анамнеза, жалоб пациента. Специалисту необходимо обратить внимание на наличие туберкулезного диагноза в истории болезни.
- Рентгенография дыхательной системы, сбор материала для лабораторных исследований. Туберкулиновая проба обязательна для забора, но она не во всех случаях показывает положительный результат.
- Анализ кровяного раствора. Выявляется воспалительная реконструкция состава - лейкоцитоз, увеличение динамики СОЭ.
- Люмбальная пункция. Производится изъятие цереброспинальной субстанции на исследование. Состав изменяется в сторону повышения концентрации белковых соединений, снижение уровня сахара. Микроорганизмы обнаруживаются редко, так как образование ограничено оболочкой.
- МРТ головного мозга. Самый эффективный способ диагностирования, так как он позволяет визуализировать полную картину пораженного участка. На сканах томографа четко отображается наличие опухоли с контрастными границами. Вокруг туберкуломы наблюдается умеренная отечность тканей. При обследовании с контрастным усилением хорошо заметно накопление красителя в центральной части новообразования. Диагноз, обнаруженный томографическим путем, должен быть подтвержден гистологическим способом.
При первых подозрениях на туберкулезную природу болезни необходимо экстренно обратиться к аппаратной диагностике. В столице по данному направлению ведут прием сотни центров, расположенных в каждом районе города. Для быстрого поиска клиники томографии основана единая городская веб-площадка Mrt-v-msk, на страницах которой представлены все мед-организации Москвы. С помощью упрощенного поиска можно быстро найти ближайший диагностический центр, сопоставить рейтинги и цены на сервис в одном списочном перечне, посмотреть отзывы пациентов, воспользовавшихся МР-диагностикой.
Запись на все виды процедуры проводится по телефону единой консультационной службы. Номер телефона размещен в верхней части страницы. Операторы центра предоставят полную информацию о процедуре, забронируют время в выбранную клинику, сориентируют в ценах. Консультирование и запись проводятся бесплатно.
Восстановительные меры
До момента обнаружения химических соединений, подавляющих деятельность туберкулезных мио-бактерий, инструментальное изъятие новообразования заканчивалось большим процентом смертей пациентов. Это объясняется обширным выбросом патогенных элементов на сопредельные здоровые ткани в процессе резекции и удаления основной туберкуломы. Впоследствии происходило обширное рецидивирующее заражение. При внедрении химиопрепаратов смертность значительно снизилась.
В лечении заболевания пациент проходит несколько этапов:
- Избавление от первопричиной патологии (туберкулеза). Подразумевается системная медикаментозная терапия, направленная против палочного возбудителя.
- Инструментальное изъятие гранулемы. Операция проводится нейрохирургическим путем. Важно удалить капсулу, не повредив ее оболочку.
- Лечение гидроцефалии. Назначаются препараты, способствующие ускоренному выводу жидкости из мозговых структур. В сложных клинических случаях применяются стероидные средства.
- Реабилитационный период. Производится восстановление потерянных неврологических функций, как медикаментозными, так и физиотерапевтическими способами (массаж, ЛФК и т.д.). При речевых нарушениях рекомендовано посещение логопедических курсов.
Прогноз и профилактические рекомендации
Если диагностирование произведено корректно, а лечение наступило своевременно, 75% больных восстанавливаются после хирургического вмешательства. Тяжелый прогноз имеют ситуации множественного поражения мозга гранулемами разной локализации. Профилактические меры заключаются в предотвращении заболеваемости туберкулезом среди населения, вакцинация, качественный мониторинг состояния пациентов, перенесших бактериальную аномалию.
1. Солитарный туберкулез головного мозга/ Климятенко О.И.// Здравоохранение. –1999. - №4.
2. Туберкулез головного мозга и его оболочек у взрослых/ Никофоров Б.М., Корнетова Н.В., Закарявичюс Ж., Теплицкий Ф.С.// Нейрохирургия. – 1999 - №2.
3. О диагностике туберкуломы головного мозга/ Лихачев С.А., Горячев А.В., Антоненко А.И., Барановский А.Е. // Белорусский медицинский журнал. - 2003 - №2.
4. Туберкуломы головного мозга / Арутюнов А.И., Зозуля Ю.А., Оганесян С.С. - 1959.
Патология может проходить в двух формах:
При туберкулезном менингите прогрессирует воспалительный процесс какой-либо из мозговых оболочек. Чаще всего это заболевание развивается как вторичное или же вместе с поражением тканей других органов.
♦Солитарный туберкул представляет собой очаг воспаления в виде новообразования (туберкулемы) в головном мозге. Через некоторое время туберкулема переходит в гнойную стадию с образованием абсцесса. В основном патология локализуется в мозжечке или тканях ствола мозга.
По путям распространения туберкулёз головного мозга разделяют на:
По области поражения выделяют:
Симптомы и периоды
Клиническая картина туберкулёза головного мозга зависит от того, какая область органа подверглась поражению, на какие мозговые центры влияет механическое действие воспаление или туберкулема мозга, а также от периода (стадии) заболевания.
Признаки туберкулеза мозга будет зависеть от формы.
При туберкулезном менингите выделяют три периода недуга:
Признаки продромальной или начальной стадии туберкулезного менингита следующие:
-периодическая, возникающая в одно и то же время, нарастающая головная боль, мигрень;
-незначительное повышение температуры;
-снижение жизненного тонуса и работоспособности.
Эти проявления заболевания обусловлены активной жизнедеятельностью патогенных микобактерий, интоксикацией организма выделяемыми ими продуктами.
Продромальный период длится от нескольких дней до 2 месяцев.
Период раздражения наступает спустя 7-14 дней после прекращения начального. С физиологической точки зрения он характеризуется раздражением мозговых оболочек и нервных окончаний.
Симптомы периода раздражения:
- головные боли общего и местного характера (связаны с областью локализации туберкулёзного поражения);
- рвотный рефлекс, тошнота;
- повышенная чувствительность к внешним раздражителям, светобоязнь;
- гиперемия кожных покровов (крупные красные пятна на груди и лице);
- повышение температуры;
- напряжённость в затылочной части головы.
В терминальном периоде у пациента наблюдаются симптомы, вызванные поражением тех или иных мозговых центров:
- происходит утолщение стенок сосудов, что вызывает сужение просвета, и, как следствие, недостаточное обеспечение некоторых участков мозга кислородом;
- развитие пареза мышц, возможен полный паралич;
- нарушения в работе глазных и слуховых нервов;
- нарушение функции органов зрения (неравномерное расширение зрачков с отсутствием реакции на свет, косоглазие).
Изменения в тканях мозга вызывают также психические отклонения. У больного может наблюдаться такие симптомы, как частичная или полная потеря памяти, нарушения поведения, мышления и восприятия. Бывает и так, что пациенты теряют сознание на это время.
Для ♦ солитарной туберкулы характерна такая симптоматика:
- рост внутричерепного давления;
- на фоне него возможны тошнота, рвота.
У детей в раннем возрасте при данной форме болезни увеличивается размер черепа. При развитии туберкулемы в головном мозге свойственно появление судорог, со временем параличей.
Диагностика
Ввиду схожести симптоматики с поражениями головного мозга другого генеза, требуется тщательная дифференцированная диагностика. Сначала внимательно изучается анамнез пациента, выясняются причины возникновения туберкулёза. Проводятся лабораторные анализы крови, мочи, мокроты и других отделяемых жидкостей на выявление микобактерий. Чтобы точно выявить поражение головного мозга именно микобактериями, берётся пункция ликвора.
Чтобы установить стадию болезни, область и степень поражения, проводят рентгенографию и ультразвуковые исследования. Для исключения сомнений в диагнозе, если они по каким-то причинам возникают, могут быть назначены такие исследования, как КТ или МРТ.
Во время лечения также требуется диагностика, чтобы определить, правильно ли выбрана схема терапии, и оценить динамику заболевания. Анализы и исследования больного проводятся на каждом этапе лечения, а также после его завершения для отслеживания развития осложнения и опасных последствий.
Актуальность. Проблему диагностики и лечения туберкулёзного менингита (ТМ) в наши дни нельзя считать решенной и при значительно возросшем арсенале диагностических и лечебных возможностей. Данное заболевание относится к остропрогрессирующим формам туберкулёза, летальность при котором составляет от 15 до 32,3%[1], что определяет соци-альную значимость заболевания. В последние годы туберкулезный менингит встречается в 7—9%[6] случаев от общего числа больных туберкулезом. Он может быть единственной ло-кализацией туберкулезного процесса, но чаще (70—80% случаев) [6] развивается при самых различных формах легочного и внелегочного туберкулеза в разные фазы его развития и мо-жет протекать независимо от основного процесса в других органах. Проблема туберкулёзного менингита - это проблема поздней диагностики и, как следствие, несвоевременно назначенной терапии, что приводит к неблагоприятным исходам в виде инвалидизации или смерти больных.
Цель исследования: анализировать по данным научных статей, монографий, учебных пособий особенности клиники, современные методы диагностики и лечения туберкулёзного менингита.
Результаты. Туберкулез центральной нервной системы и оболочек мозга – инфекционное заболевание, вызываемое Mycobacterium tuberculosis, которое возникает первично или вторично с образованием специфического воспаления в пораженных участках и изменениями цереброспинальной жидкости (ЦСЖ) серозного характера. В 70% случаев встречается ту-беркулезный менингоэнцефалит (ТМЭ), в 26% случаев – туберкулезный менингит (ТМ); 4% составляют редко встречающиеся формы: менингоэнцефаломиелит, туберкулома головного мозга, а также атипичные формы менингоэнцефалита[3]. По данным Научно-исследо-вательского института фтизиатрии Первого МГМУ им. И.М. Сеченова, общая заболевае-мость ТМ в России составила 0,05-0,02 на 100 000 населения[3]. Диагноз туберкулезного поражения оболочек мозга и центральной нервной системы часто представляется неочевид-ным на начальном этапе заболевания и определяется только на этапе манифестации клини-ческих проявлений.
Туберкулёзный менингит обычно проявляет себя тремя группами клинических признаков:
1. Менингеальный синдром включает головную боль и контрактуры, повышение тонуса мышц затылка, туловища, живота (ригидность затылочных мышц, втянутый живот, описто-тонус, с-м Кернига. с-м Брудзинского). Менингеальный синдром может сопровождаться: рвотой, повышением температуры, диссоциацией пульса и температуры, вазомоторными расстройствами (пятна Труссо, красный дермографизм), гиперестезией; появлением патологических сухожильных рефлексов (Бабинского и т.д.)[7].
2. Симптомы поражения черепно-мозговых нервов и спинномозговых оболочек.
При туберкулёзном менингите могут поражаться все 12 пар черепно-мозговых нервов, однако чаще поражаются;
3 пара (глазодвигательный) – птоз, миоз, мидриаз, расходящееся косоглазие.
6 пара (отводящий) – одно иди двустороннее сходящееся косоглазие;
7 пара (лицевой) – асимметрия лица: на стороне поражения сглаживается носогубная складка, опускается угол рта, расширяется глазная щель;
8 пара (слуховой) – нарушение функции кохлеарной ветки: ощущение шума, чаще в виде гопакузии, редко акузия, расстройства вестибулярных функций - головокружение, ощущение падения, неустойчивость походки;
9 пара (языкоглоточный) – дисфагия или поперхивание при еде;
10 пара (блуждающий) – афония, расстройства ритма дыхания и пульса;
12 пара (подъязычный).
Изменение глазного дна – чаще в виде застойных сосков зрительных нервов. Жалобы на ощу-щение нечёткости (тумана) перед глазами, при прогрессировании – амблиопия вплоть до амовроза. Тройничный нерв поражается редко[4,5].
3. Синдром очагового поражения вещества мозга.
Проявляется афазиями, гемипараличами и гемипарезами центрального происхождения [4].
По локализации выделяют основные формы туберкулезного менингита:
а) базилярный менингит, локализующийся преимущественно на мягких мозговых оболочках основания мозга; б) менингоэнцефалит, поражающий головной мозг и его оболочки;
в) спинальный менингит, локализующийся на мягких оболочках спинного мозга [2].
В клинике туберкулёзного менингита различают 3 периода: 1) продромальный,
2) раздражения, 3) терминальный (парезов и параличей)
1. Продромальный период характеризуется постепенным (в течение 1-8 нед) развитием. Сначала появляются головная боль, головокружение, тошнота, иногда рвота, лихорадка. Наблюдается задержка мочи и стула, температура субфебрильная, реже — высокая. Однако известны случаи развития болезни и при нормальной температуре[2].
2. Период раздражения: через 8-14 дней после продромы происходит резкое усиление сим-птомов, температура тела 38-39 °С, боль в лобной и затылочной области головы. Нарастают сонливость, вялость, угнетение сознания. Запор без вздутия — ладьевидный живот. Свето-боязнь, гиперестезия кожи, непереносимость шума. Вегетативно-сосудистые расстройства: стойкий красный дермографизм, спонтанно появляются и быстро исчезают красные пятна на коже лица и груди. В конце первой недели периода раздражения (на 5-7-й день) появляется нечетко выраженный менингеальный синдром. Характерные проявления симптомов появля-ются во втором периоде раздражения в зависимости от локализации воспалительного тубер-кулезного процесса. При воспалении менингеальных оболочек наблюдаются головные боли, тошнота и ригидность затылочных мышц. При накоплении серозного экссудата в основании мозга может возникнуть раздражение краниальных нервов со следующими признаками: амблиопия, паралич века, страбизм, анизокория, глухота. Отек сосочка глазного дна у 40% пациентов. Вовлечение мозговых артерий в патологический процесс может привести к потере речи или парезам. При гидроцефалии различной степени выраженности происходит блокирование экссудатом некоторых цереброспинальных соединений с мозгом. Гидроцефалия — главная причина потери сознания. При блокаде спинного мозга экссудатом может возникнуть слабость двигательных нейронов или паралич нижних конечностей[2].
3. Терминальный период (период парезов и параличей, 15-24-й день болезни). Преобладают признаки энцефалита: отсутствие сознания, тахикардия, дыхание Чейна-Стокса, температура тела 40 °С, парезы, параличи центрального характера. При спинальной форме во 2-м и 3-м периодах наблюдаются опоясывающие, очень сильные корешковые боли, вялые параличи, пролежни. Установление диагноза: – своевременное – в течение 10 дней от начала периода раздражения; – позднее – после 15 дней [2].
При постановке диагноза менингита необходимо учитывать следующие данные: анамнез (сведения о контакте с больным туберкулёзом), характер туберкулиновых проб (из-за тяжести процесса они могут быть отрицательными, анергия), наличие и сроки вакцинации (ревакцинации) БЦЖ, её эффективность.
Клиническое обследование: а) характер начала заболевания; б) характер течения заболевания; в) состояние сознания; г) выраженность менингеальных симптомов; д) спинномозговая пункция, ликвор, исследование глазного дна.
Рентгено-томографическое исследование грудной клетки (отсутствие рентгенологических изменений не исключает туберкулёзную этиологию заболевания).
КТ и МРТ головного мозга, при котором выявляется расширение желудочков мозга.
Исследование спинномозговой жидкости.
- Давление столба ликвора можно приблизительно определить по скорости вытекания жидкости. При гипертензии ликвор вытекает струей или очень частыми каплями (более 20 капель в минуту), при низком давлении - капли редкие).
- При туберкулёзных менингитах ликвор, как привило, прозрачный или опалесцирующий.
- Клеточный состав ликвора: в ликворе количество клеток повышается до 100-300 и более. Плеоцитоз в начале заболевания бывает нейтрофильно-лимфоцитарным (смешанным), в дальнейшем лимфоцитарным (до 100%). Ликвор исследуется также методом посева на МБТ и неспецифическую флору. Микобактерии туберкулёза в ликворе при туберкулёзном менингите обнаруживаются редко.
- Характерно снижение содержания сахара (N 2,5-3,5 ммоль/л) и хлоридов (N 120-530 ммоль/л) в ликворе.
- Спинномозговая жидкость исследуется на МБТ методом бактериоскопии и ПЦР (полимеразно-цепная реакция).
- При менингоэнцефалите и спинальной форме туберкулезного менингита выявляются более значительное увеличение количества белка (до 4-5 г/л) по сравнению с базилярной формой менингита, небольшой плеоцитоз лимфоцитарного характера (белково-клеточная диссоциация), что отражает преобладание застойных явлений над воспалительными. При этом цвет жидкости ксантохромный. Типично выраженное снижение содержания сахара (вплоть до 0) и хлоридов в ликворе. В этот период развивается окклюзия (блок ликворовыводящих путей), что обусловлено наличием большого количества фибрина и появление спаек [4].
Пациентам с туберкулезным менингитом необходимо соблюдать строгий постельный режим первые 1,5-2 месяца до отчётливой тенденции к нормализации состава ликвора. Затем разрешается сидеть в постели во время приёма нищи, а через 3 месяца - ходить по палате. Стол индивидуальный, пища богатая витаминами, белками, легко усвояемая.
Обязательный осмотр больного окулистом в первые дни заболевания, невропатологом. Далее осмотр этими специалистами не реже 1 раза в 3 месяца.
Терапия больного должна быть, прежде всего, этиотропной и соответствовать основным принципам лечения больного туберкулезом, своевременной, длительной и непрерывной, комбинированной, комплексной, преемственной. Наблюдение больных туберкулезным менингитом осуществляется в IA группе диспансерного учёта до 1,5-2 лет.
Этиотропная терапия больным туберкулезным менингитом проводится в условиях стационара. Химиотерапия проводится комбинацией 4-5-х противотуберкулезных препаратов. На этапе интенсивной фазы химиотерапии формируется внутривенная капельная терапия 10% р-ром изониазида, рифампицином и стрептомицином внутримышечно, этамбутол, пиразинамид внутрь, при отсутствии глотания – через зонд. Эндолюмбально вводят салюзид 5% раствор из расчета 5 мг/кг массы тела. При положительной клинической динамике черед 1-1.5 мес. лечения возможен перевод на интермиттирующий режим через день (3 раза в неделю). Длительность интенсивной фазы химиотерапии определяется индивидуально решением КЭК, но должна быть не менее 3 месяцев. Продолжающаяся фаза химиотерапии проводится 2-3 противотуберкулезными препаратами (изониазидом, рифампицином, этамбутолом или пиразинамидом). Продолжительность химиотерапии определяется клинико-рентгенологическими и лабораторными данными СМЖ, она может составлять 8-12 месяцев.
При наличии показаний проводится люмбальная пункция кратностью в первые 2-3 недели 2 раза в неделю, затем 1 раз в неделю, I раз в две недели, 1 раз в месяц (до полной санаций ликвора).
Глюкокортикостероиды и препаратов калия (панангин, аспаркам).
Дегидротационная терапия. В тяжелых случаях отёка мозга и нарастающей гидроцефалии применяются осмотические диуретики: манит, фуросемид (лазикс); диакарб. Для улучшения реологии и дезинтоксикации показано назначение реополиглюкина и гемодеза, но с обязательным учетом выделенной мочи.
Противосудорожная (реланиум, дроперидол, седуксен, ГОМК).
Сосудистая терапия: кавинтон, трентал, пирацетам (ноотропил).
Рассасывающая терапия: подкожные инъекции стекловидного тела или фибса. Начинать рассасывающую терапию после 3-4-х месяцев этиотропной терапии.
В период регрессии воспалительных изменений назначается церебролизин.
Реабилитационные мероприятия: лечебная гимнастика, массаж (после 4-5 месяцев лечения (при санации ликвора)).
Хирургическое лечение заключается в шунтирующих операциях по поводу гидроцефалии.
Особенность клинической картины туберкулёзного менингита заключается в малосимптомности проявлений. Основным способом диагностики является исследование спинномозговой жидкости. Ключевыми направлениями терапии туберкулезного менингита являются этиотропное с применением основных противотуберкулёзных препаратов и симптоматическое лечение. При своевременной диагностике и адекватном лечении туберкулезного менингита положительный результат наступает у 90% больных, в то время, как при поздней постановке диагноза (после 18 дня) в большинстве случаев характерно развитие осложнений, вплоть до летального исхода.
Читайте также:


