Может ли при туберкулезе быть полостное образование
Аннотация научной статьи по клинической медицине, автор научной работы — Яковлев Владимир Николаевич, Шейх Жанна Владимировна, Араблинский Андрей Владимирович, Алексеев Владимир Григорьевич, Синопальников Александр Игоревич
Статья посвящена компьютерно-томографической семиотике полостных образований легких . Представлены основные формы полостей, встречающихся в легочной ткани с учетом их патогенеза. Описаны наиболее типичные проявления заболеваний, сопровождающихся формированием полостей в легких. Компьютерная томография является высокоинформативным методом визуализации полостных образований в легких, позволяющим детально оценить не только саму полость, но и окружающие структуры грудной клетки и улучшить диагностику заболеваний легких.
Похожие темы научных работ по клинической медицине , автор научной работы — Яковлев Владимир Николаевич, Шейх Жанна Владимировна, Араблинский Андрей Владимирович, Алексеев Владимир Григорьевич, Синопальников Александр Игоревич
DIAGNOSTICS OF CAVITARY PROCESSES IN THE LUNGS
The paper concerns CT-semiotics of cavitary processes in the lungs . Their major forms are discussed with reference to underlying pathological changes. The most common manifestations of the diseases associated with the cavitary processes are described. CT is a highly informative method for the visualization of pulmonary cavitation and the surrounding chest structures; this method improves diagnostics of pulmonary pathology.
В помощь практическому врачу
ДИАГНОСТИКА ПОЛОСТНЫХ ОБРАЗОВАНИЙ ЛЕГКИХ
В. Н. Яковлев, Ж. В. Шейх, А. В. Араблинский, В. Г. Алексеев, А. И. Синопальников, А. П. Дунаев,
Н. С. Дребушевский
Городская клиническая больница им. С. П. Боткина; кафедра пульмонологии Российской медицинской академии последипломного образования; кафедра лучевой диагностики ФГУ Федеральный медицинский биофизический центр им. А. И. Бурназяна Федерального медико-биологического агентства России, Москва
Статья посвящена компьютерно-томографической семиотике полостных образований легких. Представлены основные формы полостей, встречающихся в легочной ткани с учетом их патогенеза. Описаны наиболее типичные проявления заболеваний, сопровождающихся формированием полостей в легких. Компьютерная томография является высокоинформативным методом визуализации полостных образований в легких, позволяющим детально оценить не только саму полость, но и окружающие структуры грудной клетки и улучшить диагностику заболеваний легких.
Ключевые слова: диагностика, полостные образования легких
DIAGNOSTICS OF CAVITARY PROCESSES IN THE LUNGS
V.N. Yakovlev, Zh.V. Sheikh, A.V. Arablinsky, V.G. Alekseev, A.I. Sinopal’nikov, A.P. Dunaev, N.S. Drebrnhevsky
S.P.Botkin City Hospital; Russian Medical Academy of Postgraduate Education; A.I.Bumazyan Federal Medico-Biological Center
The paper concerns CT-semiotics of cavitary processes in the lungs. Their major forms are discussed with reference to underlying pathological changes. The most common manifestations of the diseases associated with the cavitary processes are described. CT is a highly informative method for the visualization of pulmonary cavitation and the surrounding chest structures; this method improves diagnostics of pulmonary pathology.
Key words: diagnostics, cavitary processes in the lungs
Полостное образование в легком — это образование, возникшее вследствие разрушения легочной ткани при различных патологических процессах. Полостное образование может содержать воздух, в некоторых случаях с большим или меньшим количеством жидкости; секвестры, состоящие либо из гноя, либо из казеозных масс, либо из элементов распавшейся опухоли; клубок мицелия. Выяснение природы полостного образования до настоящего времени остается одной из сложных проблем пульмонологии, актуальность которой связана с различным подходом к лечению этих заболеваний. Установление диагноза не может базироваться на каком-то одном способе. Для того чтобы как можно раньше начать лечение, обследование больных должно быть комплексным, с использованием всех современных диагностических средств, и своевременным [1—17].
Рентгенологическое исследование включает обзорную рентгенографию (аналоговую с использованием жесткой техники либо цифровую) и компьютерную томографию (КТ). Преимущество КТ перед рентгенографией заключается в визуализации изображений в разных плоскостях без наложения структур, расположенных на разной глу -бине, и высокой контрастности [1, 2]. Получение изображений грудной полости при использовании модификаций метода КТ позволяет нам изучать топографо-анатомические взаимоотношения полостного образования с окружающей легочной тканью, устанавливать взаимосвязь с бронхами и плеврой. Высокая чувствительность к градациям плотности тканей дает возможность отчетливо видеть и дифференцировать все анатомические структуры. Для правильной диагностической оценки изображений важен выбор методики исследования [3, 4].
Полостные образования в легких чаще всего (примерно в половине случаев) выявляются при воспалительных заболеваниях (в том числе при грибковых поражениях), которые вызываются инфекционной деструкцией легочной ткани, характеризующейся омертвением и распадом легочной паренхимы в результате воздействия патогенных микроорганизмов [5, 6] при туберкулезе легких, злокачественных опухолях, кистах, эхино-коккозе, синдроме Вегенера.
Острый абсцесс легкого при воспалительных заболеваниях (пневмониях), в том числе гангренозный, локализуется преимущественно в задних отделах легких (S2 и S6; рис. 1, см. вклейку). Патогенетически острый абсцесс бывает: бронхогенный (в том числе аспирационный), гематогенный, травматический, лимфогенный. Абсцесс легкого чаще является осложнением других заболеваний. Рентгенологическая картина абсцесса зависит от стадии его развития.
При КТ блокированный (недренируемый) абсцесс легкого выглядит однородным затемнением округлой формы, плотность которого приближается к плотности воды, с повышением плотности в его центре. В дальнейшем происходит снижение плотности в центре инфильтрата из-за разжижения гноя. Периферическая часть абсцесса интенсивно накапливает контрастное вещество после внутривенного усиления. После прорыва гнойника в бронх форма полости становится неправильной, с нечеткими контурами за счет перифокальной воспалительной инфильтрации легочной ткани. Стенки полости неровные по толщине, с бухтообразным внутренним очертанием. Может визуализироваться и дренирующий бронх. После формирования капсулы полость абсцес-
КЛИНИЧЕСКАЯ МЕДИЦИНА, № 7, 2012
са приобретает более или менее правильную форму с равномерной по толщине стенкой и ровным внутренним контуром. У больных же с деструктивной (стафилококковой , фридлендеровской и др.) пневмонией на фоне уплотненной легочной ткани на КТ визуализируются множественные участки просветлений. Большинство полостей, формирующихся в зоне деструкции, не содержит жидкость.
Секвестры могут наблюдаются как при остром, так и при хроническом абсцессе. Они бывают одиночными и множественными. Размеры их весьма вариабельны. Большие одиночные секвестры заполняют в той или иной степени полость абсцесса.
У некоторых больных отмечаются множественные фокусы абсцедирующей пневмонии, что обычно бывает при септикопиемии с очагами, представленными на КТ-граммах мелкими кольцевидными очагами размером от 3 до 10 мм с неравномерными тонкими стенками.
Для инвазивного легочного аспергиллеза характерно наличие отдельных интенсивных затемнений размером от 3 до 5 см без четких контуров с образовавшимися полостями, иногда с наличием уровня жидкости. Внутренний контур аспергиллезного абсцесса волнистый. При КТ отмечается серповидное просветление между стенкой полости и самим образованием со смещением внутри полости при смене положения пациента в момент исследования.
Любая форма туберкулеза может перейти в деструктивную с формированием полостей — от малых (диаметром до 2 см) до гигантских (диаметром более 6 см). Рентгенологическая картина сформированной каверны зависит от исходной формы туберкулеза. Внутренний контур полости несформированной каверны при инфильтративном туберкулезе четкий, наружные очертания нечеткие за счет инфильтративных изменений. Может выявляться дренирующий бронх с утолщенными стенками. Фиброзные изменения в стенках отсутствуют, но обычно определяются специфические очаговые тени вокруг полости.
При фиброзно-кавернозном туберкулезе каверна имеет различную форму, неровные контуры, в окружности в легочной ткани фиброзные и очаговые изменения. Внутренний контур полости неровный, ланктообразный за счет казеозных масс с перифокальным воспалением и очагами в окружности.
Туберкулема с распадом чаще локализуется субплеврально, контуры образования волнистые. Стенки полости толстые, внутренний и наружный контуры неровные.
Рак легкого, злокачественные лимфомы с поражением легочной паренхимы, солитарные метастазы любой злокачественной опухоли, метастазирующие в легкие, могут проявляться деструктивной формой [10—12].
Рентгенологическая картина распадающегося рака легкого характеризуется неправильно-округлым образованием с волнистым наружным контуром, возможен нечеткий контур с лучистостью по периферии и тяжами, уходящими в окружающую легочную ткань (рис. 3, см. вклейку). Толщина стенок полости зависит от объема отделившегося опухолевого секвестра. Внутренний контур неровный. В окружности полости легочная ткань обычно бывает не изменена. Деструкция легочной ткани может наблюдаться и при центральном раке легкого,
когда происходит образование абсцесса в ателектазиро-ванном участке легочной ткани.
У больных со злокачественными лимфомами выявляются солитарные полостные образования в легких с нечеткими как наружными, так и внутренними контурами (рис. 4, см. вклейку).
На фоне проводимой химиотерапии может отмечаться появление полости распада в очаге лимфоидной инфильтрации.
Поражения легких, вызванные паразитами, встречаются довольно часто. Самым распространенным паразитарным заболеванием легких в нашей стране является эхинококкоз (рис. 5, см. вклейку). Кисты имеют тонкую хитиновую оболочку, вокруг которой в легких развивается плотная фиброзная оболочка. КТ-картина зависит от стадии процесса. Невскрывшаяся киста имеет вид образования овальной или неправильной формы; это связано с расположением рядом с ней более плотных анатомических элементов. При прорыве эхинококковой кисты легкого выявляется волнистая поверхность жидкости, обусловленная отслоившейся плавающей хитиновой оболочкой [13, 14].
В нижней доле правого легкого определяется гигантское полостное образование с толстыми стенками, наружный контур которых нечеткий, а внутренний контур — ровный. В просвете полости определяется большое количество линейных структур в форме клубка.
Могут наблюдаться врожденные и приобретенные (ложные) кисты легких. При врожденных пороках развития легких кисты развиваются из стенки бронха и из легочной паренхимы. При пороке формирования бронхиального дерева бронх расширен кистозно и располагается в безвоздушной легочной ткани или имеется порок ветвления бронхиального дерева, но респираторный отдел развит, а связь с приводящим бронхом необычна. При этом в одних ситуациях кистозные полости имеют стенки, соответствующие крупным бронхам, в других — респираторным бронхиолам либо атипической связи бронхов с окружающей альвеолярной системой. Одиночные приобретенные легочные кисты являются следствием какого-то заболевания воспалительной этиологии с вовлечением в процесс легочной ткани и бронхов [15].
Истинные бронхиальные кисты выглядят как тонкостенные полости диаметром 1 см и более четко отграничены от окружающей ткани. Неосложненные кисты правильно-округлой формы. Стенки полости тонкие, ровные, с резко очерченными внутренними и наружными контурами. Окружающая легочная ткань не изменена либо имеются фиброзные тяжи.
Ложные приобретенные кисты, возникающие после вскрытия абсцесса, выглядят как тонкостенные образования с четкими, но неровными внутренними и наружными стенками и перифокальным пневмосклерозом.
При синдроме Вегенера обычно отмечаются кистовидные образования с формированием некроза и абсцесса. Киста при синдроме Вегенера — как правило, тонкостенная (менее 3 мм) структура округлой формы, диаметром 1 см и более, заполнена воздухом или жидкостью (рис. 6, см. вклейку).
При этом нередко приходится дифференцировать везикулярную эмфизему и пневмоторакс.
В заключение следует сказать о том, что КТ является высокоинформативным методом дифференциальной диагностики полостных образований в легких. Получаемая информация при КТ способствует рациональному проведению лечебных мероприятий у больных с полостными образованиями в легких.
КЛИНИЧЕСКАЯ МЕДИЦИНА, № 7, 2012
Сведения об авторах:
Городская клиническая больница им. С. П. Боткина
Яковлев Владимир Николаевич -д-р мед. наук, проф., главный врач.
Шейх Жанна Владимировна — д-р мед. наук, зав. отделением компьютерной томографии отдела лучевой диагностики; e-mail: smgor.@mail.ru
Араблинский Андрей Владимирович — д-р мед. наук, проф., зав. отделом лучевой диагностики.
Алексеев Владимир Григорьевич — д-р мед. наук, проф., зам. главного врача.
Российская медицинская академия последипломного образования
Синопальников Александр Игоревич — д-р мед. наук, проф., зав. кафедрой пульмонологии.
Федеральный медицинский биофизический центр им. А. И. Бурназяна Федерального медико-биологического агентства России
Дунаев Алексей Петрович — врач-рентгенолог лаб. компьютерной томографии кафедры лучевой диагностики.
Дребушевский Николай Станиславович — канд. мед. наук, зав. лабораторией компьютерной томографии кафедры лучевой диагностики.
2. Procop M., Galanski M. Spiral and multislise computed tomography of the body. New York: Thieme; 2003.
3. Хофер М. Компьютерная томография. Базовое руководство. 2-е изд. М.: Мед. лит.; 2008.
4. Тюрин И. Е. Компьютерная томография органов грудной полости. СПб.: Питер; 2003.
5. Чучалин А. Г., Синопальников А. И., Чернеховская Н. Е.
Пневмония. М.: Экономика и информатика; 2002.
6. Шейх Ж. В., Дунаев А. П., Дребушевский Н. С. Компьютерная томография в диагностике абсцедирующей пневмонии. Вестн. РАР 2011; 38.
7. Митрофанов В. С. Клинические формы и дифференциальная терапия аспергиллеза легких. СПб.; 1999. 109—138.
8. Balkan A., Balci E., Yuksekol et al. The role of high resolution computerized tomography (HRCT) in diagnosis and treatment of pulmonary tuberculosis. Tuber. Thorax 2004; 52.
9. Соловьева И. П., Лазарева Я. В. Основные формы туберкулеза (по гистотопограммам и компьютерным томограммам: Пособие для патологоанатомов, рентгенологов, фтизиатров и пульмонологов. М.; 2001.
10. Паршин В. Д., Григорьева С. П., Мирзоян О. С. и др. Хи-
рургия бронхиолоальвеолярного рака. Хирургия 2009; 12: 4—10.
11. Jeung J., Kim H., Park S. H. et al. CT differentiation of pneumonic-type bronchioloalveolar cell carcinoma and infectious pneumonia. Br. J. Radiol. 2000; 74: 490—494.
12. Шейх Ж. В., Дребушевский Н. С., Сорокин И. В. Лучевая диагностика поражений легких при злокачественных лимфомах. Мед. визуализ. 2008; 2: 83—90.
14. Икрамов А. И., Ходжибеков М. Х., Акилова Д. Н. Компьютерная томография в дифференциальной диагностике осложненных форм легочного эхинококкоза. Мед. визуализ. 2002; 3: 67—71.
15. Чернеховская Н. Е., Федченко Г. Г., Андреев В. Г. Рентгеноэндоскопическая диагностика заболеваний органов дыхания. 2-е изд. М.: МЕДпресс информ; 2011.
16. Высоцкий А. Г., Пацкань И. И. Сравнительная оценка данных перфузионной пульмоносцинтиграфии с результатами мульти-срезоовой компьютерной томографии в диагностике буллезной эмфиземы легких. Укр. журн. хирургия 2010; 1: 82—86.
17. Труфанов Г. Е., Митусова Г. М. Лучевая диагностика заболеваний и повреждений органов грудной полости. СПб.: Питер; 2008.
КЛИНИЧЕСКАЯ МЕДИЦИНА, № 7, 2012
К ст. В. Н. Яковлева и соавт.
Рис. 1. КТ-грамма при остром абсцессе нижней доли левого легкого.
Рис.3. КТ-грамма при полостной форме центрального рака верхней доли правого легкого с метастазами в лимфатические узлы средостения.
Рис. 2. КТ-грамма при кавернозном туберкулезе.
Каверна в сегменте S2 правого легкого с плотными, неравномерной толщины стенками; в окружности каверны определяются очаги и множественные мелкие полости распада, а также наружные тяжи, связывающие каверну с плеврой.
Рис. 4. КТ-грамма при специфическом поражении легочной ткани узлового характера с воздушной полостью в центральных отделах при неходжинской лимфоме.
Рис. 5. КТ-грамма при эхинококковой кисте нижней доли правого легкого.
В нижней доле правого легкого определяется гигантское полостное образование с толстыми стенками, наружный контур которых нечеткий, а внутренний контур ровный. В просвете полости определяется большое количество линейных структур в форме клубка.
Рис. 6. КТ-грамма при гранулематозе Вегенера.
В сегменте S3 правого легкого определяется крупное воздушное полостное образование с волнистыми контурами и тонкими стенками. Внутри полости имеются перегородки. На перегородках и стенках полости определяются множественные узелки. Отмечается связь 3-го сегментарного бронха с полостью.
резко отграничена от окружающей легочной ткани; нередко наличие очаговых теней вокруг инфильтрата; наличие изменений гемограммы, характеризующих воспалительный процесс (не всегда). Локализация патологического округлого образования в передних сегментах легкого (III, IV, V) больше говорит в пользу наличия опухоли. Труднее дифференцировать доброкачественные опухоли от туберкулемы. Стабильно устойчивое клиническое состояние наблюдают и при туберкулемах, и при доброкачественных новообразованиях, наличие известковых отложений в туберкулеме также не может являться отличительным её признаком, например, от хондромы. Однако при хондроме у некоторых больных одновременно отмечают наличие пороков развития хряща и в других органах – например хондродистрофия трубчатых костей. Кроме хондромы, включения могут наблюдаться и в гамартомах в виде эмбриональных зачатков (волосы, зубы и т.п.). Имеют значение и другие рентгенологические признаки туберкулемы, описанные выше. В дифференциальной диагностике используются также описанные выше инструментальные и оперативные методы.
40.6.4. Заполненные кисты Заполненные кисты легкого также могут по своей рентгенологической картине
симулировать туберкулемы или круглые инфильтраты, дифференциальная диагностика их часто представляет значительные трудности.
Как известно, кисты легкого бывают врожденные и приобретенные. Первые представляют собой аномалию развития и обычно встречаются у детей раннего и младшего возраста; приобретенные кисты возникают и развиваются на почве перенесенных воспалительных процессов, а также после травмы грудной клетки. Закрытые кисты наполнены жидкостью, характеризуются чрезвычайной скудностью клинических проявлений, во многих случаях они вообще бессимптомны и обнаруживаются только при рентгенологическом исследовании. Они имеют вид округлых или овальных, гомогенных, четко контурированных тенеобразований, расположенных обычно среди здоровой неизмененной легочной ткани. Локализуются кисты в различных участках легочных полей, в периферических их отделах, часто в глубоких слоях легкого.
Интенсивность тени заполненной кисты обычно умеренная; на фоне тени кисты хорошо видны ребра, в некоторых случаях отчетливо прослеживаются также тени сосудистых образований. При проведении дифференциальной диагностики могут помочь следующие симптомы: в пользу диагноза кисты говорит обнаруживаемое при рентгенологическом исследовании (рентгеноскопия или РКТ) изменение формы тени на различных фазах дыхания (симптом Эскудеро-Неменова); тень правильной округлой формы с четкими контурами; наиболее частая локализация кист – средние отделы легочных полей, особенно слева.
40.6.5. Эхинококк легких является одной из разновидностей заполненных кист. По своей рентгенологической картине он также может явиться поводом для дифференциальной диагностики от туберкулемы. Клинические симптомы эхинококка легких не характерны и не позволяют отличить эхинококк от других легочных заболеваний. Поэтому многие авторы рекомендуют использовать для диагностики эхинококкового пузыря симптом Эскудеро-Неменова (дышащая тень). Во время глубокого вдоха тень кисты теряет свою округлую форму, становится овальной, на выдохе она приобретает свою прежнюю форму. А.Е. Прозоров описал рентгенологический симптом, который он считает патогномоничным для эхинококка: вследствие проникновения воздуха между хитиновой оболочкой эхинококка и окружающей его фиброзной капсулой появляется узкое, полулунной формы, просветление, на фоне которого видно смещение тени пузыря при дыхании.
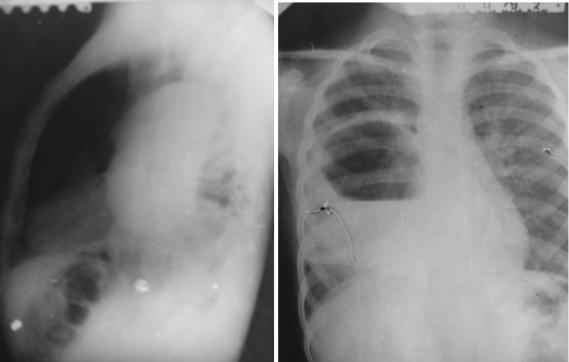
Рис. 82. Эхинококк легкого. Частичное опорожнение пузыря Рентгенограммы
При дифференциальной диагностике следует также обращать внимание на локализацию тени. Излюбленным местом расположения эхинококка является нижняя доля правого легкого (74-76%), причем легочная ткань вокруг кисты, как правило, не изменена, отсутствуют какие-либо признаки ранее перенесенного туберкулеза. Следует также обращать внимание на территориальный и профессиональный анамнез (работа с животными, овцеводство), а также содержание животных (собак и др.) дома, проживание в местностях с распространением эхинококкового заболевания, чаще в южных регионах СНГ или дальнего зарубежья (Кавказ, Средняя Азия и др.). Беларусь не является регионом, эндемичным по эхинококку.
При прорыве эхинококкового пузыря в бронх одномоментно отделяется более или менее значительное количество прозрачной, желтого цвета, жидкости. При микроскопическом её исследовании обнаруживают сколексы (крючья) эхинококка, а при рентгенологическом – округлое полостное образование с горизонтальным уровнем или без него (при полном опорожнении). В крови может быть эозинофилия. Используется также реакция Каццони – внутрикожная проба с эхинококковым антигеном. В неясных случаях образование подлежит оперативному удалению, как и при постановке диагноза эхинококка.
40.6.6. Аспергиллемы (мицетомы)
Мицетомы (аспергиллемы) легких встречаются в любом возрасте. Локализуются обычно в верхних долях (I-II сегмент). Морфологически аспергиллемы представляют собой спутанные массы грибковых мицелиев, расположенных на стенках внутрилегочных полостей различного происхождения, чаще при туберкулезных кавернах, имеющих свободное сообщение с бронхами. Известно, что в стенках этих полостей грибы обычно вегетируют в качестве сапрофитов, но при известных условиях они приобретают способность к распространению и вызывают образование в легких инфильтратов и пневмоний. Относительно частым симптомом при аспергиллеме является кровохарканье. Аспергиллемы подлежат оперативному удалению.
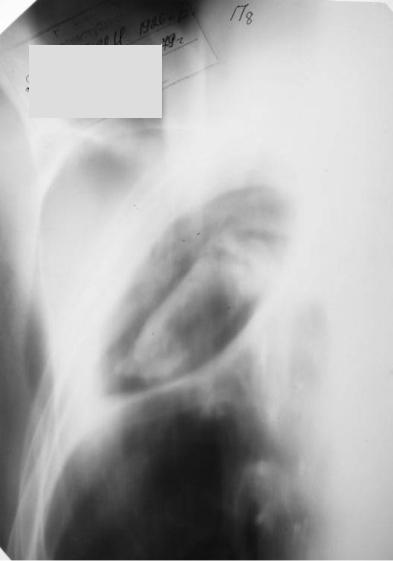
Рис. 83. Аспергиллома верхней доли правого легкого. Томограмма
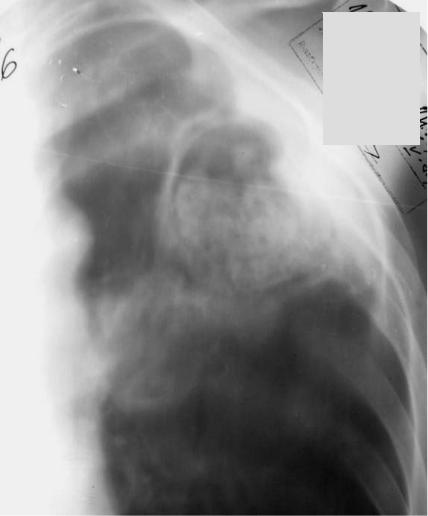
Рис. 84. Аспергиллома верхней доли левого легкого. Томограмма
В таблицах 9 и 10 приводятся основные дифференциально-диагностические признаки между туберкулемой, периферическим раком и заполненными кистами.
Дифференциальная диагностика между туберкулемами и периферическим раком легких
чаще после 40 лет
вначале отсутствуют, затем
нарастающие, часто ночью
вначале отсутствует, затем
вначале нет, затем
вначале нет, затем
чаще в норме, может быть
вначале норма, затем
СОЭ и числа лейкоцитов
уровня α, γ глобулинов
обнаружение МБТ до 30%
вначале нет, затем
чаще 1-2 сегменты
четкие, чаще более ровные,
бывает часто нежная,
бывает реже, в виде
могут быть тяжеобразные
грубых, широких тяжей
тени, идущие к плевре
Старые, иногда свежие
стеноз, или полная
в трудных диагностических случаях позволяет
Дифференциальная диагностика, туберкулемы, эхинококка и заполненных кист легкого
чаще без симптомов,
реже небольшой кашель,
при прорыве пузыря –
чаще 1, 2, 6 сегменты
чаще в нижней доле
одиночная, или 2-3
1-2 см – малая, 2-4 см –
средняя, более 4 см -
гомогенная, иногда с
возможны включения в
дорожки к корню
четкие, часто неровные
очень четкие, ровные
чаще норма, реже
слегка повышена СОЭ
эффект в 10-15%; при
терапии - до 40 50%
40.7. Дифференциальная диагностика полостных образований в легких (кавернозный и фиброзно-кавернозный туберкулез)
При ряде заболеваний органов дыхания в легких возникают полостные образования, что требует дифференциальной диагностики с кавернозным и фибрознокавернозным туберкулезом. Наибольшее клиническое значение имеют такие заболевания как хронический абсцесс легкого, бронхоэктатическая болезнь, распадающийся рак, кистозная гипоплазия. Особенно это важно при нетипичных проявлениях патологического процесса, когда обнаружить МБТ сразу не удается.
40.7.1. Хронический абсцесс легкого Критерием перехода острого абсцесса в хроническую форму условно считают
двухмесячный срок, который правильнее исчислять не с начала заболевания, а с момента назначения интенсивного лечения.
В анамнезе при хроническом абсцессе часто отмечают наличие острой пневмонии, острого абсцесса легкого, лечение которого не дало полного эффекта. У больных фиброзно-кавернозным туберкулезом – контакт с туберкулезными больными, заболевание туберкулезом в прошлом или длительное течение туберкулезного процесса, лечение которого оказалось неэффективным.
При кавернозном туберкулезе клинические проявления весьма скудны. При фиброзно-кавернозном – нередко отмечается бледность, похудание: при осмотре – отставание одной половины грудной клетки в дыхании, укорочение или притупление перкуторного звука, мелкопузырчатые или разнокалиберные влажные хрипы, при наличии крупных полостей – бронхиальное (амфорическое) дыхание. Эти же изменения иногда выявляются и при хроническом абсцессе, но они менее выражены.
Рентгенологически у больных с хроническим абсцессом отмечается участок пневмосклероза и полость, обычно неправильной формы, лучше определяемая на томограммах. Бронхи вокруг полости деформированы, иногда расширены. Локализация абсцесса чаще в средних или нижних отделах легкого, в то время как верхние отделы могут быть совершенно интактными.
При фиброзно-кавернозном туберкулезе легких выявляются на фоне фиброза деформированные толстостенные полости в верхних отделах легких, соответствующее легочное поле сужено в объеме, трахея и главные бронхи смещены в сторону поражения, плевра уплотнена. Вокруг полостей, а также в других участках легких, чаще всего выявляются старые и свежие очаги бронхогенного обсеменения, возможно наличие участка инфильтрации легочной ткани, иногда с распадом. При кавернозном туберкулезе рентгенологически определяется изолированная тонкостенная полость без инфильтрации вокруг и без бронхогенного обсеменения. Иногда вокруг полости выявляются единичные очаговые тени. Бронхоскопически часто выявляется эндобронхит, максимально выраженный в зоне дренирующего бронха. Функциональные нарушения более выражены при фиброзно-кавернозном туберкулезе.
При обострениях, обычно связанных с переохлаждением, вирусной инфекцией или другими факторами, снижающими местную и общую резистентность, у больного с хроническим абсцессом повышается температура, ухудшается самочувствие, усиливается кашель, причем мокрота становиться гнойной, более обильной и нередко приобретает неприятный запах. В зоне поражения могут выявляться притупление перкуторного звука и разнокалиберные влажные хрипы. В крови появляется лейкоцитоз, может развиться
небольшая анемия. При обострении фиброзно-кавернозного туберкулеза клиническая картина существенно не отличается от описанной, однако ухудшение общего состояния нередко менее выражено, лейкоцитоз не столь высокий, мокрота без запаха.
Рентгенологически на фоне пневмосклероза возникает инфильтрация легочной ткани, а в полости абсцесса выявляется уровень жидкости, что редко бывает при туберкулезе. При повторных обострениях изменения в области хронического абсцесса могут прогрессировать. В большинстве случаев все эти изменения локализуются только в одном легком. При лабораторных методах исследования в мокроте чаще всего находят возбудителей неспецифических инфекций: пневмококка, стафилококка, стрептококка и др. Туберкулиновые пробы в большинстве случаев отрицательные. При туберкулезе у большинства больных обнаруживаются МБТ.
В затруднительных для постановки диагноза случаях решающим фактором является противовоспалительная терапия, которая, как правило, приводит к положительному клиническому эффекту через 15-20 дней от начала лечения. Рентгенологическая картина при хроническом абсцессе изменяется меньше. Могут рассасываться участки инфильтрации, а полость сохраняется.
40.7.2. Бронхоэктатическая болезнь Бронхоэктатическая болезнь (бронхоэктазии) представляет собой приобретенное
или врожденное заболевание, характеризующееся, как правило, локализованным хроническим нагноительным процессом (гнойным эндобронхитом) в необратимо измененных (расширенных, деформированных) и функционально неполноценных бронхах, преимущественно нижних отделов легких.
При фиброзно-кавернозном туберкулезе мокрота слизисто-гнойная, отделяется чаще с трудом. При кавернозном туберкулезе мокрота отсутствует или выделяется в незначительном количестве. Она обычно без запаха.
Одышка при физической нагрузке характерна для обоих заболеваний. У значительной части больных бронхоэктатической болезнью отмечаются боли в груди, связанные с плевральными изменениями. Температура повышается до субфебрильных или фебрильных цифр, как правило, в период обострения Высокая лихорадка, снижающаяся после отхаркивания обильной застоявшейся мокроты, иногда наблюдается
у более тяжелых больных. В период обострений больные жалуются на общее недомогание, вялость, понижение работоспособности, подавленность психики (обычно при наличии зловонной мокроты).
Основным методом, подтверждающим наличие и уточняющим локализацию бронхоэктазии, являлась бронхография, однако в настоящее время изменения отчетливо выявляются на КТ. Обнаруживают как цилиндрические, так и мешотчатые бронхоэктазы. Рентгенологическая картина при фиброзно-кавернозном и кавернозном туберкулезе описана выше. Микобактерии туберкулеза у больных бронхоэктазиями не выявляются.
Течение бронхоэктатической болезни характеризуется периодическими обострениями (преимущественно весной и осенью), сменяющимися более или менее длительными ремиссиями. Чаще всего поражаются базальные сегменты левого легкого и средняя доля справа. Длительное и тяжелое течение бронхоэктазий нередко сопровождается развитием диффузного бронхита и может привести к формированию легочного сердца. Встречаются и другие осложнения - очаговый нефрит, амилоидоз почек и других органов, эмпиема плевры и др.
Назначение противовоспалительных средств: антибиотики, ингаляции бронхолитиков в сочетании с антисептиками, дают быстрый положительный результат как в смысле клинических, так и рентгенологических данных в среднем через 2 недели. Хороший эффект наблюдается при санационных бронхоскопиях. При туберкулезе подобное лечение неэффективно.
40.7.3. Центральный рак легкого с распадом Клиническая картина рака легкого разнообразна. Она зависит от локализации
процесса, стадии развития, наличия воспалительных осложнений и метастазов и т.д. Кашель является наиболее частым и постоянным симптомом. На ранней стадии
и кровотечения также нередкий симптом. Чаще они быстро прекращаются, однако иногда имеют упорный характер, возможны и профузные кровотечения.
Боль в груди встречается при раке легкого приблизительно в 50-75% случаев. Характер её различен - тупая, острая, невыносимая, стягивающая и т.д. Боль может охватывать определенную область или всю половину грудной клетки. Иррадирует в руки, лопатку, шею, живот и т.д. Патогенез болей не всегда ясен. Часто они возникают при прорастании опухоли в грудную клетку (стенку её) и сдавливании нервов, вовлечении в процесс плевры. Особенно интенсивны и мучительны боли при поражении ребер и позвонков метастазами, когда наступает сдавливание нервов или же их корешков. У больных туберкулезом боли в груди значительно менее интенсивные, обычно ноющего характера, чаще непостоянные.
Значительное число больных раком легкого жалуются на одышку. Сначала она появляется при движении, а позднее и в покое. Зависит одышка от многих причин: закупорки и сдавления трахеи и бронхов опухолью, сопутствующих воспалительных изменений в легких, интоксикации. У больных фиброзно-кавернозным туберкулезом одышка зависит от постепенно развивающейся дыхательной, а затем и легочно-сердечной недостаточности, степень которой определяется обширностью процесса и выраженностью интоксикации. При раке легкого иногда наблюдается повышение температуры. Объясняется это, скорее всего, некрозом опухоли и резербцией продуктов распада, а также воспалительными изменениями в легком и плевре. При фиброзно-кавернозном туберкулезе повышение температуры отмечается в период обострения, она обычно снижается при адекватной терапии. Анемия возникает при далеко зашедшем раковом процессе с наличием распада, присоединением вторичной инфекции. У больных фиброзно-кавернозным туберкулезом анемия - более редкий симптом.
и подмышечных ямках, консистенция их плотная. При их обнаружении необходимо осуществлять биопсию. Перкуторно - притупление легочного звука, переходящее в тупость при развитии ателектаза. Данные аускультации зависят от размера опухоли, наличия распада, ателектаза, сопутствующей пневмонии.
Рентгенологическая картина центрального рака легкого разнообразна. При сужении просвета бронха, а затем полной его обтурации развивается снижение прозрачности сегмента или доли легкого (гиповентиляция), а затем ателектаз. При ателектазе наблюдается одностороннее затенение того поля, куда воздух не проникает, купол диафрагмы часто приподнимается. При переходе опухоли в инфильтративную фазу роста, от периферии затенения в паренхиму легкого исходят плотные, линейные, напоминающие лучи тени, проявляющиеся вследствие ограниченного лимфангита. Часто рак дает метастазы в регионарные лимфоузлы, охватывая большую часть лимфоузлов средостения, что хорошо выявляется на КТ. Полость распада при центральном раке имеет свои особенности - контуры её негладкие, изъеденные, иногда заметны просветления среди плотной опухолевой тени. Иногда в полости выявляется горизонтальный уровень жидкости. На томограммах, обычных и особенно компьютерных, часто дренирующий бронх не обнаруживают вообще, или обнаруживается он значительное суженным -
Читайте также:


