Лечение туберкулеза препараты отзывы
- Если я сдамся, лучше не станет!

Григорий Владимирович Козюков,
врач-психиатр, психотерапевт, сотрудник Краевого психотерапевтического консультативно-диагностического центра Городской больницы № 8

Позвольте сначала развеять ряд мифов о туберкулезе.
МИФ ПЕРВЫЙ. Туберкулез – болезнь бездомных и, как минимум, злостных курильщиков.
Вовсе нет. Заболеть туберкулезом может каждый и на это влияет образ жизни, иммунитет, питание, переживания и стресс. Даже благополучные и обеспеченные люди заболевают туберкулезом из-за снижения иммунитета в результате стрессов, легких простуд, нерегулярного питания.
МИФ ВТОРОЙ. Побочные эффекты от лекарственного лечения туберкулеза вреднее, чем сама болезнь.
Да, противотуберкулезные препараты имеют определенные побочные эффекты, как и все другие лекарства, но цель этих препаратов одна – убить туберкулезную палочку в Вашем организме, а не Вас! Врачи давно заметили, что, если пациент фиксируется на побочных эффектах препаратов (читает инструкции и т.д.), то побочных эффектов наблюдается больше, и они становятся сильнее. Не думайте об этом!
МИФ ТРЕТИЙ. Туберкулез неизлечим, однажды переболевший навсегда остается носителем болезни.
Это неправда. Усилия современной медицины, докторов, в сочетании с Вашими усилиями, позволяют вылечить туберкулез даже в запущенной, тяжелой форме. Лечение это труд и многое зависит от вас. Привыкайте трудиться.
Теперь давайте поговорим о том, с какими проблемами придется столкнуться при лечении туберкулеза и как с ними справиться?
Жизнь в стационаре…
В стационаре Вы столкнетесь с тем, что у Вас будет масса свободного времени. Для людей, привыкших ничего не делать – праздник. Для остальных – повод сойти с ума, вот почему лечение в стационаре – возможность для самообразования и саморазвития. Сколько у Вас накопилось непрочитанных книжек? Лично у меня около 20… Время начинать читать. Давно хотели изучить иностранный язык? – you are welcome! Организуйте Ваш досуг! С современными возможностями сети Интернет и дистанционными формами обучения, возможностей масса. У меня был пациент, написавший кандидатскую диссертацию за 8 месяцев лечения в стационаре. Но вы скажете, обстановка наших больниц совсем не располагает к научным изысканиям! Увы, отчасти это так… И в палате Вы можете оказаться не с самыми приятными соседями, но научитесь налаживать с ними отношения. Может, в чем-то они помогут вам или вы им?
В больнице плохо кормят!
Меня все бросили!
Я не могу больше здесь лежать и пить лекарства.
Мне плохо! Я хочу домой!
Убеждайте себя каждый день, что любое неприятное ощущение в теле – есть признак гибели микробов и ухода их из организма. Ученые давно доказали, что главным условием для выздоровления является желание пациента.
Соберитесь! Скоро вы сможете с гордостью сказать – Я победил туберкулез!
Больные туберкулезом, их семьи, окружение и медицинский персонал призывают к созданию лучшего лечения!
Лекарственно-устойчивый туберкулез — один из крупнейших глобальных медицинских кризисов. Согласно последним глобальным статистическим данным (англ.) Всемирной организации здравоохранения туберкулез наряду с ВИЧ считается инфекцией с высочайшей смертностью в мире.
В 2015 году туберкулезом с множественной лекарственной устойчивостью были инфицированы приблизительно 480 000 человек, но только около четверти из них был поставлен диагноз и назначено лечение. В то же время устойчивые штаммы продолжают передаваться от человека к человеку.
По данным последнего Доклада о глобальной борьбе с туберкулезом в некоторых частях Восточной Европы и Центральной Азии среди впервые выявленных случаев туберкулеза более чем 20 процентов составляют штаммы с множественной лекарственной устойчивостью, а среди случаев повторного лечения этот показатель возрастает до ошеломляющих 69 процентов.

TУсилия по борьбе с эпидемией идут не в ногу с международными рекомендациями и практиками, превосходство которых доказано, и затрудняются политическими, финансовыми и техническими препятствиями.
Стандартные методы лечения сегодня представляют собой серьезное затруднение для расширения охвата необходимыми глобальными мерами борьбы с эпидемией.
Сегодня во всем мире большинству больных лекарственно-устойчивым туберкулезом до сих пор вынуждены по два года или дольше принимать препараты с побочными эффектами, в том числе болезненные инъекции и тысячи таблеток, при этом стоимость одного курса лечения составляет 1500–5 000 долл. США.
В то же время, показатели излечения туберкулеза легких с множественной лекарственной устойчивостью упорно держатся на уровне 50 процентов. И это, несмотря на долгожданный приход новых противотуберкулезных препаратов около трех лет назад.

Лучшего лечения

Фумеза Тисиле, пациентка из ЮАР, у которой был туберкулез с широкой лекарственной устойчивостью, и ее врач MSF Дженни Хьюз отказались сидеть сложа руки и смириться со статусом кво для больных лекарственно-устойчивым туберкулезом.
Пациенты, врачи и другие люди по всему миру поддержали их призыв, и более чем 55 000 человек подписали петицию.
В мае 2014 года Фумеза представила манифест на Всемирной ассамблее здравоохранения в Швейцарии, где была принята смелая 20-летняя стратегия по борьбе с глобальной эпидемией туберкулеза. Манифест — доказательство того, что в мире требуются лучшие и более решительные меры борьбы с эпидемией.
Появляются новые противотуберкулезные препараты
Наконец после долгих лет ожидания появилась возможность совершить переворот в лечении лекарственно-устойчивого и полностью изменить критическую ситуацию. Хоть и слишком медленно, появляются новые противотуберкулезные препараты: бедаквилин, деламанид, претоманид и оксазолидиноны, в частности, линезолид.
Все препараты имеют новый механизмы действия в отношении микобактерий туберкулеза и потенциально высоко эффективны, особенно при использовании в комбинации. Многообещающие данные появляются по результатам исследований фазы II, в рамках которых испытываются комбинации новых и уже существующих противотуберкулезных препаратов, а также исследований фазы III, в которых испытываются укороченные режимы из существующих препаратов.
Однако на сегодняшний день слишком мало инициатив по изучению лекарственных комбинаций, в которых разные классы новых препаратов и лучшие из существующих препаратов использовались бы вместе, чтобы максимально повысить вероятность создать радикально улучшенный режим лечения.

В Курчатовском институте разработали новую лекарственную форму эффективного противотуберкулезного антибиотика циклосерина — он находится в Перечне основных лекарственных средств ВОЗ. Положительное свойство препарата — устойчивость к нему развивается редко и крайне медленно. Но есть и обратная сторона — негативное побочное действие на нервную систему человека. Российские ученые предложили доставлять циклосерин в организм больного с помощью полимерных частиц, за счет этого удалось снизить риск возникновения побочных проявлений и повысить эффективность лечения. Лекарство уже прошло доклинические испытания.

— Туберкулез — проблема общемировая, и Россия тут не исключение. Однако в последнее десятилетие отмечается возросшая устойчивость возбудителя инфекции к традиционным препаратам, и наша страна по этому показателю находится в лидерах, — отметила она. — Лечение резистентных форм туберкулеза проводится комбинированием четырех-пяти препаратов так называемого второго или резервного ряда. Такие лекарства более токсичны, чем препараты первого ряда. Циклосерин — один из основных в списке этих лекарств, но его применение ограничено большим количеством побочных действий.
Препарат обладает нейротоксичностью, то есть поражает главным образом нервную систему. У больных наблюдаются головная боль, головокружение, бессонница, беспокойство, повышенная раздражительность, ухудшение памяти, чувство онемения в конечностях. Иногда возможны и более тяжелые симптомы: чувство страха, депрессия, бред и видения, потеря сознания, стремление к самоубийству и даже кома. Поэтому специалисты Курчатовского института и занялись разработкой такой формы лекарства, которая сможет эффективно убить резистентные микобактерии, но при этом не будет поражать нервную систему пациента.
Первые опыты по получению нано- и микрокапсулированных лекарств начались еще в 70-е годы прошлого века, а микрокапсулирование с использованием биополимеров впервые было осуществлено в 1980-е годы.
Сам препарат представляет собой частицы полимера в субмикронном диапазоне размером 300–400 нанометров, в объеме которых находится действующее вещество циклосерин. Принцип действия такой лекарственной формы рассчитан на несколько моментов. Во-первых, за счет более эффективного всасывания действующего вещества повышается биодоступность антибиотика, что приводит к увеличению его концентрации как в крови, так и органах-очагах туберкулезного процесса. Во-вторых, полимерные частицы обеспечивают пролонгированное действие, то есть циклосерин дольше остается в крови и в органах и высвобождается в течение некоторого времени, по мере биодеградации самих полимерных частиц.
Разработанный препарат уже прошел доклинические испытания. Результаты превзошли ожидания ученых. На мышах, инфицированных туберкулезом, было показано, что достигнутый за счет применения полимерных частиц противотуберкулезный эффект, оцениваемый по числу колоний микобактерий в легких и селезенке, в два–четыре раза выше, чем у стандартного циклосерина. Также была показана эффективность нового препарата в отношении резистентных штаммов микобактерий. Но главное, чего удалось достичь ученым, — это снизить нейротоксичность.
— В серии поведенческих тестов было показано, что показатели мышей, на которых испытан наш препарат, в два-три раза лучше, чем у тех животных, которые принимали традиционное лекарство, что свидетельствует о снижении уровня тревожно-фобических расстройств в поведении, — сообщила Надежда Гукасова. — Это очень хороший результат, который говорит о том, что нам удалось снизить побочное действие.
Российскими учеными сделан серьезный шаг в лечении туберкулеза, уверена заведующая кафедрой фтизиатрии и пульмонологии СибГМУ Ольга Филинюк.
— Несомненно, меньшая токсичность препарата поможет пациентам. Хорошая переносимость лекарства будет способствовать завершению эффективного курса химиотерапии лекарственно-устойчивого туберкулеза, — считает фтизиатр. — Надеемся, что инновационный препарат на основе циклосерина будет доступен всем нуждающимся в нем.
Циклосерин был открыт в 1954 году как продукт, производимый некоторыми штаммами стрептомицетов (род бактерий семейства Streptomycetaceae порядка актиномицетов (Actinomycetales). Эти микробы нередко встречаются в почве и морской воде.
Интересно, что это вещество было почти одновременно открыто учеными из двух крупнейших фармацевтических компаний — Эли Лилли и Мерк. За рубежом в основном продается под названием Серомицин (Seromycin). В настоящее время циклосерин находится в Перечне Всемирной организации здравоохранения как одно из наиболее эффективных лекарств, в которых нуждается здравоохранение. В развивающихся странах стоимость месячного курса чистого препарата составляет около $50 в месяц.
В Каракалпакстане (Узбекистан) организация "Врачи без границ"/ Médecins Sans Frontières (MSF) с 2003 года проводит проект по лечению множественного лекарственно устойчивого туберкулеза (МЛУ ТБ). МЛУ ТБ – это разрушительное заболевание, требующее долгосрочного лечения при помощи сложного сочетания токсичных препаратов, которые часто имеют тяжелейшие побочные эффекты.
Нукус, город с населением 300 000 человек, столица Каракалпакстана – центр проекта MSF по МЛУ ТБ. Условия жизни людей в Нукусе и его окрестностях очень тяжелые, нынешние проблемы региона – следствие распада Советского Союза и развала экономики, которая была почти полностью основана на рыбном промысле, после высыхания Аральского моря. Белая, пыльная, соленая почва и суровый климат не позволяют вырастить хороший урожай, а уровень безработицы очень высок. Местная медицинская инфраструктура также пострадала. В таких условиях легко распространяются различные болезни, в том числе и туберкулез.
Растущая угроза лекарственно устойчивого туберкулеза
В ответ на полученные данные MSF, совместно с местным министерством здравоохранения, решили начать проект по лечению МЛУ в Нукусе и прилегающем Чимбайском районе. В проект входят усовершенствованная центральная диагностическая лаборатория; больница на 75 коек; дополнительные 30 мест в другом медицинском учреждении; 10 мест в учреждении для незаразных пациентов; еще 10 или более амбулаторных центров, куда после выписки из больницы пациенты ежедневно приходят для приема лекарств. Эти учреждения ежедневно посещают более 100 пациентов.
Если обычный туберкулез можно вылечить за 6-8 месяцев, то на устойчивые бациллы МЛУ ТБ нужно гораздо дольше воздействовать токсичными лекарствами. Лечение длится от 18 до 24 месяцев, из которых 2-6 месяцев пациент проводит в больнице. Некоторым пациентам приходится еще тяжелее, как например, 57-летнему Измаилу Кадырову, который проходит лечение уже 11 месяцев, и восемь из них провел в больнице.

Тяжелые побочные эффекты
В прошлом году, хотя Измаил уже был незаразен, он не мог вернуться домой, так как страдал от тяжелых побочных эффектов после приема лекарственных препаратов, он просто не мог ходить. Он провел месяц прикованным к постели в стационарном отделении, а потом выяснилось, что туберкулезная инфекция у него возобновилась. Его вновь положили в больницу. Сейчас он уже во второй раз лежит в местной больнице и пытается при этом оставаться оптимистом.
Большинство пациентов страдают от комплекса побочных эффектов, вызванных этими токсичными лекарствами, многие из которых применяются для лечения туберкулеза еще с 1950-х годов. Среди этих побочных эффектов тошнота, рвота, головокружение, сильнейшие головные боли, боль в суставах, быстрая утомляемость, проблемы с движением, тревожные состояния и депрессия, вплоть до серьезного психоза.
Так долго, так тяжело, так одиноко…
Якубпай лежит в одной палате с Парахатом Шамшетовым, который заразился туберкулезом в тюрьме, где можно было лечиться только теми лекарствами, которые покупал он сам. Он старается оставаться оптимистом, но очень тоскует по своей семье. "По вторникам", - рассказывает он, - "мы все с волнением ждем, когда на автобусе MSF к нам в больницу приезжают посетители. Ко мне приезжают жена и сестры, но я очень скучаю по своему саду".
Многие уже по несколько раз лечились от туберкулеза в прошлом и понимают, что плохое соблюдение режима лечения явилось причиной того, что туберкулез у них перерос в устойчивую форму. Другие заразились уже устойчивым штаммом болезни, нередко от членов семьи.
Есть и такие пациенты, которые просто не могут приспособиться к режиму лечения и сроку пребывания в больнице. Другие чувствуют какое-то улучшение и решают прекратить курс лечения, на кого-то давят родственники, уговаривая вернуться домой. Хотя проект предусматривает некоторую гибкость в подходе, и пациентам разрешается временно возвращаться домой, если их лечение идет успешно, некоторые пациенты так и не возвращаются и выбывают из программы.
По словам психолога MSF Лео Крелля, около 25% пациентов, участвующих в программе MSF, испытывают серьезные психические побочные эффекты, недавно в проект был включен местный психиатр. Помимо обеспечения индивидуальной поддержки и консультирования, команда медицинского образования работает с семьями пациентов, разъясняя, в чем состоит лечение и процесс развития болезни. Она также продолжает вести наблюдение за теми, кто выбывает из программы лечения или прерывает его, а также за теми, кого, к сожалению, нельзя излечить.
Крайне ограниченный доступ
После трех лет работы программы, MSF все еще сталкивается со множеством проблем. Для лаборатории необходимо дорогое и сложное оборудование. Недавно приобретенный новый диагностический лабораторный аппарат позволил команде протестировать процесс, который даст возможность диагностировать туберкулез гораздо быстрее. Сейчас на выявление активного туберкулеза в мазке мокроты пациента уходит 4-6 недель - новый аппарат позволяет вырастить бактериальную культуру за одну неделю.
Но при том, что больных можно будет выявлять быстрее, MSF сталкивается с новой проблемой – проблемой пропускной способности. С начала программы в 2003 году лечение прошли 350 пациентов, сейчас на очереди еще 100 человек. Сейчас в рамках проекта увеличивается число мест, и к концу 2007 года команда надеется принять 700 человек.
Так как лечение занимает много времени, первые результаты по проекту в Нукусе появились только недавно. Из первых 87 пациентов 62% можно считать успешно вылеченными. 15% пациентов умерли, 15% выбыли из программы (по собственному решению), у 8% лечение не удалось (лечение было неудачным или его нельзя было продолжать по медицинским причинам). Если сравнивать эти результаты с программами лечения обычного туберкулезу, которые во всем мире дают примерно 85% успешных исходов, очевидно, что врачам и медицинскому персоналу срочно и остро необходимы новые средства для совершенствования возможностей лечения этой разрушительной смертельной болезни.

У Вас нет причин для беспокойства. Туберкулез может быть вылечен и лечиться с помощью лекарств, за исключением некоторых редких случаев. Однако, это важно, чтобы Вы аккуратно принимали лекарства в соответствии с инструкциями Вашего врача или медицинской сестры.
Туберкулез является болезнью, которая лечится с помощью лекарств. Чтобы убить все туберкулезные бактерии, необходимо принимать более чем одно лекарство. Поэтому, Вы будете получать несколько разных противотуберкулезных препаратов в одно и то же время. Наиболее распространенными препаратами, которые используются при лечении туберкулеза, являются:
- рифампицин
- изониазид
- пиразинамид
- этамбутол и
- стрептомицин
Для того чтобы убить все туберкулезные бактерии, требуется много времени. Поэтому, лечение продолжается минимум шесть месяцев, часто дольше. Обычно в течение первых двух месяцев используются четыре разных противотуберкулезных препарата, после чего, лечение продолжается с использованием двух препаратов.
Как правило, Вы будете чувствовать себя лучше после нескольких недель приема лекарств. Однако, некоторые туберкулезные бактерии в Вашем организме все еще остаются жизнеспособными. Даже если Вы больше не будете иметь симптомов, очень важно продолжать принимать лекарства до тех пор, пока все бактерии не будет убиты.
Лечение начинается в больнице и потом продолжается на дому. Ваш врач является ответственным за планирование Вашего лечения, выбор противотуберкулезных препаратов, доз и продолжительности лечения. Вы можете спросить Вашего врача о конкретных деталях, касающихся лечения.
Лечение под непосредственным наблюдением
Противотуберкулезные препараты даются под непосредственным наблюдением (DOT).
Вы имеете право получить поддержку и совет в течение всего периода лечения. Лечение туберкулеза длится несколько месяцев, и количество лекарств является большим, поэтому это не просто принимать их регулярно каждый день. Цель непосредственного наблюдения – помочь Вам регулярно принимать лекарства, проверить возможные побочные эффекты противотуберкулезных препаратов и помочь Вам вылечиться как можно скорее.
Вы будете принимать противотуберкулезные препараты под наблюдением медицинской сестры или другого квалифицированного работника, который будет следить, что Вы проглотили каждую дозировку. В то же время, они проверят возможные побочные эффекты противотуберкулезных препаратов, следят за Вашими улучшениями и ответят на Ваши вопросы. Если пациентом является ребенок, родители могут давать противотуберкулезные препараты ему под наблюдением медицинского работника.
Ваш лечащий врач решает, когда начинается наблюдение за лечением и когда оно может быть закончено. В больнице медицинская сестра наблюдает, когда Вы принимаете противотуберкулезные препараты. До того, как Вы сможете продолжить лечение на дому, должно быть согласовано, как Вы сможете получать свои лекарства в домашних условиях. Лекарства могут быть приняты в амбулаторном отделении больницы, в поликлинике, в медпункте на работе, в школе или в приемном центре для лиц, ищущих убежище. Если Ваше состояние требует этого, медицинская сестра может контролировать лечение у Вас дома или в другом месте, где Вы живете. Организация непосредственного наблюдения зависит от муниципалитета.
Прерывание лечения самостоятельно или время от времени пропуск приемов некоторых противотуберкулезных препаратов может быть опасным. Туберкулезные бактерии могут размножаться, и Ваше лечение будет продолжаться дольше. Туберкулезные бактерии также могут стать устойчивыми к тем препаратам, которыми Вы лечитесь. Возможно, Вам придется принимать новые препараты, если предыдущие уже не являются эффективными. Новые препараты необходимо принимать значительно дольше по времени, и обычно они вызывают больше побочных эффектов.
- Только противотуберкулезные препараты, которые принимаются регулярно, убивают туберкулезные бактерии.
- Туберкулез может быть вылечен, если Вы принимаете лекарства согласно инструкциям.
- Не изменяйте и не прерывайте лечение.
- Продолжайте принимать лекарства, даже если Вы чувствуете себя лучше.
- Лечение устраняет риск передачи инфекции.
Контрольные визиты к врачу
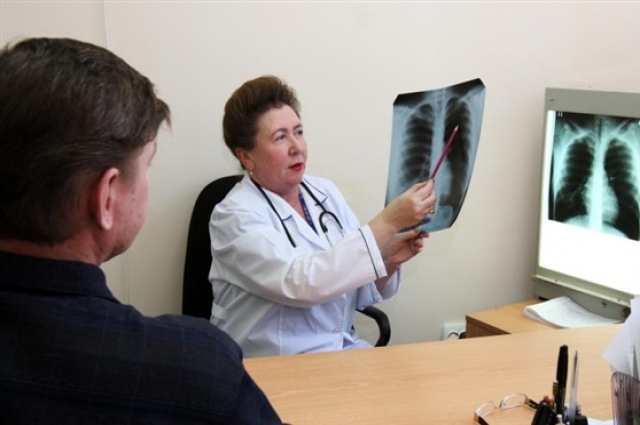
За Вашим выздоровлением во время лечения будут внимательно следить в амбулаторном отделении больницы с интервалами 1-2 месяца. При осмотре Вам сделают рентген грудной клетки, возьмут анализы крови и образцы слизи/мокроты во время кашля. Вы также имеете возможность задать врачу интересующие Вас вопросы.

Об этом мы беседуем с главным фтизиатром Минздрава РФ, заведующей отделом фтизиатрии ЦНИИ туберкулёза РАМН, доктором медицинских наук Ириной Васильевой.
Иллюзия победы
Ирина Васильева: — Оптимизм был связан со значительными успехами в лечении заболевания, которые имели место в то время.
До 40‑х годов ХХ века туберкулёз считался приговором. Санаторно-курортное лечение, богатое белком питание, смена климата — вот, в общем, и всё, что было в арсенале врачей. В 1944 году был открыт стрептомицин, и это стало революцией — у специалистов появилась возможность воздействовать непосредственно на возбудителя заболевания, палочку Коха.
Чуть позже стали применяться и другие лекарства, но наиболее знаковым стало открытие в 1966 году рифампицина. Он показал наибольшую активность в отношении микобактерий туберкулёза, действовал на все их разновидности.
Достаточно быстро фтизиатры сформировали новую схему терапии туберкулёза, в которую вошли рифампицин, стрептомицин, пиразинамид и изониазид. Она демонстрировала высокую эффективность и безопасность, давала минимальный процент рецидивов. Туберкулёз пошёл на убыль во всём мире, и так продолжалось вплоть до 90‑х годов, пока болезнь не заявила о себе с новой силой.
— Это произошло из-за ухудшения социальной обстановки в нашей стране?
— Социальные изменения, безусловно, сыграли свою роль. Микобактерией туберкулёза инфицируются многие, однако в нормальных условиях заболевает после этого лишь один человек из десяти. Стрессы, скудное питание, физические перегрузки — мощнейшие провокаторы болезни, потому что они снижают иммунитет. Люди теряли работу, были дезориентированы — разумеется, начались вспышки туберкулёза. Способствовала этому и активизация миграционных процессов. В итоге в первой половине 90‑х заболеваемость выросла в три раза.
Прерванное лечение
— В чём основная сложность МЛУ-туберкулёза?
— Он поддаётся лечению хуже, чем обычный. Когда стало понятно, что самые мощные препараты не действуют, фтизиатры стали подбирать комбинации из лекарств, которые до того считались средствами второго ряда и использовались нечасто. Их эффект слабее, поэтому нужно назначать не 3–4, а 5–7 препаратов. Курс лечения тоже должен быть дольше — до 2 лет. И это создаёт ряд проблем, потому что чем дольше терапия, тем выше риск, что больной не долечится.
— Неужели кто-то решается не долечить туберкулёз? Это же смертельно опасное заболевание.
— К сожалению, так бывает. Более того, одной из причин распространения множественной лекарственной устойчивости в России в 90‑х годах стало именно то, что больные перестали долечиваться. Во многих тубдиспансерах наблюдался недостаток лекарств, ослаб контроль за пациентами, и их приверженность к терапии снизилась.
У недолечившегося пациента туберкулёзный процесс рано или поздно активизируется. Если раньше палочка Коха у такого больного хорошо реагировала на стандартную терапию, то после перерыва в лечении она становится резистентной к лекарствам, которые использовались. Если человек не сразу приходит к врачу (а так обычно и бывает), он заражает окружающих этой резистентной разновидностью микобактерии.
А теперь давайте представим, что человек не долечит не простой, а МЛУ-туберкулёз. Лекарств, которые действуют на такую инфекцию, и без того мало, а теперь и они не подействуют — его попросту будет нечем лечить. Развивается уже не множественная, а тотальная лекарственная устойчивость, и мы возвращаемся в XIX век, когда рекомендовать можно только смену климата и полноценное питание.
Болезнь бедных?
— Перспектива устрашающая. Можно ли как-то добиться, чтобы люди долечивались?
— Знаете, больного по-человечески можно понять. Схема терапии туберкулёза делится на два этапа: сначала человека лечат в стационаре, а затем отпускают домой, с тем чтобы он в течение года (при обычном туберкулёзе) каждый день приходил в дневной стационар и получал лекарства. Нигде в мире больным не дают препараты домой, потому что лечение должно контролироваться. Но прийти или нет — это добрая воля пациента. А он уже хорошо себя чувствует (улучшение наблюдается в первые месяцы пребывания в стационаре), никаких проявлений у него нет. Он думает, зачем пить таблетки, которые негативно влияют на печень, дают побочные эффекты, и не приходит. Конечно, ему звонят. Его пытаются вернуть, но курс всё равно уже прерван.
Приверженность пациента к лечению — это во многом заслуга врача, который должен объяснить, зачем продолжать терапию, должен быть немного психологом. Но и беседы действуют не на всех, и тогда надо искать другие пути решения проблемы. Например, не так давно в Томской, Воронежской, Орловской и Белгородской областях был запущен пилотный проект. Пациентам, которые всю неделю исправно приходили за лекарствами, в конце неё вручали социальный пакет, вплоть до продуктового набора. Опыт показал, что такая мотивация прекрасно работает. При этом стоимость наборов не идёт ни в какое сравнение с теми затратами, которые может понести государство, если больной не пролечится. Сегодня есть план расширить действие данных программ и на другие территории.
— Результаты пилотных программ ещё раз подчёркивают, что туберкулёз — заболевание социально незащищённых групп населения.
— Безусловно, эти программы были созданы, чтобы повысить приверженность к лечению именно социально неблагополучных больных. Состоятельный и, главное, образованный человек придёт за лекарствами и после простой беседы с врачом. Но туберкулёз сегодня — вовсе не болезнь бедных, как это принято считать. Да, в небольших городах, в сёлах болеют преимущественно те, у кого плохие социальные условия, но не только они одни. А в Москве, Санкт-Петербурге и других крупных городах, где высока концентрация населения и велик уровень миграции, такая закономерность вообще не прослеживается. Здесь может заболеть любой, потому что туберкулёз передаётся воздушно-капельным путём. Часто болеют как раз успешные и молодые, потому что у них активная жизнь, высокий уровень стресса, они много работают, недосыпают, из-за нехватки времени нерегулярно питаются.
Вообще стереотип о маргинальности туберкулёза — серьёзнейшее препятствие на пути к тому, чтобы взять болезнь под контроль. Из-за этого человек, узнав о своём диагнозе, скрывает его от коллег — боится, что уволят. Он не говорит знакомым, потому что опасается, что с ним перестанут общаться. Боится даже прийти в диспансер — вдруг кто-то его увидит. В итоге он несвоевременно принимает лекарства, заражает окружающих, лишает их возможности прийти к врачу и обнаружить заболевание на раннем этапе. Эту парадигму надо менять.
Плоды усилий прошлого
— В последнее время появляется всё больше сообщений о том, что заболеваемость туберкулёзом и смертность от него снижаются. С чем это связано?
Это отрадно, но это лишь начало пути, ведь Россия по-прежнему входит в список 22 стран с наиболее неблагоприятной эпидемиологической обстановкой по туберкулёзу.
К тому же случаи туберкулёза с множественной лекарственной устойчивостью в последние годы стали выявляться чаще. Правда, это во многом обусловлено улучшившейся диагностикой заболевания.
— Что в ней изменилось?
— Золотым стандартом лабораторной диагностики туберкулёза являются культуральные исследования. Они применяются давно и весьма точны, однако результаты анализа нужно ждать около трёх месяцев. В последние годы появились методы, которые дают ответ значительно быстрее. Например, молекулярно-генетические исследования позволяют за несколько часов (максимум в течение двух дней) выявить мутации в геноме микобактерий, ответственные за устойчивость к наиболее применяемым препаратам — изониазиду и рифампицину. Это даёт возможность понять, с чувствительной или устойчивой к лекарствам формой болезни мы имеем дело.
Если нужно проверить устойчивость к остальным препаратам, на помощь приходит другой метод, который позволяет в ускоренном режиме вырастить культуру микобактерии в автоматизированной системе. На это уходит 2–3 недели, после чего культуру можно тестировать на все препараты, а затем индивидуально выстраивать режим лечения конкретному больному, исходя из анализа. Конечно, терапия в этом случае будет более эффективной, чем если бы мы подбирали её эмпирически. Лечение МЛУ-туберкулёза без данных методик — это уже прошлый век.
— Насколько доступны эти технологии?
— Сейчас они есть практически в каждом региональном центре. В последние годы большинство лабораторий были переоснащены, хотя этот процесс продолжается и многие лаборатории ещё нуждаются в современном оборудовании.
В основном для борьбы с туберкулёзом используются средства региональных бюджетов. Но федеральное правительство выделяет крупные дотации на диагностическое оборудование и реактивы для него. Так что регионы имеют возможность закупать всё это в нужном объёме. Многое зависит от того, есть ли понимание между администрацией региона и противотуберкулёзной службой. Там, где оно есть, дела идут хорошо. Там, где руководство не понимает важности борьбы с туберкулёзом, появляются проблемы, жалобы на нехватку средств. На самом деле ресурсы есть, просто их нужно рационально использовать.
Чего не хватает
— Сегодня врачи самых разных специальностей поднимают вопрос о лекарственном обеспечении своих больных. Как с этим обстоят дела во фтизиатрии?
— Лекарственное обеспечение — это важнейшая часть борьбы с туберкулёзом. От него зависят как эффективность лечения, так и вероятность развития у возбудителя множественной лекарственной устойчивости (МЛУ). Поэтому хорошо, что правительство дотирует покупку препаратов второго ряда для лечения МЛУ—туберкулёза, стоимость которых значительно выше препаратов для стандартных схем лечения.
Особенность лекарственной терапии туберкулёза в том, что в неё всегда входят несколько препаратов в определённых сочетаниях. Важно, чтобы не было перекосов, когда, например, для больного в избытке закупается один препарат и в недостаточном количестве — другой. Поэтому сейчас мы разработали специальную электронную программу по расчёту потребностей в препаратах. Она должна не только облегчить работу врача, но и помочь в оптимизации расходов на лечение.
— Всё-таки задача экономить средства стоит?
— Сейчас все стремятся к оптимизации затрат. Фтизиатрическая служба не исключение, хотя лечение туберкулёза полностью финансируется государством и не включено в систему ОМС. В перспективе одним из решений может стать перевод части стационарных больных на койки дневного стационара сразу после того, как пациенты перестанут быть заразными. Экономия будет огромной, самому пациенту так комфортнее, а состояние многих стационаров сегодня всё равно оставляет желать лучшего.
— Что вы имеете в виду?
— Многие туберкулёзные стационары были построены в 70‑е годы. Тогда был совсем другой подход к санитарной безопасности и инфекционному контролю, так что многие больницы не отвечают современным требованиям. Чтобы борьба с заболеванием давала результаты, важно свести к минимуму риск внутрибольничного заражения. Люди с чувствительной формой туберкулёза должны быть изолированы от тех, у кого лекарственно-устойчивая форма. Они не должны пересекаться ни в палате, ни в коридорах. Из каждой палаты должен быть вентиляционный выход с отрицательным давлением. Требуются индивидуальные средства защиты: пациенты, когда выходят из палаты, должны быть в медицинских масках, медперсонал — в респираторах. К сожалению, пока такие условия есть не везде. Над этим обязательно нужно работать, потому что всех больных на дневной стационар не переведёшь, какое-то время они должны находиться в больнице.
— А фтизиатров хватает?
— Проблемы с кадрами есть. Но так было и раньше — студенты медвузов никогда не считали фтизиатрию престижной специализацией. Хотя туберкулёз — это очень интересная болезнь как в научном, так и в клиническом плане. Возбудитель один, а формы многообразны — от малого очага до тотального поражения, от диссеминации до развития каверн. Тактика лечения может варьироваться от терапевтической до хирургической, есть патогенетическое лечение, есть бронхологические методы. К тому же больной находится под наблюдением длительное время, в этот период у него наблюдаются и другие болезни. Врачу приходится быть компетентным не только во фтизиатрии, но и в других специальностях. Это патология ЖКТ, почек, сахарный диабет (особая группа риска — в нашем институте есть целое отделение для таких больных). Всех таких пациентов ведут фтизиатры, потому что заразного больного нельзя отправить в общий стационар. Мы можем позвать специалиста для консультации, но всё равно контролировать и наблюдать терапию нам.
Фтизиатр — это интересная специальность, и мы хотим, чтобы к нам приходила молодёжь. Многим кажется, что высок риск заразиться. На самом деле это не так. Если врач соблюдает все меры инфекционного контроля, риск у него гораздо ниже, чем, скажем, у терапевта, сидящего на приёме в поликлинике. Терапевт в первые минуты общения не может знать, почему пришедший к нему пациент кашляет — ОРВИ у него или открытая форма туберкулёза. А фтизиатр точно знает, какой из его больных заразен, а какой — нет.
Нужны новые лекарства
— Нынешнее снижение заболеваемости внушает в вас оптимизм? Как думаете, удастся всё-таки подавить туберкулёз полностью?
— На эти вопросы сложно ответить однозначно. Всемирная организация здравоохранения поставила перед нами цель — элиминировать туберкулёз в мире к 2050 году. Российские специалисты много для этого делают. Например, в 2013–2014 годах на основании международных рекомендаций и собственных данных Российское общество фтизиатров разработало клинические протоколы по лечению больных туберкулёзом, в том числе туберкулёзом с множественной лекарственной устойчивостью. Они не копируют рекомендации Всемирной организации здравоохранения. В последних построение режима терапии проводится на основе того, к какой категории относится больной: новый это случай туберкулёза, рецидив, хроническое течение. Мы строим режим, исходя из данных о свойствах возбудителя — чувствительный он или устойчивый к препаратам. Эти протоколы получили положительную оценку европейского бюро ВОЗ.
В России разработаны программы по снижению смертности, в том числе и региональные, потому что ситуация в регионах порой сильно различается. В такие программы включены все мероприятия: и медицинские, и социальные, и организационные.
Работа идёт, но, чтобы к 2050 году угроза туберкулёза была исключена, темпы снижения заболеваемости должны быть от 10 до 20% в год. Это станет возможно, только если будут разработаны новые противотуберкулёзные препараты. Не один, а несколько, причём они должны быстро справляться с инфекцией, не за два года, как сейчас, а примерно за 3–4 месяца.
— Такие разработки идут?
Ещё один препарат — российская разработка. Он уже зарегистрирован, но исследования по оценке его безопасности ещё проведены не в полном объёме. Пока он рекомендован только для сострадательного использования, а не для широкого применения.
Остальные лекарства — на разных стадиях доклинических и клинических испытаний, из них в практику войдут лишь некоторые. Но и врачи, и пациенты этого ждут. Для лечения туберкулёза требуется комбинация минимум из трёх препаратов. У них должен быть иной, чем у препаратов стандартной схемы, механизм действия, не должно быть перекрёстной резистентности с другими лекарствами. В нашей стране длительное время шла разработка новых препаратов одной и той же группы. Это тоже хорошо. Но если у микобактерии есть устойчивость к препарату самой первой генерации в этой группе, она будет и у последующих генераций. А нужно, чтобы любая палочка Коха не была устойчивой. В этом ключ к решению проблемы.
Читайте также: