Кальцинаты в почках при туберкулезе
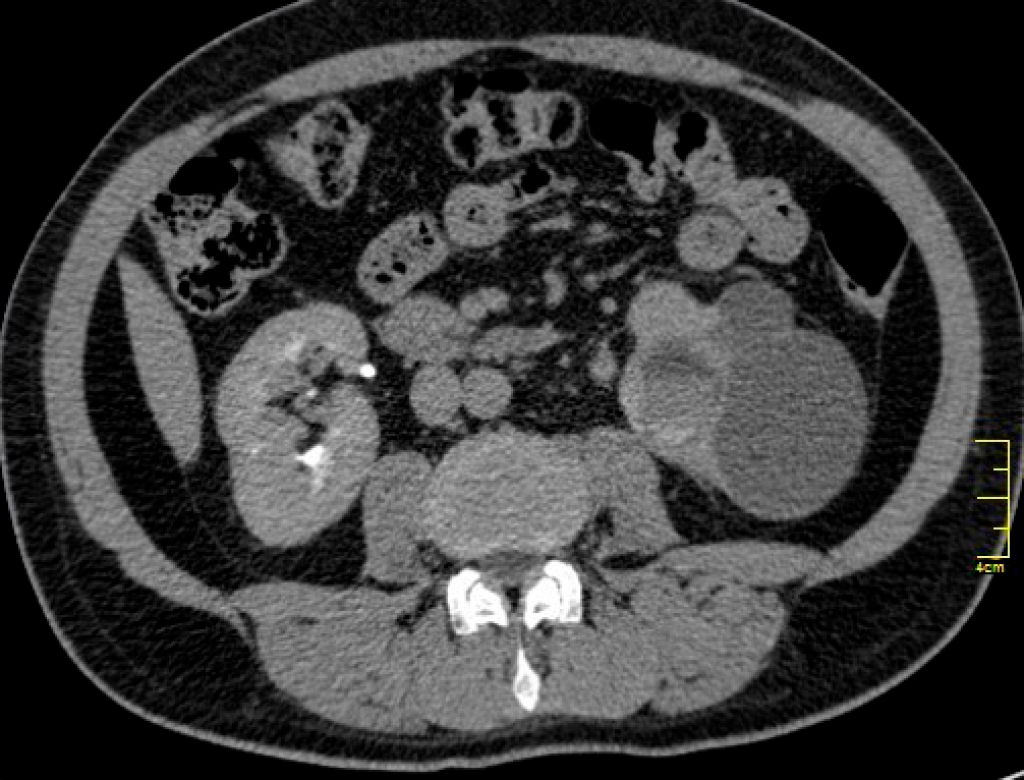
Туберкулез почек является второй по распространенности внелегочной формой туберкулеза. Микобактерия туберкулеза может вызывать поражение почечной паренхимы, собирательной системы (чашечек, лоханки), мочеточника, мочевого пузыря и мочевыводящего канала с различной клинической и диагностической картиной. Данная публикация в основном посвящена поражению почечной паренхимы.
Основные клинические проявления включают:
- микро- и макрогематурию
- образование камней
- частые позывы к мочеиспусканию, дизурию
- стерильную пиурию
- болевой синдром
- конституциональные признаки туберкулеза
Диагноз может быть установлен при посеве мочи или при гистологическом исследовании материала после биопсии или хирургического вмешательства [4].
Туберкулез почек развивается в результате гематогенного распространения инфекции из первичного очага и приводит к формированию множественных микроабсцессов в результате распространения микобактерий из перигломеруллярных капилляров. У носителей с адекватным иммунным ответом, способным побороть инфекцию, формирубися неактивные гранулемы. В большинстве случаев, между первичным инфицированием и развитием клинически выраженных симптомов (за счет ухудшения иммунного ответа) проходит значительное время. В таких случаях “молчащие” гранулемы могут реактивироваться, увеличиваться в размерах и прорываться в чашечки вызывая нисходящее инфицирование.
Поражаются как почечная паренхима так и верхние отделы собирательной системы почек (чашечки и лоханка). Инфекционный процесс ограниченный почечной паренхимой морфологически проявляется следующим образом [4]:
- пиелонефрит
- проявления схожи с проявлениями при пиелонефрите вызванном другими инфекционными агентами
- гипопефузия и отек всей почки или локального участка почечной паренхимы
- псевдоопухолевый тип
- единичные или множественные узелки
- похож на почечно-клеточный рак
Собирательная система поражается или изолированно или в сочетании с поражением паренхимы, проявления зависят от стадии течения заболевания [4].
- ранняя стадия
- папиллярный (сосочковый) некроз (единичный или множественный) приводящий к каликоэктазии
- прогрессирующая стадия
- множественные стриктуры и гидронефроз
- утолщение стенок и их контрастное усиление
- конечная стадия
- прогрессирующий гидронефроз с истончением паренхимы
- дистрофическая кальцификация
35% случаев (варьирует от 25 до 45%) при рентгенографии выявляются кальцинаты, форма которых зависит от стадии заболевания:
- треугольной формы при папиллярном (сосочковом) некрозе
- локальные или аморфные: омелотворение (обызвествление / putty kidney) почки
Традиционная рентгенологическая пиелография с внутривенным контрастированием является достаточно чувствительным методом, только у 10% пациентов с туберкулезом почки имеется нормальная рентгенологическая картина, в остальных случаях встречаются:
- паренхиматозные рубцы в 50% случаев
- края сосочка смазанны, как бы "изъеденны молью": ранние изменения
- неравномерная каликоэктазия
- фантомные чашечки
- гидронефроз
Признаки туберкулеза нижних отделов мочевой системы включают:
- перегиб лоханки (изгиб Керра / Kerr kink) [3]
- мочеточник в форме “зубьев пилы”
- мочеточник в форме “курительной трубки”
- мочеточник имеет штопорообразный ход или напоминает нитку бус (четки)
- мочевой пузырь уменьшается и приобретает характерную неправильную форму (“пузырь-наперсток”, “песочные часы”)
Ультразвуковые проявления неспецифические и варьируют в зависиомости от стадии заболевания.
- ранняя стадия
- неизмененная почки или мелкие кортикальные фокусы, слабо отграниченные от неизмененной паренхимы
- +/- кальцинаты
- прогрессирующая стадия
- деструкция сосочков с эхогенными образованиями в области чашечек
- нарушение почечной архитектуры
- неровные гипоэогенные образования связанные с собирательной системой; отсутствует расширение лоханки
- утолщение слизистой +/- поражение мочеточников и мочевого пузыря
- мочевой пузырь уменьшен в размерах, имеет утолщенные стенки
- эхогенные фокусы или кальцинаты (гранулемы) в стенках мочевого пузыря в области устьев мочеточников
- локализованный или генерализованный пионефроз
- конечная стадия
- маленькая, сморщенная почка, кортикальный слой истончен, плотные дистрофические кальцинаты в собирательной системе
- может напоминать изменения при хронических заболеваниях почки
Ультразвуковое исследование имеет чем компьютерная томография меньшую чувствительность к выявлению:
- патологии чашечек, лоханки и мочеточника
- изоэхогенных образований паренхимы
- мелких кальцинатов
- мелких полостей связанных с собирательной системой
КТ является наиболее чувствительной модальностью для визуализации почечных кальцинатов, а исследование с внутривенным введением контраста наиболее чувствительно для выявления всех проявлений туберкулеза почки [4].
- ранние проявления
- папиллярный (сосочковый) некроз приводящий к неравномерной каликоэктазии
- прогрессирующая стадия
- многофокусные стриктуры в любой части собирательной системы
- генерализованный или локальный гидронефроз
- утолщение и контрастное усиление стенок
- слабое усиление почечной паренхимы, непосредственно за счет поражения или за счет гидронефроза
- конечная стадия
- прогрессирующий гидронефроз приводящий к выраженному истончению паренхимы и напоминающий множественные тонкостенные кисты
- аморфная дистрофическая кальцинация распространяющаяся на всю почку, так тазываемое омелотворение (обызвествление / анг. putty kidney) почки

Проникновение микобактерии туберкулеза (МБТ) в органы мочеполовой системы происходит за счет гематогенного заноса, возможны также лимфогенный, уриногенный пути распространения инфекции. Все авторы, описывающие патогенез, считают его вторичным процессом, возникающим вследствие заноса микобактерий из первичных очагов, расположенных в легких, кишечнике, лимфоузлах. Развитие процесса в основном происходит в результате диссеминации микобактерии туберкулеза при обострении туберкулеза легких и реже спондилитах. Принято считать, что развитие ТБ мочеполовой системы (МПС) проявляется через 3 и более лет после первичной инфекции [4]. ТБ инфекция может повреждать почки, как функционально сложный орган, нарушая не только какую-нибудь одну функцию, а одновременно несколько, находящихся между собой в тесной взаимосвязи и взаимообусловленности. Функциональные изменения почек при ТБ легких встречаются при всех его клинических формах и находятся в прямой зависимости от степени интоксикации и распространения процесса в легких [1, 3, 8].
При ТБ легких почки всегда вовлекаются в патологический процесс, и в них происходят как специфические, так и неспецифические воспалительные и дистрофические изменения. Специфические изменения в почках наиболее часто встречаются при первичном и гематогенно-диссеминированном ТБ, а при фиброзно-кавернозном преобладают дистрофические и склеротические процессы. Так, при первичном ТБ в 57–60,4 % случаев обнаружены ТБ бугорки в почках, при гематогенно-диссеминированном в 33 % случаев и фиброзно-кавернозном – в 13 % случаев [5, 7].
По этой причине мы задались целью провести анализ сочетанных форм мочеполового туберкулеза (МПТ) с другими локализациями.
Материалы и методы исследования
В исследование были включены больные с туберкулезом мочеполовой системы, получавшие лечение в отделении урогенительного туберкулеза Национального центра фтизиатрии в 2001–2014 гг. Из 597 больных у 178 (29,8 %) человек специфический процесс диагностирован как сочетанные формы туберкулеза (легочные и внелегочные локализации) и проведен анализ наличия остаточных изменений туберкулеза (рис. 1). Среди больных преобладали лица мужского пола – 99 (55,6 %). Средний возраст был 39 – 45 лет.
Наличие сочетаний мочеполового туберкулеза с другими локализациями, как легочного, так и внелегочного туберкулеза (рис.1). При анализе определен мочеполовой туберкулез, где имелись сочетания с легочными формами различной активности из 178 у 111 (62,4 %) больных. Активный мочеполовой туберкулез с активным костно-суставным туберкулезом были диагностированы у 35 (19,6 %) пациентов, с другими локализациями внелегочного туберкулеза (плеврит, периферические лимфоузлы и др.) встречались у 15 (8,4 %) лиц, туберкулез гениталий – у 8 (4,5 %) женщин, абдоминальный туберкулез – у 5 (2,8 %) и туберкулезный менингит – у 4 (2,2 %).
О частоте сочетания туберкулеза костей с туберкулезом почек существуют различные мнения. Некоторые авторы считают это редким явлением, однако это сочетание колеблется от 8 % и достигает 29 % [2].
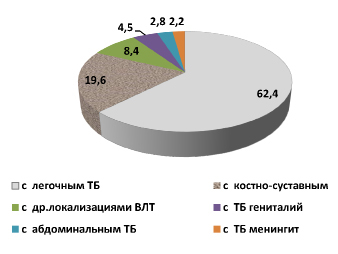
Рис. 1. Особенности клинической структуры активных форм мочеполового туберкулеза в сочетании с другими локализациями внелегочного туберкулеза ( %)
Результаты исследования и их обсуждение
Опыт нашей работы показывает, что установление клинического диагноза нефротуберкулеза у больных в сочетании с костно-суставным туберкулезом и абдоминальным ТБ – непростая задача. Наблюдаются случаи, при которых дифференциальная диагностика туберкулезного спондилита, мезаденита и туберкулеза почек оказывается очень сложной задачей. Возможны ошибки, когда нефротуберкулез принимается за натечные абсцессы или увеличение мезентериальных лимфоузлов и наоборот. Тем более трудной оказывается задача определения начальной стадии туберкулеза почек у больных при мало выраженной симптоматике. Следует критически отнестись к таким диагнозам, как хронический пиелонефрит и др.
А на рис. 2 приведено сочетание активного туберкулеза с другими локализациями различной активности. Активный мочеполовой туберкулез с активным легочным туберкулезом – 67 (37,2 %), а с утратившим активность легочного процесса – у 45 (2,5 %). Активный нефротуберкулез в сочетании половым туберкулезом имел место у 35 (19,8 %) пациентов, а активный туберкулез с поражением трех локализаций (легочным, костно-суставным и мочеполовым) – у 13 (7,3 %). Утративший активность внелегочный туберкулез другой локализации (костно-суставной) в сочетании с активным мочеполовым туберкулезом был диагностирован у 11 (6,2 %) больных, изолированный нефротуберкулез – у 8 (4,3 %).
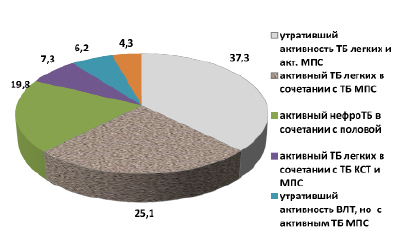
Рис. 2. Сочетание активного мочеполового туберкулеза с другими локализациями различной активности ( %)
Следует отметить, что после установления мочеполового туберкулеза верификации диагнозов активного легочного ТБ и других локализаций были выставлены при общеплановом обследовании – 53 % больных. В последнее время публикуются единичные случаи о полиорганном ТБ поражении [6]. В нашем случае выявлено несколько локализаций ТБ процесса в легочной, мочевой и костной системах.
Приводим клинический пример: Б-й, Г-ов Д., 1986 г. р., ист. б-ни № 1735, житель Чуйской области. Поступил повторно 20.09.2016 г.
Жалобы при поступлении на ноющие боли в пояснице справа, болезненное мочеиспускание и макрогематурию.
Из анамнеза: впервые в 2008 г. перенес операцию – аппендэктомию, во время операции обнаружен забрюшинный абсцесс, но какого генеза, больной не знает. В том же году в мае месяца выявлен ТБ правого легкого, БК (+). Принимал АБП по 1 категории ДОТS, выписан через 3 мес. с улучшением. В 2015 г. выявлен ТБ почек, лечился 2 месяца. В последнее время состояние больного резко ухудшилось, стали беспокоить учащенное, болезненное мочеиспускание и макрогематурия.
Об-но: поясничная область симметричная, почки не пальпируются, симптом поколачивания по косто-вертебральному углу положительный справа, болезненность при пальпации в проекции мочевого пузыря, ректальное пальцевое исследование – простата умеренно увеличена, отмечается резкая болезненность.
Из лабораторных исследований: ОАК в пределах нормы, ОАМ: белок – 0,033 г/л, лейкоциты – 15–18 в поле зрения; мочевина крови 5,4 ммоль /л, креатинин крови – 67 мкмоль/л.
На обзорной рентгенограмме орг. грудной клетки и томограмме (рис. 2 и 3) от декабря 2015 г. слева в верхней доле на верхушке легкого определяются сливные очаговые тени инфильтрации, фокусы с деструкцией на томограмме (срез 6,5 см) четко видны очаги распада и инфильтрации в нижней доле плевры справа.
Рис. 3. Обз. рент-ма легких б-го Г.
Рис. 4. Томограмма легких(срез 6,5 см)
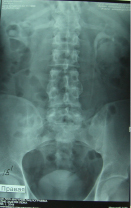
Рис. 5. ЭУ – 15 мин б-го Г., 30 л

Рис. 6. КТ поз-ка L4–5 б-го Г., 30 л
Рис. 7. КТ п-аTh 8–9 б-го Г., 30 л
После повторной госпитализации сделаны в/в экскреторная урография и компьютерная томография (КТ) (От 22.04.2016 г., рис. 4, 5 и 6). На внутривенной урограмме на 15 минуте резкое снижение функции правой почки с поражением лоханки и мочевого пузыря. Слева секреторно-выделительная функция сохранена, чашечно-лоханочные системы без изменений, мочеточник прослеживается на всем протяжении хорошо. Мочевой пузырь заполнен контрастом хорошо, контуры ровные и четкие.
В смежных отделах тел L3–4 позвонков выявляются очаги деструкции от 5 до 25 мм с множественными мелкими костными секвестрами, сохранные отделы тел позвонков склерозированы. Также отмечается небольшой очаг краевой остеодеструкции по передней поверхности тел до 6–7 мм. Паравертебральные мягкие ткани отечны, инфильтрированы, толщиной до 5–8 мм; по ходу левой пояснично-подвздошной мышцы выявляется псоас-абсцесс толщиной до 47–68 мм длиной до 200 мм, с множественными мелкими кальцинатами.
Выставлен клинический диагноз: ТБ мочевой системы. Кавернозный ТБ правой почки с резким снижением ее функции. ТБ мочевого пузыря, микроцистис, БК(+). ТБ позвоночника Th8–9, L3–4. Инфильтративный ТБ в/доли левого легкого в фазе инфильтрации и распада БК(+).
Больному начато лечение АБП, через 1,5 мес. состояние ухудшилось, стали беспокоить боли в правой поясничной области. После консилиума больной взят на операцию 5.10.2016 г. Произведена операция – нефрэктомия справа, одномоментно 2-м этапом произведена задне-боковая торакотомия в 6 межреберье справа. После вскрытия плевры на уровне Th7–9 позвонков обнаружена казеома плевры. Удалена казеома и некрэктомия тел Th7–8, санация полости.
Гистологическое заключение: от 05.10.2016 г. № 1174–7– активный кавернозный ТБ почки, позвоночника, плевры. Из операционного материала обнаружена ДНК МБТ комплекса, при Хайн-тесте от 06.10.2016 г. устойчивая к Н, R и Z. Пациенту было назначено лечение препаратами второго ряда. В результате данного лечения у больного улучшилось самочувствие, симптомы интоксикации сняты полностью, включая боли в поясничной области. В связи с этим он был переведен на амбулаторное лечение по месту жительства.
ТБ почек у них протекает скрытно и атипично, а в настоящее время, под влиянием широкого применения различных химиопрепаратов, клиника ТБ почек приобрела еще более скрытные, стертые формы. Должны насторожить внимание врача симптомы общей интоксикации: недомогание, общая слабость, потеря аппетита, субфебрилитет, потеря в весе, упорные боли в пояснице. Гипотензия или гипертензия в равной мере, а также дизурические явления уже не являются ранними признаками туберкулеза, так как возникают при вовлечении в процесс мочевого пузыря, поражение которого всегда вторично.
Из 178 больных, находившихся в урогенитальном отделении НЦФ, у 111 (62,4 %) больных отмечено сочетание туберкулеза МПС и активного туберкулеза органов дыхания различной активности и формы.
Выводы
Для мочеполового туберкулеза характерно стертое, часто бессимптомное и торпидное течение, особенно в начальных стадиях заболевания, в 35 % случаев протекает бессимптомно, в 48 % – под маской хронических заболеваний мочеполовых органов и в 15,7 % – выявлен случайно, у 20 % отмечается субфебрилитет, у 18 % больных – АГ, у 35,5 % – дизурия, и только 49,6 % отметили боли в поясничной области.
Основной пик проявлений болезни отмечается в сроке от 3 до 5 лет – 199 (33,3 %) больных.
Заключение
Опыт нашей работы показывает, что установление клинического диагноза МПТ в сочетании с другими локализациями – непростая задача. Наблюдаются случаи, при которых дифференциальная диагностика ТБ спондилита, мезаденита и ТБ почек оказывается очень сложной. Возможны ошибки, когда нефротуберкулез принимается за натечные абсцессы или увеличение мезентериальных лимфоузлов и наоборот. Тем более трудной оказывается задача определения начальной стадии ТБ почек у больных при маловыраженной симптоматике.
Что такое кальцинаты в легких? Кальцинатами медицинские специалисты именуют скопление нетипичных для определенного органа, тканей, которые заполнены отложения кальциевых солей.
Кальцинаты в легких, непосредственно в легких, способны образовываться под влиянием разнообразных патогенных факторов. Указанные измененные зоны альвеол ухудшают процесс газообмена, затрудняя его и снижая показатели жизненной емкости органов.
Они также способны выступать очагами для размножения вредоносных микроорганизмов, так как кальций не характеризуется иммунной активностью и не предоставляет возможности организму эффективно и быстро подавлять распространение патогенов.
Процесс возникновения областей с отложениями кальциевых солей стартует с травмирования физиологически нормальных тканей. Этот процесс выражается поражением здоровой клеточной структуры и ее замещение рубцами из соединительной ткани.
Указанный тип клеток не имеет собственную систему сосудов, не обогащается кислородом и питательными веществами. Для того, чтобы стабилизироваться, соединительные ткани способны притягивать к себе ионы разнообразных солей.
Кальцинаты правого и левого легкого – причинные факторы
В зависимости от привычного для человека образа жизни и его профессиональной занятости, причинные факторы, которые увеличивают риски возникновения легочных поражений, могут заметно различаться.
Но наиболее часто, причины классические – они рассмотрены в таблице:
Кальцинированные очаги в легких - причиныПровокаторОписание Образ жизни человекаНездоровый образ жизни, при котором человек имеет табачную зависимость, принимает спиртосодержащие напитки в значительных объемах и проживает в регионе, где неблагоприятная экологическая обстановка.Воспалительный процессПроцессы воспалительного характера, протекающие в бронхолегочной системе, такие как бронхиолиты, асбестоз, пневмонии, бронхиты, туберкулез.Отрицательные воздействияТермические и химические воздействия, которые заключаются в неблагоприятных условиях работы, посещениях парилок и саун, вдыхание токсических веществ, а также ряд иных факторов, приводящих к поступлению в дыхательные пути загрязненных либо излишне горячих/холодных воздушных масс.
Причины появления кальцинат легкого определяются исходя из анамнеза жизни пациента, а также заболеваемости конкретного человека. Данное обстоятельство обуславливается тем, что обезызвествление тканей выступает процессом высокой длительности, который требует не 1 месяц и даже не один год.
По этой причине, на флюорографическом снимке кальцинаты правого дыхательного органа способны проявляться спустя 2-3 года с факта перенесенной без соблюдения постельного режима, то есть на ногах, воспаления легких. Невзирая на данное обстоятельство, состояние человека требует круглосуточного мониторинга и выполнения диагностики дифференциального характера.
Важно! Даже кальцинаты малого размера (на фото) в правом легком, также, как и в левом, способны становится первичным фактором, который повышает риски возникновения онкологических заболеваний и туберкулеза.
По этой причине важным является исключить более серьезные патологические процессы у на стартовом этапе.
Для подобного требуется выполнить ряд диагностических мероприятий, таких как:
- Бронхоскопию, в ходе которой будут взяты биологические материалы для следующей гистероскопии.
- Посев выводимой мокроты, исходя из которого, можно будет сделать выводы касательно заражения туберкулезом.
- Обзорная рентгенография, со снимками в нескольких проекций.
- В тяжелых случаях может быть необходимой компьютерная томография, которая на данный момент признана наиболее информативной методикой диагностирования.
Кальцинат в левом легком требует внимания, не меньшего, чем кальцинат правового легкого, так как его присутствие свидетельствует о том, что в легочных тканях протекает какой-то патологический процесс воспалительного характера.
Достаточно часто, при более детальном рассмотрении и расширенном прохождении пациентом обследовании, диагностируются следующие патологические состояния:
- эндокардит серозный;
- миокардит инфекционного характера;
- хронические патологические процессы.
Для того чтобы исключить прочие нарушения здоровья, пациенту рекомендуется выполнить ЭКГ и УЗИ сердечной мышцы. Также, в качестве обязательной диагностической меры, вступают общие анализы урины и крови.
Только врач после получения результатов обследования сможет определить точный диагноз для пациента и подобрать методику воздействия.
На данный момент времени, достаточно часто медицинские специалисты пропускают образование единичного кальцината малых размеров. Тем не менее, даже подобное явление обязано становиться поводом для беспокойства и более детального обследования человека – для выяснения основной причины, по которой кальцинат возник.
Также, образование из солей кальция требует адекватной терапии. Восстановить легочные ткани, которые подверглись кальцинированию, по большей части – затруднительно, в ряде случаев может потребоваться несколько лет для того, чтобы пациент полностью восстановился.
Тем не менее, такая терапия и следование врачебным рекомендациям в период восстановления – жизненная необходимость, так как это позволяет понизить риски возникновения и стремительного прогрессирования онкологических процессов и туберкулеза.
Терапия кальцинатов в дыхательных органах начинается с розыска причинного фактора, поспособствовавшего возникновению отложения и удаления его из жизни пациента. По большей части, это является признаком контактирования пациента с человеком, который инфицирован туберкулезом на протяжении длительного временного промежутка.
Внимание! Также, в очаге, который окружен кальцинированными тканями, может находиться инкапсулированная микобактерия туберкулеза.
По этой причине необходима консультация с фтизиатром, а также прохождение лабораторных анализов. В тех случаях, когда обнаруживается положительная реакция, то пациенту выполняется лечение туберкулезной инфекции превентивного характера. Также, требуется исключить вероятность глистной инвазии, так как кальцинаты могут являться следствием миграции аскариды и личинок прочих червей.
Вторым согласно степени распространенности, выступают паразиты – пневмоцисты, которые имеют способности к созданию вокруг себя плотной оболочки из извести для того, чтобы защититься от иммунных механизмов организма. Для того, чтобы определить наличие глистной инвазии, требуется пройти ряд лабораторных анализов.
Тем не менее, требуется не только анализ кала, но также и определенное исследование отделяемой мокроты. В том случае, когда диагноз подтверждается, то лечение отложений кальциевых солей в легочных структурах начинается с применения антигельминтных фармакологических средств.
Важно! После того, как причина возникновения кальцинатов была устранена, восстановительный процесс жизненного объема легких начинается. Специалисты рекомендуют полноценное питание, в котором будет присутствовать значительное содержание белков животного и растительного происхождения. Также, могут применяться фармакологические средства, характеризующиеся способностями усиливать интенсивность регенеративных процессов организма.
К таким препаратам относятся Солкосерил и Актовегин.
Также, может применяться электрофорез с такими препаратами:
В качестве дополнения требуется применять травы с лекарственными свойствами, направленными на отхождение и выведение мокроты из альвеол. Для того, чтобы полностью восстановились легочные ткани, пациенту требуется следовать врачебным рекомендациям.
- посещать рефлексотерапию;
- выполнять вибрационный массаж;
- делать комплексы дыхательной гимнастики.
Также рекомендуется ежегодно в процессе восстановления посещать морское побережье в теплый сезон – для полноценного восстановления легких требуется не менее 40 дней. Что такое кальцинаты и в чем их опасность для человека, расскажет читателям видео в этой статье.
В последние годы, случаи врожденных патологических изменений легочных тканей участились. Кальцинат в легких у ребенка может проявиться, если он в первые годы собственной жизни имел контакт с агрессией туберкулезной палочки.
Скорее всего, организм, поместив возбудителя в капсулу из солей кальция, обезопасил организм от дальнейшего инфицирования. Тем не менее, требуется консультация и последующее лечение фтизиатра, особенно при условии гипертрофической реакции на Манту.
Инфекция на этапе внутриутробного развития плода также может становиться причиной отложения кальциевых солей в легочных структурах. Наиболее часто, подобный объект исчезаем сам собой на протяжении дальнейшего роста.
Тем не менее, рекомендуется наблюдать за самочувствием ребенка, а также регулярно выполнять его профилактические осмотры для того, чтобы следить за динамикой исчезновения отложений кальция.
Симптоматические проявления отложений кальциевых солей в легочной системе
Наличие в организме кальцинатов может также сопровождаться и поражением прочих органов. Основываясь на данном факте, имеется возможность выделить симптоматические проявления, которые свойственны при поражении легочных структур, а также при поражении иных структур организма пациента.
Общими симптоматическими проявлениями наличия кальцинатов в организме, выступают следующие нарушения здоровья:
- общее ощущение слабости;
- повышение показателей общей температуры тела;
- отсутствие аппетита;
- снижение возможностей мускулатуры;
- сбои режима сна/бодрствования;
- боли головы, головокружения;
- повышенная степень раздражительности;
- образование одышки;
- затрудненность дыхательной функции;
- смена цвета покровов кожи – в особенности, если кальцинаты в корнях в легких.
Когда легочные кальцинаты дополняются образованиями в прочих органах, к примеру – печени, возникают такие симптоматические проявления:
- болезненность правого подреберья;
- рвота с кровяными включениями;
- варикоз передней стенки брюшины.
Когда кальцинаты возникли в почечных структурах, симптоматические проявления имеют следующий характер:
- отечность нижних конечностей;
- отечность лица;
- недомогание общего характера;
- желтоватый оттенок покровов кожи;
- снижение количества выводимой урины;
- отсутствие аппетита;
- сбой режима сна/бодрствования.
Когда кальцинаты возникают в щитовидной железе, симптоматика проявляется такая:
- отсутствие аппетита;
- недомогание общего характера;
- ощущение холода на постоянной основе;
- увеличение железистого органа в размерах.
Кроме указанного, пациент может также ощущать, что его умственные способности понизились, что также указывает на отложение солей кальция в железистом органе.
Диагностирование кальциевых образований и их терапия
Обнаружить кальцинаты в определенном органе возможно при использовании рентгенографии.
Снимок предоставляет возможность обнаружить не только отложения кальциевых солей, но также и прочие нарушения здоровья легких:
Терапия кальцинатов должна начинаться даже при обнаружении единственного кальциевого образования, не говоря уж об множественном их скоплении. Для полноценного восстановления кальцинированной ткани потребуется значительное количество сил и времени.
Первоочередным этапом терапии является профилактика возникновения онкологических патологий и туберкулеза. Вместе с этим обнаруживается причина, которая спровоцировала нарушение, и ликвидируется.
В период восстановления, после ликвидации провоцирующего кальцинирование легочных тканей фактора, выполняются меры, направленные на восстановление жизненных объемов легких и регенерацию их тканей. Достигается это за счет отхождения мокроты и выведения ее из организма, а также общеукрепляющих физиотерапевтических процедур и соблюдения основ ЗОЖ, цена несоблюдения этих правил крайне высока, недуг может стремительно прогрессировать.
Читайте также:


