Синдром биполярности при туберкулезе
На всем протяжении правого легочного поля определяется затемнение средней интенсивности, однородной структуры. Положение средостения не изменено. Саркоидоз Ц. Нам важно ваше мнение! Синдром расширения и инфильтрации корня патологии корня. Аномалии развития-секвестрация лёгкого, доля непарной вены, бронхоэктазы с воспалением. Похожие презентации:.
Просвет промежуточного бронха частично утрачивает прозрачность рис. Патология диафрагмы и диафрагмальных синусов Патологические изменения диафрагмы тесно связаны с патологией легочной ткани или плевры.
Формулировка ведущего рентгенологического синдрома В конце протокола рентгенограммы делается заключение, в котором указывается установленный рентгенологический синдром. Таблица 1 Рентгенологические синдромы при различных реферат синдром ограниченного затемнения органов дыхания Название рентгенологического синдрома Заболевания Синдром биполярного тенеобразования - периферический рак с метастазами во внутригрудные лимфатические узлы, - первичный туберкулезный комплекс.
Синдром инфильтрации корня или полициклически измененного корня внутригрудная лимфаденопатия - туберкулез ВГЛУ, - саркоидоз, - медиастинальная форма рака легких, - лимфогранулематоз, - гемобластозы.

Синдром диссеминации, локализующийся в обоих легочных полях - диссеминированный туберкулез легких, - саркоидоз, - пневмонии, - пневмокониозы, - пневмомикозы, - карциноматоз, - аденоматоз, - гемосидероз, - застойное легкое, - гранулематозы, - альвеолиты. Синдром очагового очаговых затемнений - очаговый туберкулез, - пневмония, - периферический рак, - метастазы злокачественных опухолей.
Синдром округлой тени - туберкулема, - пневмония, - опухоли, - дисэмбриогенетические образования, - осумкованный плеврит. Синдромы затемнений фокусного, ограниченного, распространенного, долевого а без признаков уменьшения в объеме б с признаками уменьшения в объеме а - инфильтративный туберкулез, - пневмонии, - опухоли; б - осложненные ателектазом туберкулез, бронхогенный рак- цирроз.
Хронический абсцесс легкого хроническим абсцессам относят легочные абсцессы, при которых патологический процесс не завершается в течение 2 мес, что при современном комплексном лечении встречается сравнительно редко. Порядок приема заявлений и документов для участия в конкурсном отборе в высшие учебные заведения VIII.
Синдромы полости а формирующаяся б сформированная свежая эластическая в старая фиброзная а - абсцедирующая пневмония, - острый абсцесс, - нагноившаяся киста, - инфильтративный туберкулез в реферат синдром ограниченного затемнения распада, - распадающийся рак; б - кавернозный туберкулез, - неосложненная воздушная киста; в - фиброзно-кавернозный туберкулез, - хронический абсцесс, - полостная форма рака. Патология сосудистого рисунка: реферат синдром ограниченного затемнения отсутствие б усиление а - пневмоторакс; б - пневмония, в деформация г ослабление д обеднение е обогащение - раковый лимфангоит; в - бронхоэктазы, - пневмосклероз; г - эмфизема; д - милиарный туберкулез; е - заболевания, сопровождающиеся гипертензией в малом круге кровообращения.
Туберкулезная интоксикация 1. Рентгенологических изменений в легких. Первичный туберкулезный комплекс 2. Синдром биполярного тенеобразования. Туберкулез внутригрудных лимфатических узлов 3.
Синдром инфильтрации корня или полициклически измененного корня. Диссеминированный туберкулез легких 4. Синдром диссеминации, локализующийся в обоих легочных полях. Милиарный туберкулез легких 5.
Обширное затемнение лёгочного поля
Синдром милиарной диссеминации. Очаговый туберкулез легких 6. Синдром очагового очаговых затемнения. Инфильтративный туберкулез, в том числе в фазе распада 7. Синдромы фокусного, ограниченного, долевого затемнений. Туберкулема 8. Синдром округлой тени фокуса. Кавернозный туберкулез 9. Сформированная свежая полость без перифокального воспаления. Фиброзно-кавернозный туберкулез Синдром сформированной фиброзной полости. Цирротический туберкулез Туберкулезный плеврит 12 Внелегочное затемнение.
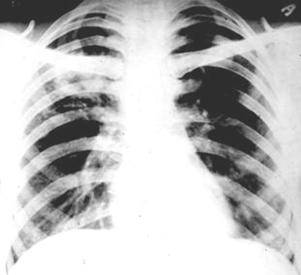
Казеозная пневмония Синдромы долевого и субтотального затемнений. Различные формы туберкулеза в рентгеновском изображении представлены на рис. Формы туберкулеза легких в реферат синдром ограниченного затемнения изображении схема : а - первичный туберкулезный комплекс, б - туберкулез внутригрудных лимфатичесиких узлов инфильтративная формав — туберкулез внутригрудных лимфатичесиких узлов туморозная формаг - очаговый туберкулез легких.
Формы туберкулеза легких в рентгеновском изображении схема : д -милиарный туберкулез, е — диссеминированный туберкулез, ж - инфильтративный туберкулез лобит3—инфильтративный туберкулез в фазе распада. Формы туберкулеза легких в рентгеновском изображении схема : реферат синдром ограниченного затемнения - цирротический туберкулез, о - экссудативный плеврит.
Формы туберкулеза легких в рентгеновском изображении схема : и - казеозная пневмония, к — туберкулема, я— кавернозный туберкулез, м — фиброзно-кавернозный туберкулез. Исследование производится на специальном аппарате томографе в 64 65 положении больного лежа или стоя в прямой и боковой проекциях. Томографическое исследование позволяет решить следующие задачи: - Определить характер, точную локализацию и распространенность патологического процесса, локализующегося в легочной паренхиме.
Сидром сформированной свежей полости. Синдром субтотального затемнения. Сидром старой фиброзной полости. Синдром формирующейся полости. Синдром ограниченного затемнения.
О самом главном: Корешковый синдром, саркоидоз
Синдром диссеминации. Синдром фокусного затемнения.
Синдром распространенного затемнения. Синдром очагового затемнения Синдром долевого затемнения. Синдром тотального затемнения. Синдром инфильтрации корня. Варианты ответов: A. Рентгенологические проявления болезней лёгких, то есть рентгенологические симптомы этих болезней, весьма разнообразны.
Но среди них особое значение имеют три группы признаков. Это бывает при закупорке бронха, когда соответствующая часть лёгкого становится безвоздушной ателектазпри накоплении в альвеолах водяночной жидкости отёк или воспалительного экссудата пневмония или опухолевыми массами опухоль.
Безвоздушный участок лёгочной ткани сильнее поглощает рентгеновское излучение, чем окружающая его нормальная лёгочная ткань. В органах средостения Опухоли средостения- доброкачественные и злокачественные, первичные и реферат синдром ограниченного затемнения. Пороки развития дизэмбриомы — дермоидные кисты, тератоидные опухоли. Внутригрудной зоб.
Опухоли и кисты вилочковой железы. Увеличение лимфоузлов средостения. Патология пищевода с его выбуханием лёгочное поле ахалазия, дивертикулы.
| Моя малая родина мурманск реферат | 15 % |
| История отрицательных чисел реферат | 93 % |
| Ограничения авторских прав реферат | 54 % |
ГПОД Опухоль средостения Загрудинный зоб Пневмонии. Морфологический субстрат- накопление воспалительного экссудата в респираторных отделах лёгких. Основной R-признак- локальное понижение прозрачности лёгочной ткани - реферат синдром ограниченного затемнения - участки затенения различных размеров, формы, локализации, интенсивности и структуры. Общий признак — нечёткие, неровные контуры за исключением мест прилегания к междолевой плевревидимость просветов бронхов и участков неизменённой лёгочной ткани, отсутствие объёмного уменьшения поражённого участка, реакция корня.
Пневмония Ателектазированное легкое безвоздушно, поэтому тень его однородна.
Патология пищевода с его выбуханием лёгочное поле ахалазия, дивертикулы. Инфильтративный туберкулез. Синдром инфильтрации корня или полициклически измененного корня внутригрудная лимфаденопатия. К синдрому патологических изменений корней легких относятся все случаи, в которых при рентгенологическом исследовании обнаруживаются патологически измененные тени корней, что может быть связано с поражением сосудов, бронхов, клетчатки и лимфатических узлов корня.
Кроме того, оно уменьшено, поэтому органы средостения смещены в сторону затемнения. Другим патологическим процессом, при котором органы средостения смещены в сторону обширного затемнения, является фиброторакс с циррозом легкого.

Его отличают от ателектаза не только по клинической картине, но и синдром ограниченного рентгенологическим симптомам. Наконец, очень важно указать, что затемнение легочного поля может быть обусловлено не только уплотнением легочной ткани, но и жидкостью, скопившейся в плевральной полости. Неизмеримо чаще патологический процесс поражает не все легкое, а только долю, часть доли, сегмент или даже субсегмент.
Задача по существу простая, если имеются снимки в двух проекциях, поскольку каждая доля и каждый сегмент занимают определенное место в грудной полости см. Ограниченное затемнение правого легочного поля при поражении верхней доли. Однако, учитывая клинические сведения, рентгенолог всегда составляет собственное мнение, руководствуясь рядом соображений.
Их удобно перечислить на примере поражения верхней доли правого легкого. На рис. На фоне затемнения могут быть видны просветы бронхов. Анатомическая основа круглой тени при внутрилегочной локализации — обычно реферат инфильтрат пневмония, туберкуломаопухоль или полость, заполненная жидким содержимым, а при внелегочнои локализации, когда образование находится в грудной стенке, плевре или исходит из средостения, - осумкованный плеврит, опухоль или киста.
Кольцевидная тень в легочном поле. О синдроме затемнения тени в легочном поле следует думать лишь в том случае, если на снимках в 2 проекциях прямой и боковой имеется замкнутое кольцо.
Рентгенологические синдромы
Анатомической основой данного синдрома являются полости в легочной ткани абсцесс легких, поликистоз, распавшийся периферический рак легкого. Обзорная рентгенограмма грудной клетки ребенка с врожденной воздушной кистой правого легкого в прямой проекции: кольцевидная тень кисты указана стрелками.
- Эмпиема плевры Эмпиема плевры гнойный плеврит, пиоторакс - скопление гноя в плевральной полости с вторичной компрессией легочной ткани.
- Ограниченное затемнение легочного воля — затемнение определенной внутрилегочной структуры — доли, сегмента или субсегмента.
- Плевриты
- Ландкартообразная полость - просветление неправильной ландкартообразной формы в зоне фокусного затемнения чаще округлой формы.
- На фоне затемнения могут быть видны просветы бронхов.
- Синдром округлой тени фокуса.
- Синдром полициклически измененного корня — нарастает однородность тени корня, его интенсивность.
Очаги и ограниченные диссеминации. Очагами называют небольшие округлые или неправильной формы образования в легочной ткани размером от 0,1 до 1 см. В легких может определяться один или несколько очагов.
Если несколько очагов расположены поблизости друг от друга, то их называют группой очагов; если очаги рассеяны в легких на различном протяжении,- то множественными.
В диагностике основную роль играют рентгенологические методы исследования. Рентгенологическая картина первичного туберкулезного комплекса характеризуется 3-4 признаками:
- появлением (чаще во 2-5 сегментах) очага (фокуса) средней интенсивности однородной структуры, расположенного в кортикальной зоне;
- расширением и уплотнением корня легкого на этой же стороне за счет увеличенных регионарных лимфатических узлов;
- довольно часто отмечается реакция со стороны плевры в виде ее утолщения или появлением плевропульмонального тяжа на уровне легочного очага.
Такие изменения характерны для начальной (рентгенологически
При угасании воспалительных изменений, их рассасывании, появляется биполярность (синдром Редекера), затем на месте первичного аффекта формируются очаги, которые через 10-12 месяцев уплотняются и кальцинируются, образуя очаг Гона или несколько крошковидных кальцинатов. В регионарных лимфатических узлах через 1,5-2 года, а иногда и позднее, образуются кальцинаты. Таким образом, сформировались изменения, которые сохраняются пожизненно после перенесенного первичного туберкулезного комплекса.
Следовательно, рентгенологическая картина первичного туберкулезного комплекса проходит несколько стадий:
Но может произойти и рассасывание первичного аффекта, иногда образуется небольшой рубец. Изредка на месте легочного аффекта формируется крупный кальцинат (более 1 см в диаметре) – так называемая первичная туберкулема.
Течение первичного туберкулезного комплекса принято делить
на неосложненное и осложненное . При неосложненном течении первичный туберкулезный комплекс часто протекает под маской «ма-
У ослабленных людей при несвоевременном выявлении первичный туберкулезный комплекс принимает осложненное течение.
Из осложнений следует отметить:
- плевриты (костальные, междолевые);
- лимфогематогенные диссеминации с образованием туберкулезных очагов в легких, в других органах и системах, возможна генерализация процесса – милиарный туберкулез, менингиты;
- распад легочной ткани с образованием первичной каверны;
- прорыв казеозных масс из лимфатических узлов в просвет бронха с образованием бронхиальных свищей, изредка при обтурации бронха - ателектаз;
- более часто при первичном туберкулезном комплексе наблюдаются поражение слизистой бронха – туберкулезный эндобронхит, при бронхоскопии у 1/3 больных с осложненным течением обнаруживают туберкулез бронхов. Осложненный первичный туберкулезный комплекс встречается нечасто.
При проведении дифференциальной диагностики с другими легочными заболеваниями необходимо учитывать следующие признаки:
- наличие контакта с бактериовыделителем;
- выявление виража туберкулиновой пробы у детей и подростков. У взрослых больных нередко выявляется гиперергическая туберкулиновая проба;
- очень скудные физикальные данные при обследовании легких;
- обнаружение МБТ в промывных водах бронхов, желудка, мокроте, мазках из бронхов;
- особенность рентгенологических изменений – наличие трех компонентов и медленная динамика их в процессе лечения. Чтобы четче увидеть пораженные внутригрудные лимфатические узлы – показана томограмма через корень легкого;
- отсутствие эффекта от неспецифической антибактериальной терапии;
- показана бронхоскопия, при которой можно обнаружить локальный эндобронхит.
Лечение первичного туберкулезного комплекса длительное,
назначают изониазид, рифампицин, стрептомицин по схеме. Отдаленный прогноз – благоприятный.
ТУБЕРКУЛЕЗ ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ
Встречается преимущественно в детском и подростковом возрасте, реже бывает у взрослых. Туберкулез внутригрудных лимфатических узлов – самая частая локальная форма первичного туберкулеза. Удельный вес этой формы составляет 34-35% среди всех форм первичного туберкулеза.
В.А. Сукенников предложил следующую классификацию внутригрудных лимфатических узлов: паратрахеальные, трахеобронхиальные, бронхопульмональные, бифуркационные. При туберкулезе преимущественно поражаются бронхопульмональные лимфатические узлы, чаще справа.
В зависимости от характера воспалительного процесса и величины пораженных лимфатических узлов различают три варианта туберкулеза внутригрудных лимфатических узлов: малую форму, ин-
фильтративную , опухолевидную (туморозную).
У детей, благодаря проведению массовой противотуберкулезной вакцинации, встречается чаще малая форма, которая характеризуется небольшой гиперплазией лимфатических узлов, протекает с мало выраженной симптоматикой.
Развитие заболевания у детей связано с первичным инфицированием, чаще аэрогенным путем, хотя возможно проникновение МБТ через небные миндалины, слизистую оболочку полости рта. У взрослых заболевание чаще развивается вследствие реактивации ранее перенесенного процесса во внутригрудных лимфатических узлах. В
этом случае процесс осложняется развитием бронхожелезистого свища и распространением на легочную ткань. Эта форма известна как железисто-бронхогенная или аденогенный туберкулез.
Клиническая картина туберкулеза внутригрудных лимфатических узлов многообразна и зависит от выраженности морфологических изменений, их локализации. Возможно острое начало с высокой температурой, патологическими сдвигами в гемограмме, высокой чувствительностью к туберкулину, мучительным кашлем, вызванным воспалительным процессом в клетчатке, окружающей блуждающий нерв или давлением на последний увеличенными лимфатическими узлами, явления интоксикации. Могут быть аллергические (параспецифические) проявления: узловатая эритема, фликтенулезный кератоконъюнктивит, скрофулодерма, экссудативный плеврит. Острое начало наблюдается в основном у детей младшего возраста.
У старших детей и подростков начало заболевания постепенное, незаметное. Вследствие меньшей выраженности клинических проявлений в настоящее время перкуторно-аускультативные признаки не имеют большого значения.
При выраженном увеличении лимфоузлов отмечается расширение подкожных вен в области верхних межреберий, вызванное расстройством кровообращения в средостении (симптом Видергофера).
Симптом Филатова: укорочение перкуторного звука спереди в I
и II межреберьях по краям грудины и паравертебрально на уровне I и III грудных позвонков.
Симптом де ла Кампа – притупление в области V и VI грудных позвонков.
Из аускультативных симптомов известен симптом д,Эспина: отмечается бронхофония при произношении шипящих звуков шепотом. Бронхофония прослушивается над позвоночником ниже VII шейного позвонка у детей до 7 лет и на уровне I грудного у детей до 14 лет.
У детей грудного возраста отмечаются симптомы сдавления в виде звонкого битонального кашля, экспираторного стридора (шумный удлиненный выдох), коклюшеподобного кашля. Приведенные перкуторные и аускультативные симптомы обычно наблюдаются при значительном увеличении внутригрудных лимфатических узлов. Наиболее тяжелое течение встречается при туморозном варианте, течение которого очень длительное. У больных повышается температу-
ра тела до 38-39 0 , появляются боли в межлопаточной области, приступообразный кашель. При сдавливании в средостении стволов симпатического нерва наблюдаются астматоидные приступы, анизокария (расширение зрачка на стороне поражения). При сдавливании диафрагмального нерва может наступить парез диафрагмы. Туберкулез внутригрудных лимфатических узлов может протекать и бессимптомно, а выявляться только при рентгенологическом исследовании.
При инфильтративном варианте , если выражены воспали-
тельные изменения, наблюдается увеличение тени корня как в длину, так и в ширину. Тень корня вместо вогнутой становится выпуклой. Границы выглядят размытыми. Тени поперечных сечений сосудов перестают просматриваться, проекция главного бронха справа четко не выявляется.
При опухолевидной форме преобладают казеозные патоморфологические изменения, лимфоузлы резко увеличиваются, граница корня становится бугристой, структура его исчезает, просвет главного бронха не виден.
При туберкулезе паратрахеальных и трахеобронхиальных лимфатических узлов отмечается расширение тени средостения. Для туберкулеза внутригрудных лимфатических узлов характерно преимущественно одностороннее поражение, изредка – двустороннее. Оформление диагноза согласно клинической классификации: Туберкулез бронхопульмональных лимфатических узлов (туморозный вариант) справа в фазе инфильтрации, БК-.
Течение туберкулеза внутригрудных лимфатических узлов может быть гладким и осложненным . При гладком течении под влиянием лечения через 1-2 месяца нормализуются температура, гемограмма, уменьшаются симптомы интоксикации. К 3-4 месяцам отме-
чается рассасывание воспалительных изменений, а если не наступает полного рассасывания, то к 10-12 месяцу начинают формироваться кальцинаты в лимфатических узлах, полностью кальцинация заканчивается через 2-2,5 года, иногда позже.
Осложненное течение туберкулеза внутригрудных лимфатических узлов отмечается в 15-30% случаев, характеризуется большей длительностью и менее благоприятным исходом. Несмотря на частичное рассасывание перифокального воспаления вокруг лимфатических узлов, процесс в них не затихает и микобактерии туберкулеза контактным или лимфогенным путем распространяются на другие группы лимфатических узлов и на другие органы.
- наиболее частым осложнением является вовлечение в процесс бронха контактным путем с патологически измененных лимфатических узлов. Ведущим признаком поражения бронхов – сухой приступообразный кашель, иногда астматическое состояние, локальные сухие хрипы. Туберкулез бронха может быть инфильтративным и язвенным. В результате сдавления, закупорки или спазма бронха может развиваться ателектаз , который в зависимости от калибра пораженного бронха может быть долевым, сегментарным, субсегментарным. При постоянной закупорке просвета бронха на почве рубцового стеноза или постепенным сдавливанием бронха извне увеличенными лимфоузлами возможен склероз интерстициальной ткани легкого с образованием мелких бронхоэктазов и буллезной эмфиземы. Нарушение бронхиальной проходимости и ателектаз на почве туберкулеза чаще развивается у детей. Длительно существующий ателектаз может привести к необратимым цирротическим изменениям в легочной ткани;
- нередким осложнением туберкулеза внутригрудных лимфатических узлов является плеврит (костальный, междолевой, медиастинальный). Тогда к симптоматике присоединяются боли, одышка, кашель. При рентгенологическом исследовании обнаруживают экссудат в плевральной полости или плевральные сращения;
- туберкулез внутригрудных лимфатических узлов может осложниться специфическим поражением легких, других органов с образованием очагов вследствие бронхогенного, гематогенного или лимфогенного распространения инфекции;
- при несвоевременном выявлении первичного туберкулеза, течение может стать торпидным. В лимфатических узлах, наряду с отложением извести (кальцинация), сохраняются очаги казеоза и туберкулез принимает хроническое волнообразное течение с периодами
обострений, сохраняются многие признаки первичного туберкулеза (гиперергическая туберкулиновая проба, периодически возникающие параспецифические реакции, наклонность к гематогенным отсевам и др.). Такой туберкулез называется хронически текущим
Течение туберкулеза внутригрудных лимфатических узлов у взрослых, как правило, длительное, чаще осложненное (особенно со стороны бронхов).
Лечение туберкулеза внутригрудных лимфатических узлов такое же как и при первичном туберкулезном комплексе.
Кроме перечисленных локальных форм первичного туберкулеза, могут встречаться и другие клинические формы: плевриты (1-3%), диссеминированный туберкулез (5%), туберкулезный менингит (1%), туберкулез периферических лимфатических узлов (1-2%), туберкулез костей, суставов (1,5%) и других органов.
ПРОФИЛАКТИКА ПЕРВИЧНОГО ТУБЕРКУЛЕЗА
Профилактика первичного туберкулеза включает обязательное проведение детям вакцинации и ревакцинации вакциной БЦЖ, своевременное выявление виража туберкулиновой пробы, проведение химиопрофилактики впервые инфицированным и проживающим в контакте с бактериовыделителями. Эти мероприятия и привели к значительному снижению заболеваемости локальными формами первичного туберкулеза.
В заключение следует отметить, что в настоящее время, в связи
с проведением профилактических мер, клиника первичного туберкулеза резко изменилась. Доминирующей формой первичной инфекции стал вираж туберкулиновой пробы без клинических проявлений. Локальные формы первичного туберкулеза носят ограниченный характер, отмечается относительно доброкачественное течение, редко встречается генерализация процесса, ускорились темпы репаративных процессов под влиянием химиотерапии, крайне редко отмечается летальный исход.
КЛИНИЧЕСКИЕ ФОРМЫ ТУБЕРКУЛЕЗА ВТОРИЧНОГО ПЕРИОДА
Вторичные формы туберкулеза в сравнении с формами туберкулеза первичного периода характеризуются следующими отличительными признаками:
1. Заболевание возникает в организме давно инфицированном туберкулезной инфекцией или даже переболевшем туберкулезом в прошлом с наличием остаточных туберкулезных изменений в том или ином органе.
2. Вторичными формами туберкулеза заболевают лица, как правило, зрелого возраста и пожилые и значительно реже дети и подростки.
3. Степень сенсибилизации к туберкулину может быть различная – от гиперергического характера до отрицательной анергии, но чаще всего показатели ее нормальные или относительно невысокие и, в целом, не показательные. Верификация вторичных форм туберкулеза путем постановки туберкулиновых проб в большинстве случаев не может служить одним из ведущих диагностических тестов как при первичном туберкулезе, а имеет лишь вспомогательное значение.
4. Морфологическим субстратом туберкулезного поражения вторичного периода является вовлечение в патологический процесс не лимфатических узлов средостения, как это имеет место при первичном туберкулезе, а непосредственно легочной паренхимы в виде очагов, фокусов инфильтрации, распространенных затенений ограниченного или распространенного характера, а также
полостных образований (одиночных или множественных каверн) в одном или обоих легких, чем и определяется многообразие клинико-рентгенологических форм, представленных в отечественной клинической классификации туберкулеза.
5. В прогностическом отношении вторичные формы туберкулеза характеризуются, как правило, более агрессивным, иногда острым течением, которые без лечения принимают прогрессирую-
щий характер, порой со смертельным исходом, без тенденции к спонтанному излечению в сравнении с формами туберкулеза первичного периода.
Из многообразия клинических форм вторичного туберкулеза наиболее распространенными, нередко остротекущими, прогрессирующими и опасными для жизни больного в прогностическом отношении являются милиарный и диссеминированный туберкулез легких, а также внелегочный вариант – туберкулез мозговых оболочек (туберкулезный менингит) и центральной нервной системы.
ДИССЕМИНИРОВАННЫЙ ТУБЕРКУЛЕЗ ЛЕГКИХ
Диссеминированный туберкулез – клиническая форма вто-
ричного туберкулеза с распространенным поражением , как правило, симметрично обоих легких , а также иногда и других органов, в
виде множественных очагов или фокусов инфильтрации с включением иногда небольших деструктивных или более крупных по-
лостных образований как результат прогрессирования. Диссеминированный туберкулез легких объединяет процессы различного генеза и давности , развившиеся в результате распространения инфекции
гематогенным, лимфогенным или бронхогенным путем.
В настоящее время диссеминированный туберкулез легких выявляется реже и составляет до 8-10% в структуре клинических форм у впервые заболевших. В зависимости от путей распространения микобактерий туберкулеза в организме, патогенеза, клинических проявлений и давности заболевания различают острый (или милиарный),
подострый и хронический варианты течения.
Патогенез диссеминированного туберкулеза . Для формирова-
ния диссеминированного туберкулеза необходимо возникновение соответствующих условий.
Первое: наличие эндогенного источника туберкулезной ин-
фекции в организме, из которого происходит распространение микобактерий. Чаще всего источником является активный процесс в лим-
фатических узлах средостения. Это может быть свежий первичный туберкулез, возникший в результате первичного заражения, или хронически текущий первичный туберкулез, который может продолжаться несколько месяцев и даже до нескольких лет. У людей пожилого возраста возможна экзацербация туберкулезного процесса в лимфатических узлах и в этом случае туберкулезный процесс трудно связать с первичной туберкулезной инфекцией. Известный фтизиатр А.Е. Рабухин относил эти процессы к вторичному туберкулезу, ибо обострение отмечается спустя много лет после перенесенного первичного туберкулеза. Таким образом, источником распространения туберкулезной инфекции в организме может быть любой легочной и внелегочный очаг как первичного, так и вторичного периода, экстраторакальные очаги, особенно в костной системе и мочеполовых органах.
Вторым необходимым условием для развития диссеминирован-
ного туберкулеза является резкое снижение естественной рези-
стентности организма к туберкулезной инфекции в результате сильного, порой длительного воздействия одного или нескольких неблагоприятных факторов как внешней, так и внутренней среды.
Третье условие : при гематогенно-диссеминированном туберкулезе характерно возникновение бациллемии , т.е. проникновение микобактерий из эндогенного источника в кровяное русло. Этот процесс был описан В.Г. Штефко. Инфекция поступает сразу в кровяное русло или же в начале из лимфатического узла в общий грудной проток, а в дальнейшем в вены и артерии большого круга кровообращения. Чаще поступление микобактерий происходит не одномоментно, а небольшими дозами, периодически, что приводит к появлению все новых и новых очагов диссеминации.
Для всех трех клинических вариантов диссеминированного туберкулеза характерно наличие лимфогенной фазы, развитие специфических лимфангитов и специфического процесса в интерстициальной ткани. Затяжное, а порой и хроническое течение приводит к развитию интерстициального склероза. Фиброз и эмфизема вызывают деформацию бронхиального дерева, развиваются бронхоэктазы. Имеет место специфическое поражение сосудистой системы – с начала это васкулиты, а в последующем наступает сужение сосудов, их облитерация. Грубое изменение сосудов и всей системы малого круга кровообращения постепенно приводит к развитию пневмофиброза, а в дальнейшем и легочного сердца, т.е. формируется хронический вариант течения диссеминированного туберкулеза.
Читайте также:


