Какие стадии специфического туберкулезного воспаления выделяют
Туберкулез развивается на фоне заражения микобактериями и считается одним из самых опасных инфекционных заболеваний. Несмотря на наличие успешных схем лечения, вопросы борьбы с распространенностью туберкулеза остаются открытыми. И это объясняется тем, что патологическая палочка способна мутировать. Бактерии, вызывающие заболевание, успешно приспосабливаются к лекарственным препаратам и незнакомым условиям. Поэтому сама болезнь может, как прогрессировать, так и принимать новые формы. Чтобы подобрать правильное лечение, нужно досконально изучить особенности конкретного случая с учетом разновидностей туберкулеза.
Тип туберкулеза
Микобактерия передается воздушно капельным, контактным или внутриутробным путем. Не исключается заражение даже через продукты питания или от больных животных. Только сильный иммунитет или правильно проведенная вакцинация способны частично защитить человека от активизации попавших в организм бактерий.
Именно на простоте передачи инфекции основана первичная классификация туберкулеза. Поражение микобактериями может происходить не один раз. И человек, переболевший туберкулезом, не защищен от вторичных заражений.
1. Первичный туберкулез легких диагностируется у пациентов, которые не имеют специфической иммунной защиты, при развитии инфильтрации тканей в лёгких на фоне поражения патогенными бактериями. Чаще встречается у детей и подростков.
- ПТК – первичный туберкулёзный комплекс;
- ВГЛУ – туберкулез внутригрудных лимфоузлов;
- текущий хронический туберкулез.
2. Вторичный туберкулез легких диагностируется у больных с повторным контактом с МБТ. Возможна реактивация первичного очага воспаления в лёгком. При таком типе заболевания нередко развиваются опасные осложнения, что несет угрозу жизни больного.
- очаговая форма;
- инфильтративный туберкулез;
- цирротический туберкулез легких;
- фиброзно-каверозная форма;
- диссеминированный туберкулез;
- туберкулома.
При этом очаги воспаления могут концентрироваться как в тканях легких, так и распространяться на другие органы.
Степень опасности туберкулеза для окружающих
Заболевание изначально считается заразным. Но не все стадии туберкулеза легких представляют опасность для окружающих. Микобактерии могут находиться в замкнутых капсулах, не выделяясь с мокротой, или же вырываться из ограниченных очагов, заражая все вокруг.
- Закрытая форма при диагностике обозначается, как МБТ- , что означает отсутствие микобактерий в мокроте. При такой форме заболевания бациллы не выделяются в воздух. Значит, больной не может заразить находящихся рядом с ним людей. Однако отсутствие специфической симптоматики не позволяет распознать болезнь без специфической диагностики, что становится причиной позднего обращения к медикам, постановки ложных диагнозов. Упускается драгоценное время, а тем временем болезнь прогрессирует и переходит в более опасные и заразные стадии.
- Открытая форма диагностируется, как МБТ+ . При выявлении бактерий в мокроте больной становится опасным для близким. Поэтому нередко пациентов с открытой формой изолируют для проведения противотуберкулёзных мероприятий в специальных медицинских учреждениях. Бациллы при такой форме заболевания выделяются в среду с мокротой. Больного может беспокоить кровохаркание или кашель с примесями гноя.
- Периодическая или смешанная форма встречается, когда периоды выделения болезнетворных бацилл с мокротой чередуются с временным купированием активной фазы.

Вывод: опасность представляют больные с открытыми или смешанными формами туберкулеза.
Темпы развития заболевания
Заболевание без специфического лечения склонно к поэтапному прогрессированию. Поэтому основная классификация туберкулеза отражает стадию развития. Существует 4 основных фазы развития заболевания.
Вторжение болезнетворной инфекции в легкие происходит незаметно для человека. Не вызывает тревоги и его общее самочувствие. Даже медиками зачастую пропускается начальная стадия туберкулеза из-за отсутствия жалоб и вызывающих тревогу признаков.
Место локации микобактерий после заражения – легкие. Позже микробы могут распространяться, поражая незначительные участки лимфоузлов. В тоже время форма остается закрытой и больной не представляет угрозы для окружающих.
Главное, что при сильном иммунитете организм способен самостоятельно справиться с инфекцией на этом этапе. В таких случаях человек даже не знает, что перенес первичную стадию туберкулеза. И при повторных заражениях или рецидивах сталкивается уже со вторичными формами заболевания.
На второй стадии туберкулеза, имеющей латентную форму, возникают специфические признаки проблем с легкими. Больной сталкивается с участившимся кашлем, чрезмерной усталостью, проблемами с дыханием. Но такая симптоматика не дает специфической клинической картины, и часто начинается лечение респираторного заболевания.
Выявляется заболевание после проведения туберкулиновых проб. Для его подтверждения необходимо проведение флюорографического обследования, которое покажет изменения в структуре легких. Исследование мокроты результатов не дает, так как болезнь протекает в закрытой форме.
При своевременно начатом лечении прогнозы благоприятны. Так как есть реальная возможность полностью излечиться от туберкулеза. Однако при ослабленном иммунитете, наличии сопутствующих хронических болезней, вредных привычках, асоциальном образе жизни больного ситуация усугубляется, и заболевание переходит в следующую, уже активную фазу.
Туберкулез в стадии распада приобретает открытую форму. То есть, бактерии становятся агрессивными и начинают атаку на легочные и другие ткани. Инфекция вырывается из ограниченных очагов и распространяется с кровотоком и лимфотоком, поражая как новые части легких, так и кости, органы, мозг.
При легочной форме симптоматика особенно яркая.
- отхождением мокроты с примесями крови, гноя;
- усилением ночной потливости;
- затяжным кашлем;
- повышенной температурой.

Даже на этой стадии, когда легкие распадаются, болезнь можно остановить, хотя сделать это проблематично. Упорное и длительное лечение с применением правильно подобранных противотуберкулезных препаратов позволяет купировать процесс. В некоторых случаях требуется хирургическое вмешательство, во время которого часть пораженного легкого удаляется.
Последняя стадия туберкулеза выделяется некоторыми медиками, как этап затухания воспалительного процесса в легких. На этом этапе происходит рассасывание или рубцевания тканей. Но это не значит, что болезнь прошла бесследно. Легочные ткани замещаются рубцовыми, и орган не может функционировать в полную силу. Заболевание приобретает диссеминированную форму. На фоне туберкулезного сепсиса инфекция проникает в самые неожиданные части организма. На первый план выходят симптомы недостаточности пораженных бактериями органов.
Виды туберкулеза
Существует и клиническая классификация туберкулеза, в которой учтены морфологические, клинические и рентгенологические признаки заболевания. Рассмотреть абсолютно все виды туберкулеза легких проблематично. Но стоит остановиться на самых распространенных.
Относится к первичному поражению с преимущественной локацией в легких. Дает признаки воспаления в легких или регионарного бронхита. Но чаще скрывается под симптомами простудных болезней или же протекает абсолютно бессимптомно.
Выявляется благодаря проведению массового туберкулинового тестирования детей и ежегодных профилактических флюорографических исследований у взрослых.
Встречается подострое проявление с сухим кашлем, незначительным повышением температуры, появлением слабости и потливости.
Острая фаза дает признаки неспецифической пневмонии с высокой температурой, болью в груди, сильным кашлем и отдышкой.
Прогнозы при ПТК чаще всего благоприятны. После лечения в легких образуются очаги Гона с обызвествленными участками или же полное рассасывание воспалений.
При неблагоприятном течении образуются каверны, развивается туберкулезный алеврит, казеозная пневмония. В самых тяжелых случаях осложнения проявляются милиарным туберкулезом с поражением всей легочной ткани или диссеминацией с распространением инфекции на кости, почки, мозг.
Развитие такого вида заболевание происходит на фоне увеличения лимфатических узлов. Обычно кашель в этом случае сухой коклюшеоподобного или битонального характера. Увеличиваются лимфатические узлы в области шеи, подмышек.
- пропадает аппетит, что ведет к уменьшению веса;
- кожные покровы бледные;
- под глазами наблюдаются темные круги;
- на коже в области грудной клетки проявляется венозная сетка.
- ателактаза легких долевого или сегментарного типа;
- хронического воспаления легких;
- туберкулеза бронхов;
- экссудативного плеврита.
Если туберкулезные массы прорывают лимфоузлы, возможно развитие легочных очагов поражения.
Такой тип туберкулеза диагностируется при вторичном или рецидивирующем поражении.
- возникновение туберкулезного кашля – редкость;
- выделение мокроты достаточно скудное;
- возможны боли в боку;
- редко наблюдается кровохарканье.
Преобладают признаки общей интоксикации с незначительным повышением температуры, недомоганием, снижением работоспособности.
Выделяют группы свежего и хронического туберкулеза, что зависит от времени, прошедшего с момента рецидива. Возможно перерождение в более опасные деструктивные формы: диссеминированный, каверозный или цирротический туберкулез легких.
Проявление такого вида заболевания будет напрямую зависеть от охвата поражения легочных тканей. Поэтому встречаются и неярко выраженные клинически случаи, и подострые, острые состояния.
При остром типе наблюдается лихорадочное состояние больного, сопровождающееся ознобами, слабостью, ночной потливостью. Кашель в этом случае надрывный с выделением мокроты с кровью. Если в патологический процесс вовлечена плевра, возникает болезненность со стороны поражения, а также плевральный выпот.
Заболевание может осложняться ателектазом, воспалением легких, кровотечением.
- При тифоидной форме преобладают симптомы интоксикации, отодвигая легочную симптоматику на задний план. Начинается со значительного повышения температуры, к которой присоединяется сильная головная боль, тахикардия, значительная слабость и проявления пищеварительного расстройства. На фоне усиливающегося отравления изменяется сознание, вплоть до возникновения галлюцинаций, бреда.
- Для легочной формы характерны дыхательные нарушения с сухим кашлем, цианозом, отдышкой. В осложненных вариантах наблюдается сердечная недостаточность.
- Менингеальная форма проявляется признаками мозговой недостаточности.
При подостром течении снижается работоспособность на фоне ухудшения аппетита, снижения веса, слабости. Температура поднимается периодически, а кашель не вызывает серьезного беспокойства. Возможно появление кровотечения.
Хроническая форма в стадии ремиссии протекает бессимптомно. Рецидивы дают симптоматику, схожую с признаками подострой формы.
Осложнения проявляются внелёгочными формами, кровотечениями, спонтанным пневмотораксом.
Является конечной фазой развития многих форм туберкулеза, с том числе очаговых, инфильтративных, дессиминированных. Очаги инкапсулируются с образованием казеозных каверн.
Хроническое течение не дает туберкулезных признаков и диагностируется чаще всего при обследованиях случайным образом. Прогрессирование проявляется повышением температуры, признаками отравления, отхождением мокроты во время кашля.
Фаза распада дает толчок для развития каверозного туберкулеза. Встречаются случаи улучшения состояния больного.
Заболевание протекает волнообразно. Вокруг каверн часто ткани перерождаются на фиброзные. При длительном течении наблюдаются периодические рецидивы, сопровождающиеся инфекционными признаками. Часто во время приступа наблюдается сильная дыхательная недостаточность.
На фазе распада симптоматика нарастает с увеличением объема мокроты, присоединением кровохарканья.
На фоне деструкции легочных тканей возможно появление легочного кровотечения, свищей, плеврита. Прогнозы не благоприятны при присоединении эндокринных изменений, сердечной недостаточности, менингита, проблем с почками.
Видео – виды туберкулеза
Развивается цирротический туберкулез легких при фиброзных и склеротических изменениях тканей.
- деформация бронхов;
- уменьшение бронхов;
- утолщение плевры.
- болями в грудине тянущего характера;
- выделением гнойной мокроты;
- кровохарканием;
- сильной отдышкой.
- Наблюдаются и внешние изменения. Грудная клетка выглядит уплощенной, межреберные промежутки втягиваются и сужаются.
Цирротический туберкулез легких необратим и может провоцировать развитие легочного сердца.
Отдельно стоит упомянуть внелегочные формы туберкулеза, которые являются осложнением легочного поражения. Реже встречается прямое заражение костных, мягких тканей.
Любая форма, тип и стадия туберкулеза несет угрозу жизни человека. Поэтому нельзя говорить, что определенная разновидность заболевания менее опасна. Специфическое лечение необходимо в любом случае. И чем раньше оно будет начато, тем больше шансов у больного не познакомиться с осложнениями.





Версия для слабовидящих
Туберкулез – хроническая инфекция, вызываемая бактериями Mycobacterium tuberculosis complex. При поражении туберкулезными микобактериями чаще всего страдают органы дыхания, кроме того, встречается туберкулез костей и суставов, мочеполовых органов, глаз, периферических лимфоузлов. Наиболее часто инфицирование происходит воздушно-капельным путем, реже - контактным или алиментарным.
Mycobacterium tuberculosis complex представляет собой группу видов бактерий, способных вызывать у человека туберкулез. Наиболее часто возбудителем является Mycobacterium tuberculosis (устар. – палочка Коха), представляет собой грамположительные кислотоустойчивые палочки семейства актиномицетов, рода микобактерий. В редких случаях туберкулез вызывается другими представителями этого рода. Эндотоксинов и экзотоксинов не выделяют.
Микобактерии крайне устойчивы к воздействию окружающей среды, длительно сохраняются вне организма, но погибают под воздействием прямого солнечного света и ультрафиолетового облучения. Могут образовывать маловирулентные L-формы, способствующие при присутствии в организме формировать специфический иммунитет без развития заболевания.
Резервуаром инфекции и источником заражения туберкулезом являются больные люди (чаще всего заражение происходит при контакте с больными туберкулезом легких в открытой форме – когда туберкулезные бактерии выделяются с мокротой). При этом реализуется респираторный путь заражения (вдыхание воздуха с рассеянными бактериями). Больной с активным выделением микобактерий и выраженным кашлем способен в течение года заразить более десятка человек.
Инфицирование от носителей со скудным выделением бактерий и закрытой формой туберкулеза возможно только при близких постоянных контактах. Иногда случается заражение алиментарным (бактерии попадают в пищеварительный тракт) или контактным путем (через повреждения кожных покровов). Источником заражения может стать больной крупнорогатый скот, домашняя птица. Туберкулез при этом передается с молоком, яйцами, при попадании испражнений животных в водные источники. Далеко не всегда попадание туберкулезных бактерий в организм вызывает развитие инфекции. Туберкулез – заболевание, зачастую связанное с неблагоприятными условиями жизни, снижением иммунитета, защитных свойств организма.
В течении туберкулеза выделяют первичную и вторичную стадии. Первичный туберкулез развивается в зоне внедрения возбудителя и характеризуется высокой чувствительности к нему тканей. В первые же дни после заражения активизируется иммунная система, вырабатывая специфические антитела для уничтожения возбудителя. Чаще всего в легких и внутригрудных лимфоузлах, а при алиментарном или контактном пути инфицирования – и в желудочно-кишечном тракте и коже, формируется очаг воспаления. При этом бактерии могут рассеиваться с током крови и лимфы по организму и формировать первичные очаги в других органах (почках, костях, суставах). Вскоре первичный очаг заживает, а организм приобретает стойкий противотуберкулезный иммунитет. Однако при снижении иммунных свойств (в юношеском или старческом возрасте, при ослаблении организме, синдроме иммунодефицита, гормональной терапии, сахарном диабете и др.) происходит активизация инфекции в очагах и развивается вторичный туберкулез.
Туберкулез различают на первичный и вторичный. Первичный в свою очередь может быть долокальным (туберкулезная интоксикация у детей и подростков) и локализованным (первичный туберкулезный комплекс, представляющий собой очаг в месте проникновения инфекции, и туберкулез внутригрудных лимфатических узлов).
Вторичный туберкулез различается по локализации на легочные и нелегочные формы. Легочный туберкулез в зависимости от распространенности и степени поражения бывает
милиарный, диссеминированный, очаговый, инфильтративный, кавернозный, фиброзно-кавернозный, цирротический. Также выделяют казеозную пневмонию и туберкулему. В качестве отдельных форм выделен туберкулезный плеврит, эмпиема плевры и саркоидоз.
Вне легких встречается туберкулез головного и спинного мозга и мозговых оболочек, туберкулез кишечника, брюшины, мезентериальных лимфоузлов, костей, суставов, почек, половых органов, молочных желез, кожи и подкожной клетчатки, глаз. Иногда отмечается поражение других органов. В развитии туберкулеза выделяют фазы инфильтрации, распада, обсеменения, рассасывания, уплотнения, рубцевания и обызвествления. В отношении выделения бактерий различают открытую форму (с выделением бактерий, МБТ-положительную) и закрытую (без выделения, МБТ-отрицательную).
В силу многочисленности клинических форм, туберкулез может проявляться самыми разнообразными симптомокомплексами. Течение заболевания хроническое, обычно начинается постепенно (долгое время может протекать бессимптомно). Со временем, проявляются симптомы общей интоксикации – гипертермия, тахикардия, слабость, снижение работоспособности, потеря аппетита и похудание, потливость. При прогрессировании инфекции и ее распространении по организму интоксикация может быть довольно интенсивной. Больные значительно теряют в массе тела, черты лица заостряются, появляется болезненный румянец. Температура тела не поднимается выше субфебрильных цифр, но держится продолжительное время. Лихорадка возникает только в случае массивного поражения.
- Туберкулез легких, как правило, сопровождается кашлем (первоначально сухим), обостряющимся ночью и с утра. Существование упорного кашля на протяжении более чем трех недель является тревожным симптомом, и следует в таких случаях обязательно обращаться к врачу. При прогрессировании заболевания может появляться кровохарканье. Туберкулез легких может осложниться опасным для жизни состоянием – легочным кровотечением.
Туберкулез других органов и систем случается намного реже и выявляется, как правило, после исключения других патологий. - Туберкулез мозговых оболочек и головного мозга. Развивается постепенно на протяжении 1-2 недель, чаще всего у детей и лиц с иммунодефицитом, у больных сахарным диабетом. Первоначально, помимо симптомов интоксикации, появляются расстройства сна, и головные боли, со второй недели заболевания присоединяется рвота, головная боль становится интенсивной и упорной. К концу первой недели отмечается менингеальная симптоматика (ригидность затылочных мышц, симптомы Кернига и Брудзинского), неврологические расстройства.
- Туберкулез органов пищеварительного тракта характеризуется сочетанием общей интоксикации с нарушением стула (запоры, чередующиеся с поносами), симптоматикой диспепсии, болью в животе, иногда кровянистыми примесями в кале. Туберкулез кишечника может способствовать развитию непроходимости.
- Туберкулез костей, суставов и позвоночника. При туберкулезе суставов отмечается симптоматика артритов(боль в пораженных суставах, ограничение в подвижности), При поражении костей отмечается их болезненность, склонность к переломам.
- Туберкулез органов мочеполовой системы. При локализации очага инфекции в почках больные отмечают симптоматику нефрита, боль в спине, возможно появление крови в моче. Довольно редко может развиваться туберкулез мочевыводящих путей, в этом случае проявлениями будет дизурия (нарушение процесса мочеиспускания), болезненность при мочеиспускании. Туберкулез половых органов (генитальный туберкулез) может быть причиной бесплодия.
- Туберкулез кожи характеризуется появлением плотных узелков под кожей, при прогрессировании увеличивающихся и вскрывающихся на кожу с выделением белых творожистых масс.
Осложнения туберкулеза
Туберкулез легких может осложняться кровохарканьем и легочным кровотечением, ателектазом, пневмотораксом и сердечно-легочной недостаточностью. Кроме того, туберкулез может способствовать возникновению свищей (бронхиальных и торакальных, иной локализации при внелегочных формах), амилоидоза органов, почечной недостаточности.
Лечение туберкулеза направлено на заживление очагов и ликвидацию симптоматики. Запущенный туберкулез поддается лечению заметно хуже, чем своевременно выявленный, даже более тяжелого течения (деструктивные формы). Лечение туберкулеза занимает год и более, является комплексным (сочетает методы медикаментозной терапии, физиотерапию). Первоначально лечение проводят в туберкулезном диспансере до прекращения выделения микроорганизмов. После чего больные выписываются для продолжения амбулаторного лечения. Пациентам, прошедшим курс терапии туберкулеза рекомендовано лечение в специализированных санаториях и профилакториях.
Хирургическое лечение показано в случаях, когда консервативная терапия не достаточна для достижения излечения (кавернозная форма туберкулеза легких, различные осложнения). Наиболее частой хирургической методикой лечения туберкулеза является частичная резекция легкого с иссечением пораженных сегментов. Применяется также оперативная коллапсотерапия. Пациентам, страдающим туберкулезом, назначается специальная высококалорийная диета (стол №11), богатая легкоусвояемым белком, витаминами С и группы В.
Постельный режим прописан только больным с высокой степенью деструкции легких, выраженным кровохарканьем. В остальных случаях больным рекомендованы прогулки, лечебная физкультура, активная физическая деятельность.
Прогноз при туберкулезе
В настоящее время в большинстве случаев при своевременном выявлении и соблюдении необходимых лечебных мер прогноз благоприятный – происходит заживление туберкулезных очагов и стихание клинических признаков, что можно считать клиническим выздоровлением. После лечения в месте локализации очагов могут оставаться рубцы, участки фиброза, инкапсулированные очаги, содержащие бактерии в дремлющем состоянии. При ухудшении состояния организма возможно рецидивирование заболевания, поэтому больные после клинического излечения находятся на диспансерном учете у фтизиатра и подвергаются регулярному обследованию. После перенесения и излечения туберкулеза туберкулиновая проба остается положительной.
В случае отсутствия лечения или несоблюдения рекомендаций смертность от туберкулеза достигает 50% случаев. Кроме того, прогноз ухудшается у лиц пожилого возраста, ВИЧ-инфицированных и людей, страдающих сахарным диабетом.
Профилактические меры, проводимые специализированными противотуберкулезными лечебными учреждениями вместе с заведениями общего лечебного профиля, включают профилактические осмотры граждан (обязательная ежегодная флюорография), выявление больных, страдающих открытыми формами туберкулеза, их изолирование, обследование контактных лиц, специфическую профилактику туберкулеза.
Специфическая профилактика (вакцинация) направлена на формирование противотуберкулезного иммунитета, включает введение вакцины БЦЖ или профилактических химических средств. Иммунитет обычно формируется через 2 месяца после вакцинации и стухает через 5-7 лет. Меры химиопрофилактики применяются среди лиц с повышенным риском заражения: лицам, контактировавшим с больными туберкулезом с отрицательной туберкулиновой пробой (первичная химиопрофилактика) и инфицированным лицам (вторичная).

Дата публикации: 06.08.2016 2016-08-06
Статья просмотрена: 320 раз
Актуальной проблемой современной медицины является развитие и течение туберкулезной инфекции лёгких у больных, инфицированных вирусом иммунодефицита человека (ВИЧ, Human immunodeficiency virus – HIV). По данным ВОЗ на 2014 – 2015 год микобактериями туберкулеза инфицировано 33% населения планеты. В тоже время ежегодно в мире регистрируют до 8 млн. новых случаев туберкулеза и до 2 млн. смертей от него. Наибольший риск заражения туберкулезом у ВИЧ - инфицированных. У этих больных заболеваемость туберкулезной инфекцией в 200 раз выше, чем в других группах населения [1,2]. В настоящее время туберкулез занимает первое место в структуре оппортунистических инфекций у ВИЧ-инфицированных.
Целью работы явилось изучение морфологических особенностей туберкулеза легких у ВИЧ-инфицированных больных.
Анализировался аутопсийный материал с различными типами тканевой реакции в легких при туберкулезной инфекции в зависимости от давности заболеваний, степени иммунодепрессии, гендерной принадлежности и возраста респондентов.
Были изучены протоколы вскрытия и гистологические препараты аутопсийного материала 39 умерших больных с сочетанием ВИЧ-инфекции и туберкулеза легких за 2015 год РФ РОПАБ. В работе использовались следующие гистологические окраски: гематоксилин-эозином, по Цилю-Нильсену (для обнаружения M. Tuberculosis в некротических очагах), окраска пикрофуксином по ван-Гизону. Микроскопия осуществлялась с помощью микроскопа Leica с увеличением 10*10, 10*20, 10*40, 10*90. Возраст умерших больных и распределение по полу представлены в графике 1.
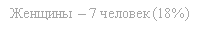


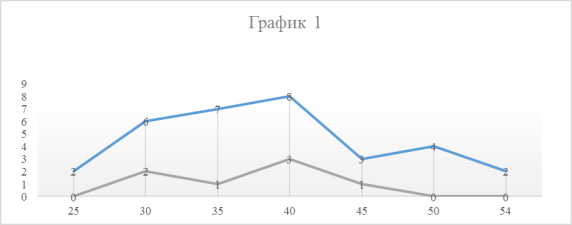
Как видно из графика возраст умерших больных чаще приходился на четвертое десятилетие (69%) случаев. Имело место превалирование мужчин - 32 больных (82%) над женщинами - 7 больных (18%).
Согласно современной классификации стадийности ВИЧ-инфекции по В.И. Покровскому (2001 год) развитие туберкулезной инфекции больного с ВИЧ соответствует 4 стадии HIV (стадия вторичных заболеваний) [3]. Она характеризуется гибелью CD4-клеток и истощению их популяции, что приводит к развитию вторичных (оппортунистических), инфекционных или онкологических заболеваний на фоне иммунодефицита. В зависимости от тяжести вторичных заболеваний выделяют стадии 4А, 4Б, 4В.
Стадия 4Б у ВИЧ-инфекционных умерших встретилась в 16 (41%) случаев. Для нее характерен уровень иммуносупрессии 200 – 350 кл. в 1 мкл. В наших наблюдениях иммунограмма выполнена в 10 (62,5%) случаях, в 7 (70%) из которых количество РНК-копий вируса в сыворотки крови составило от 25 до 300 тыс. В легких при макроскопических исследованиях в 5 (31,25%) наблюдениях встретился милиарный или мелкоочаговый двусторонний диссеминированный туберкулез легких. В 10 (62,5%) случаях имела место крупноочаговая диссеминация, в 1 случае (6,25%) – казеозная пневмония. Морфологически в данной группе респондентов микроскопическая картина изменений в легких имела следующие особенности: была отмечена утрата черт специфичности морфологической картины воспаления и отсутствовали признаки волнообразного течения процесса, характерного для туберкулеза. Помимо очагов казеозного некроза наблюдались очаги специфического гнойно-некротического характера воспаления, обычно располагающиеся периваскулярно. Это объяснялось явлениями неспецифического деструктивного васкулита, который часто сопровождался тромбированием сосудов. Внутригрудные лимфатические узлы были увеличены и гиперплазированы, гистологически в них отмечена картина гнойного воспаления. Очаги казеозного некроза с формированием гигантоклеточных бугорков в них были отмечены лишь в 2 (12,5%) случаях из 16. При окраске по Циль-Нильсену Mycobacterium tuberculosis отмечалась лишь в фокусах казеозного некроза. В тех участках легкого, где имело место гнойно-некротическое воспаление она отсутствовала.
У 21 (53,8%) умершего больного стадийность ВИЧ-инфекции была определена как 4В. В 15 (71,4%) случаях была выполнена иммунограмма, в которой уровень CD4-клеток составил менее 200 кл. в 1 мкл. У этих же 15 больных количество РНК-копий вируса в 1 мл сыворотки крови составило от нескольких сотен тысяч до 3 млн. Морфологические изменения легких характеризовались диффузным поражением всей легочной ткани. Превалировали поражения нижних долей с диссеминацией процесса не только в лёгких, но и с поражением внутригрудных лимфатических узлов. При морфологическом исследовании регистрировалась ареактивная картина. Имело место развитие очагов казеозного некроза от миллиарных до нескольких сантиметров с тенденцией к распаду и формированием острых каверн. Перифокальная воспалительная реакция была представлена слабо и в основе характеризовалась скудной лимфоэпителиоидной инфильтрацией без гигантских клеток Пирогова-Ланганса в спавшейся легочной ткани. При окраске по Циль-Нильсену в казеозных массах отмечается большое количество палочковидных форм Mycobacterium tuberculosis. Явлений некроза даже при длительном течение заболевания (до нескольких месяцев) при окраске по ван-Гизону не наблюдалось [5].
Исходя из анализа полученных данных, мы отметили следующие морфологические особенности сочетания туберкулеза легких с ВИЧ-инфекцией:
- Стадия 4А характеризовалась выраженной реакцией специфического продуктивного воспаления с эпителиоидно-гигантоклеточной и лимфоидной реакцией по периферии гранулём. Имелись признаки волнообразного течения заболевания в виде наличия довольно хорошо отграниченных за счет пневмофиброза фокусов казеозного некроза. При нарастании иммуносупрессии изменения в легких характеризовались в основном как развитием специфического воспаления, так и формированием очагов гнойно-некротического характера. В этих случаях имелась картина гнойно-некротического васкулита сосудов легкого с их тромбированием и последующим развитием некротических изменений в легком. Макроскопически поражение легких имело более распространенный характер с поражением уже всех легочных долей.
- Стадия 4Б как и терминальная стадия СПИДа характеризовалась отсутствием или слабовыраженной ответной воспалительной реакцией на появление в легких очагов казеозного некроза. Помимо резко выраженной иммуносупрессии в эту стадию наблюдалось резкое увеличение в сыворотке крови РНК-копий вируса от нескольких сотен до нескольких млн. Поражение лимфоузлов в эту стадию имело черты специфического туберкулезного воспаления также без формирования типичных туберкулезных гранулём.
Читайте также:


