Как улучшить ситуацию по туберкулезу
Сегодня туберкулез – глобальная проблема и ведущая причина смерти среди всех инфекций. Ежегодно на планете выявляют порядка восьми миллионов новых случаев туберкулеза. Примерно полтора миллиона землян умирают от этой инфекции, многие становятся инвалидами. Сложной является эпидемиологическая ситуация и в России, она пока входит в число 22 стран с высоким бременем туберкулеза.
Туберкулез является инфекционным заболеванием, имеющим хроническое течение и социальную зависимость. Возбудитель туберкулеза - Микобактерия Туберкулеза (МБТ).
От инфекции умерло 1 577 000 человек, причем 98% людей – в развивающихся странах. В нашей стране туберкулез ежегодно забирает порядка 30 тысяч соотечественников.
Правда, за последние три года отмечается улучшение эпидемиологической ситуации в связи с совершенствованием нормативной базы и выделением средств на борьбу с туберкулезом в рамках национальных проектов и целевых программ. Россия не исключение, тем не менее, наша страна пока входит в группу 22 стран с высоким бременем туберкулеза.
В России высокая заболеваемость туберкулезом регистрируется у лиц молодого возраста (18-40 лет), которая почти в два раза выше, чем у остальных возрастных категорий населения Российской Федерации. Это не может не настораживать, поскольку отражает тенденцию эпидемиологического неблагополучия по туберкулезу в стране и является прогностическим признаком возможного ухудшения ситуации в будущем.
Наиболее высок уровень заболеваемости среди социально отягощенных лиц, которые составляют 67% больных, зарегистрированных в противотуберкулезных диспансерах. Достаточно высока заболеваемость в учреждениях федеральной службы исполнения наказаний.
Туберкулез распространяется через зараженные продукты; при вскармливании ребенка грудным молоком от больной матери; через поврежденную кожу, слизистую; а также через контакты (дети, подростки), особенно в очаге туберкулезной инфекции и трансплацентарно - при распространении возбудителя через пупочные вены к печени плода. Но чаще всего туберкулезная инфекция проникает в организм человека воздушно-капельным путем.
В связи с этим, очень важно по возможности исключить или минимизировать контакты с туберкулезными больными. В течение года один бактериовыделитель МБТ может заразить 50 и более человек.
Конечно, лучше по возможности не контактировать с больным туберкулезом. Это опасно, в первую очередь, для тех, у кого ослабленный иммунитет, кто имеет тягу к табаку и хронические длительно текущие заболевания (сахарный диабет, язва желудка и 12-перстной кишки, неспецифические болезни легких), или кто подвержен стрессам или плохо питается. В этих случаях риск подхватить инфекцию возрастает значительно.
Признаками начала заболевания могут быть: появление надсадного кашля, который затягивается на недели, или кашель с выделением мокроты, слизистой или слизисто-гнойной, как правило, в незначительном количестве, возможно с примесью крови; необъяснимая потеря веса; снижение или отсутствие аппетита; постоянное очень сильное потоотделение; незначительное повышение температуры тела; возникновение апатии; появление одышки при небольших физических нагрузках. Нередки случаи, когда туберкулез развивается по типу пневмонии. Поэтому при малейших подозрениях необходимо обращаться к врачу.
Крайне важно регулярно проводить обследование групп риска по заболеванию туберкулезом. К ним относят социальные и медицинские группы. В первую входят лица без определенного места жительства, наркоманы, алкоголики, лица, содержащиеся в следственных изоляторах и местах лишения свободы, мигранты. Во вторую группу входят переболевшие туберкулезом и имеющие остаточные посттуберкулезные изменения, хронические неспецифические заболевания легких, больные сахарным диабетом, язвенной болезнью желудка и 12-перстной кишки, алкоголизмом и наркоманией, граждане, имеющие психические заболевания, производственные вредности, в том числе пневмокониозы.
Для выявления туберкулеза используется активные и пассивные методы. Населению важно понимать, что такие формы обследования как индивидуальная туберкулинодиагностика (реакция Манту) и флюорография – это не прихоть медицинских работников, а важный элемент профилактики. Диагностированное заболевание позволяет специалистам оперативно локализовать больного и начать его лечение, провести необходимые санитарно-эпидемиологические мероприятия в очаге заражения.
Существуют частота прохождения таких обследований по эпидемиологическим показаниям. Сегодня, учитывая напряженную эпидемиологическую ситуацию по туберкулезу в районах каждому необходимо раз в год проходить флюорографическое обследование.
Какими бы вы занятыми людьми не были, обязательно посещать флюорографический кабинет, а детям делать реакцию Манту. Помните: в наше время никто на сто процентов не защищен от заражения туберкулезом. Не подвергайте себя и близких опасности, регулярно обследуйтесь сами, настаивайте, чтобы это делали и ваши близкие.
Если человек, все-таки, заболел, он должен знать, что, как правило, туберкулез излечим. Выздоровление наблюдается в среднем через 1-2 года после начала химиотерапии. У больных с ограниченными формами туберкулеза оно может наступить раньше. Главное, неукоснительно соблюдать предписания лечащего врача по приему противотуберкулезных препаратов и режиму (образу жизни). 25% больных вылечить терапевтическими методами бывает проблематично, в этих случаях проводится хирургическое вмешательство.
Эффективным способом предупреждения заражения и заболевания туберкулезом является вакцинация новорожденных.
Помимо регулярного обследования необходимо поддерживать иммунитет. Для этого человек должен рационально и своевременно питаться, в весенние месяцы принимать поливитамины, соблюдать правильный режим труда, вести здоровый образ жизни, в частности, заниматься физкультурой, закаливаться, отказаться от курения, наркотиков, злоупотребления спиртными напитками. Нельзя забывать о правилах личной гигиены. Надо регулярно проводить влажную уборку, проветривание жилых помещений. Необходимо периодически вытряхивать и выколачивать на свежем воздухе подушки, одеяла, матрасы, верхнюю одежду, поскольку микобактерии туберкулеза погибают при воздействии прямого солнечного света.
При соблюдении советов, приведенных в статье, Вы поставите надежных заслон туберкулезу.
Мир, свободный от туберкулеза. Нулевой уровень смертности, заболеваемости и страданий от туберкулеза.
Остановить глобальную эпидемию туберкулеза.
- Снижение смертности от туберкулеза на 95% к 2035 году по сравнению с 2015 годом.
- Снижение показателя заболеваемости туберкулезом на 90% к 2035 году по сравнению с 2015 годом.
- К 2035 году ни одна из семей, где есть больные туберкулезом, не должна нести катастрофических расходов.
- Руководство и ответственность со стороны государства, проведение мониторинга и оценки.
- Тесное сотрудничество между организациями гражданского общества и местным населением.
- Защита и соблюдение прав человека, этических норм и принципа справедливости.
- Адаптация стратегии и задач на страновом уровне при глобальном сотрудничестве.
- Комплексное лечение и профилактика, ориентированные на пациента.
- Ранняя диагностика туберкулеза, включая всеобщее тестирование на лекарственную чувствительность; и систематический скрининг лиц, находившихся в контакте, и групп повышенного риска.
- Лечение всех лиц с туберкулезом, включая туберкулез с лекарственной устойчивостью; и поддержка пациентов.
- Совместные меры борьбы с туберкулезом/ВИЧ и ведение сопутствующих заболеваний.
- Профилактическое лечение лиц, подвергающихся повышенному риску, и вакцинация против туберкулеза.
- Сильная политика и поддерживающие системы.
- Политическая поддержка с адекватными ресурсами для лечения и профилактики туберкулеза.
- Участие общин, организаций гражданского общества, а также всех государственных и частных поставщиков помощи.
- Политика всеобщего охвата услугами здравоохранения и нормативно-правовая база для уведомления о случаях заболевания, регистрации актов гражданского состояния, обеспечения качества и рационального использования лекарственных средств, а также инфекционного контроля.
- Социальная защита, борьба с бедностью и воздействие на другие детерминанты туберкулеза.
- Интенсификация исследований и инновации.
- Открытие, разработка и быстрое внедрение новых средств, практических мер и стратегий.
- Научные исследования для оптимизации осуществления и воздействия, содействие инновациям.
Остановить глобальную эпидемию туберкулеза можно путем резкого снижения смертности и заболеваемости, а также ликвидации экономического и социального бремени, связанного с этой болезнью. Если указанная задача не будет выполнена, это повлечет за собой серьезные индивидуальные и глобальные последствия для общественного здравоохранения.
Чтобы достичь этой цели к 2035 году, необходимо сделать следующее:
- Расширить масштаб и уровень охвата мерами лечения и профилактики туберкулеза, уделяя особое внимание высокоэффективным, комплексным подходам, ориентированным на пациентов.
- В полной мере извлекать преимущества из политики и систем в области здравоохранения и развития посредством привлечения к деятельности значительно более широкого спектра участников в правительстве, общинах и частном секторе.
- Стремиться к новым научным знаниям и инновациям, способным радикально изменить лечение и профилактику туберкулеза.
Чтобы обеспечить полноту воздействия, эти мероприятия должны опираться на принципы руководства со стороны государства, участия гражданского общества, прав человека и обеспечения справедливости, а также адаптации к уникальным условиям, связанным с различными эпидемиологическими ситуациями и особенностями окружения.
Во-вторых, следует сократить долю людей с туберкулезом, умирающих от этой болезни (коэффициент летальности), с 15%, прогнозировавшихся в 2015 году, до 6,5% к 2025 году. Такое снижение смертности и заболеваемости к 2025 году может быть достигнуто, несмотря на амбициозность поставленной цели, если имеющиеся средства будут дополнены всеобщим охватом населения медико-санитарной помощью и мерами социальной защиты.
На иллюстрации внизу показаны прогнозируемое ускорение темпов снижения заболеваемости туберкулезом в мире при оптимизации существующих средств в сочетании с прогрессом в обеспечении всеобщего охвата населения медико-санитарной помощью и мерами социальной защиты, начиная с 2015 года и дополнительный эффект от введения в действие новых средств к 2025 году.
Туберкулез является одним из самых старых вирусных заболеваний и до сих пор — одним из самых опасных. До трети населения планеты инфицировано этим вирусом, ежедневно от него погибают до 5 тыс. человек в мире. Что нам сегодня известно о туберкулезе, какие меры предпринимаются для его ликвидации, нужно ли отказываться от вакцинации? Обо всем этом от экспертов Якутской городской больницы № 3.
Туберкулез – один из древнейших недугов
Туберкулез — глобальная проблема
Заболеваемость туберкулезом в районе обслуживания ЯГБ № 3
2012 год — 109,6 на 100 000 населения
2013 год — 96,9 на 100 000 населения
2014 год — 94,1 на 100 000 населения
2015 год — 83,6 на 100 000 населения
По данным ВОЗ сегодня туберкулез является главным инфекционным убийцей в мире, уносящим около 5 тыс. жизней ежедневно. В 2016 году заболело 10,4 млн человек. Хотя с 2000 года заболеваемость и смертность снижаются и удалось спасти 53 млн жизней благодаря существующим методам диагностики и лечения, бремя туберкулеза по-прежнему огромное.
Туберкулез встречается во всех частях света. В 2016 году наибольшее число случаев заболевания имело место в Азии (45% новых случаев), за ней следовала Африка с 25%.
По данным ВОЗ в 2016 году 87% пришлось на 30 стран с наибольшей заболеваемостью, а 64% всех новых случаев выявлено в семи странах: Индии, Индонезии, Китае, Филиппинах, Пакистане, Нигерии и Южной Африке.
Кроме того, тревогу вызывает устойчивость к противотуберкулезным лекарственным препаратам, ежегодно у 600 тыс. человек обнаруживаются формы туберкулеза, требующие длительного лечения более токсичными и дорогими препаратами.
Туберкулез – факторы риска
Заразиться может любой, ведь туберкулез передается воздушно-капельным путем
В основном туберкулез поражает взрослых в наиболее продуктивном возрасте. Однако риску подвержены все возрастные группы. У людей, инфицированных ВИЧ, риск развития активного туберкулеза в 20–30 раз выше, — отмечает Туйара Дьячковская, — также он выше у людей с ослабленной по другим причинам иммунной системой, среди которых недостаточное питание, курение, диабет, злоупотребление алкоголем и т.д. На развитие болезни влияют такие факторы, как бедность, проживание в скученных условиях, условия труда (например, работа в шахтах, оленеводческих стойбищах). Большое количество инфицированных может наблюдаться в тюрьмах. Но на самом деле заразиться может любой, ведь туберкулез передается воздушно-капельным путем, — подчеркивает завотделением.
Детский туберкулез
По данным ВОЗ на туберкулез у детей приходится около 11% всех случаев
Заболеваемость туберкулезом у детского населения в районе обслуживания ЯГБ № 3
2015 год — 15,1 на 100 000 населения
2012 год — 123,0 на 100000
2013 год — 79,9 на 100000
2014 год — 42,3 на 100 000 населения
2015 год — 83,4 на 100 000 населения
2016 год — 79,7 на 100 000 населения
Симптомы и диагностирование
Туяра Дьячковская:
«Общими симптомами активного легочного туберкулеза являются кашель иногда с мокротой и кровью, боль в груди, слабость, потеря веса, лихорадка и ночной пот.
Лечение
По оценкам экспертов, 53 миллионов человеческих жизней было спасено с 2000 по 2016 год благодаря диагностике и лечению туберкулеза.
Профилактика туберкулеза
Заместитель главного врача по лечебной работе Анна Парфенова: «В последние годы в районе обслуживания Якутской городской больницы №3 отмечается улучшение ситуации по туберкулезу. В 2016 году снизился на 20,1% в сравнении с показателями 2012 г. Показатель заболеваемости бациллярными формами туберкулеза снизился в 1,7 раз. 59,1% всех вновь выявленных больных являются бактериовыделителями.
Показатель общей смертности от всех причин в 2016г. составил 7,1 на 1000 населения. Доля умерших от туберкулеза среди всех случаев смерти составляет 0,8%. Однако это не уменьшает проблему туберкулеза. Среди всех умерших в 2016г. в стационаре от инфекционных и паразитарных болезней доля больных, смерть которых наступила от туберкулеза, составила 23,5%. Летальность от туберкулеза в течение первого года наблюдения – 1 случай.
Улучшить ситуацию по туберкулезу и, в первую очередь, снизить смертность от этого заболевания возможно, если своевременно выявить туберкулез, так как своевременно выявленный туберкулез — излечим. Наша задача — охватить как можно больше населения профилактическими флюорографическими осмотрами, привлекать к обследованию лиц, не обследованных на туберкулез 2 и более года. Но и в лечении туберкулеза существуют трудности: увеличивается число лекарственно устойчивых форм туберкулеза, при которых требуется проведение длительной химиотерапии.
№ 741 - 742
25 сентября - 8 октября 2017
Понравилась статья? Поделитесь с друзьями:
Эпидемическая ситуация по туберкулезу среди лиц с ВИЧ-инфекцией в Российской Федерации
Последние годы отмечается существенный рост распространения сочетания туберкулеза и ВИЧ-инфекции[2]. Прогрессирование ВИЧ-инфекции нередко приводит к развитию туберкулеза среди лиц, ранее инфицированных микобактериями туберкулеза (МВТ).
Цель исследования: определить влияние ВИЧ-инфекции на развитие эпидемического процесса при туберкулезе в России.
Материалы и методы
Результаты исследования
Растет показатель заболеваемости туберкулезом при сочетании с ВИЧ-инфекцией среди постоянного населения России: 2009 г. - 4,4; 2014 г. - 7,4; 2015 г. - 8,2 на 100 тыс. населения. Среди постоянных жителей, вставших на учет в 2015 г., 17,3% пациентов с туберкулезом были ВИЧ-позитивными (2009 г. - 6,5%; 2014 г. - 15,1%).
Заболеваемость туберкулезом среди пациентов с ВИЧ-инфекцией (постоянное население, 2015 г.) составила 2043,1 на 100 тыс. (рис. 1), что в 43,5 раза больше, чем в среднем среди населения России (47,0 на 100 тыс.).
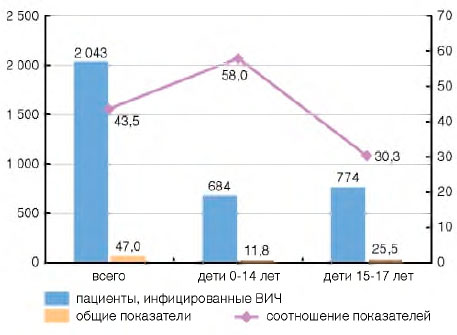
Рисунок 1. Заболеваемость туберкулезом постоянного населения Российской Федерации в 2015 г. (на 100 тыс. населения): всего и пациентов, инфицированных ВИЧ
В 2014 г. наступил перекрест показателей заболеваемости туберкулезом и ВИЧ-инфекцией среди всего населения страны (рис. 2). Впервые больных ВИЧ-инфекцией стало выявляться больше, чем пациентов с впервые зарегистрированным туберкулезом.
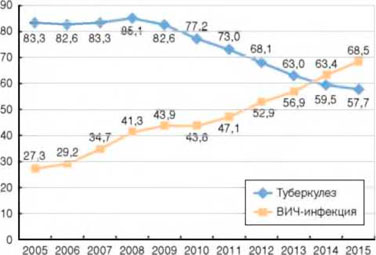
Рисунок 2. Заболеваемость туберкулезом и ВИЧ-инфекцией (на 100 тыс. населения)
Показатель смертности от туберкулеза в 2015 г. по сравнению с 2005 г., когда отмечался пик показателя, снизился в 2,5 раза (с 22,6 до 9,2 на 100 тыс.). При этом в 2015 г. отмечался рост показателя смертности от туберкулеза в Дальневосточном ФО на 2,4% (с 16,7, до 17,1 на 100 тыс.), где ВИЧ-инфекция влияет на эпидемический процесс при туберкулезе в наименьшей степени, и еще в 12 субъектах России.
Впервые в 2015 г. смертность от ВИЧ-инфекции превысила показатель смертности от туберкулеза (рис. 3).
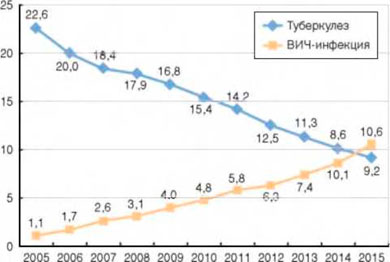
Рисунок 3. Смертность от туберкулеза и ВИЧ-инфекции (на 100 тыс. населения)
Доля туберкулеза как причины смерти в структуре смертности населения РФ от инфекционных и паразитарных болезней сокращается: 2005 г. - 82,8%; 2014 г. - 45,0%; 2015 г. - 39,2% (рис. 4). Доля туберкулеза как причины смерти в структуре смертности населения России от всех причин также сокращается: 2005 г. - 1,40%; 2014 г. - 0,77%; 2015 г. -0,71%.
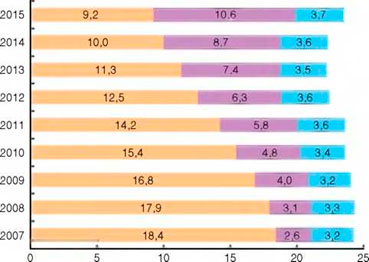
Рисунок 4. Смертность от некоторых инфекционных и паразитарных болезней в России (на 100 тыс. населения): с Крымским ФО с 2015 г.
Одновременно в структуре смертности населения России от инфекционных и паразитарных болезней растет доля умерших от ВИЧ-инфекции как причины смерти: 2005 г. - 3,9%; 2014 г. - 39,1%; 2015 г. - 45,2%. В структуре смертности населения России от всех причин доля ВИЧ-инфекции также увеличивается: 2005 г. - 0,07%; 2014 г. - 0,66%; 2015 г. - 0,81%.
ВИЧ-инфекция в молодом трудоспособном возрасте (18-44 года) выходит на одно из первых мест в структуре смертности населения России (рис. 5). От ВИЧ-инфекции (2015 г.) в возрасте 18-44 года умирает больше (6,9%), чем от заболеваний органов дыхания (4,0%) и нервной системы (1,9%), ишемической болезни сердца (5,4%), цереброваскулярных болезней (2,9%), туберкулеза (3,1%). Женщины от ВИЧ-инфекции в данном возрасте умирают чаще (8,4%), чем от заболеваний органов дыхания (4,3%), ишемической болезни сердца (3,7%), цереброваскулярных болезней (3,6%), болезней нервной системы (2,4%), туберкулеза (2,8%). Мужчины от ВИЧ-инфекции умирают чаще (6,4%), чем от злокачественных новообразований (4,5%), ишемической болезни сердца (6,0%), цереброваскулярных болезней (2,7%), болезней органов дыхания (3,9%) и нервной системы (1,7%), туберкулеза (3,2%).
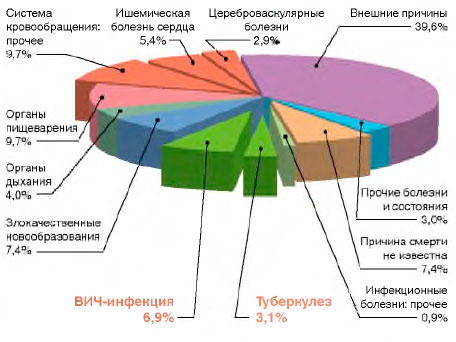
Рисунок 5. Структура смертности в России (2015 г.) населения молодого трудоспособного возраста (18-44 года)
Наблюдается рост общей летальности состоявших на учете пациентов с туберкулезом: 2012 г. - 11,6%; 2013 г. - 12,0%; 2014 г. - 12,5%; 2015 г. - 12,9%. При этом в структуре летальности сокращается доля пациентов, причиной смерти которых был туберкулез: 2012 г. - 49,2%; 2013 г. - 46,4%; 2014 г. - 42,7%; 2015 г. -39,1%.
В 2015 г. в смертность от ВИЧ-инфекции включали также пациентов с удовлетворительными показателями иммунитета на фоне ВИЧ-инфекции, когда число клеток CD4 было больше 350 и даже больше 500 в 1 мл крови, если у пациента был активный туберкулезный процесс. Отсюда такие быстрые темпы роста смертности от ВИЧ-инфекции. Умерло лиц с сочетанием ВИЧ-инфекции и туберкулеза в 2015 г. 9167 человек, в том числе при поздних стадиях ВИЧ-инфекции - 7394 человека, то есть на 1773 меньше.
В 8 субъектах России в 2015 г. пациенты с туберкулезом умерли от ВИЧ-инфекции на поздних стадиях в большем числе случаев, чем регистрировалась смерть от туберкулеза по Росстату.
В 2015 г. по сравнению с 2014 г. смертность от туберкулеза и от туберкулеза, зарегистрированного как смерть от ВИЧ-инфекции на поздних стадиях, снизилась на 2,7% (с 14,7 до 14,3 на 100 тыс. населения). При этом отмечается рост показателя в Сибирском ФО (+6,0%) и в 24 субъектах Российской Федерации.
Распространенность сочетания туберкулеза и ВИЧ-инфекции ежегодно растет: 2009 г. - 10,2; 2013 г. - 17,5; 2015 г. - 19,7 на 100 тыс. населения. Среди пациентов с туберкулезом, состоявших на учете в противотуберкулезных диспансерах на окончание 2015 г., 15,2% имели ВИЧ-инфекцию (2009 г. - 5,5%; 2014 г. - 12,7%).
Вследствие низкой летальности состоявших на учете пациентов с ВИЧ-инфекцией (2015 г. - 3,8%), которая существенно меньше летальности пациентов с туберкулезом (12,9%), показатель распространенности ВИЧ-инфекции растет быстрыми темпами и начиная с 2008 г. превышает показатель распространенности туберкулеза (рис. 6).
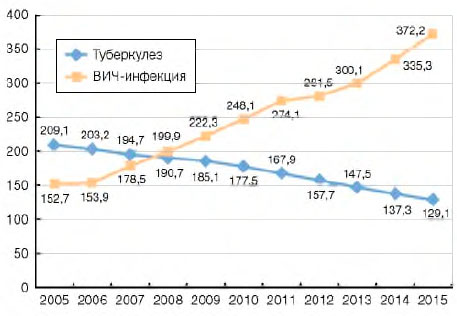
Рисунок 6. Распространенность туберкулеза и ВИЧ-инфекции на окончание года (на 100 тыс. населения)
На конец 2015 г. показатель распространенности туберкулеза среди пациентов с ВИЧ-инфекцией больше, чем в среднем по России в 41 раз (соответственно 5283,7 на 100 тыс. пациентов с ВИЧ-инфекцией и 129,1 на 100 тыс. населения в среднем по России).
Учитывая, что число больных ВИЧ-инфекцией ежегодно увеличивается, а при поздних ее стадиях заболеваемость туберкулезом высока, можно ожидать, что ВИЧ-инфекция не позволит в перспективе существенно снизить показатели заболеваемости и распространенности туберкулеза.
К 2020 г. ВИЧ-инфекция будет у 25% и более впервые выявленных пациентов с туберкулезом. Смертность от туберкулеза, по данным Росстата, будет уменьшаться, а от ВИЧ-инфекции - расти. К 2020 г. в структуре смертности больных ВИЧ-инфекцией причиной смерти до 60% будет туберкулез. А среди умерших пациентов с туберкулезом причиной смерти будет регистрироваться смерть от ВИЧ-инфекции в 1,5 раза чаще, чем смерть от туберкулеза.
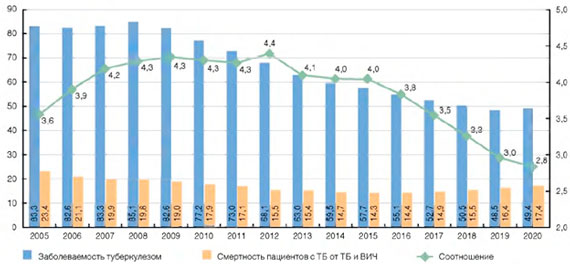
Рисунок 7. Прогноз показателей по туберкулезу в Российской Федерации (на 100 тыс. населения)
Среди состоящих на учете в противотуберкулезных диспансерах на окончание 2015 г. пациентов с туберкулезом больше всего пациентов с сочетанием туберкулеза и ВИЧ-инфекции в следующих субъектах Российской Федерации: Волгоградская, Иркутская, Кемеровская, Ленинградская, Московская, Новосибирская, Оренбургская, Самарская, Свердловская, Тюменская и Челябинская области, Республика Башкортостан, Ханты-Мансийский автономный округ, Алтайский, Красноярский и Пермский края, Москва и Санкт-Петербург. В этих 18 субъектах России состоят на учете 21142 пациента с сочетанной патологией - 73,4% от всех пациентов с коинфекцией, зарегистрированных в России (28821 человек).
За последние годы изменились пути передачи ВИЧ-инфекции, на первый план выходит половой гетеросексуальный путь. Парентеральное введение наркотиков как причина заражения ВИЧ сокращается после преобладания этого пути передачи во второй половине девяностых годов прошлого века и начале двухтысячных годов.
Одной из черт патогенеза ВИЧ-инфекции является гибель CD4 + Т-хелперов, концентрация которых медленно, но неуклонно снижается. У инфицированных ВИЧ CD4 + лейкоциты снижаются тогда, когда вирус прогрессирует. Низкий уровень клеток CD4 + значит, что у пациента снижен иммунитет. Синдром приобретенного иммунодефицита (СПИД) является терминальной стадией ВИЧ-инфекции и развивается у большинства пациентов при снижении числа CD4 + Т-лимфоцитов крови ниже 200 клеток/мл. СПИД - это комплекс вторичных заболеваний (B20-B24), развивающихся у инфицированных ВИЧ в процессе существенного снижения иммунитета, проявляющихся конкретными болезнями, в том числе туберкулезом.
Учитывая вышесказанное и неблагоприятную ситуацию по ВИЧ-инфекции, необходимо менять все разделы работы, прежде всего улучшить профилактику туберкулеза среди контингентов центров СПИДа. Наибольшее внимание необходимо уделить совместной работе противотуберкулезных медицинских организаций и центров СПИДа в субъектах Уральского, Сибирского, Приволжского и Крымского ФО.
Практически все впервые выявленные пациенты с туберкулезом (2014 г. - 95,2%; 2015 г. - 95,4%) и большая часть пациентов (2014 г. - 84,1%; 2015 г. - 84,3%), которые наблюдались в противотуберкулезной службе с активным туберкулезом на окончание года, были обследованы на антитела к ВИЧ (рис. 8).
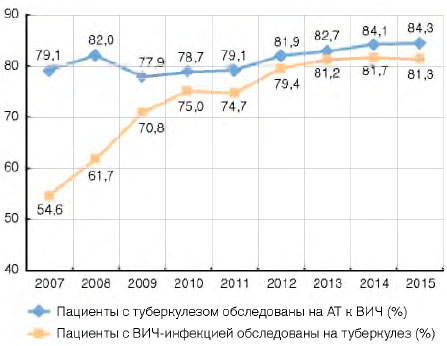
Рисунок 8. Обследование пациентов с ВИЧ-инфекцией на туберкулез и пациентов с туберкулезом на ВИЧ в России (проценты)
При этом надо отметить - пациенты, имеющие туберкулез, не подлежат обязательному медицинскому освидетельствованию на наличие ВИЧ-инфекции. Медицинское освидетельствование пациентов при подозрении на туберкулез и с установленным диагнозом туберкулеза в медицинских организациях должно проводиться добровольно при наличии информированного добровольного согласия на медицинское вмешательство освидетельствуемого лица или его законного представителя.
Несмотря на то что охват обследованиями на туберкулез среди пациентов с ВИЧ-инфекцией, состоящих на учете в центрах СПИДа, растет (2007 г. - 54,6%; 2014 г. - 81,7%; 2015 г. - 81,3%), можно констатировать: не выполняются федеральные нормативные документы[3], в соответствии с которыми пациенты с ВИЧ-инфекцией должны осматриваться на туберкулез 2 раза в год.
С помощью лучевого метода в 2015 г. осмотрено 80,9% ВИЧ-позитивных лиц (2014 г. - 80,6%), метода микроскопии мокроты - 11,9% (2014 г. - 12,3%), метода посева мокроты - 6,3% (2014 г. - 5,5%), метода ПЦР - 2,9% (2014 г. - 2,0%), морфологического метода - 0,8% (2014 г. - 1,0%).
В 2015 г. существенно выросла доля пациентов с ВИЧ-инфекцией, которым проводилась химиопрофилактика туберкулеза (ХП): среди впервые вставших на учет - в 31,1% случаев (2014 г. - 7,7%); в контингентах пациентов, состоящих на учете, - в 14,3% случаев (2014 г. - 5,3%) (рис. 9).
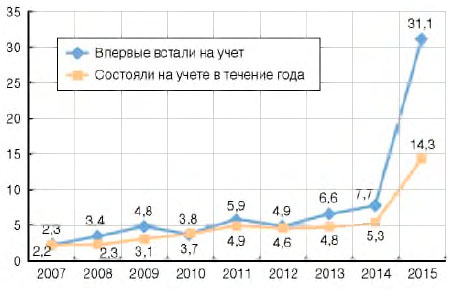
Рисунок 9. Химиопрофилактика туберкулеза инфицированных ВИЧ в России (проценты) среди лиц с ВИЧ-инфекцией
Значение имеет качество проведения ХП. Стадия заболевания или ее классификация определяет стратегию проведения ХП лицам с ВИЧ-инфекцией[4]. ХП назначается пациентам со сниженным иммунитетом при регистрации клеток CD4 менее 350 в 1 мкл. Лучшие результаты по снижению риска развития туберкулеза у больных ВИЧ-инфекцией отмечаются при одновременном приеме противотуберкулезных и антиретровирусных препаратов.
Эффективность противотуберкулезной ХП у пациентов с ВИЧ-инфекцией доказана в рандомизированных контролируемых исследованиях, в том числе в России. В Свердловской области[5] рассчитана экономическая эффективность ХП: 1 рубль, вложенный в полноценно проведенный курс ХП, экономит 220 руб., положенных для лечения туберкулеза у пациентов этой категории. Ни один пациент с ВИЧ-инфекцией, получивший полноценный курс ХП, туберкулезом в 2004-2010 гг. не заболел. Удалось к 2010 г. снизить у указанных контингентов вероятность заболевания туберкулезом в 5,8 раза и смертности от туберкулеза - в 10,6 раза.
Основным критерием эффективности ХП является отсутствие случаев развития активного туберкулеза у лиц, получивших ее, в течение двух последующих лет. О качестве проведения ХП в 2015 г. будем судить в 2016-2017 гг. по показателям заболеваемости туберкулезом контингентов центров СПИДа.
Другая важнейшая проблема профилактики туберкулеза - предотвращение заболеваемости туберкулезом среди детей с ВИЧ-инфекцией. Заболеваемость туберкулезом ВИЧ-позитивных детей в возрасте 0-14 лет (рис. 1) больше среднего показателя по России (постоянное население) в 58 раз (соответственно 683,9 на 100 тыс. пациентов с ВИЧ-инфекцией и 11,8 на 100 тыс. детей в среднем по России); детей в возрасте 15-17 лет - больше в 30 раз (соответственно 773,5 на 100 тыс. пациентов с ВИЧ-инфекцией и 25,5 на 100 тыс. детей в среднем по России).
Из 9532 детей с ВИЧ-инфекцией в возрасте 0-17 лет (на окончание 2015 г.) родились от матерей с ВИЧ-инфекцией 8794 (92,3%) ребенка.
Приказом по Свердловской области (2004 г.) было обеспечено проведение иммунизации детей, рожденных от матерей с ВИЧ-инфекцией или сомнительным результатом иммуноблота на ВИЧ, против туберкулеза вакциной БЦЖ-М в роддоме после принятия комиссионного решения о вакцинации. Через три года после начала действия приказа был проведен эпидемиологический анализ сплошным методом результатов[6]. Получены данные об уменьшении инфицированности МВТ и заболеваемости туберкулезом у детей, рожденных от матерей с ВИЧ-инфекцией.
Положительный опыт, полученный в Свердловской области, позволил убрать ВИЧ-инфекцию у матери из противопоказаний к проведению прививок БЦЖ-М новорожденному в роддоме[7].
На окончание 2015 г. в России от матерей с ВИЧ-инфекцией родилось 145287 детей. От матерей с ВИЧ-инфекцией в 2013-2015 гг. родилось 0,8% детей от числа всех родившихся живыми в роддомах России. Наиболее часто ВИЧ-инфекцию имели родившие в 2015 г. женщины в Иркутской (2,4%), Новосибирской (2,3%), Самарской (2,1%) и Свердловской (2,5%) областях. Родили детей 43% женщин, инфицированных ВИЧ. ВИЧ-инфекция в последующем подтверждена у рожденных матерями с ВИЧ-инфекцией детей: 2009 г. - в 6,7%; 2014 г. - в 6,2%; 2015 г. - в 6,1% случаев.
Тем не менее часть детей, родившихся от матерей с ВИЧ-инфекцией, вакциной БЦЖ в роддоме до сих пор не прививается. Национальный календарь профилактических прививок в полном объеме не выполняется, сокращается доля детей, привитых вакциной БЦЖ в роддомах России: 2005 г. - 89,1%; 2014 г. - 85,5%; 2015 г. - 84,6%.
Заключение
Эпидемическая ситуация по туберкулезу и ВИЧ-инфекции требует направить усилия на решение следующих проблем:
- совместно со специалистами центров СПИДа разобраться с кодированием случаев смерти при наличии туберкулеза у пациентов с ВИЧ-инфекцией;
- усилить меры профилактики ВИЧ-инфекции среди детей и профилактики туберкулеза среди пациентов с ВИЧ-инфекцией, состоящих на учете в центрах СПИДа;
- усовершенствовать нормативные правовые акты в сфере противодействия распространению ВИЧ-инфекции и туберкулеза среди ВИЧ-позитивных лиц в Российской Федерации;
- организовать мониторинг состояния заболеваемости туберкулезом больных ВИЧ-инфекцией в Российской Федерации, а также мероприятий, направленных на предотвращение распространения туберкулеза среди ВИЧ-позитивных лиц, на основании новых форм федерального статистического наблюдения и создания реестра/регистра пациентов с туберкулезом и ВИЧ-инфекцией;
- обеспечить рациональное использование противотуберкулезных препаратов для проведения химиопрофилактики туберкулеза у лиц, живущих с ВИЧ;
- обеспечить квалифицированную диагностику и контролируемое лечение туберкулеза у больных ВИЧ-инфекцией на всех этапах диспансерного наблюдения.
Читайте также:


