Как ухаживать за человеком который болен туберкулезом

Туберкулез – инфекционное заболевание, сопровождающееся поражением легких, а иногда и других жизненно важных органов. К сожалению, современная медицина не в состоянии полностью избавить от этого недуга. Дезинфекция при туберкулезе должна проводиться не менее чем один раз в неделю во всей квартире, в очаге инфекции – каждый день.
Туберкулез – инфекционное заболевание, сопровождающееся поражением легких, а иногда и других жизненно важных органов. К сожалению, современная медицина не в состоянии полностью избавить от этого недуга. Больной вынужден всю жизнь принимать препараты от туберкулеза, которые лишь устраняют его симптомы. Болезнь очень опасна, так как передается воздушно-капельным путем.
• находясь в одном помещении с больным и не проводя никаких методов обеззараживания;
• пользуясь посудой больного;
• пользуясь постельным бельем, одеждой или полотенцем больного.
При открытой форме туберкулеза человек становится на диспансерный учет. Пока болезнь не перейдет в закрытую форму, он не покидает квартиры или стационара. Кроме больного, в жилище могут находиться здоровые члены семьи. Чтобы они не заразились, следует проводить обеззараживание помещения. Дезинфекция при туберкулезе должна проводиться не менее чем один раз в неделю во всей квартире, в очаге инфекции – каждый день.
Общие принципы дезинфекции
Существуют определенные режимы дезинфекции.
Если больной находится в изоляторе, сотрудники больницы проводят противотуберкулезную обработку помещения или объясняют, как это сделать самостоятельно.
Пациента необходимыми средствами:
• дезинфицированным постельным бельем;
• растворами для дезинфекции;
Когда больной лечится дома, в очаге туберкулеза текущую дезинфекцию проводит он сам или члены его семьи. Первое, с чего следует начать, – это изоляция. Особенно она необходима, когда в доме есть маленькие дети:
• у больного должна быть собственная комната. За неимением таковой, инфицированному туберкулезом человеку необходимо выделить отдельную кровать, тумбочку или шкаф для одежды, стол, посуду, плевательницы и другие вещи индивидуального пользования;
• отгородить часть комнаты шторой из легко моющейся водоотталкивающей ткани. Посуда и плевательницы больного моются отдельно;
• вещи также стираются отдельно;
• возможно, будет необходим небольшой ремонт, а именно замена обычных обоев на моющиеся, покраска стен;
• из очага инфекции следует убрать ковры и любые другие предметы, собирающие пыль;
• на мебель нужно надеть специальные чехлы из легко моющейся ткани.
Проводится не менее чем два раза в год при туберкулезе открытой формы и всегда после смены больным места жительства и работы. Для дезинфекции посуды понадобится отдельный умывальник. Если его нет, целесообразно использовать таз. Вода после мытья должна выливаться в туалет. Кроме этого, заключительная дезинфекция при туберкулезе имеет другие правила:
• пол нужно вымыть с раствором хлорной извести или соды;
• мебель обрабатывают щетками, смоченными в растворе хлорной извести;
• стены обрабатываются путем орошения раствором хлорной извести на высоту 1,5 метра;
• плевательницы. Содержимое заливается раствором ДГТСК или хлора, затем жидкость сливается в унитаз, сама плевательница окунается в соляную кислоту и лежит там 30 минут, затем кипятится;
• одежда стирается в режиме кипячения с обычным порошком или складывается в мешки и сжигается;
• посуда. Остатки пищи обрабатываются раствором гипохлорита кальция и сливаются в унитаз. Тарелки, ложки чашки на полчаса окунаются в раствор хлорки, затем кипятятся.
Какими средствами нужно пользоваться?
Самыми распространенными средствами для проведения дезинфекции при туберкулезе являются:
2. Гипохлорит кальция технический – порошкообразное вещество белого цвета с резким запахом. Его нужно разбавить водой, чтобы получить дезинфицирующий раствор.
• заключительная дезинфекция в очагах туберкулеза не проводится в помещении, где есть люди, а тем более дети. Это объясняется тем, что средства дезинфекции при туберкулезе с хлором могут вызывать аллергию и даже обжечь дыхательные органы. Потому во время обработки квартиры ее жильцы должны выходить на свежий воздух или хотя бы на балкон;
• проведение дезинфекции в очаге заражения обязательно должно проводиться человеком, одетым в специальную форму, которая состоит из халата, колпака, перчаток, защитной маски.
Указанные средства обычно применяются следующим образом:
1. При обработке стен 0,2% раствор хлора (2 мг на 1 литр воды) помещается в распылитель, затем брызгается на стены.
2. Для обработки мебели следует приготовить 1% раствор хлорной извести (10 мг на 1 литр воды) или 3% (30 мг на 1 литр воды) раствор ДТСГК. Следует помнить, что эти два средства не подойдут для мягкой мебели.
3. Для ежедневной уборки подойдет раствор соды в соотношении 100 мг на 10 литров.
4. Для обработки посуды следует использовать раствор хлора 5%, горячий 2% раствор соды.
Кроме вышеуказанных веществ, эффективны следующие методы:
2. Сжигание мусора.
3. Влажная уборка.
4. Проветривание помещений.
5. Изоляция больных от здоровых членов семьи.
6. Борьба с насекомыми.
Последний пункт очень важен, так как мухи, постельные клопы и тараканы могут быть переносчиками болезни. Для устранения насекомых подойдет Дихлофос или другие, более эффективные средства.
Где бы ни находился больной, он, его члены семьи или санитары должны следить за гигиеной помещения:
• влажная уборка в очаге заражения проводится не менее чем один раз в день. Для мытья пола и протирания мебели, как правило, используется раствор соды;
• не менее одного раза в год хлоркой обрабатываются мебель, стены и посуда;
• проветривание помещения нужно проводить как можно чаще. В жаркую погоду окна должны быть открыты все время, на них желательно установить антимоскитные сетки. Проветривание проводят сразу после мытья пола, оно должно длиться 40-60 минут;
• одежда больного должна меняться и стираться как можно чаще. Человек, выполняющий эти действия (если это не сам больной), должен носить марлевую повязку.
Игнорируя последний пункт, здоровый человек рискует заразиться.
Какие меры принять, если заболевание произошло в рабочем коллективе?
Так как болезнь очень заразна и нередко заканчивается летальным исходом, больные не имеют права работать в медучреждениях и детских садах, да и в другие места их не берут. В зависимости от тяжести заболевания, людям предусмотрены льготы и небольшие пособия по инвалидности.
Если случилось так, что случай заболевания произошел в рабочем коллективе, то необходимы следующие действия:
1. В первую очередь руководитель должен позаботиться об отправке подчиненного на больничный отпуск или его отстранении от работы.
После того как человек уходит, его рабочее место обрабатывается средствами с содержанием хлора.
2. Шкафчик с вещами протирается раствором хлора, а сами вещи складываются в мешок и либо выкидываются, либо отдаются больному.
3. Если у рабочего была форма, она кипятится в растворе хлора или соды, затем ее можно передать новому сотруднику. Пред надеванием спецовка тщательно проглаживается утюгом с двух сторон. Но лучше ее сжечь.
В зависимости от характера работы требуются дополнительные меры:
• проверка других рабочих на наличие болезни;
• отстранение и их от работы в случае необходимости;
• дезинфекция всех помещений, где часто находился больной, и вещей, с которыми он контактировал.
Если местом работы были: школа, детский сад или другие учреждения с детьми, то их закрывают на карантин.
Если описанные правила были проигнорированы, то возможны негативные последствия:
1. Риск заражения всех членов коллектива повысится. Если меры дезинфекции не были проведены, руководству грозит серьезный штраф, а халатному работнику, не выполнившему дизинфекцию, – увольнение.
При условии, что есть доказательства обвинения.
2. Когда бездействие повторилось неоднократно, и в результате кто-то заболел туберкулезом, потерпевший имеет право подать в суд.
3. Если это произошло в детском саду, и туберкулезом заразился ребенок, то заведующего могут привлечь к уголовной ответственности. В случае если распространитель болезни (няня, воспитательница) скрывал наличие болезни, то заведующий не привлекается к ответственности.
Правда, у пострадавших обязательно должны быть доказательства причин заражения:
• не была проведена обработка помещений (фото, видео);
• распространителя болезни вовремя не отстранили (документы, фото, видео) и т.д.
Говоря о дезинфекции при туберкулезе, важно понимать, что от качественного ее проведения зависит не только здоровье человека, но и предупреждение эпидемии заболевания, а значит, и спасение многих жизней.

Туберкулёз — очень древняя болезнь. Лёгочная чахотка была известна ещё в древнем Вавилоне. Более того, наши предки подозревали, что она заразна, ещё до того, как человечество узнало об инфекциях. Так, в вавилонском кодексе законов Хаммурапи, датированном 1750-м годом до н. э., мужчина имел право развестись, если у жены были признаки лёгочного туберкулёза. В других странах власти просили сообщать о подобных случаях, чтобы держать болезнь под контролем. В то время туберкулёз поражал преимущественно бедняков. Сегодня в группе риска не только представители низших социальных слоёв.
Заболеть может и вполне здоровый человек, если у него по какой-то причине ослаблен иммунитет. Учитывая, как увеличился темп жизни, и количество стрессов, которым мы подвергаемся ежедневно, заболеть при условии заражения всё так же легко.
Можно ли обнаружить туберкулёз?
Существует множество форм туберкулёза. Врачи разделяют их по течению, локализации, изменениям, которые происходят в организме, и множеству других факторов. Несмотря на такое разнообразие вариаций, обнаружить его невероятно сложно. От заражения до заболевания может пройти не один десяток лет. И в этом его главная опасность, предупредила фтизиатр.
Даже кровохаркание — не надёжный симптом и может быть признаком онкологического заболевания, предупредила врач.

Единственный способ вовремя обнаружить туберкулёз, а значит, быстрее его вылечить, по словам доктора, — один раз в два года проходить осмотр. Чаще, если человек находится в группе риска.
Если при флюорографическом осмотре у рентгенолога возникает подозрение на туберкулёз, он направляет пациента к фтизиатру, который сможет поставить окончательный диагноз после комплексного обследования.
Диагностика заболевания
Настоящим прорывом в области диагностики туберкулёза стала так называемая ПЦР* диагностика. Методика позволяет в течение нескольких дней, а иногда и часов выявить малейшие фрагменты микробактерии туберкулёза в предоставленном анализе. Раньше медикам приходилось выращивать культуру в пробирке три месяца.
Появляются и новые лекарства.
По её словам, в 2012 году впервые с 1966 года, Всемирная организация здравоохранения (ВОЗ) зарегистрировала новый противотуберкулёзный препарат. Год спустя в списки попало ещё одно лекарство.
Как лечат заболевание?
Если после комплексного обследования диагноз подтвердился, человека направляют на лечение в диспансер.
Особое внимание специалисты уделяют детям и людям с пониженным иммунитетом, проводя профилактическое лечение. По словам доктора, избавиться от болезни можно, однако процесс занимает довольно продолжительный отрезок времени.

Как защитить себя от туберкулёза?
В России, чтобы снизить риск развития туберкулёза, проводится общая вакцинация. Первый укол малышу делают сразу после его рождения. Когда ребёнок достигает семилетнего возраста, процедуру выполняют повторно. Впрочем, эти меры лишь снижают риск, но не способны защитить от туберкулёза на 100%.
И хотя гарантированно обезопасить себя от туберкулёза невозможно, есть способ снизить риск. Фтизиатр посоветовала вести здоровый образ жизни, регулярно питаться, стараться избегать стрессов и сильно кашляющих людей и один раз в два года проходить флюорографию.
*Полимеразная цепная реакция (ПЦР) — экспериментальный метод молекулярной биологии, позволяющий добиться значительного увеличения малых концентраций определённых фрагментов нуклеиновой кислоты (ДНК) в биологическом материале (пробе).
**БЦЖ — противотуберкулёзная вакцина из ослабленной живой, часто коровьей, туберкулёзной палочки. Не представляет опасности для человека, так как её выращивают в искусственной среде.
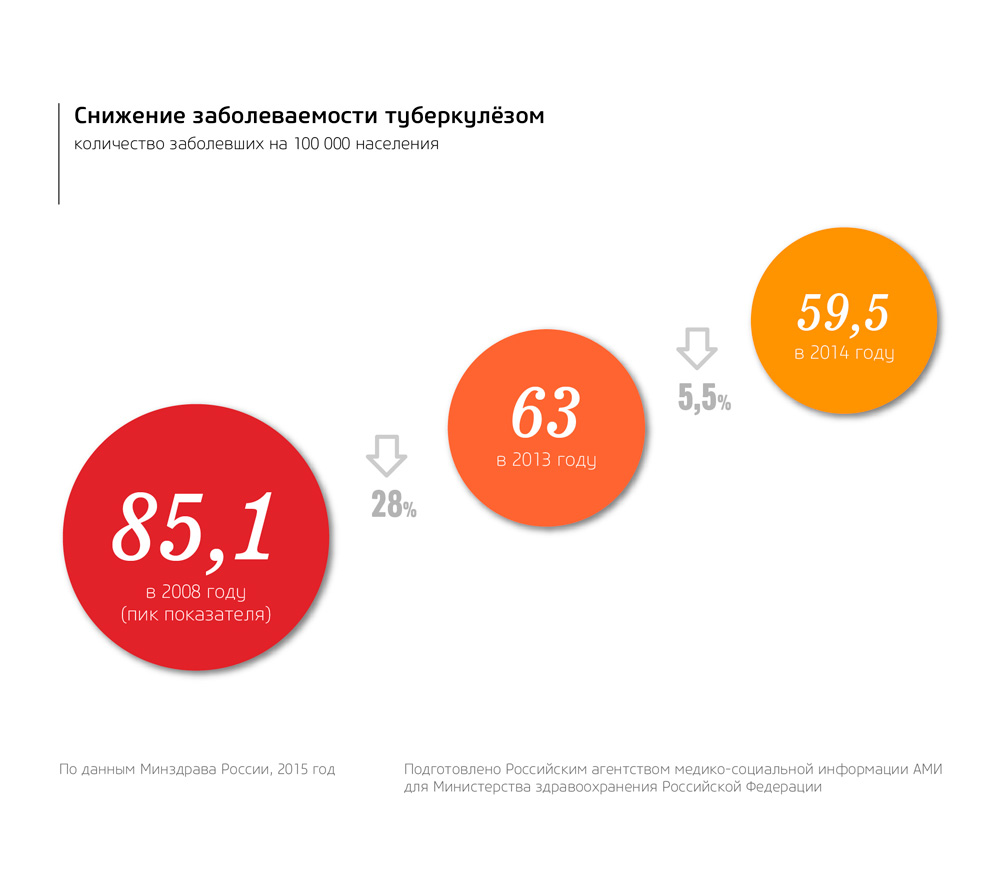
Туберкулез – основная причина смерти среди инфекционных заболеваний. По данным ВОЗ в мире ежегодно регистрируется 10 млн случаев заболевания. Около 2 млн больных туберкулезом погибают, не получая необходимого лечения. Подавляющее большинство людей, заболевших туберкулезом, проживает в странах с низким уровнем жизни, дохода и здравоохранения. 80% случаев туберкуле за регистрируется в 22 странах мира, в которые входит и Россия. Остальные 197 стран практически свободны от него.
В 2014 году Ассамблея ООН провозгласила декларативную цель – искоренить туберкулез до 2035 года. Цель направлена на то, чтобы уменьшить количество новых случаев туберкулеза на 90% и создать такие условия, при которых ни одна семья не несла бы катастрофических расходов на лечение болезни. Победить туберкулез человечество планировало еще в прошлом веке: в середине XX века были изобретены эффективные противотуберкулезные препараты и иллюзорно казалось, что искоренить туберкулез на планете – дело двух-трех десятилетий. Однако все пошло не по оптимистичному сценарию.
Дело в том, что микобактерия туберкулеза ( Mycobactérium tuberculósis ) способна мутировать в неблагоприятных для нее условиях. Она хорошо приспосабливается к факторам внешнего воздействия, в том числе и к лекарственным препаратам при их неправильном применении. Все больше людей на планете заболевает туберкулезом с множественной лекарственной устойчивостью микобактерий. По данным ВОЗ, Россия входит в число 27 стран с наибольшим количеством больных лекарственно-устойчивым туберкулезом. Больше таких пациентов проживает только в Китае и Индии.
По объему и характеру поражения различают два основных вида туберкулеза – легочный и внелегочный. Микобактерия туберкулеза может поражать не только легкие и бронхи, но и кости, суставы, кишечник, лимфоузлы, оболочки головного мозга и другие органы. Эпидемическую опасность представляет больной туберкулезом, в мокроте которого находятся микобактерии, особенно если он еще не знает о своем заболевании и не получает лечение. При закрытой форме, когда микобактерия туберкулеза не выявляется в анализах мокроты, риск передачи инфекции от больного практически отсутствует (при контакте с такими пациентами необязательно носить респиратор).
Всего выделяют четыре классических пути передачи туберкулеза: аэрогенный (воздушно-капельный и воздушно-пылевой), алиментарный, через пищеварительный тракт (например, через инфицированное молоко или мясо больного животного), контактный (через конъюнктиву и поврежденную кожу) и вертикальный (от матери к плоду).
Аэрогенный путь передачи возможен при кашле, чихании, громком пении, когда микобактерии попадают в воздух внутри капель распыляемого пациентом инфицированного аэрозоля. Затем микобактерии, которые содержатся в этих каплях, с потоком воздуха попадают в организм здорового человека. Но это не значит, что человек обязательно заболеет. Чаще всего слаженная работа иммунной системы не позволяет микобактерии внедриться в организм. И даже если это происходит, она вызывает минимальное местное воспаление, которое не переходит в заболевание. Так формируется состояние, которое мы называем латентная туберкулезная инфекция.
Заражение через книгу, на которую мог чихнуть человек с туберкулезом, – это больше из области мифов. Даже если в книге сохранилась жизнеспособная микобактерия, она вряд ли сможет проникнуть в глубокие отделы легких другого человека.
Самый серьезный случай передачи туберкулеза через алиментарный путь произошел в немецком городе Любеке в 1930 году, в эру до появления противотуберкулезных препаратов. В те времена вакцину БЦЖ ( Bacillus Calmette-Guérin , вакцина от туберкулеза) вводили перорально в виде капель. При плановой вакцинации 240 новорожденным по ошибке вместо БЦЖ была введена вирулентная культура микобактерии туберкулеза. Вследствие заражения заболели все дети, 77 из них умерли от туберкулеза. Некоторые дети клинически оставались здоровыми, однако длительный период наблюдения показал, что все они перенесли туберкулез. Через несколько лет у детей стали выявлять крупные кальцинаты (скопления солей кальция) в брюшных лимфатических узлах, которые указывали на перенесенный туберкулез.
Сейчас заразиться туберкулезом через вакцину практически невозможно: живая ослабленная микобактерия искусственно выделенного штамма БЦЖ, которая используется для создания вакцины, практически утратила вирулентность для человека.
В настоящий момент вакцина от туберкулеза выпускается во флаконах темного стекла в виде порошка, который перед введением необходимо развести растворителем. Внешний вид флакона и процедура подготовки вакцины, условия хранения сводят к минимуму вероятность перепутать ее с другими препаратами.
Контактный и вертикальный пути заражения туберкулезом на практике встречаются крайне редко. Например, в медицинской литературе описаны случаи, когда патологоанатом, вскрывая труп умершего от туберкулеза человека, поранил кожу, впоследствии у него развился туберкулез кожи на месте пореза. Чтобы произошел вертикальный путь заражения, плацента матери должна быть поражена туберкулезом, а этот орган эволюционно хорошо защищен от проникновения инфекций.
По мнению экспертов ВОЗ примерно треть населения планеты инфицированы микобактерией туберкулеза, то есть имеют латентную туберкулезную инфекцию. Латентная туберкулезная инфекция (ЛТИ) определяется как состояние стойкого иммунного ответа на попавшие ранее в организм микобактерии туберкулеза. Люди с латентной туберкулезной инфекции не заразны, но у них имеется повышенный риск развития активной формы туберкулеза.
Иногда при рентгенологическом обследовании у человека с ЛТИ находят мелкие кальцинаты в легких и внутригрудных лимфатических узлах. Однако чаще эти изменения настолько минимальны, что не проявляются ни клинически, ни рентгенологически. ЛТИ выявляют с помощью иммунологических тестов, к которым относятся реакция Манту, Диаскинтест и тесты на высвобождение интерферона гамма (IGRA-тесты).
ВОЗ рекомендует проводить обследование на наличие латентной туберкулезной инфекции людям, относящимся к группе риска: людям ВИЧ-инфекцией, людям, контактировавшим с больными туберкулезом, пациентам на диализе, пациентам, готовящимся к трансплантации органов, а также пациентам с силикозом. В этой ситуации активацию латентного туберкулеза можно предотвратить при помощи химиопрофилактики противотуберкулезными препаратами.
Кроме кашля у человека может быть потливость, особенно ночью, слабость, а также температура, которая поднимается преимущественно к вечеру и редко достигает 38°C. Нельзя сказать, что больной туберкулезом очень хорошо себя чувствует, но у него сохраняется работоспособность, и он может с заболеванием длительно ходить на работу. Понять, что эти симптомы являются именно признаками туберкулеза, не совсем легко, так как они часто присутствуют и при других заболеваниях.
Самый заразный пациент – это человек, который еще не знает о своем заболевании. Он болен, но пока не ведает, что представляет опасность для окружающих, соответственно, не принимает необходимых мер по предотвращению заболевания.
В нашей стране для выявления туберкулеза до клинических проявлений проводят всем взрослым и подросткам, начиная с 15 лет, флюорографическое обследование не реже одного раза в два года. Людям с повышенным риском заболевания чаще. Для детей и подростков скрининг на туберкулез проводится раз в год с использованием иммунологических тестов: реакция Манту до 8 лет, после – Диаскинтест.
БЦЖ (вакцина от туберкулеза) – это вторая вакцина, которую получает человек, после вакцины от гепатита В. Как правило, ее проводят на 3-7 день жизни новорожденного. Вакцина приготовлена из ослабленных живых микобактерий искусственно выделенного штамма БЦЖ, которые практически утратили вирулентность для человека. Живые микобактерии штамма БЦЖ, размножаясь в организме привитого, приводят к развитию иммунитета к туберкулезу в среднем на 5-12 лет. Повторная вакцинация проводится в 7 лет, если ребенок не инфицирован микобактерией туберкулеза. Защита от ревакцинации значительно ниже, поэтому большинство стран отказались от нее.
Нужно сказать, что вакцина БЦЖ не способна защитить от туберкулеза на 100%. Она снижает вероятность его развития и предохраняет от тяжелых форм, таких как менингит, милиарный туберкулез, казеозная пневмония. В эру до БЦЖ у детей такие формы встречались часто.
Так как вакцина БЦЖ живая, необходимо учитывать противопоказания. Каждый год фиксируется до 4% метотводов от вакцинации БЦЖ в роддоме. Позже часть этих отводов снимают и детей прививают от туберкулеза уже после выписки из роддома. Во многих европейских странах (например, в Германии, Франции, Швейцарии) вакцинация БЦЖ отменена в связи со спокойной эпидемиологической ситуацией по туберкулезу в этих регионах и оставлена только в группах риска. Однако в России по-прежнему рекомендуется вакцинироваться от туберкулеза из-за достаточно высокого распространения заболевания в стране.
По данным ВОЗ, курение повышает риск развития туберкулеза в 2-7 раз, отрицательно влияет на эффективность противотуберкулезной терапии и способствует рецидивам туберкулеза. В настоящий момент считается, что более 20% глобальной заболеваемости туберкулезом может быть вызвано курением .
Верхние дыхательные пути становятся первым препятствием на пути проникновения микобактерии в организм. Наш респираторный тракт выстлан мерцательным эпителием (ресничками). У некурящего человека при контакте с инфицированным аэрозолем 90% микобактерий будут выведены обратно, благодаря работе этих ресничек.
Микобактерии туберкулеза могут долго сохранять свою жизнеспособность вне организма. Например, если ВИЧ попадает во внешнюю среду, он практически сразу погибает. Чтобы погибла микобактерия туберкулеза, нужно очень постараться. По сопротивляемости к различным способам дезинфекции она уступает только спорам сибирской язвы. У микобактерии туберкулеза очень сложная клеточная стенка, благодаря которой она устойчива к химическим веществам, кислотам, щелочам, спирту, фенолу, ацетону. Но она чувствительна к хлорсодержащим дезинфектантам и к ультрафиолетовому облучению. Именно поэтому важно соблюдать санитарные правила и проводить уборку в медицинских учреждениях и домах ухода в соответствии с требованиями СанПиНа.
Что способствует распространению туберкулеза, правильнее сказать микобактерий туберкулеза? Закрытые пространства, в которые не попадает солнечный свет, где невозможна достаточная рециркуляция воздуха. Когда больной туберкулезом, выделяющий микобактерии, находится в помещении, по правилам инфекционного контроля в течение часа там должно смениться 12 объемов воздуха. Если в хосписе или в доме ухода плохая вентиляция, необходимо как можно чаще проветривать помещение и установить ультрафиолетовые бактерицидные излучатели или ультрафиолетовые рециркуляторы воздуха.
Волонтерам с ВИЧ-инфекцией, сахарным диабетом, системными заболеваниями, например, такими как ревматоидный артрит, системная красная волчанка нужно поберечь свое здоровье и стараться избегать контактов с больными туберкулезом. Так как риск заболеть у них значительно выше, чем у других людей.
В некоторых хосписах медперсоналу и волонтерам запрещено носить маски из уважения к пациентам. Но если у пациента выявлена открытая форма туберкулеза, все, кто входят в палату, должны быть защищены от инфекции – нельзя подвергать их риску заражения. Врачи, персонал, особенно санитарки, волонтеры, которые имеют частый контакт с пациентом, должны надевать респираторы.
Желательно, чтобы кашляющий пациент носил хирургическую маску – она блокирует распространение инфекционного аэрозоля. Маску необходимо надевать при общении со здоровыми людьми: родственниками, волонтерами, медицинским персоналом. Посещающие пациента люди должны носить респиратор, чтобы обезопасить себя от заражения туберкулезом. Маску рекомендуется менять не реже раза в день.
Важно отметить, что на фоне адекватно подобранной противотуберкулезной терапии больной туберкулезом быстро становится незаразным: иногда к концу первой недели терапии и в подавляющем большинстве случаев к концу первого месяца лечения.
ГБУЗ ПК "Городская клиническая поликлиника №2"
ТУБЕРКУЛЕЗ – заразное заболевание, вызываемое микобактериями.
Источником заражения является больной открытой формой туберкулеза – бацилловыделитель.
Кто может заразиться туберкулезом?
Заразиться туберкулезом может каждый, но наибольшему риску заражения и заболевания туберкулезом подвергаются люди, находящиеся в семейном контакте с бацилловыделителем. Очень восприимчивы к туберкулезной инфекции дети.
Вы можете заразиться туберкулезом:
- вдыхая зараженный воздух или с пылью
- при использовании вещей и предметов больного: книг, посуды, одежды и т.д
Больной туберкулезом легких, выделяющий микобактерии
должен:
- носить маску
- при кашле и чихании прикрывать рот и нос платком или тыльной стороной левой кисти
- пользоваться отдельной кроватью, бельем, полотенцем, носовыми платками, посудой
не должен:
- целовать детей, брать их на руки, ухаживать за ними
- пользоваться общими предметами, например, общими стаканами
Каждый больной туберкулезом должен вести себя так, чтобы не быть постоянным источником заражения, то есть соблюдать правила личной гигиены.
От его культуры, дисциплинированности зависит здоровье других людей.
Что делать, если туберкулезом болен Ваш близкий
Больного открытой формой туберкулеза надо госпитализировать в стационар, его отстраняют от работы до прекращения бацилловыделения.
Если больной выехал из квартиры, был госпитализирован, а также перед возвращением родильниц из роддомов или в случае смерти больного на дому проводится заключительная дезинфекция работниками дезинфекционной станции.
Вещи больного, постельные принадлежности, ковры подвергаются камерной дезинфекции.
Для обеззараживания посуды, белья используют кипячение в 2 % растворе соды в течение 30 минут или погружение в дезинфицирующий раствор.
Дезинфицирующие средства больным выдают в тубдиспансере
Вещи больного, посуду хранить отдельно.
Мыть посуду, стирать белье больного следует тоже отдельно.
Особое внимание нужно уделить уборке квартиры:
- убрать ковры, мягкую мебель закрыть пленкой.
- проводить ежедневную влажную уборку с дезинфицирующим средством;
- проветривать помещение не реже 3 раза в день.
Члены семьи больного туберкулезом должны:
- один раз в полгода обследоваться в тубдиспансере в течение всего срока контакта с бацилловыделителем и еще один год после снятия его с эпидучета.
- получать профилактические курсы лечения противотуберкулезными препаратами.
- способствовать проведению заключительной дезинфекции.
- направлять детей в детские санаторные учреждения (ясли, сад, школа), где им также назначается профилактическое лечение.
- если в семье новорожденный, то больной туберкулезом должен быть изолирован в стационар, санаторий на 2 месяца с момента проведения противотуберкулёзной прививки ребенку или разобщается контакт с больным туберкулёзом до прекращения им бактериовыделения.
Что делать, если в семью, в квартиру прибывает больной туберкулезом – родственник, сосед, освободившийся из мест лишения свободы?
О значении флюорографических осмотров
Флюорографические осмотры – основной и пока единственный способ выявления начальных форм заболевания туберкулезом у взрослых и подростков. При флюорографическом обследовании выявляются и другие скрыто протекающие заболевания, в частности рак легкого.
Ежегодные флюорографические обследования помогают выявить туберкулез своевременно, когда он полностью излечим. Ежегодная флюорография безвредна и не влияет на состояние здоровья.
ПОМНИТЕ: Пренебрежительное отношение к флюорографии затрудняет своевременное выявление туберкулеза. У уклоняющихся от обследования выявляются запущенные формы заболевания с распадом легких, они – опасный источник заражения окружающих и, прежде всего – детей!
Значительная часть населения относится к группе повышенного риска заболевания туберкулезом. Больные хроническими заболеваниями органов дыхания, язвенной болезнью желудка и 12-перстной кишки, хроническим гастритом, сахарным диабетом – сделайте для себя ежегодную флюорографию ОБЯЗАТЕЛЬНОЙ!
Пожилые люди и подростки – риск заболеть туберкулезом у Вас достаточно высок. Проходите флюорографию регулярно!
Больные хроническим алкоголизмом, злостные курильщики! Не доводите свое здоровье до крайности, не ждите кровохарканья и легочного кровотечения, систематически обследуйтесь на флюорографе.
ПОМНИТЕ – своевременное выявление туберкулеза – гарантия его полного излечения. Все жители Пермской области, начиная с 15-летнего возраста, должны обследоваться флюорографически не реже 1 раз в год!
Будьте внимательны к себе и окружающим, туберкулез – опасная инфекция!
Более подробно о профилактике туберкулеза читайте здесь.
Читайте также:




