Как лечат туберкулез лимфатических узлов у детей
У детей туберкулез обычно начинается с появления слабости, они перестают прибавлять в весе, становятся раздражительными. Если ребенок учится в школе, то он устает от занятий больше, чем здоровые дети, делается рассеянным и нередко начинает отставать в учебе. Если ему измерять температуру, то можно отметить небольшое ее повышение (до 37,5 °С, а иногда и выше). У таких детей наблюдается также увеличение лимфатических узлов. Туберкулиновые пробы у них положительные. Все эти признаки начавшегося заболевания туберкулезом обусловливаются тем, что туберкулезные палочки, попадая в организм и оседая в лимфатических узлах, выделяют яды (токсины), которые и оказывают вредное действие на организм.
Основной формой туберкулеза у детей - является хроническая туберкулезная интоксикация. Дети часто болеют именно этой формой туберкулеза. Если внимательно следить за ребенком, вовремя уловить малозаметные вначале признаки болезни и своевременно обеспечить соответствующее лечение, организм ребенка обычно хорошо справляется с этим заболеванием.
Туберкулез бронхиальных желез у детей
У детей часто обнаруживается туберкулез бронхиальных желез. Бронхиальные железы расположены в грудной клетке в том месте, где проходят бронхи и крупные кровеносные сосуды; особенно много их у самого корня легких. Очень часто туберкулезные палочки заносятся туда током крови, в результате чего в бронхиальных железах образуются воспалительные туберкулезные очаги. При поражении бронхиальных желез заболевание проявляется в различных формах. Иногда болезнь начинается как грипп - у ребенка повышается температура, появляется кашель, причем такое состояние обычно затягивается на более продолжительный срок, чем это наблюдается при гриппе. Поэтому, если кашель не проходит и температура остается высокой, очень важно немедленно показать ребенка врачу и обследовать его на туберкулез.
Но не всегда туберкулез бронхиальных желез начинается остро. У многих детей, особенно у школьников болезнь развивается постепенно. Прежде всего, как и при хронической туберкулезной интоксикации, меняется поведение ребенка: он становится вялым, капризным устает от занятий в школе. По мере развития болезни у ребенка появляется кашель, он бледнеет, начинает худеть. Туберкулезом легких дети болеют реже, чем туберкулезом бронхиальных желез. В том месте легких, куда попадают туберкулезные палочки, развивается воспалительный процесс (туберкулезные очаги). Такое поражение легких у детей чаще всего сопровождается длительным повышением температуры.
Легочная форма туберкулеза
Легочный туберкулез у детей труднее поддается лечению, чем туберкулез бронхиальных желез. Но все же он вполне излечим. Надо только вовремя начать лечение и долго и упорно продолжать его. Только в редких случаях легочный туберкулез у детей протекает неблагоприятно и может привести к распаду тканей легкого и развитию очагов в других органах. Такое неблагоприятное течение наблюдается главным образом у маленьких детей. Вот почему детей раннего возраста надо очень тщательно оберегать от заболевания туберкулезом и укреплять их организм в случае заражения.
Проявления туберкулеза лимфатических узлов
У детей, особенно младшего возраста, туберкулез может поражать периферические лимфатические узлы, которые вследствие образовавшихся в них воспалительных очагов значительно увеличиваются в размере. Нередко эти узлы размягчаются, нагнаиваются, гной вытекает наружу, и образуются долго не заживающие свищи. При таких формах туберкулеза у детей иногда бывают и кожные поражения (скрофулодермы). Они имеют сначала вид маленькой опухоли, которая прощупывается в толще кожи; затем опухоль увеличивается, размягчается и так же, как при поражении узлов, содержимое прорывается наружу, после чего образуется свищ.
Для того чтобы не допустить развития у ребенка этой формы туберкулеза, необходимо при малейшем опухании лимфатических узлов или появлении опухоли на коже немедленно обращаться к врачу, чтобы своевременно установить причину заболевания и начать лечение.
Поражение костей и суставов при туберкулезе
Нередко туберкулез поражает кости и суставы. Болезнь костей и суставов может развиваться очень медленно, иногда годами. Дети, заболевшие туберкулезом позвоночника или туберкулезом суставов (чаще тазобедренного или коленного), еще в самом начале болезни жалуются на боли при движении. Затем у них изменяется походка или они начинают хромать. Если у детей отмечаются описанные явления или жалобы, следует немедленно обратиться к врачу. При рано начатом лечении можно избежать многих тяжелых последствий этого заболевания (например, хромоты или появления горба).
Симптомы туберкулеза мозговых оболочек
Дети чаще, чем взрослые, заболевают туберкулезом мозговых оболочек (туберкулезным менингитом). Это очень тяжелое заболевание. Признаки туберкулезного менингита появляются не сразу, болезнь развивается в течение двух-трех недель. Ребенок становится вялым, беспокойным, теряет аппетит, жалуется на головные боли, у него повышается температура, затем появляются рвота и судороги.
Туберкулез мозговых оболочек чаще всего возникает у детей в тех семьях, где имеется больной открытой формой туберкулеза. Поэтому в таких семьях надо особенно тщательно следить за состоянием здоровья ребенка и при малейших признаках заболевания немедленно обращаться к врачу. Своевременное лечение может спасти жизнь ребенку.
Долгое время наука была бессильна вылечить ребенка, заболевшего туберкулезом мозговых оболочек. Раньше дети, как правило, погибали от этой болезни. В последние годы ученые нашли средства против этого заболевания. В результате применения антибактериальных препаратов нового поколения, развившиеся в мозговых оболочках, туберкулезные очаги рассасываются, и больной выздоравливает.
Излечение туберкулезного менингита возможно только при своевременно начатом лечении. Поэтому очень важно вовремя распознать болезнь.

В организме лимфатическая система выполняет несколько функций: барьерная, лимфопоэтическая, антителообразующая, трофическая. В ее состав входят: лимфатические узлы, лимфатические сосуды и протоки, а также скопления лимфоидных клеток в миндалинах, глотке (глоточное кольцо), дыхательном тракте и ЖКТ (пейеровы бляшки, аппендикс).
По локализации лимфоузлы (ЛУ) разделяют на:
I. Поверхностные (периферические), которые расположены в подкожно - жировой клетчатке по ходу мышц и крупных сосудов:
- шейные: затылочные; сосцевидные и околоушные; подбородочные; подчелюстные; переднешейные (тонзиллярные); заднешейные; надключичные; подключичные;
подмышечные; локтевые (кубитальные); паховые; бедренные, подколенные.
II. Глубокие - расположены в грудной клетке, брюшной полости,
Болезненность в покое и при пальпации, указывает на неспецифический воспалительный процесс. Связь с окружающими тканями - нормальные ЛУ не спаяны друг с другом и с окружающими тканями, подвижны. Конгломерат - это группа ЛУ, которая пальпируется и смещается, как единое целое.
Причинами лимфаденопатии могут быть различные факторы: инфекции (вирусные, бактериальные, микобактериальные, протозойные, грибковые, паразитарные), аутоиммунные заболевания, болезни накопления, злокачественные опухоли и метастазы опухолей, иммунодефицитные состояния и другие (медикаментозные, поствакцинапьные и т.д.).
При выявлении у пациента лимфаденопатии необходим тщательный расспрос пациента для уточнения жалоб, наличия возможного контакта с больным туберкулезом, наличия интоксикационного синдрома. После проведения физикального обследования выполняются лабораторные исследования. В общем анализе крови обращают внимание на количество ретикулоцитов, тромбоцитов, лейкоцитарную формулу, СОЭ. Также выполняют биохимический анализ крови, УЗИ периферических лимфоузлов и УЗИ органов брюшной полости, рентгенографию органов грудной клетки. Для уточнения возможной этиологии лимфаденопатии показаны консультации следующих специалистов: инфекциониста, хирурга, оториноларинголога, фтизиатра, гематолога, онколога, дерматолога, а также других специалистов по показаниям.
Ввиду многообразия причинных факторов и сложностей диагностики лимфаденопатий необходимо стремиться к гистологической верификации диагноза. Особенно важно провести открытую биопсию лимфоузлов в следующих случаях:
- пальпируемые лимфоузлы плотные, безболезненные, размером более 2
- увеличение размеров лимфоузлов сохраняется в течение 2-х недель и более;
- отсутствует уменьшение размеров лимфоузлов после 1-2 курсов антибактериальной терапии;
- одновременно с увеличенными лимфоузлами выявлены изменения на рентгенограмме органов грудной клетки;
- лимфаденопатия, выявленная у пациентов старше 40 лет.
Биопсийный материал, полученный в результате открытой биопсии лимфоузлов подлежит цитологическому, гистологическому и бактериологическому исследованию. Помимо биопсии лимфоузлов из дополнительных методов обследования по показаниям назначают: серологическую диагностику (при подозрении на инфекционную природу лимфаденопатии), пункцию костного мозга (при подозрении на гематологические заболевания, болезни накопления), компьютерную томографию ЛУ надключичной зоны, грудной и брюшной полости.
Туберкулез периферических лимфатических узлов - это поражение туберкулезом одной или нескольких групп периферических ЛУ. В 30% случаев такое поражение ЛУ сопровождается туберкулезом другой локализации.
Стадии туберкулеза ЛУ:
I стадия - пролиферативная
II стадия - гранулематозная
III стадия - абсцедирующая
IV стадия - свищевая.
Клиника. Клинические проявления туберкулеза периферических лимфоузлов чаще появляются подостро с повышения температуры до 37 -38°С и увеличения одной или нескольких групп лимфоузлов до 1,5-2см, а также появления их отечности. Более чем в 50% случаев туберкулезом поражается шейная группа лимфоузлов (переднешейные, заднешейные, подчелюстные), несколько реже поражаются подмышечные (около 30% случаев), паховые и другие группы периферических лимфоузлов. Вначале пораженные лимфоузлы эластичные, безболезненные, подвижные - это инфильтративная форма туберкулезного лимфаденита.

В дальнейшем при несвоевременной диагностике формируется казеозная форма туберкулезного лимфаденита. Признаки интоксикации и воспаления при этом нарастают: появляется гиперемия, болезненность, отечность, спаянность ЛУ с кожей, подкожной клетчаткой, вовлекаются в процесс новые лимфоузлы, что ведет к образованию конгломератов.
Дальнейшее прогрессирование туберкулеза приводит к размягчению лимфоузлов, появлению флюктуации. В 10% случаев казеозно-некротические массы, образованные в результате расплавления пораженного ЛУ, могут прорываться наружу, т.е. формируется свищ. Свищевое отделяемое представляет собой густой сливкообразный гной серо-белого цвета, без запаха.

После опорожнения лимфатических узлов симптомы общей интоксикации уменьшаются, уменьшается также болезненность, постепенно медленно заживают свищи с образованием характерных рубцов в виде уздечек или сосочков. При неполном опорожнении ЛУ заболевание может приобретать хроническое течение с периодическими обострениями. В таком случае характерна сезонность обострений — осенью и весной. Провоцирующими факторами могут быть переохлаждение, стрессы, интеркурентные заболевания.
Диагностика. Для подтверждения туберкулезной этиологии лимфаденита важно:
- указание в анамнезе на наличие контакта с больным туберкулезом или перенесенный ранее туберкулез любой локализации;
- выявление признаков туберкулезной интоксикации и характерных изменений лимфоузлов при осмотре пациента;
- выявление туберкулеза органов дыхания при рентгенологическом обследовании;
- у детей и подростков имеет значение отсутствие вакцинации БЦЖ или отсутствие рубчика после проведенной БЦЖ-вакцинации;
- наличие тубинфицирования, подтвержденное диагностическими тестами (пр. Манту, Диаскинтест, квантифероновый тест);
- обнаружение МБТ при бактериологическом исследовании отделяемого свища;
- окончательный диагноз верифицируют после резекции пораженного лимфоузла с его последующим гистологическим и бактериологическим (обязательно!) исследованием.
Лечение туберкулеза переферических лимфоузлов проводится противотуберкулезными лекарственными средствами с учетом лекарственной чувствительности возбудителя в противотуберкулезных учреждениях.
Врач фтизиатр
Иванов В.П.
Приемная главного врача
(+375 214) 50-62-70
(+375 214) 50-62-11 (факс)
Канцелярия
(+375 214) 50-15-39 (факс)
Posted September 15th, 2011 by renat & filed under Вестник КазНМУ, Русский, Фтизиатрия.
В статье представлены результаты комплексного лечения больных ТПЛУ с применением иммуномодулятора беталейкин. Использование данного нами разработанного способа позволило улучшить результаты консервативного лечения, уменьшить число оперативных вмешательств и избежать рецидивов заболевания. Хирургическое лечение ТПЛУ на ранних этапах в комплексе с ПТП приводит к быстрому купированию симптомов интоксикации, выраженной локальной положительной динамике процесса, что позволило добиться излечения больных с минимальными остаточными изменениями и без поражения других регионарных групп лимфатических узлов и в более короткий срок добиться санации организма. Кюретаж свищевого хода приводил к быстрому закрытию свищей и формированию менее грубых рубцов после свищей.
В течение последних лет туберкулез периферических лимфатических узлов (ТПЛУ) в структуре заболеваемости внелегочным туберкулезом в Республике Казахстан прочно занимает второе место. [1].
По данным национального регистра по туберкулезу (НРТБ), удельный вес больных с ТПЛУ среди всех больных с впервые выявленным туберкулезом внелегочной локализации в Республике Казахстан варьировал от 6,6 % в 2007г. до 8,7% в 2009г.
Основой комплексного лечения туберкулеза — является этиотропная терапия [2], что нашло доказательства во фтизиатрической практике [3]. При активном ТПЛУ назначается 4-5 препаратов (изониазид-H, рифампицин-R, пиразинамид-Z, этамбутол-E, стрептомицин-S) в интенсивной фазе основного курса, продолжительность которой в зависимости от стадии, распространенности процесса и наличия или отсутствия осложнений, составляет 2-5 месяцев. В поддерживающую фазу назначают 2-3 препарата длительностью не менее 4-5 и 7 месяцев, в зависимости от процесса и категории, в соответствии с приказом МЗ РК № 466 от 2007 г. [4]. Однако в настоящее время произошел значительный рост частоты сопутствующей патологии со стороны желудочно‑кишечного тракта (ЖКТ), центральной нервной системы (ЦНС) и связанной с этим плохой переносимости противотуберкулезных препаратов [5].
В связи с современными особенностями патоморфоза возбудителя, привело к необходимости усовершенствования комплексного лечения ТПЛУ для достижения более высокорезультативного терапевтического эффекта и в то же время обладающими наименьшим числом побочных эффектов.
Цель работы: Повышение эффективности комплексного лечения больных туберкулезом периферических лимфатических узлов.
Задачи исследования: Определить эффективность комплексного лечения больных туберкулезом периферических лимфатических узлов
Материалы и методы: Комплексное лечение ТПЛУ включала в себя этиотропное, хирургическое и патогенетическое лечение. Этиотропная терапия больным ТПЛУ проводилась в виде стандартной контролируемой химиотерапии. Хирургическое лечение заключалось в ранней лимфаденэктомии (ЛАЭ) т.е. в течение 1-1,5 месяца с момента назначения противотуберкулезных препаратов (ПТП). В качестве патогенетической терапии применен иммуномодулятор беталейкин.
Нами в отделении хирургического лечения внелегочного туберкулеза (ОХЛ ВЛТ) НЦПТ РК 35 — больным ТПЛУ с целью иммунокоррекции применен иммуномодулятор беталейкин и 34 больных (контрольная группа) которые не получали беталейкин. Способ заключался в следующем: через 2 недели после начала специфической терапии в комплексе с противотуберкулезной терапией применялся иммуномодулятор беталейкин. Назначался подкожно в нижнюю треть предплечья из расчета 1,5 н/г на кг веса больного. Содержимое ампулы разводили в 0,5-1,0 мл стерильного изотонического 0,9% раствора натрия хлорида и вводили подкожно в виде трех инъекций через 48 часов. Сравниваемые группы больных были идентичными и по клиническим формам туберкулеза периферических лимфоузлов и по данным лабораторных исследований.
Хирургическое лечение ТПЛУ зависело от клинико-морфологических особенностей патологически измененных лимфатических узлов (ЛУ).
Цель хирургического лечения – радикальное удаление пораженных ЛУ на ранней стадии заболевания. Показаниями для хирургического лечения являлись:
— увеличение периферического лимфатического узла III и более размера на ранних этапах химиотерапии. Проводилась ранняя ЛАЭ.
— казеозная стадия ТПЛУ, при неэффективности консервативного лечения. Проводилась поздняя ЛАЭ одиночных крупных или группы спаянных между собой казеозных лимфатических узлов.
-свищевая стадия ТПЛУ, наличие одного или нескольких свищей с выделением гноя или творожистого некроза. Проводился кюретаж казеозно-гнойных фокусов, стенок абсцессов и свищевых ходов.
-подкожное абсцедирование над пораженным лимфоузлом.
наблюдаемым больным хирургическое лечение ЛУ проводилось на разных фазах лечения ПТП. Так, 34 (49,3%) больным основной группы операция проводилась на интенсивной фазе в течение 1-1,5 месяца с момента назначения ПТП.
Напротив 31 (51,6%) больному в контрольной группе операция на лимфатических узлах проводилась в более поздние сроки с момента назначения ПТП на 4-4,5 месяце. Данный подход к хирургическому лечению ЛУ является ранее разработанным методом в лечении ТПЛУ.
Метод заключается в следующем: в ассептических условиях под общим наркозом после обработки операционного поля йодонатом трижды, прицельно над увеличенным лимфатическим узлом производился разрез кожи и подкожно-жировой клетчатки по ходу сосудов, во избежание кровотечения. При удалении глубоко расположенных ЛУ мышцы и сосуды раздвигали тупым путем и обнажали лимфатический узел. Удаление ЛУ, расположенных кпереди кивательной мышцы, сопряжено с техническими трудностями, связанными с отделением конгломерата узлов от сонной артерии и внутренней яремной вены. Верхний и нижний полюс узла высвобождали из окружающих тканей. В случае спаянности ЛУ с окружающими тканями, по необходимости, спайки разъединяли, мобилизовали и лигировали лимфатический узел, затем удаляли его вместе с капсулой. Образовавшаяся полость тщательно промывалась растворами антисептиков, и производился тщательный гемостаз. Рана ушивалась наглухо. При невозможности отделения конгломератов узлов от сосудов, то производили рассечение конгломерата, удаление казеозных масс и частичное иссечение капсулы.
В нашем исследовании свищевая форма ТПЛУ определялась у 13 (18,8%) больных основной группы и 15 (25,0%) больных контрольной группы. У больных отмечалось наличие одного или нескольких свищей с выделением гноя или творожистого некроза.
Свищевая форма ТПЛУ в основной группе больных в большинстве случаев характеризовалась гнойным отделяемым (61,5%) и несколько реже отмечалось выделение казеоза — (30,8%). В контрольной группе в большинстве случаев было выделение казеоза — (46,7%), гнойное отделяемое отмечалось в 40,0% случаев. В обеих исследуемых группах больных без отделяемого из свищевых ходов составило не большое количество, так в основной группе — 7,7%, в контрольной группе — 13,3% случаев.
Данным больным проводился кюретаж свищевого хода, который произведен 28 (21,7%) больным с лимфаденитами, осложненными свищами.
Результаты и обсуждения: Статистическая обработка материала произведена программой SPSS версия-16. 2006г.
Применения в качестве патогенетической терапии иммуномодулятора беталейкин статистически достоверно способствует:
1) уменьшению размеров патологически измененных лимфоузлов в 80,0% случаев через 1,5-2 месяца лечения до IV размера у 62,8%, до V размера у 37,2% больных (Р 0,05).
4) сокращению сроков исчезновения явлений периаденита в среднем на 0,5-1 месяца. В большинстве случаев явления периаденита исчезли на 1 месяце в 37,1%, на 1,5 месяце — 42,8% случаев (Р>0,05).
В большинстве случаев в иммунограммах наблюдалось повышение титра ПТП. Через месяц от начала иммунотерапии происходило достоверное снижение титра противотуберкулезных антител у лиц с повышенным титром и незначительное повышение их уровня в периферической крови у больных с низкими исходными показателями, что позволило говорить об иммунокорригирующем действии препарата.
Наше наблюдение подтверждает эффективность раннего хирургического вмешательства при лечении ТПЛУ. Так как, она позволяет радикально удалять патологические очаги и в более короткий срок добиться санации организма, и рецидивы заболевания ТПЛУ. Когда в поздние сроки хирургическое лечение ЛУ осложняется распространением туберкулезного процесса в другие регионарные лимфатические узлы. Также повышается риск оперативного вмешательства, так как образовавшийся конгломерат плотно срастается с окружающими тканями и сосудами, который усложняет ход операции. Не всегда удается удалить лимфатический узел с капсулой, в связи с его истончением за счет казеозного распада в нём. Поэтому раннее хирургическое лечение больных ТПЛУ следует применять в лечебной практике как необходимость.
Кюретаж свищевого хода приводил к быстрому закрытию свищей и формированию менее грубых рубцов после свищей.
Литература
- Статистический сборник по туберкулезу в Республике Казахстан / Под ред. Ш.Ш. Исмаилова. — Алматы, 2009. — Астана. — С.65
- Жангиреев А.А., Исмаилов Ш.Ш., Берикова Э.М. Лечение больных впервые выявленным туберкулезом легких в режиме DOTS-стратегии // Пробл. туб. – 2000. — № 3. – С.23-25.
- Иванова Л.А. Современные методы коррекции этиопатогенетической терапии деструктивных форм туберкулеза легких: Автореф. дис…. д-ра мед. наук: 16.02.95. – СПб., 1995.- 31с.
- Cборник приказов МЗ РК №245, №452, №466 и №467 от 3 августа 2007г. Алматы.
- Смаилова Г.А., Марданов С.К., Рудой Н.М. Лекарственная непереносимость противотуберкулезных препаратов и методы ее устранения // Пробл. туб. – 1991.-№6. – С.32-35.
Шеткі лимфа түйіндерінің туберкулезінің комплекстік емі
Бұл мақалада шеткі лимфа түйіндерінің туберкулезімен ауырған науқастардың иммуномодулятор беталйкинді қолданғандағы комплекстік емнің нәтижесі көрсетілген. Біз жасап шығарған осы тәсілді қолдану консервативті емнің нәтижесін жақсартуға, оперативтік араласудың санын азайтуға және ауру рецидивтерін болдырмауға мүмкіндік берді. Шеткі лимфа түйіндерінің туберкулезінің ерте сатысында хирургиялық еммен бәрге комплексті туберкулезге қарсы дәрілермен интоксикация симптомдарын тез басуға, процесстің айқын локальдық оң динамикасына және минимальды қалдық өзгерістері бар науқастарды өзгеде аймақтық лимфа түйіндерінің зақымдануынсыз емдеуге және өте қысқа мерзімде ағза санациясына жетуге мүмкіндік туғызды. Жыланкөз жолдалына кюретаж жасау жыланкөздердің тез жабылуына және жыланкөзден кейін кіші көлемді тыртық түзілуіне септігін тигізеді.
Complex treatment of tuberculosis peripheral lymph nodes
Chovdurbaev N. Zh.
The article presents the results of treatment of tuberculosis of peripheral lymph nodes with immunomodulator Betaleukin. Using this method we have developed improved the results of conservative treatment, to reduce the number of surgical interventions and to avoid relapses. Surgical treatment of tuberculosis of peripheral lymph nodes at early stages in combination with anti-TB drugs leads to rapid relief of symptoms of intoxication, severe local positive dynamics of the process that led to recovery of patients with minimal residual changes and without lesions of other regional groups of lymph nodes and in a shorter time to achieve readjustment of the organism. Curettage of the fistula led to a rapid closure of fistulas and the formation of less serious scars fistula.
Национальный центр проблем туберкулеза
Артюшкевич А.С., зав. кафедрой челюстно-лицевой хирургии БелМАПО, д.м.н., профессор
Миранович С. И., доцент, к.м.н., кафедры челюстно-лицевой хирургии БГМУ
Черченко Н. Н. доцент, к.н.м., кафедры челюстно-лицевой хирургии БГМУ
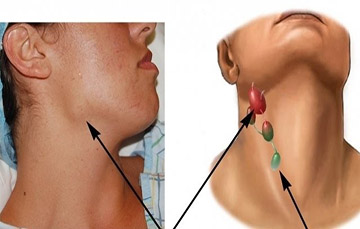
Лимфаденопатии - это большая группа заболеваний, отличающихся как по характеру возбудителя, эпидемиологическим, этиологическим, патогенетическим особенностям, так и клиническим проявлениям и прогнозу. Изменения в лимфатических узлах свидетельствуют об активности и состоянию ответа организма на патологический агент. Поэтому так трудна диагностика и так важна своевременная постановка диагноза, так как от этого зависит и прогноз.
За последние годы значительно увеличилось количество пациентов с лимфаденитами, особенно это увеличение отмечается в детском возрасте. Довольно часто причину проявления лимфаденита бывает непросто выявить. Увеличение лимфоузлов отмечается при заболеваниях крови, злокачественных опухолях, а также при хронических специфических воспалительных процессах.
Анатомия лимфатического аппарата лица и шеи. Лимфа из области головы и шеи собирается в яремные лимфатические стволы, проходя через регионарные лимфатические узлы, в которые впадают поверхностные лимфатические сосуды (рис.1) [1,2].
Классификация лимфаденопатий. В теле человека насчитывается около 600 лимфатических узлов, однако в норме пальпаторно могут определяться только подчелюстные, подмышечные и паховые лимфоузлы [5,6].
В зависимости от распространенности различают такие варианты лимфаденопатий (ЛАП):
- локальную ЛАП – увеличение одного ЛУ в одной из областей (единичные шейные, надключичные и т. д.);
- регионарную ЛАП – увеличение нескольких ЛУ в одной или двух смежных областях (надключичные и подмышечные, шейные и надключичные и т. д.);
- генерализованную ЛАП – увеличение ЛУ более чем в трех областях (шейные, надключичные, подключичные, подмышечные и др.).
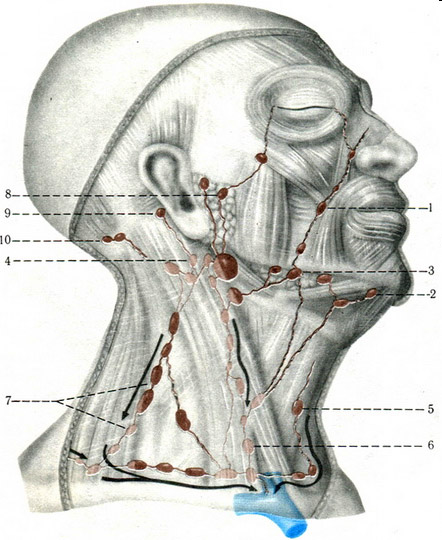
Рис. 1. Лимфатические узлы головы и шеи:
1 – щечные лимфатические узлы;
2 – подбородочные лимфатические узлы;
3 – поднижнечелюстные лимфатические узлы;
4, 5, 6, 7 – шейные лимфатические злы;
8 – внутрижелезистые лимфатические узлы;
9 – заушные лимфатические узлы;
10- затылочные лимфатические узлы.
Регионарная ЛАП отмечается при стрептококковой, стафилококковой инфекции, туляремии, туберкулезе, сифилисе, генитальном герпесе. Генерализованное увеличение ЛУ описано при инфекционном мононуклеозе, цитомегаловирусной инфекции, токсоплазмозе, бруцеллезе, туберкулезе, ВИЧ/СПИДе, болезнях накопления и др. При этом ЛАП возникает в результате попадания в ЛУ бактерий либо вирусов и их токсинов лимфогенным, гематогенным и контактным путями.
В клинической практике также часто выделяют острую ЛАП, которая характеризуется коротким продромальным периодом, лихорадкой, локальной болезненностью при пальпации, и хроническую ЛАП, отличающуюся большей длительностью, как правило, отсутствием болезненности или ее малой выраженностью. При хроническом воспалении, в отличие от острого, ЛУ обычно не спаяны с окружающими тканями. При развитии острой ЛАП отмечается серозный отек, а воспалительные явления не выходят за пределы капсулы ЛУ, однако при деструктивных процессах воспаление может переходить на окружающие ткани и по характеру быть серозным и/или гнойным [5,6].
Инфекционные заболевания, наиболее часто протекающие с вовлечением лимфоидной ткани:
- Бактериальные (все пиогенные бактерии, сифилис, туляремия, болезнь кошачьих царапин).
- Микобактериальные (туберкулёз, лепра).
- Грибковые (гистоплазмоз, кокцидиомикоз).
- Хламидийные (венерическая лимфогранулёма).
- Паразитарные (токсоплазмоз, трипаносомоз, филяриоз).
- Вирусные (вирус Эпштейна — Барр, цитомегаловирус, корь, гепатит, ВИЧ).
Клиника лимфаденопатии. Основным симптомом лимфаденопатии является увеличение лимфатических узлов, которое может быть локальным, регионарным либо генерализованным. Дополнительными симптомами могут быть:
- ночная потливость;
- потеря веса;
- сопутствующее длительное повышение температуры тела;
- частые рецидивирующие инфекции верхних дыхательных путей (фарингиты, тонзиллиты, ангины и т. п.);
- патологические изменения на рентгенограмме легких;
- гепатомегалия;
- спленомегалия.
Клиническое обследование. При наличии локализованной ЛАП необходимо исследовать области, от которых лимфа оттекает в данную группу лимфоузлов, на предмет наличия воспалительных заболеваний, поражений кожи, опухолей. Необходимо также тщательное обследование всех групп лимфоузлов, в том числе несмежных для исключения генерализованной лимфаденопатии. В случае обнаружения увеличенных лимфоузлов необходимо отметить следующие их характеристики: размер, болезненность, консистенция, связь между собой, локализация.
У пациентов с генерализованной ЛАП клиническое обследование должно фокусироваться на поиске признаков системного заболевания. Наиболее ценным является обнаружение высыпаний, поражения слизистых оболочек, гепато-, спленомегалии, поражения суставов. Спленомегалия и ЛАП встречаются при многих заболеваниях, включая мононуклеозоподобный синдром, лимфоцитарную лейкемию, лимфому, саркоидоз.
Алгоритм параклинического обследования пациента с синдромом ЛАП
При первичном осмотре пациента проводится обязательное лабораторно-инструментальное обследование, включающее в себя:
- общий анализ крови;
- общий анализ мочи;
- определение маркеров гепатита В и С, ВИЧ, RW;
- биохимическое исследование крови с определением острофазных белков;
- рентгенографию органов грудной клетки;
- УЗИ органов брюшной полости.
Так, лейкоцитоз и сдвиг формулы влево свидетельствуют в пользу бактериального поражения ЛУ (стафилококковой, стрептококковой, синегнойной, гемофильной этиологии); лимфоцитоз и моноцитоз обычно характерны для заболеваний вирусной этиологии (герпес, цитомегаловирус, вирус Эпштейна–Барр и др.).
При углубленном обследовании пациента с ЛАП возникает необходимость в использовании дополнительных инструментальных и лабораторных методов исследования. Одним из них является ультразвуковое исследование (УЗИ) ЛУ, которое позволяет уточнить их размеры, определить давность патологического процесса и его остроту. При остром воспалении определяется гипоэхогенность и однородность ЛУ. Спаянные ЛУ позволяют предположить продолжительность заболевания более 2 мес. При хроническом течении процесса эхогенность ЛУ повышается.
В биоптатах ЛУ могут обнаруживаться различные по своей природе морфологические изменения: явления гиперплазии при антигенной стимуляции; признаки острого и хронического воспаления с диффузным поражением ЛУ или очаговыми специфическими и неспецифическими изменениями вследствие реакции на вирусы, бактерии, грибы или паразитов; изменения, характерные для разнообразных опухолей ЛУ и метастазов в них опухолей из других органов.
Таким образом, в практической деятельности врачам различных специальностей часто приходится сталкиваться с синдромом лимфаденопатии, для диагностики которого необходимо использовать комплекс клинических, лабораторных и инструментальных методов исследования, правильный выбор которых позволит оптимизировать этиологическую диагностику заболевания.
ЛИТЕРАТУРА
- Марков А.И., Байриков И.М., Буланов С.И. Анатомия сосудов и нервов головы и шеи. – Ростов н/Д: Феникс, 2005. – С. 41-46.
- Будылина С.М. Физиология челюстно-лицевой области: Учебник / Под ред. С.М. Будылиной, В.П. Дегтярева. – М.: Медицина, 2000. – С. 23.
- Пасевич И.А. Инфракрасное низкоинтенсивное лазерное излучение в диагностике и комплексном лечении острого неспецифического лимфаденита лица и шеи у детей. Автореф. дис… канд. мед. наук. – Смоленск, 1996. – 18 с.
- Шаргородский А.Г. Клиника, диагностика, лечение и профилактика воспалительных заболеваний лица и шеи (руководство для врачей) / Под ред. А.Г. Шаргородского. – М.: ГЭОТАР-МЕД, 2002. – С. 347-356.
- Дворецкий Л.И. Дифференциальный диагноз при лимфаденопатиях // Справочник поликлинического врача. - 2005. - Т. 3. - № 2. - С. 3–9.
- Зайков С.В. Дифференциальная диагностика синдрома лимфаденопатии // Клиническая иммунология. Аллергология. Инфектология. - 2012. – №4. - С. 16-24.
Читайте также:


