Дерево в почках при туберкулезе
Общая характеристика работы
Рентгеновская компьютерная томография (РКТ) представляет собой один из современных методов лучевой диагностики, в основе которого лежит использование рентгеновского излучения. В последнее десятилетие компьютерная томография находит все большее применение в диагностике заболеваний органов дыхания.
Эта тенденция обусловлена несколькими факторами. Во-первых, компьютерная томография является наиболее информативным методом лучевого исследования органов дыхания. При использовании правильной методики (в частности, компьютерной томографии высокого разрешения) возможности компьютерной томографии в сравнении c традиционным рентгенологическим исследованием оказываются существенно выше.
Компьютерная томография позволяет выявлять патологические изменения, невидимые или недостаточно отчетливо различимые на обзорных рентгенограммах. Безусловно, для оценки таких изменений можно применить и специальные рентгенологические методики, такие как линейная томография, бронхография, ангиопульмонография, однако большинство из этих методик связаны со значительной лучевой нагрузкой и временными затратами.
Вместе с тем, одно компьютерно-томографическое исследование позволяет получить такой объем диагностической информации, для сбора которой потребовалось бы сразу несколько рентгенологических методик.
Не менее важно, что данные компьютерной томографии позволяют избежать необоснованного применения инвазивных методов исследования или определить именно тот метод верификации диагноза, который в данной конкретной клинической ситуации окажется наиболее информативным.
Результатом является не только повышение информативности лучевого исследования, но и существенное укорочение диагностического процесса.
Туберкулезу легких свойственно большое многообразие клинических симптомов, которые варьируют в широких пределах в зависимости от выраженности и тяжести процесса.
Диагноз туберкулеза легких устанавливается только после рентгенологического исследования органов грудной клетки. При рентгенологическом исследовании туберкулез имеет так же значительный полиморфизм признаков и может проявиться узелковыми, инфильтративными изменениями, диссеминацией и кавернами, увеличением внутригрудных лимфатических узлов и плевритом. При таком разнообразии признаков понятно, что точность рентгенологической диагностики не всегда высока [Хоменко А.Г. с соавт., 1995].
Трудности рентгенологической диагностики туберкулеза по мнению многих авторов связаны со следующими нерешенными проблемами: низкая чувствительность метода в выявлении диссеминированного туберкулеза легких, так как эта форма отличается большим полиморфизмом и характеризуется сложностью рентгенологической интерпретации узелковых и узелковоподобных образований [Адамович В. Н., 1992]. Недостаточно успешно решается задача определения активности очагового туберкулеза [Хоменко А.Г. с соавт., 1995]. Изучение макроструктуры туберкулемы, определение фазы ее развития и активности воспаления в ней остаются основными пробелами при планировании терапевтического и хирургического лечения этой формы заболевания [Перельман М. И. с соавт., 1998].
В последнее время много работ в отечественной и зарубежной литературе было посвящено использованию рентгеновской компьютерной томографии (РКТ) в диагностике различных форм туберкулеза [Габуния Р. И. с соавт., 1995; Китаев В. В., 1997; Лепихин Н. М.с соавт., 1983; Перельман М. И. с соавт., 1998; Савченко А. П., 1984; Тюрин И. Е., 2003; Epler G.R., 1978; Gaensler E.A.et al., 1980; Mathieson J.R.et al., 1989; Muller N.L., Miller R . R .,1990; Webb W . R .,1989]. В работах этих авторов показано, что РКТ играет важную роль в диагностике и наблюдении за течением различных форм туберкулеза в процессе антибактериальной терапии, оценке прогноза и исходов заболевания.
Однако в литературе недостаточно освещены вопросы, касающиеся роли методики компьютерной томографии высокого разрешения (КТВР) в диагностике туберкулеза легких.
На стандартных томограммах, полученных при исследовании толстыми срезами, контуры небольших по размеру анатомических структур и патологических образований представляются нечеткими, расплывчатыми, что обусловлено влиянием частичного объемного эффекта. При уменьшении толщины среза контуры становятся более резкими, что дает возможность анализировать патологические изменения в легких на микроструктурном уровне, это должно расширить возможности в описании патологических изменений в легочной ткани при туберкулезном воспалении [Webb W.R., Muller N.L., Naidich D.P., 1993].
Своевременное выявление и лечение туберкулеза легких имеет огромное социальное значение. Особенно актуально решение этих задач для Республики Ингушетия, которая относится к регионам с высоким уровнем заболеваемости населения туберкулезом. В Республике Ингушетия принята и исполняется Правительственная Программа по борьбе с туберкулезом. В рамках выполнения этой программы проводилось исследование, посвященное углубленной диагностике туберкулеза органов дыхания с помощью компьютерной томографии высокого разрешения.
Изучить роль методики компьютерной томографии высокого разрешения в диагностике туберкулезного воспаления легких и оценке активности воспалительного процесса.
1. Изучить роль компьютерной томографии высокого разрешения в выявлении патологических изменений при туберкулезном воспалении легких.
2. Сравнить возможности традиционной рентгеновской компьютерной томографии и компьютерной томографии высокого разрешения в выявлении морфологических изменений в легочной ткани при туберкулезе.
3. Выявить компьютерно-томографические признаки активности легочного туберкулеза.
4. Разработать показания к проведению компьютерной томографии высокого разрешения у пациентов с легочным туберкулезом.
Показаны преимущества методики КТВР в оценке морфологических изменений в легких при туберкулезе по сравнению с традиционной РКТ. Выявлены КТВР признаки активности патологического процесса.
1. Описанная КТВР семиотика при различных формах туберкулеза легких дает возможность повысить уровень своевременной диагностики туберкулеза.
2. Выявленные признаки активности легочного туберкулеза помогают в вынесении решения о необходимости начала противотуберкулезной терапии до получения результатов бактериологического исследования и при отрицательных результатах бактериологического исследования, в динамическом наблюдении за эффективностью проводимой терапии.
Диссертация состоит из введения, обзора литературы, двух глав собственных исследований, заключения и списка литературы, включающего 77 работ отечественных авторов и 116 работ зарубежных авторов.
Всего было обследовано 128 больных с диагностированным туберкулезным поражением легких. У 24 пациентов диагностирован первичный туберкулез легких, у 104 вторичный. У 85 больных была подтверждена активность туберкулезного процесса клинико-лабораторными и морфологическими исследованиями. Среди пациентов было 78 мужчин и 50 женщин.
Клинические проявления воспалительного процесса у больных с впервые выявленным туберкулезом легких отличались большим разнообразием и зависели прежде всего от конкретной формы заболевания и фазы его развития.
В группе с активным туберкулезом легких острое начало заболевания отмечено у 21 из 85 пациентов. Среди них большинство (66 %) составляли пациенты с инфильтративным туберкулезом легких, такой вариант течения был характерен и для миллиарного туберкулеза (33 %). Первые симптомы заболевания у этих пациентов появлялись внезапно и характеризовались повышением температуры, кашлем, обычно сухим или с небольшим количеством слизистой мокроты, болями в грудной клетке, потливостью, слабостью. После клинико-рентгенологического обследования туберкулезная природа заболевания установлена или заподозрена у 11 пациентов. В остальных случаях изменения в легких расценивались как пневмония (5), абсцедирующая пневмония (2), рак легкого (3).
У 38 больных было подострое течение воспалительного процесса. Клинические симптомы были выражены умеренно и характеризовались незначительным и непостоянным повышением температуры, редким кашлем. Преобладали общие симптомы интоксикации в виде утомляемости, слабости, головных болей, потливости. Данные клинико-рентгенологического обследования позволили предположить
туберкулезную природу заболевания у 23 больных. Наиболее часто такое течение патологического процесса отмечалось при очаговом туберкулезе 69 %, а также у части больных с инфильтративным, фиброзно-кавернозным (10 %) и первичным (21 %) туберкулезом легких .
Бессимптомное течение заболевания отмечено у 26 (30,6 %, n=85) больных с активным туберкулезом легких. Изменения в легких у них были выявлены при проверочном флюорографическом исследовании или при рентгенографии легких в связи с другими заболеваниями. Такое течение заболевания было характерно для больных с туберкулемами, туберкулезными кавернами, цирротическим туберкулезом. Дифференциальная диагностика выявленных изменений представляла значительные трудности. Только у 11 больных этой группы туберкулезная природа заболевания была установлена до проведения КТ.
Таблица 1. Распределение пациентов по клиническим формам туберкулеза легких.
Форма туберкулеза легких
Первичный туберкулезный комплекс
Общее число больных
В исследование были включены пациенты только с теми формами заболевания, которые связаны с развитием воспалительного процесса непосредственно в легочной ткани. В связи с этим, такие формы, как туберкулез внутригрудных лимфатических узлов, туберкулез плевры и туберкулезный плеврит, туберкулез трахеи и бронхов не подвергались специальному изучению в данной работе.
Верификация диагноза у больных туберкулезом легких была основана на обнаружении возбудителей в мокроте и промывных водах бронхов (81 пациент), данных оперативных вмешательств и биопсий (47 пациентов).
Первичное клиническое обследование включало сбор анамнеза и объективное исследование. Всем больным выполняли клинические анализы крови и мочи, микроскопическое исследование мокроты. Посев промывных вод бронхов был выполнен 80 пациентам, посев содержимого плевральной полости—20 пациентам.
Бронхоскопия выполнена 80 больным (62,5 %). Бронхоскопия была выполнена до проведения КТ 24 (30 %) пациентам, после КТ – 39 (48,7 %), и до и после КТ – 17 (21,3 %). Помимо визуального осмотра дыхательных путей, выполнялись различные диагностические и лечебные процедуры, такие как биопсия слизистой оболочки трахеи и бронхов (19 пациентам), биопсия эндобронхиальных патологических образований (7 пациентам), трансбронхиальная пункционная биопсия (20 пациентам). Трансторакальная пункционная биопсия была выполнена 25 пациентам, открытая—10. 52 пациентам бронхоскопия была выполнена повторно после лечения, 25 больным повторно была выполнена и биопсия.
Полученные при биопсии фрагменты тканей подвергались формалиновой фиксации и передавались в лабораторию для гистологического исследования (анализа микроскопического строения полученного образца тканей, верификации морфологических изменений в нем). Всего было выполнено 123 биопсии.
Проведенные методы исследования подтвердили туберкулезную этиологию воспаления у всех больных и активность воспалительного процесса у 85 пациентов.
Среди 85 пациентов с активным туберкулезом легких у 65 пациентов (76 %) были выявлены МБТ туберкулеза в мокроте и (или) в промывных водах бронхов. У 15 больных активность воспаления была подтверждена выявленными морфологическими изменениями в образце ткани, полученной из очага воспаления при биопсии или операции (казеозный некроз, воспалительная инфильтрация вокруг очага, в приводящем бронхе, микобактерии в очаге).
В группу пациентов с неактивным туберкулезом легких были включены больные с туберкулезом легких в анамнезе без клинико-лабораторных признаков активности туберкулезного воспаления на момент исследования.
При проведении исследования была отслежена динамика патологических изменений в легких у 25 пациентов на фоне терапии. 25 пациентов с впервые выявленным вторичным туберкулезом легких после установления диагноза получали терапию противотуберкулезными препаратами 1 ряда (стрептомицин, тубазид, ПАСК) в течение 1-1,5 лет (в среднем 432±18 дней). Во время лечения (через 3, 6, 9, 12 месяцев) и после его окончания проводили РКТ и КТВР исследования. Всем пациентам этой группы повторно после окончания лечения выполнялись бронхоскопия и морфологическое исследование.
Оперативные вмешательства проведены 22 больным (17 с неактивным и 5 с активным туберкулезом легких), при этом у 12 выявлены туберкулемы, у 6 - туберкулезные каверны, у 2 -фиброзно-кавернозный туберкулез и у 1 - цирротический туберкулез.
Всем больным до проведения РКТ выполнялись обзорные рентгенограммы грудной клетки, 15 пациентам была проведена линейная томография. Решение о проведении РКТ исследования принималось на основании анализа анамнестических данных, клинико-лабораторных показателей и результатов рентгенологического исследования. Показания к проведению РКТ исследованию представлены в таблице 2.
Таблица 2. Показания к проведению РКТ исследования.
дифференциальная диагностика легочного туберкулеза и злокачественного заболевания
дифференциальная диагностика пневмонии и туберкулезного воспаления при длительном течении заболевания
поиск причины кровохарканья
уточнение активности и распространенности туберкулезного воспаления
поиск причин повторяющихся бронхо-легочных воспалиельных заболеваний
дифференциальная диагностика диссеминаций, выявленных на рентгенограммах
РКТ исследования проводили на компьютерных томографах:
СТ Sytec и HiSpeed pro фирмы General Electric , Somatom CRX , Somatom DR 2 фирмы Siemens . Матрица изображения составляла 512 x 512 элемента.
Исследование начинали с выполнения традиционного РКТ исследования: серии примыкающих томографических срезов с областью исследования от верхушек легких до задних отделов реберно-диафрагмальных синусов в положении больного на спине, с толщиной томографического слоя и шагом стола 7,0 мм. Затем проводили исследование с применением методики КТВР. Толщина среза 1,0 - 2,0 мм с шагом 5,0-10,0 мм, при ограничении изменений одной долей выполнялась серия последовательных тонких (1-1,5 мм) срезов в зоне изменений.
Все РКТ сканы были произведены на высоте вдоха в положении пациента лежа на спине. Полипозиционное исследование применяли у 51 пациента. Оно было необходимо при локализации патологических изменений в задних отделах легких, а также при выявлении полостных образований в легких. Экспираторное исследование проводили для выяснения причин неравномерного (мозаичного) изменения плотности легочной ткани. Внутривенное введение контрастного вещества не проводилось.
Изображения просматривались с параметрами окна, оптимальными для легочной паренхимы (ширина окна 1500-1600, уровень 500-600) и в мягкотканном окне (ширина окна 350-400, уровень 35-40).
Для объективизации сравнения возможностей стандартного РКТ исследования толстыми срезами и методики КТВР при анализе томограмм были приглашены три рентгенолога, работающие на КТ томографах не менее 5 лет. Этим специалистам было предложено проанализировать изображения, сделанные в режиме КТВР и традиционного РКТ исследования легких. КТ-материалы для оценки представлялись без указания данных пациента. Часть изображений (исследования 20 пациентов) в произвольном порядке подвергались повторному анализу для оценки стабильности (повторяемости) заключений одного исследователя. Исследователи при анализе изображений отмечали признаки, их характеристики и уверенность в выявлении данных признаков по трех бальной шкале (1 балл - признак отчетливо не представлен; 2 - сомнителен; 3 – отчетливо представлен), и отмечали эти данные в таблице в которую были сведены все симптомы. Все статистические расчеты и сравнения выполнялись на основании результатов полученных при анализе исследований этими рентгенологами, заполненных ими таблиц в программе обработки статистических данных Statsoft 2001. Достоверность различий между группами оценивалась с использованием таблиц сопряженности и критерия χ2. Критерий χ2 является непараметрическим критерием и не требует никаких предположений относительно параметров совокупности (численности, распределения переменной), из которой извлечены выборки .
Значение k =1 обозначает полное согласие, k =0 предполагает, что согласие не лучше чем можно получить случайным образом, для оценки промежуточных величин предлагается шкала:
· плохое, если k ≤ 0,2;
· сносное, если 0,2≤1 k ≤0,4;
· посредственное, если 0,41≤ k ≤0,6;
· значительное, если 0,61≤ k ≤0,8;
· хорошее, если k 0,8.
Использование методики КТВР дало возможность визуализировать микроструктурные изменения в легких, локализовать патологический процесс по отношению к элементам вторичной легочной дольки, что помогло ориентироваться в характере патоморфологических изменений, относить их к той или иной форме и фазе туберкулеза легких, а так же дифференцировать с нетуберкулезными патологическими процессами.
бронхиолоэктазы, полости, рубцовая эмфизема). В каждом конкретном случае учитывали наличие симптома, распространенность, степень выраженности.
Вычисленные статистические критерии различия результатов, полученных на основании анализа КТВР и РКТ исследований приведены в таблице 3. Как видно из таблицы 3 статистический анализ показал достоверное различие РКТ и КТВР методов оценки изменений в легочной паренхиме.
Таблица3.Частота различных баллов в оценке признаков при РКТ и КТВР и результаты статистической обработки сравнения.
Средняя частота соответствующей оценки в балах
- ЖАНРЫ 360
- АВТОРЫ 259 176
- КНИГИ 595 979
- СЕРИИ 22 315
- ПОЛЬЗОВАТЕЛИ 557 935
Рис. 5-36. КТВР. Утолщение внутридольковых перегородок. Идиопатический легочный фиброз. Типичная локализация нежных ретикулярных изменений в кортикальных отделах легких.
Очаги размером от 1 до 10 мм выявляются при многочисленных диффузных заболеваниях легких. Очаги высокой плотности с относительно четкими ровными контурами чаще возникают в легочном интерстиции. Очаги низкой плотности, по типу матового стекла, с нечеткими плохо очерченными контурами в большинстве случаев отражают патологические изменения в респираторных отделах легкого. Вместе с тем разграничение очагов по плотности и размерам имеет небольшое дифференциально-диагностическое значение. Более важной является оценка распределения очагов в легочной ткани.
Перилимфатические очаги локализуются в стенках бронхов, сосудов, в междольковых перегородках и плевральных листках. Это создает картину неровных контуров анатомических структур и четкообразного утолщения перегородок и стенок сосудов и бронхов. Такие изменения наблюдаются при саркоидозе, лимфогенном туберкулезе, силикозе и антракозе, лимфогенном карциноматозе (рис. 5-37Б). Очаги, как правило, имеют небольшие размеры, в пределах 2 - 5 мм. Морфологической их основой являются гранулемы или метастатические узелки, возникающие вдоль лимфатических сосудов в легочной ткани и в плевре.
Второй вариант центрилобулярных очагов представлен плохо очерченными мелкими уплотнениями легочной ткани по типу матового стекла (рис. 5-37В). Эти очаги возникают в результате клеточной инфильтрации перибронхиолярной легочной ткани и наблюдаются при гиперчувствительных пневмонитах и некоторых формах бронхиолитов. Значительное количество таких очагов может создавать иллюзию изменений по типу матового стекла.
Хаотичное распределение очагов типично для гематогенных процессов, таких как милиарный и гематогенно-диссеминированный туберкулез, гематогенная грибковая инфекция, гематогенные метастазы (рис. 5-37А). Очаговые образования располагаются в легочной ткани вне связи с отдельными элементами вторичной легочной дольки. Лишь в отдельных случаях, например при гематогенном метастазировании, удается установить связь очагов с мелкими ветвями легочной артерии.
Крупные множественные очаги размером более 10 мм (патологические образования, инфильтраты) возникают при диссеминированном туберкулезе, септических эмболиях, грибковых инфекциях, гранулематозе Вегенера, гематогенных метастазах. Некоторые из них имеют характерные отличия, что позволяет предположить правильный диагноз. Так, септические эмболии характеризуются почти постоянной связью некротического инфильтрата в легочной ткани с ветвями легочной артерии. Аналогичные изменения можно обнаружить и при других процессах, возникающих гематогенно. Но тонкостенные полости округлой формы, нередко с уровнями жидкости, характерны именно для септических эмболий. Грибковые инфильтраты, обусловленные гематогенным распространением аспергиллеза, в типичных случаях имеют своеобразный ободок матового стекла вокруг более плотной части.
СИМПТОМ МАТОВОГО СТЕКЛА
В самом общем виде можно сказать, что два этих симптома отражают два различных типа патологических изменений в легких. Матовое стекло обычно характеризует патологические изменения легочного интерстиция, анатомически локализованные преимущественно на уровне межальвеолярных перегородок. Консолидация отражает процесс заполнения, инфильтрации патологическим субстратом воздухосодержащих пространств.
Симптом матового стекла возникает в результате усреднения плотностных показателей воздуха и измененных анатомических структур легочной ткани, величина которых находится за пределами разрешающей способности КТ. Морфологической основой матового стекла являются: утолщение интерстиция межальвеолярных перегородок, частичное заполнение альвеол патологическим содержимым или оба процесса одновременно.
Симптом матового стекла можно оценивать только по тонким томографическим срезам, выполненным на высоте глубокого задержанного вдоха (рис. 5-38). На толстых срезах эффект полупрозрачности легочной ткани может возникать за счет частичного объемного эффекта, что не является отражением морфологических изменений в легочной ткани. При исследовании на выдохе зоны, аналогичные матовому стеклу, возникают за счет физиологического уменьшения воздушности легочной ткани (физиологической гиповентиляции) и не являются признаком патологии. Для правильной интерпретации изменений необходимо использовать широкое электронное окно (не менее 1500 HU), так как излишняя контрастность изображения при выборе более узкого электронного окна может привести к ошибкам интерпретации.
Симптом матового стекла имеет большое практическое значение как в оценке активности воспалительного процесса, так и в дифференциальной диагностике заболеваний легких. Наличие симптома матового стекла без признаков фиброза (тракционных бронхоэктазов, нарушения архитектоники легочной паренхимы) является отражением активного и потенциально обратимого воспалительного процесса.
Наиболее часто симптом матового стекла наблюдается при идиопатических легочных фиброзах, фиброзирующем альвеолите при системных заболеваниях соединительной ткани, десквамативной интерстициальной пневмонии, гиперчувствительном пневмоните, саркоидозе и, значительно реже, при альвеолярном протеинозе.
КОНСОЛИДАЦИЯ, ИЛИ БЕЗВОЗДУШНЫЕ УЧАСТКИ ЛЕГОЧНОЙ ТКАНИ
Такие изменения возникают при заполнении альвеол патологическим содержимым в виде жидкости, клеточных элементов, фиброзной ткани и другого субстрата. Потенциально, все факторы, лежащие в основе симптома матового стекла, могут привести к полной потере воздушности участка легочной ткани. В большинстве случаев в этих участках легочной ткани видны просветы относительно крупных бронхов. Диффузные двухсторонние изменения такого типа наблюдаются при бактериальных и грибковых пневмониях, туберкулезе легких, альвеолярном отеке легких, респираторном дистресс-синдроме взрослых, острой интерстициальной пневмонии, криптогенной организующейся пневмонии (облитерирующем бронхиолите с организующейся пневмонией).

Хроническая обструктивная болезнь легких (ХОБЛ) – заболевание, которое можно предотвратить и лечить, характеризующееся персистирующим ограничением скорости воздушного потока, которое обычно прогрессирует, и связано с повышенным хроническим воспалительным ответом легких на действие патогенных частиц или газов [1]. К наиболее распространенному лучевому методу обследования больных ХОБЛ относится рентгенография органов грудной клетки, являющаяся на сегодняшний день рутинным методом оценки макроструктуры и анатомо-топографического состояния легочной ткани. В то же время с помощью данного метода основные проявления ХОБЛ, такие как пневмофиброз и эмфизема легких (ЭЛ), можно диагностировать только при их достаточной распространенности и выраженности. Поэтому среди современных методов лучевой диагностики ХОБЛ особое место занимает компьютерная томография высокого разрешения (КТВР), особенно при использовании её функциональной (инспираторно-экспираторной) модификации. Кроме того, использование шкалы денситометрической плотности (Хаунсфильда) для оценки состояния легочной ткани позволяет судить о вентиляционной функции легких и её нарушениях.
Компьютерная томография (КТ) грудной клетки не рекомендуется в рутинной практике. Однако если имеются сомнения в диагнозе ХОБЛ, КТ высокого разрешения может помочь провести дифференциальную диагностику. Кроме того, при рассмотрении вопроса о хирургическом вмешательстве, таком как операция уменьшения объема легкого, проведение КТ грудной клетки необходимо, поскольку распределение эмфиземы является одним из важнейших факторов, определяющих показания к операции [7].
Актуальное значение имеет ранняя диагностика ХОБЛ, так как еще не получено сведений о том, что есть период в развитии ХОБЛ, своевременная диагностика которого может радикально повлиять на ход болезни, т.е. приостановить ее прогрессирование [2, 4, 5].
Как правило, на ранних стадиях развития ХОБЛ существенные рентгенологические изменения не выявляются. При наличии клинических показаний, либо при сомнительных результатах рентгенологического исследования органов грудной клетки, показана компьютерная томография легких [3].
Современная классификация ЭЛ базируется на особенностях поражения структуры легких и их функциональной единицы – ацинуса – целостно реагирующей структуры в условиях патологии, представляющей собой систему разветвлений терминальной бронхиолы, включающая респираторные бронхиолы трёх порядков, альвеолярные ходы, мешочки и альвеолы, открывающиеся в них. По данным Э.Р. Вейбеля (1970), на один альвеолярный ход у человека приходится 21 альвеола. Число ацинусов на вторичную дольку колеблется от 3 до 8, иногда достигая 20 [6].
Целью исследования явилось определение возможностей инспираторно-экспираторной КТВР в выявлении характера структурных изменений легочной ткани у больных ХОБЛ при различных степенях обструктивных нарушений.
Материалы и методы исследования
В исследование были включены 40 больных ХОБЛ, из них мужского пола 37 человек (средний возраст 56,7±6 лет) и 3 женщины (средний возраст 63,5±5 лет) со стажем курения не менее 20 пачка-лет. Перед началом исследования пациенты заполняли форму информированного согласия. Всем больным с ХОБЛ, наряду с клинико-лабораторным обследованием, проводилась спирометрия на аппарате Спироанализатор-ДИАМАНТ. Значение индекса Тиффно (ОФВ1/ФЖЕЛ) менее 70 % было установлено в периоды обострения и ремиссии у всех исследуемых больных, что свидетельствовало об обструктивных нарушениях в бронхах. Проводилась стандартная КТ (диапазон – 1000 до –950 ЕдХ) органов грудной клетки в режиме спирального сканирования, с шагом и толщиной среза 10 мм. После этого выполнялась КТВР толщиной томографического среза 2 мм на аппарате “ToshibaAquilion 16”. КТ сканирование проводилось в фазе максимального вдоха и выдоха, после чего оценивалось состояние легочной ткани.
Все больные были разделены по классификации степени тяжести ограничения воздушного потока при ХОБЛ, основанной на постбронходилатационном ОФВ₁ [GOLD, 2011] на 4 группы: 1-я группа – больные с легкой степенью (9 человек), 2-я группа – больные со средней степенью (12 человек), 3-я группа – больные с тяжелой степенью (11 человек), 4-я группа – больные с крайне тяжелой степенью (8 человек).
Результаты исследования и их обсуждение
При анализе КТВР оценивали частоту выявления следующих КТВР-признаков поражения легких и бронхов при ХОБЛ:
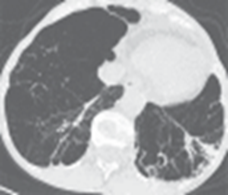
Рис. 1. Центродолевая эмфизема
У больных ХОБЛ отмечено увеличение объема легочной ткани с ультранизкой плотностью в диапазоне - 1000 до - 950 ЕдХ от 8 % при легкой степени тяжести до 37 % – при крайне тяжелой степени заболевания.
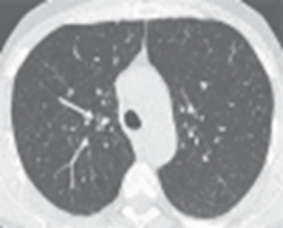
Рис. 2. Стенки сегментарного бронха (белая стрелка) в верхней доле утолщены
В результате исследования были установлены симптомы патологии бронхиол:
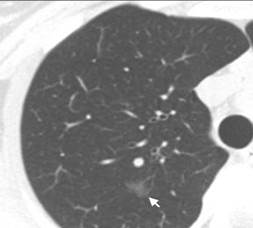
Рис. 3. КТВР в визуализации субсегментарных участков повышения плотности легочной ткани. Фрагменты РТК (рентгеновская компьютерная томография), с толщиной среза 8 мм и КТВР, с толщиной среза 2 мм, пациента Г. 46 лет с хронической обструктивной болезнью легких
С нарастанием степени тяжести ХОБЛ увеличивалось число бронхоэктазов (от 0 % при легкой степени тяжести до 40 % при крайне тяжелой степени ХОБЛ).
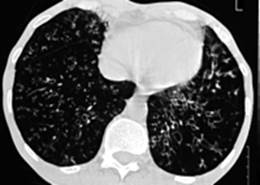
Рис. 4. Наличие распространенных бронхоэктазов в легких у больного тяжелой степенью ХОБЛ
Частота выявления диагностических КТВР-признаков поражения легких и бронхов при ХОБЛ в зависимости от степени тяжести заболевания представлена в таблице 1.
Таблица 1. Частота выявления диагностических КТВР-признаков поражения легких и бронхов при ХОБЛ в зависимости от степени тяжести







Данный автореферат диссертации должен поступить в библиотеки в ближайшее время
Уведомить о поступлении
480 руб. | 150 грн. | 7,5 долл. ', MOUSEOFF, FGCOLOR, '#FFFFCC',BGCOLOR, '#393939');" onMouseOut="return nd();"> Диссертация - 480 руб., доставка 10 минут , круглосуточно, без выходных и праздников
240 руб. | 75 грн. | 3,75 долл. ', MOUSEOFF, FGCOLOR, '#FFFFCC',BGCOLOR, '#393939');" onMouseOut="return nd();"> Автореферат - 240 руб., доставка 1-3 часа, с 10-19 (Московское время), кроме воскресенья
Льянова Зарема Асламбековна. Компьютерная томография высокого разрешения в диагностике туберкулеза легких [Электронный ресурс] : Диссертация . кандидата медицинских наук : 14.00.19
Содержание к диссертации
Глава 1. Клиническая характеристика обследованных больных и описание методов исследования .
1.1. Клиническая характеристика пациентов . 30-34
1.2.Методика РКТ и КТВР. 35-41
І.З. Особенности интерпретации КТВР-симптомов . 42-57
Глава 2. Роль КТВР в выявлении патологических изменений в легочной ткани при туберкулезе легких .
2.1. Сравнение информативности традиционной компьютерной томографии и КТВР в выявлении симптомов туберкулезного воспаления легких . 58-66
2.2. Характеристика изменений, выявленных с помощью КТВР у пациентов с первичным и вторичным туберкулезом легких .
Глава 3. Выявление симптомов активности туберкулезного воспаления легких . 74-86
Заключение. Место КТВР в диагностике туберкулеза 87-95 легких.
Практические рекомендации. 97
Клиническая характеристика пациентов
Всего было обследовано 128 больных с диагностированным туберкулезным поражением легких. У 24 пациентов диагностирован первичный туберкулез легких, у 104 вторичный. У 85 больных была подтверждена активность туберкулезного процесса клинико-лабораторными и морфологическими исследованиями.
Распределение пациентов с первичным и вторичным туберкулезом по возрасту представлено на диаграмме 1.
Из диаграммы видно, что больные первичным туберкулезом были моложе пациентов со вторичным туберкулезом, и в этой группе преобладали люди от 20 до 30 лет, в то время как в группе с вторичным туберкулезом основная часть пациентов (57 %), была в возрасте 40-69 лет. Среди пациентов было 78 мужчин и 50 женщин.
Клинические проявления воспалительного процесса у больных с впервые выявленным туберкулезом легких отличались большим разнообразием и зависели прежде всего от конкретной формы заболевания и фазы его развития.
В группе с активным туберкулезом легких острое начало заболевания отмечено у 21 из 85 пациентов. Среди них большинство (66 %) составляли пациенты с инфильтративным туберкулезом легких, такой вариант течения был характерен и для миллиарного туберкулеза (33 %). Первые симптомы заболевания у этих пациентов появлялись внезапно и характеризовались повышением температуры, кашлем, обычно сухим или с небольшим количеством слизистой мокроты, болями в грудной клетке, потливостью, слабостью. После клинико-рентгенологического обследования туберкулезная природа заболевания установлена или заподозрена у 11 пациентов. В остальных случаях изменения в легких расценивались как пневмония (5), абсцеди-рующая пневмония (2), рак легкого (3).
У 38 больных было подострое течение воспалительного процесса. Клинические симптомы были выражены умеренно и характеризовались незначительным и непостоянным повышением температуры, редким кашлем. Преобладали общие симптомы интоксикации в виде утомляемости, слабости, головных болей, потливости. Данные кли-нико-рентгенологического обследования позволили предположить туберкулезную природу заболевания у 23 больных. Наиболее часто такое течение патологического процесса отмечалось при очаговом туберкулезе 69 %, а также у части больных с инфильтративным, фиб-розно-кавернозным (10 %) и первичным (21 %) туберкулезом легких .
Бессимптомное течение заболевания отмечено у 26 (30,6 %, п=85) больных с активным туберкулезом легких. Изменения в легких у них были выявлены при проверочном флюорографическом исследо -32-вании или при рентгенографии легких в связи с другими заболеваниями. Такое течение заболевания было характерно для больных с ту-беркулемами, туберкулезными кавернами, цирротическим туберкулезом. Дифференциальная диагностика выявленных изменений представляла значительные трудности. Только у 11 больных этой группы туберкулезная природа заболевания была установлена до проведения КТ.
При этом анализировались пациенты только с теми формами заболевания, которые связаны с развитием воспалительного процесса непосредственно в легочной ткани. В связи с этим, такие формы, как туберкулез внутригрудных лимфатических узлов, туберкулез плевры и туберкулезный плеврит, туберкулез трахеи и бронхов не подвергались специальному изучению в данной работе.
Как видно из таблицы 1 наиболее частой формой первичного туберкулеза был первичный туберкулезный комплекс (ПТК), а вторичного туберкулеза были острая и фиброзно-очаговая формы.
Верификация диагноза у больных туберкулезом легких была основана на обнаружении возбудителей в мокроте и промывных водах бронхов (81), данных оперативных вмешательств и биопсий (47).
Первичное клиническое обследование включало сбор анамнеза и объективное исследование. Всем больным выполняли клинические анализы крови и мочи, микроскопическое исследование мокроты. Посев промывных вод бронхов был выполнен 80 пациентам, посев содержимого плевральной полости—20.
Бронхоскопия выполнена 80 больным (62,5 %). Бронхоскопия была выполнена до проведения КТ 24 (30 %) пациентам, после КТ -39 (48,7 %), и до и после КТ - 17 (21,3 %). Помимо визуального осмотра дыхательных путей, выполнялись различные диагностические и лечебные процедуры, такие как биопсия слизистой оболочки трахеи и бронхов (19 пациентам), биопсия эндобронхиальных патологических образований (7 пациентам), трансбронхиальная пункционная биопсия (20 пациентам). Трансторакальная пункционная биопсия была выполнена 25 пациентам, открытая—10. 52 пациентам бронхоскопия была выполнена повторно после лечения, 25 больным повторно была выполнена и биопсия.
Полученные при биопсии фрагменты тканей подвергались формалиновой фиксации и передавались в лабораторию для гистологического исследования (анализа микроскопического строения полученного образца тканей, верификации морфологических изменений в нем). Всего было выполнено 123 биопсии.
Проведенные методы исследования подтвердили туберкулезную этиологию воспаления у всех больных и активность воспалительного процесса у 85 пациентов.
Среди 85 пациентов с активным туберкулезом легких у 65 пациентов (76 %) были выявлены МБТ туберкулеза в мокроте и (или) в промывных водах бронхов. У 15 активность воспаления была подтверждена выявленными морфологическими изменениями в образце ткани, полученной из очага воспаления при биопсии или операции (казеозный некроз, воспалительная инфильтрация вокруг очага, в приводящем бронхе, микобактерии в очаге).
В группу пациентов с неактивным туберкулезом легких были включены больные с туберкулезом легких в анамнезе без клинико-лабораторных признаков активности туберкулезного воспаления на момент исследования.
Особенности интерпретации КТВР-симптомов
Разнообразные процессы в легком, как туберкулезного происхождения, так и другой этиологии, проявляются несколькими вариантами изменения структуры легочной ткани. Использование методики КТВР дало возможность визуализировать микроструктурные изменения в легких, локализовать патологический процесс по отношению к элементам вторичной легочной дольки, что помогло ориентироваться в характере патоморфологических изменений, относить их к той или иной форме и фазе туберкулеза легких, а так же дифференцировать с нетуберкулезными патологическими процессами.
Узел или узловое образование: в компьютерно-томографической терминологии термин очаг заменен на узловое образование, так как метод позволяет оценить морфологию изучаемого объекта, в отличии от рентгенографии, оценивающей теневое отображение патологического образования. Узловое образование — является наиболее патог-номоничным и постоянным рентгенологическим симптомом туберкулеза и представлено отграниченным патологическим образованием овальной или округлой формы.
В зависимости от размера патологического образования выделяли маленькие узелки диаметром менее 1 см (образования в пределах вторичной легочной дольки (рис. 4), и большие диаметром более I см (рис. 10).
При анализе изображения мы различали интерстициальные узелки (узловые образования), которые имели четкие ровные контуры (рис. 7) и паренхиматозные, имеющие нечеткие контуры.
По преимущественной локализации в легочной ткани нами были выделены узелки с внутридольковым (рис. 4 и 5), перилимфатиче-ским (рис. 7 ) и беспорядочным распределением.
Такие узелки с беспорядочной локализацией чаще визуализировались, как плотные с четкими границами образования, расположенные в междольковом интерстиции (на границе вторичных долек), в субплевральном интерстиции (у висцерального листка плевры), в пе-рибронховаскулярном интерстиции (вдоль крупных ветвей бронхов и легочной артерии). Морфологически такие узелки соответствовали гранулемам в интерстиции вокруг лимфатических сосудов.
Узелки без преимущественной локализации, беспорядочное распределение. Такие узелки визуализировались во всех структурных элементах легочной ткани.
Сравнение информативности традиционной компьютерной томографии и КТВР в выявлении симптомов туберкулезного воспаления легких
Для объективизации возможностей традиционной РКТ толстыми
срезами и КТВР, полученные обоими методами изображения оценивались независимо тремя врачами-рентгенологами, со стажем работы не менее пяти лет.
Оценка изображений выполнялась рентгенологами конфиденциально с использованием 3-бальной рейтинговой шкалы: 1 балл - признак отчетливо не представлен; 2 - сомнителен; 3 — отчетливо представлен.
Всего каждым исследователем были проанализированы результаты 190 исследований 75 пациентов.
Усредненные результаты оценки визуализации признаков заболевании на основании КТВР и традиционного РКТ исследований, полученные тремя врачами, представлены в таблице 6 и на диаграмме 2. В таблице представлены признаки по которым получены значимые статистические различия, хотя анализ проводился по всем признакам приведенным в таблице 3.
Достоверность различий между группами оценивалась с использованием таблиц сопряженности и критерия X
Критерий X является непараметрическим критерием и не требует никаких предположений относительно параметров совокупности (численности, распределения переменной), из которой извлечены выборки [Гланц С, 1999]. Проведенный статистический анализ (табл.4, диаграмма 2) показал достоверное различие РКТ и КТВР методов оценки изменений в легочной паренхиме.
На основании полученных результатов статистической обработки данных было доказано, что наибольшей чувствительностью в выявлении изменений в легочной ткани и оценке этих изменений обладает КТВР.
Как видно из диаграммы 2 при анализе результатов КТВР гораздо меньше разброс мнений исследователей по оценке наличия признака, и с большей частотой встречается балл 3 (белые столбцы).
Статистически значимое различие было выявлено при оценке следующих признаков: выявление мелких узелков диаметром менее 3 мм, определение характера распределения узелков относительно структур вторичной дольки и элементов интерстиция; оценка контуров узелков, выявление уплотнения интерстиция и оценка характера уплотнения (равномерное, неравномерное, узловое); различие зон изменения плотности легочной ткани по типу матового стекла при субсегментарном поражении (рис.18); выявление бронхо- и бронхиоло -62 эктазов (рис. 19, 21); утолщения стенок бронхов (рис. 20); выявление и оценка характера эмфиземы; выявление полостей в узелках.
Для оценки повторяемости (сходимости) заключений данных одним исследователем вычислили значение показателя согласия - каппы Кохена (к) для 20 повторяющихся исследований. Каппа была вычислена для каждого исследователя отдельно для анализа КТВР и для анализа РКТ изображений, а так же для этих 20 исследований оценили межисследовательскую повторяемость заключений.
Для статистической оценки согласия мы воспользовались шкалой предложенной в книге А.Петри, К.Сэбин, (2003). Значение к=1 обозначает полное согласие, к=0 предполагает, что согласие не лучше чем можно получить случайным образом, промежуточные величины оцениваются по следующей шкале:
плохое, если к 0,2; сносное, если 0,21 к 0,4; посредственное, если 0,41 к 0,6; значительное, если 0,61 к 0,8; хорошее, если к 0,8.
Таблица 5 демонстрирует, что при анализе результатов КТВР межисследовательское согласие и повторяемость заключений каждого исследователя выше, чем при анализе результатов РКТ. Причем, надо отметить, что данное различие имеет более высокий к показатель, который близок к 1,0 при оценке тех же признаков, на основании которых различались группы и при оценке критерия X2 Таким образом, оценка каппы еще раз подтверждает преимущество КТВР при выявлении таких изменений, как мелкие узелки, узелки малой плотности, оценка контуров узелка и наличие зон матового стекла, наличие и характер интерстициального уплотнения, наличие и характер зон сниженной плотности легочной ткани (сотовое легкое, эмфизема, кисты).
Характеристика изменений, выявленных с помощью КТВР у пациентов с первичным и вторичным туберкулезом легких
Клиническое наблюдение 1 (рисунок 24): Больной 3., 36 лет, поступил в пуль-монологичесоке отделение 5.3. 2001 г. с жалобами на редкий кашель, головную боль и плохое самочувствие. В сентябре 2000 г. при флюорографическом обследовании легких патологических изменений выявлено не было. В феврале 2001 г. появился сухой редкий кашель. На рентгенограмме от 27.2.2001г. отмечено расширение тени левого корня. С подозрением на левостороннюю пневмонию пациент направлен в стационар.
При поступлении состояние удовлетворительное. Периферические узлы не пальпируются. Гемограмма: НЬ 124 г/л, эр. 4,6-10s в 1 мкл, л. 6,8-103 в 1 мкл, э. 8%, п. 0,5%, лимф. 15% , мон. 15%; СОЭ 30 мм/ч. В мокроте микобактерии туберкулеза и атипичные клетки не обнаружены.
На фоне неспецифической антибактериальной терапии изменений в клинико-рентгенологической картине не было. Проведенные клинико-рентгенологические и лабораторные исследования не позволили дифференцировать лимфогранулематоз, саркоидоз и туберкулез. Для исключения лимфогранулематоза и саркоидоза была проведена компьютерная томография грудной клетки. На компьютерных томограммах (рисунок 23) от 18.3.2001 была выявлена зона инфильтрации в легочной ткани язычкового сегмента слева, изменения бронха язычкового сегмента и уплотнение перибронхиального интерстиция. Кроме этого визуализировались увеличенные лимфатические узлы паратрахеальной бифуркационной и бронхопульмоноальной групп. В лимфатическом узле корня левого легкого определялась зона сниженной плотности, заподозрен некроз в увеличенном лимфатическом узле и высказано предположение о туберкулезном характере процесса. Отсутствие предсуществующих посттуберкулезных изменений в легочной ткани, типичных для вторичного туберкулеза признаков бронхоген-ной диссеминации, локализация изменений соответствовали первичному характеру поражения, т.е. первичному туберкулезному комплексу.
-Для вторичного туберкулеза (п=104) была типична преимущественно верхушечная локализация патологического процесса. У 55 % пациентов изменения были выявлены в 1,2, а у 28.8 % больных в 6 сегменте. Самые частые находки для вторичного туберкулеза это -узловые образования, выявляющиеся в 99,9 % наблюдений и утолщение интерстиция, внутридолькового и перибронховаскулярного (59,6 % наблюдений). Кроме этого достаточно часто, в 42 % случаев, была выявлена деструкция. Реже чем при первичном туберкулезе, в
12 % наблюдений, отмечалось увеличение лимфатических узлов, и в
13 % - жидкость в плевральной полости. Кроме этого для вторичного процесса были характерны различные признаки фиброзных изменений в легочной ткани и плевре. Если условно отнести к фиброзным изменениям утолщение субплеврального интерстиция, лентовидные тяжи вдоль плевры, тракционные бронхоэктазы, сотовое легкое, то эти изменения имели место у 99.9 % пациентов с вторичным туберкулезом и выявлялись у 50 % при первичном туберкулезном воспалении в легких. Данные находки продемонстрированы в клиническом наблюдении 2.
Клиническое наблюдение 2 (рисунок 25): пациент Т. 39 лет, диагноз: фиброз-но-кавернозный туберкулез легких, фаза прогрессирования, поликаверноз правого легкого.
Пациент в возрасте 12 лет проходил лечение в туберкулезном диспансере с диагнозом: первичный туберкулезный комплекс, осложненный образованием первичной каверны . После излечения на месте первичной каверны сохранялся рубец и ограниченный фиброз в пределах одного сегмента. Состоял на учете в диспансере до 30 лет, последние 9 лет не наблюдался у врача.
Настоящее заболевание началось остро с подъема температуры, кашля с отделением мокроты, госпитализирован в терапевтическое отделение. Однако при тщательном сборе анамнеза удалось выяснить, что последние 6 месяцев пациент чувствовал недомогание и слабость, так же беспокоил кашель. При обследовании в стационаре на ренгенограммах выявлены округлые инфильтраты во 2 и 9 сегментах правого легкого, инфильтраты имели неоднородную структуру, была заподозрена деструкция. Проведено РКТ исследование с использованием КТВР методики. Результаты КТВР исследования приведены на рисунке 25. Выявленные при КТВР типичные для туберкулеза признаки бронхогенной диссеминации - внутридольковые очаги и утолщение стенок бронхов вокруг сформированной каверны в нижней доле правого легкого и инфильтративных изменений с деструкцией в верхних долях свидетельствовали в пользу активного вторичного туберкулеза легких, диагноз туберкулеза подтвержден при бактериологическом исследовании.
Читайте также:


