Что не поражается при туберкулезной волчанке


Туберкулез относится к категории распространенных инфекционных заболеваний. Возбудителем данной патологии принято считать микобактерию туберкулеза (называемую еще палочкой Коха, по фамилии немецкого ученого, обнаружившего ее). По оценкам ВОЗ туберкулез является одним из самых опасных инфекционных заболеваний в мире, наряду со СПИДом и гепатитом. Борьба с ним ведется на протяжении 150 лет, но всемирную эпидемию победить не удалось. Туберкулез и на сегодняшний день представляет серьезную проблему, поскольку является
инфекционным заболеванием, передающимся воздушно-капельным путем от человека к человеку, поражающим практически все органы и ткани, но чаще всего при туберкулезе поражаются легкие. Больной открытой формой опасен тем, что является распространителем инфекции, которая с капельками мокроты попадает в окружающую среду, на предметы. Затем, высыхая, с пылью вновь поднимаются в воздух. Микобактерия месяцами сохраняется живой в пыли, на разных предметах, а в почве живет до 3 лет. Она устойчива ко многим дезинфицирующим средствам, в том числе и к спирту. Чем ближе окружающие находятся к больному туберкулезом, тем вероятнее заражение. Туберкулез занимает девятое место среди причин смерти населения Земли.
Развитию туберкулеза способствует:
- Недостаточное и неправильное питание.
- Плохие бытовые условия.
- Стрессовые ситуации.
- Курение.
- ВИЧ/СПИД.
- Алкоголизм, наркомания, токсикомания.
- Хронические заболевания (легких, сахарный диабет, язвенная болезнь и другие заболевания).
![]()
Туберкулезное поражение слизистой оболочки полости рта и красной каймы губ обычно является вторичным и возникает при наличии туберкулезного процесса в легких, лимфатических узлах или костях. Слизистая оболочка полости рта является плохой средой для развития микобактерий туберкулеза. В связи с этим туберкулез полости рта является редким заболеванием. Но если есть повреждение слизистой оболочки, микобактерии могут попасть через него и спровоцировать первичную туберкулезную язву. Первичный туберкулез в полости рта наблюдается крайне редко, преимущественно у детей. На месте внедрения инфекции возникает инфильтрат без острых воспалительных явлений, который через 8—10 дней изъязвляется. Появление язвы, чаще на языке, деснах, губах, сопровождается увеличением подчелюстных лимфатических узлов. Язвы увеличиваются до 1— 1,5 см в диаметре, дно и края их уплотнены, покрыты грязно-серым налетом. Реакция Манту становится положительной на 2—4-й неделе заболевания. Вторичный туберкулез слизистой оболочки полости рта возникает как следствие туберкулеза легких или кожи. Встречается главным образом в двух формах: в виде туберкулезной волчанки или милиарно-язвенного туберкулеза.
Туберкулезная волчанка — наиболее частое туберкулезное заболевание челюстно-лицевой области, возникающее у людей с хорошей реактивностью по отношению к возбудителю. Оно поражает преимущественно кожу лица. Нередко с кожи носа процесс переходит на кожу верхней губы, красную кайму губ и слизистую оболочку рта, где чаще поражаются верхняя губа, десна и альвеолярный отросток верхней челюсти в области фронтальных зубов, а также твердое и мягкое небо. Может быть и ограниченное поражение красной каймы верхней губы, но изолированный волчаночный процесс только на слизистой оболочке встречается реже.
Пораженная губа сильно отекает, увеличивается в размере, покрывается обильными гнойно-кровянистыми корками, после удаления, которых обнажаются язвы. Возникают болезненные трещины на губах. При длительно текущем процессе на месте поражения развиваются гладкие блестящие рубцы: без лечения на рубцах могут высыпать свежие бугорки.
Характерными для туберкулезной волчанки являются симптомы яблочного желе и проба с зондом. Симптом яблочного желе: при надавливании предметным стеклом на кожу или красную кайму губ поврежденная ткань бледнеет, становятся видными люпомы в виде желтовато-коричневых узелков, похожих по цвету на яблочное желе.
Туберкулезный бугорок (люпома) — специфический первичный элемент повреждения диаметром 1—3 мм желто-красного цвета. Бугорки располагаются группами, отчего слизистая полости рта становится негладкой. По периферии очага бугорки растут, а в центре разрушаются, приводя к образованию неглубоких язв с мягкими малоболезненными отечными краями. Весь очаг поражения имеет вид поверхностной язвы, покрытой ярко-красными или желто-красными папилломатозными разрастаниями, напоминающими малину. Костная ткань межзубных перегородок постепенно разрушается, зубы становятся подвижными и выпадают.
Милиарно-язвенный туберкулез развивается на слизистой оболочке рта в результате внедрения бацилл Коха из открытых очагов инфекции, чаще всего из легких, при тяжелом прогрессирующем течении процесса. Реактивность к возбудителю у таких лиц понижена.
Микобактерии туберкулеза, выделяясь в значительном количестве с мокротой, внедряются в слизистую оболочку в местах травм, где развиваются типичные туберкулезные бугорки, после распада, которых в центре очага образуется язва. Поэтому язвы локализуются чаще всего в местах наибольших травм: слизистая оболочка щек по линии смыкания зубов, спинка и боковые поверхности языка, мягкое небо.
Внешний вид больных наводит на мысль о тяжелом общем заболевании (исхудание, одышка, температура, потливость). К сожалению, больные, страдающие даже тяжелыми формами туберкулеза легких, иногда не знают о своем заболевании. Только возникновение язв в полости рта приводит их к специалисту. В подобных случаях врач-стоматолог должен предположить специфичность поражения (поставить предварительный диагноз) и без промедления направить больного на обследование и лечение к фтизиатру в специализированное противотуберкулезное учреждение.
У всех больных туберкулезом независимо от формы заболевания полость рта, как правило, не санированная, отсутствует должный гигиенический уход. Развитие патологического процесса обусловлено снижением местного иммунитета слизистой оболочки рта под действием процессов, происходящих в организме.
Больные туберкулезом подвержены интенсивному развитию кариеса зубов и хронических воспалительных заболеваний пародонта. У них часто выявляется хроническая одонтогенная инфекция (85,5 %). Отмечаются гиперестезия твердых тканей зубов, парестезия слизистой оболочки полости рта и глоссалгия, извращение вкуса.
Лечение у врача-стоматолога направлено на обучение гигиеническому уходу за полостью рта, устранение травмирующих факторов, лечение зубов и пародонта. Применяются антисептическая обработка язв и всей полости рта против вторичной инфекции, обезболивающие аппликации и ротовые ванночки, мазевые повязки, противотуберкулезные препараты.
Применяемые при стоматологическом лечении аэрозоли, часто являются ключом к передаче туберкулеза, и человек может легко заразиться легочным туберкулезом при данном пути передачи инфекции. Предотвращение передачи туберкулеза включает меры по предотвращению вдыхания ингаляций зараженного воздушно-капельного материала, обычно зараженных капель, выдыхаемых или появляющихся при кашле больного (инфицированного).
Медицинские работники, в том числе стоматологи, все больше осознают необходимость превентивных мер во избежание передачи инфекции от пациентов персоналу, а также по предупреждению распространения инфекции в самом лечебно-профилактическом учреждении. На стоматологическом приеме все чаще встречаются пациенты, которые составляют группы повышенного риска, как по передаче инфекции, так и по восприимчивости к ней. Поэтому стоматологу необходимо считать каждого пациента как потенциального носителя инфекции.
В качестве мер защиты можно рекомендовать пациентам при плановом посещении врача-стоматолога представление результатов флюорографического осмотра. Осмотр полости рта у больных активной формой туберкулеза и оказание им стоматологической помощи следует проводить не ранее чем через 2—4 месяца от начала специфической химиотерапии (отсутствует бактериовыделение) и по направлению врача-фтизиатра (после снятия симптомов интоксикации и при нормальной температуре тела).
В современных условиях очень важна организация квалифицированной стоматологической помощи социально значимым группам населения, к которым относятся больные туберкулезом легких. Применение современных методов лечения туберкулеза является основным в профилактике туберкулезных поражений челюстно-лицевой области.
Как защититься от заражения туберкулезом?
Чтобы защититься от заражения и развития заболевания нужно избегать всего, что может ослабить защитные силы организма:
- не курить и не позволять курить другим в Вашем окружении;
- не употреблять наркотики;
- не злоупотреблять алкоголем.
Для повышения защитных сил организма необходимо беречь и укреплять здоровье:
- соблюдать режим труда и отдыха;
- контролировать соблюдение режима дня детьми;
- полноценно питаться;
- больше находиться на свежем воздухе;
- чаще проветривать помещение, в котором находитесь (офис, класс, квартира);
- систематически проводить влажную уборку помещений;
- пользоваться индивидуальной посудой и средствами гигиены;
- соблюдать правила личной гигиены (мытье рук после возвращения с улицы, из туалета и перед едой);
- контролировать соблюдение детьми правил гигиены;
- по возможности держаться дальше (на расстоянии не менее 2 метров) от кашляющих людей;
- регулярно повышать уровень своей физической культуры и заниматься спортом.
ЛЕКЦИЯ
По кожным болезням для студентов 3 курса
лечебно - профилактического, иностранного факультета.
Тема: Туберкулез кожи. Лепра.
Время – 2 часа.
УЧЕБНЫЕ ЦЕЛИ
Изложить вопросы этиопатогенеза туберкулеза кожи.
Изложить классификацию туберкулеза кожи.
Описать основные клинические формы туберкулеза кожи.
Отразить принципы общего и местного лечения.
Отразить вопросы диспансеризации, профилактики.
Изложить вопросы этиопатогенеза лепры.
Отразить вопросы классификации лепры.
Описать клинические формы лепры.
Отразить принципы общего и местного лечения, диспансеризации и профилактики лепры.
ЛИТЕРАТУРА
Гуляй П.Д. Кожные и венерические болезни, - 2001. – 158 с.
Скрипкин с соавт. Кожные и венерические болезни. - М.: Медицина, 1995.- 465 с.
Сосновский А.Т., Яговдик Н.З. Дерматовенерологический справочник. –
Мн.: Выш. шк., 1992. – С. 179-200.
Этиология заболевания - микобактерия - возбудитель туберкулеза - открыта Робертом Кохом в 1882 году. Различные клинические формы туберкулеза кожи наибол ее часто вызываются микобактериями туберкулеза человеческого типа (typus humanus), реже бычьего (typus bovinus), исключительно редко - птичьего типа (typus avium).
Микобактерии длительное время могут выживать во внешней среде (навоз, почва, мокрота и т.д.). Человек может инфицироваться микобактериями бычьего и птичьего типов не только при контакте с больными животными, но и при употреблении в пищу зараженных продуктов. Однако, главным источником экзогенного заражения, являются люди, больные активным туберкулезом.
Патогенез заболевания: считается, что нормальная кожа является неблагоприятной средой для жизнедеятельности микобактерий, и только особые условия могут приводить к туберкулезному поражению кожи (неполноценное питание, плохие санитарно-гигиенические условия, тяжелые инфекционные заболевания, эндокринологические и другие).
Развитие различных форм туберкулеза кожи зависит, в основном от иммунобиологической реактивности организма. Лишь вследствие комплексного сочетания нарушения физиологических функций кожи в совокупности со снижением иммунитета и развитием сенсибилизации возникает туберкулез кожи.
Пути проникновения инфекции в кожу:
Экзогенный путь заражения - бывает редко, когда возбудитель попадает в кожу здорового человека через трещины, ссадины непосредственно от больного человека или через различные предметы при уходе за ним, или от больных животных, например, у работников фермы, скотобоен, например - бородавчатый туберкулез кожи.
2. Эндогенный путь - встречается гораздо чаще, когда возбудитель заносится в кожу из туберкулезного первичного очага во внутренних органах (легких, костей, почек, лимфатических узлов). Это может происходить:
а). Гематогенным путем; б). Лимфагенным путем; в). По протяжению - per continuitaten - из соседних пораженных, например, лимфатических узлов;
г) путем аутоинокуляции микобактерий в кожу с мокротой, калом при туберкулезе кишечника, легких.
Диагноз туберкулеза кожи ставят на основании:
Постановки туберкулиновых проб (Пирке и Манту). Предполагается, что у больных кожным туберкулезом кожа обладает повышенной чувствительностью к туберкулину.
Биопсия кожи из очагов (гистоморфологическое исследование), (гигантские клетки Пирогова - Ланганса и эпителиоидные клетки).
R - скопия и R- графическое обследование органов грудной клетки, почек, костей.
Классификация туберкулеза кожи:
Все формы туберкулеза кожи условно подразделяют на две группы:
Диссеминированные формы.
Первая группа включает туберкулезные поражения кожи, которые занимают более или менее ограниченные участки тела. К ней относятся:
1. Туберкулезная волчанка - Lupus vulgaris.
2. Колликвативный туберкулез кожи или скрофулодерма.
3. Бородавчатый туберкулез кожи.
4. Индуративная эритема Базена.
5. Язвенный туберкулез кожи и слизистых.
Диссеминированные формы туберкулеза кожи:
6. Лихеноидный туберкулез кожи или лишай золотушных.
7. Папуло - некротический туберкулез кожи.
Туберкулезная волчанка - Lupus vulgaris.
Туберкулезная волчанка является наиболее часто встречающейся клинической формой туберкулеза кожи; она составляет 50-75% всех кожно - туберкулезных заболеваний. Волчанка - как название - возникло в древнее время из народной речи: " . . . как будто кровожадный волк изгрыз конечности". Под названием волчанки вначале описывали все язвенные процессы, локализующиеся на лице и на нижних конечностях. Окончательно туберкулезное происхождение волчанки было установлено Р. Кохом в 1882 году.
Туберкулезная волчанка является проявлением общетуберкулезного заболевания организма. Занос микобактерий в кожу происходит эндогенным путем, главным образом, гематогенно, из пораженных туберкулезом внутренних органов. Развивается она чаще всего в детском или подростковом возрасте, но может возникнуть и в зрелом возрасте. Она характеризуется хроническим медленным прогрессирующим течением и наклонностью к расплавлению тканей. Локализация - чаще всего на лице, особенно носу (80%), коже щек, верхней губе, реже шее, туловище, конечностях. Нередко у (70% больных) на слизистых оболочках. Основным морфологическим элементом волчанки является люпома - бугорок желтовато-красного или желтовато - коричневого цвета, мягкой консистенции (тестоватой), с гладкой, блестящей поверхностью. Люпомы вначале изолированные, затем сливаются.
Диагностические симптомы туберкулезной волчанки.
1. Симптом Поспелова или пуговчатого зонда: при надавливании пуговчатым зондом на бугорок он легко погружается в глубину ткани, что обусловлено разрушением коллагеновых и эластических волокон. Этим обусловлена тестоватая консистенция бугорка.
2. Феномен "яблочного желе" - при надавливании предметным стеклом (диаскопии) на бугорок кожа обескровливается и люпома (бугорок) просвечивает в виде пятна желто - бурого цвета, напоминающего яблочное желе. Бугорки постепенно увеличиваются, сливаются и образуют бляшки.
Для туберкулезной волчанки характерны следующие признаки:
8. Исход ее всегда одинаков - рубцевание. Рубцы при волчанке обычно тонкие, нежные, гладкие, напоминающие смятую папиросную бумагу.
9. Медленный рост очага по периферии.
10.Появление новых бугорков на старых волчаночных рубцах, за что старые авторы назвали ее "наседкой".
Клинические формы туберкулезной волчанки: I - плоская. II - язвенная.
I - Плоская форма (Lupus planus), когда люпомы почти не возвышаются над уровнем кожи, очень медленно развиваются в течение месяцев, никогда не изъязвляются.
Её разновидности:
Пятнистая плоская волчанка (Lupus planus maculosus) - не возвышается над поверхностью.
Бугорковая плоская волчанка (Lupus planus tuberculosis) - поверхность бляшек выступает над поверхностью кожи.
Lupus vulgaris tumidus - опухолевидная, при которой редко разросшиеся бугорки представляют собой мягкие опухолевидные образования. (Чаще располагаются на кончике носа, ушных раковинах).
Lupus vulgaris sqamosis - когда обычно гладкая поверхность бугорков покрывается чешуйками (чешуйчатая).
Lupus vulgaris verrucosus - на поверхности бугорков появляются бородавчатые образования.
II. Язвенная форма туберкулезной волчанки ( Lupus vulgaris blcerosis), когда
после появления типичных для волчанки люпом, последние подвергаются сравнительно быстрому изъязвлению. Язвы при этом поверхностные, края их мягкие, малоболезненные, легко кровоточат. Но иногда деструктивные язвенные изменения вовлекают в процессе глубоко подлежащие ткани (хрящи, кости, суставы). Так называемая форма язвенной волчанки мутилирующая - Lupus mutilans, при этом происходит мутиляция - разрушение и отторжение хрящей носа, ушных раковин, пальцев. При туберкулезной волчанке нередко поражаются и слизистые оболочки носа и полости рта - Lupus mucosae. В полости рта - на слизистой десен и твердого неба, перегородке носа появляются мелкие с просяное зерно бугорки, которые изъязвляются, образуя язвы с фестончатыми краями, с зернистым дном, покрыты желтым налетом. Процесс медленно прогрессирует, существует в течение многих лет. Туберкулезная волчанка нередко осложняется лимфангитами, кожным воспалением и, что особенно опасно, образованием рака кожи на фоне атрофических рубцов - Lupus carcinoma.
Дифференциальный диагноз:
1.Бугорковый сифилис (проявления третичного сифилиса). Бугорки при волчанке мягкие, красновато-коричневого цвета. Положительны феномены "яблочного желе" и "пуговчатого зонда". Медленно прогрессируют, разрешаясь, оставляют после себя рубцы по типу "смятой папиросной бумаги", бугорки при сифилисе более крупные, плотные, не сливаются в бляшки, течение их довольно быстрое, т.е. быстро изъязвляются, язвы гораздо глубже чем при волчанке. После разрешения таких бугорков остаются "мозаичные рубцы". Помогают для диагностики сифилиса и серореакции (реакции Вассермана и РИТ).
Лепра, которая также сопровождается высыпанием бугорков - лепром, при этом бугорки тускло-розового цвета, отсутствуют феномены "яблочного желе" и пуговчатого зонда. Наличие высыпаний при лепре сочетается с расстройствами чувствительности: температурной, болевой и тактильной в очагах поражения, нахождением палочки Ганзена - возбудителя лепры при микроскопическом исследовании лепром и в соскобе со слизистой перегородки носа.
Лейшманиоз (болезнь Боровского) бугорки имеют, как правило, оранжевую окраску, локализация бугорков на открытых участках кожи, их быстрое изъязвление с обильным гнойным отделением, образование вокруг них лимфангитов с четкообразными утолщениями и обнаружение возбудителя в бугорках позволяют отдифференцировать данное заболевание от туберкулезной волчанки.
Дискоидная красная волчанка. При ней первичный элемент - эритема, сосудистое пятно, которое затем приобретает вид бляшки красного цвета. Для нее характерны симптомы Бенье - Мещерского и "дамского каблука" и отсутствуют феномены "яблочного желе" и симптомом Поспелова.
Туберкулез кожи
В статье дана классификация и характеристика каждого из видов туберкулезного поражения кожи, приведены клинические примеры этого заболевания.
The paper presents the classification and characteristics of each type of tuberculous lesions of the skin, clinical examples of this disease are given.
У статті подані класифікація й характеристика кожного з видів туберкульозного ураження шкіри, наведені клінічні приклади цього захворювання.
Туберкулез кожи является одним из проявлений туберкулезного заболевания организма и вызывается микобактериями туберкулеза как человеческого (Mycobacterium tuberculosis), так и бычьего вида (Mycobacterium bovis) [1, 3, 4, 7, 8].
Туберкулезное поражение кожи — явление достаточно редкое, в структуре заболеваемости туберкулезом составляет менее 0,1 % [2, 4, 5, 8].
Туберкулез кожи возникает на фоне измененной реактивности и сниженного иммунобиологического состояния организма; распространяется преимущественно эндогенно (гематогенным или лимфогематогенным путем) из других очагов туберкулезной инфекции в организме (легкие, лимфатические узлы и др.); может сочетаться с другими локализациями туберкулезного процесса [1, 4, 6].
Гистологически при туберкулезе в коже выявляют гранулемы из эпителиоидных клеток, окруженных лимфоцитами. Характерно наличие гигантских клеток Лангханса и казеозного некроза в центре бугорка. Могут выявляться также микобактерии.
Дерматологические формы туберкулеза включают разнообразные по клинической картине патологические процессы.
Диагностика всех форм туберкулеза кожи основана на клинических данных, результатах рентгенологического обследования, гистологического исследования биоптата, определении туберкулиновой аллергии, а также эффективности тест-терапии [1, 4, 6].
Классификация туберкулеза кожи:
I. Хронически текущий первичный туберкулез:
1) колликвативный туберкулез: скрофулодерма первичная, скрофулодерма вторичная, фунгозный туберкулез;
2) рассеянные формы туберкулеза кожи: папулонекротический туберкулез, уплотненная эритема, лишай золотушный.
II. Вторичный туберкулез:
1) туберкулезная волчанка (плоская, язвенная, гипертрофическая, папилломатозная);
2) бородавчатый туберкулез кожи;
3) милиарно-язвенный туберкулез кожи.
Туберкулез кожи колликвативный (скрофулодерма) — вторая по частоте форма туберкулеза кожи.
Чаще поражаются боковые поверхности шеи.
/162/162.jpg)
Высыпания представлены вначале плотными безболезненными узелками, которые, быстро увеличиваясь в объеме, превращаются в узел, плотно спаянный с подлежащими тканями. Кожа над ним приобретает синюшный оттенок. В дальнейшем узел размягчается и вскрывается с выделением гнойного содержимого с включениями некротизированной ткани. На месте узла образуется язва с мягкими краями, желтоватым налетом и вялыми грануляциями на дне. После ее заживления остаются весьма характерные рваные рубцы неправильной формы, покрытые сосочковидными выростами кожи, перемычками (рис. 1). Чаще поражаются боковые поверхности шеи. Болеют преимущественно женщины.
Туберкулез кожи папулонекротический. Папулонекротическим туберкулезом кожи чаще болеют женщины в возрасте от 16 до 40 лет, однако встречаются больные пожилого и старческого возраста, а также дети. Больше подвержены заболеванию лица, работа которых связана с длительным пребыванием на ногах.
При папулонекротическом туберкулезе кожи поражаются любые участки кожного покрова, однако излюбленной локализацией являются голени, ягодицы, бедра, предплечья и плечи. Наибольшее количество папул выявляется в области голеней, ягодиц, бедер и предплечья. Обычно сыпь группируется в области суставов по разгибательным поверхностям конечностей (рис. 3).
Гистологически обнаруживается центральный некроз, окруженный неспецифическим, а по периферии — гранулематозным инфильтратом. Выражены сосудистые изменения.
Течение болезни хроническое, с ухудшением зимой и улучшением в теплое время года. Однако вследствие гиперинсоляции может возникать обострение летом. Туберкулиновые пробы положительные. Микобактерии туберкулеза обнаруживаются в единичных случаях. В период вспышки возможно проявление признаков интоксикации с повышением температуры тела, недомоганием, болью в суставах. Прогноз благоприятный. Первичный очаг (в легких, лимфатических узлах, костях и суставах) чаще неактивный. Между обострениями общее состояние больных обычно не изменяется.
Уплотненная эритема (син.: эритема уплотненная Базена, индуративный туберкулез кожи). Это одна из наиболее распространенных форм туберкулеза кожи. В основе заболевания лежит дермогиподермальный аллергический васкулит, вызванный повышенной чувствительностью к микобактериям, которые попадают в кожу преимущественно гематогенно. Развивается заболевание в основном у девушек и молодых женщин, страдающих нарушениями периферического кровообращения, гормональными дисфункциями, в первую очередь гипофункцией половых желез. Провоцирующим фактором является длительное пребывание на ногах.
Индуративная эритема Базена проявляется узлами, расположенными обычно в подкожной жировой клетчатке голеней, покрасневшей кожей над ними, преимущественно у женщин с малоактивным туберкулезным поражением лимфатических узлов. Узлы самопроизвольно рассасываются летом и рецидивируют весной и осенью.
Размер узлов в большинстве случаев достигает величины вишни или небольшой сливы, реже — куриного яйца; у некоторых больных пальпаторно определяется плоский инфильтрат (рис. 4).
Гистологически вначале обнаруживается гранулематозная, неспецифическая, лимфоцитарно-плазмоклеточная воспалительная реакция, значительные сосудистые изменения с набуханием и пролиферацией эндотелия, тромбозом и облитерацией просветов. В дальнейшем (через 1,5–2 месяца) формируется специфическая гранулематозная реакция. Казеоз наблюдается не всегда. Для диагностики важна глубокая биопсия, так как основной процесс развивается в подкожной клетчатке.
Прогноз выздоровления благоприятный, хотя даже под влиянием адекватного лечения регрессирование происходит медленно. Могут наблюдаться поздние рецидивы, иногда через несколько лет после клинического выздоровления. Течение длительное. Редко наблюдается изъязвление очага уплотнения, которое протекает торпидно и отличается резистентностью к проводимой терапии.
Лишай золотушный (лихеноидный туберкулез кожи). Очень редкая форма туберкулеза кожи, развивающаяся обычно в первичном периоде болезни, в основном у ослабленных детей и подростков, страдающих другими формами туберкулеза (кожи, лимфатических узлов, костей или, реже, легких). Провоцируют развитие заболевания острые инфекции (корь, коклюш, грипп и т.п.), иногда туберкулиновая проба, а также прививка БЦЖ.
Высыпания в виде лихеноидных, фолликулярных или перифолликулярных элементов конусовидной или плоской формы, округлых, реже полигональных очертаний, часто с роговой чешуйкой на поверхности или пронизанные пушковым волосом. Располагаются симметрично, преимущественно в области боковых поверхностей туловища. Цвет их желтовато-коричневый, красноватый или бледно-розовый. За счет группировки и тесного расположения могут возникать овальные или кольцевидные очаги поражения. Реже встречаются эритематозная сыпь, инфильтративные очаги, элементы, как бы переходные к папулонекротическому туберкулезу, или сочетание этих форм. При регрессировании элементов могут оставаться поверхностные рубчики (рис. 5).
Гистологически обнаруживаются преимущественно эпителиоидно-клеточные гранулемы, расположенные перифолликулярно, с небольшой лимфоцитарной реакцией и немногочисленными гигантскими клетками.
Течение болезни хроническое. Прогноз благоприятный за счет склонности к самопроизвольному регрессированию через несколько недель с момента появления или быстрого эффекта от лечения, однако возможны рецидивы, чаще осенью и весной.
Волчанка туберкулезная (lupus vulgaris) — самая распространенная форма туберкулеза кожи. Возбудитель попадает в кожу преимущественно лимфо- или гематогенно из других очагов туберкулезной инфекции в организме (легкие, лимфатические узлы и др.). Часто сочетается с туберкулезом периферических лимфатических узлов (97 %) и костно-суставным туберкулезом (30 %).
При надавливании пуговчатым зондом на волчаночные бугорки он легко проникает в ткань люпомы (феномен зонда).
Выделяют: плоскую, язвенную, псориазиформную, опухолевидную, серпигинирующую, веррукозную, диссеминированную и другие формы туберкулезной волчанки. Возможно сочетание одной и более форм (чаще плоской и язвенной) у одного и того же больного.
Высыпания локализуются обычно на лице, но могут быть также на туловище и конечностях. Нередко поражается слизистая оболочка полости носа, рта.
Чаще регистрируется у женщин. Иногда развивается после вакцинации БЦЖ или некоторое время спустя на месте поствакцинального рубца. Характеризуется вялым, длительным и доброкачественным течением. Туберкулезная волчанка обычно протекает на фоне нормергической реакции на пробу Манту с 2 ТЕ.
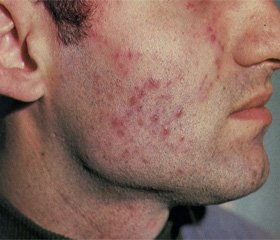
Наиболее часто встречается плоская форма волчанки, при которой отдельные бугорки сливаются между собой, образуя очаг поражения, увеличивающийся в результате появления по периферии новых бугорков (рис. 7).
Язвенная форма туберкулезной волчанки возникает вследствие изъязвления бугорков. Язвы поверхностные, легко кровоточат, могут быть покрыты небольшим гнойным отделяемым (рис. 8).
Псориазиформная туберкулезная волчанка напоминает псориатическую бляшку. Характеризуется наличием на поверхности очагов поражения серебристо-белых чешуек (рис. 9).
/163/163.jpg)
Кроме кожи, туберкулезная волчанка нередко (до 70 % случаев) может наблюдаться и на слизистых. Чаще всего поражается полость носа, рта (десны, твердое и мягкое небо, глотка, губы и др.). При этом характерно появление мелких, серовато-красноватого цвета бугорков, склонных к слиянию с образованием бляшек с неровной поверхностью. В процессе дальнейшей эволюции они распадаются с образованием язв. Язвы чаще всего имеют неправильные мелкофестончатые неподрытые края, окруженные отечно-воспалительным ободком, на котором часто легко заметить еще нераспавшиеся (т.е. более молодые) волчаночные бугорки. Дно язв обычно имеет зернистый вид, покрыто островками желтовато-серого налета и сравнительно легко кровоточит.
При распространении язвенного процесса вглубь может поражаться хрящевая и костная ткань; это нередко приводит к деформации лица (особенно носа, губ, верхней челюсти, век, ушей). При поражении десен и вовлечении в патологический процесс костной части альвеол возможно обнажение и даже выпадение зубов (рис. 11).
Серпигинирующая волчанка характеризуется склонностью процесса к распространению на соседние здоровые участки кожи; при этом на регрессировавших участках поражения формируется рубец, по периферии которого появляются новые люпомы (рис. 12).
Бородавчатая (веррукозная) форма туберкулезной волчанки характеризуется появлением на ее поверхности бородавчатых разрастаний; чаще всего наблюдается на кистях и стопах (рис. 13).
Обычная туберкулезная волчанка всегда заканчивается образованием рубца. При рецидивах заболевания характерной особенностью туберкулезной волчанки является образование на рубцах новых люпом.
Наиболее тяжелым осложнением туберкулезной волчанки, развивающимся в большинстве случаев в результате нерационального лечения (особенно лучевого), является люпус-карцинома (lupus-carcinoma), которая протекает более тяжело, чем обычный плоскоклеточный рак (рис. 14).
Милиарно-язвенный туберкулез кожи — очень редкая форма туберкулеза кожи. Характеризуется появлением, чаще всего на лице, мелких розовато-бурых мягких узелков, которые могут изъязвляться и заживать с формированием рубчика или рассасываться без изъязвления (рис. 15).
Больная П., 25 лет.
В возрасте 11 лет у больной на коже появились изменения, по поводу которых бессистемно лечилась антибиотиками и иммуномодуляторами без эффекта (незначительное улучшение отмечалось только на фоне лечения рифампицином). Заболевание неуклонно прогрессировало, приняло генерализованный характер с поражением кожи живота, молочных желез, спины, бедер (рис. 16).
Биопсия, гистологическое заключение — туберкулез кожи (рис. 17).
Рентгенологически, включая компьютерную томограмму, в S10 правого легкого выявлен очаг Гона (рис. 18).
Реакция на пробу Манту с 2 ТЕ положительная — папула 16 мм (рис. 19).
/164/164.jpg)
Клинический диагноз: папулонекротический туберкулез кожи.
Больной в течение 6 месяцев проводилось лечение антимикобактериальными препаратами по категории 1 (2 HRZE 4 HR).
В результате лечения достигнуто значительное рассасывание папулезных изменений на коже (рис. 20).
Больная Ч., 57 лет.
После загара на коже груди появились изменения в виде приподнятых папул кольцевидной формы по типу ожерелья с растянутыми кольцами. Обратилась к дерматологу. В результате исследования соскоба пораженного участка кожи грибковая инфекция была отвергнута. Обследование прервала. Через год высыпания увеличились (рис. 21).
Проведена биопсия пораженной кожи на правом предплечье, выявлена гранулематозная ткань с клетками Пирогова — Лангханса.
Заключение: туберкулез кожи (туберкулезная волчанка, плоская форма).
Госпитализирована в противотуберкулезный диспансер.
Клинический анализ крови и мочи без особенностей.
Анализ мокроты: МБТ не выявлены.
Реакция на пробу Манту с 2 ТЕ: папула 14 мм.
На обзорной рентгенограмме органов грудной клетки патологии не выявлено (рис. 22).
На КТ органов грудной клетки обнаружены кальцинаты во внутригрудных и левых бронхопульмональных лимфатических узлах (рис. 23).
Проведен основной курс (6 мес.) антимикобактериальной терапии с положительным клиническим эффектом в виде значительного рассасывания изменений на коже (рис. 24).
1. Внелегочный туберкулез / Беллендир Э.Н. — СПб.: Гиппократ, 2000. — 374 с.
2. Клиническая медицина: Цветной атлас и учебник / Ч.Д. Форбс, У.Ф. Джексон: Пер. с англ.; под ред. В.А. Кокорина, Е.Т. Разумовой. — М.: Логосфера, 2009. — 544 с.
3. Кожные болезни: диагностика и лечение / Томас П. Хэбиф: Пер. с англ.; под общ. ред. акад. РАМН, проф. А.А. Кубановой. — 2-е изд. — М.: МЕДпресс-информ, 2007. — 672 с.
4. Крутько В.С., Потейко П.И., Ходош Э.М. Пульмонология: наружные симптомы. — Харьков: НТМТ, 2011. — 186 с.
6. Туберкулез. Туберкулез кожи / П.П. Рыжко, А.В. Руденко, К.Е. Ищейкин, Ю.А. Ищейкина, Е.А. Броше; под ред. П.П. Рыжко. — Харьков: Фолио, 2005. — 271 с.
7. Туберкульоз, ВІЛ-інфекція/СНІД: Навч. посіб. / Р.Г. Процюк, В.Ф. Москаленко, В.І. Петренко та ін.; за ред. чл.-кор., проф. В.Ф. Москаленко, д-ра мед. наук, проф. Р.Г. Процюка. — К.: Медицина, 2009. — 424 с.
8. Фещенко Ю.І., Ільницький І.Г., Мельник В.М., Панасюк О.В. Туберкульоз позалегеневої локалізації. — К.: Логос, 1998. — 376 с.
Читайте также:



