Если есть очаг на легких это может быть не туберкулез
Похожие темы научных работ по клинической медицине , автор научной работы — Тюрин И. Е.
Одиночные очаги в легких: возможности лучевой диагностики
Очаговые образования в легких представляют собой самостоятельный рентгенологический и клинический синдром; в большинстве случаев они протекают бессимптомно и выявляются при профилактических рентгенологических исследованиях 1.
Одиночный очаг в легких (ООЛ) определяют как локальный участок уплотнения легочной ткани округлой или близкой к ней формы диаметром до 3 см [4]. Это международное определение отличается от традиционного отечественного представления о легочных очагах, источником которого является фтизиатрическая практика (в классификации туберкулеза легких размеры очагов не превышают 1 см, а уплотнения большего размера определяются как инфильтраты, туберкуломы и другие виды изменений). Максимальный размер одиночного очага, равный 3 см, соответствует принятой в настоящее время схеме стадиро-вания немелкоклеточного рака легкого, в которой очаги такой величины относят к стадии Т1 опухолевого роста.
Очаги в легочной ткани могут быть единичными (в количестве от 2 до 6 включительно) или множественными. Последние относятся к рентгенологическому синдрому диссеминации и обычно рассматриваются в контексте дифференциальной диагностики интерстициальных (диффузных паренхиматозных) заболеваний легких. Единичные очаги занимают промежуточное положение, а их оценка в значительной степени определяется конкретной клинической ситуацией (например, скрининг рака легкого, злокачественная опухоль внегрудной локализации в анамнезе и т.д.). Наличие именно одиночного очага является одним из основных критериев синдрома ООЛ.
Правильная характеристика ООЛ остается важной клинической проблемой в торакальной радиологии и в респираторной медицине в целом. Известно, что 60-80% резецированных ООЛ представляют собой злокачественную опухоль [5, 6]. Среди всех ООЛ, выявляемых при рентгенологическом исследовании, частота опухолей значительно меньше (обычно она не превышает 50%), однако и в этом случае правильная оценка изменений в легких имеет большое значение для пациента.
Основной задачей лучевого исследования при ООЛ является неинвазивная дифференциальная диагностика злокачественного и доброкачественного процесса, а также
Игорь Евгеньевич Тюрин - профессор, зав. кафедрой лучевой диагностики, лучевой терапии и медицинской физики РМАПО.
выявление среди них форм туберкулеза легких. В ряде случаев это возможно на основании характерных признаков, обнаруживаемых при рентгенографии или рутинной компьютерной томографии (КТ). Тем не менее специфичность большинства из этих симптомов низка, поэтому для правильной оценки ООЛ необходимо привлечение дополнительных методик и альтернативных технологий [7]. К ним можно отнести оценку скорости роста очага в легком [8], анализ вероятностных факторов злокачественности [9], динамику накопления контрастного вещества при КТ 10 и 18-фтордезоксиглюкозы (18-ФДГ) при пози-тронно-эмиссионной томографии (ПЭТ) [13], а также морфологическое исследование материала, полученного при трансторакальной игловой аспирационной биопсии или видеоторакоскопии.
Очевидно, что в повседневной клинической практике вряд ли может существовать единый алгоритм дифференциальной диагностики ООЛ для всех пациентов и для всех клинических ситуаций, а задачей любых клинических рекомендаций является точная оценка возможностей, предоставляемых отдельными диагностическими методами и их сочетаниями.
До настоящего времени методом первичного выявления очагов в легочной ткани остается обычное рентгенологическое исследование - рентгенография или флюорография. Одиночные очаги обнаруживаются в 0,2-1,0% всех рентгенологических исследований грудной клетки [14]. На обзорных рентгенограммах или флюорограммах редко можно выявить одиночный очаг размером 1 см чувствительность КТ обычно выше 95%.
Повышению точности КТ в выявлении мелких очагов в легочной ткани способствует ряд специальных методик -программ для компьютерной диагностики очагов (computer-aided diagnosis, CAD) и программ трехмерных реформаций, таких как проекции максимальных интенсивностей (maximum intensity projections, MIP) и объемный рендеринг (volume rendering technique, VRT) [20, 21].
Анатомическая оценка ООЛ
Оценка скиалогических особенностей ООЛ по данным рентгенографии или КТ имеет большое значение для дифференциальной диагностики [1-3, 7, 8]. Очаги можно разделить по размерам, характеру контуров, структуре, плотности, состоянию окружающей легочной ткани. Практически все признаки имеют вероятностное значение, будучи более или менее характерными для доброкачественного или злокачественного процесса. Лишь в исключительных случаях на основании данных лучевого исследования можно предположить нозологический диагноз. Так, наличие жировых включений типично для гамартомы, кольцевидное или тотальное обызвествление очага обычно наблюдается при туберкуломах, наличие приводящего и отводящего сосуда наряду с типичным усилением при контрастировании отличает артерио-венозные мальформации.
Локализация очага в легочной ткани не имеет принципиального значения, так как исключения и совпадения наблюдаются здесь слишком часто. Более 70% очагов рака легкого расположено в верхних долях легких, причем чаще
в правом легком, чем в левом [2]. Эта локализация типична и для большинства туберкулезных инфильтратов. Нижнедолевая локализация характерна для рака легкого, возникающего на фоне идиопатического легочного фиброза. Туберкулезные инфильтраты, расположенные в нижних долях, чаще локализуются в их верхушечных сегментах.
Очаги в легочной ткани могут иметь различные контуры: ровные или неровные (волнистые, бугристые), четкие или нечеткие (лучистые или размытые за счет зоны “матового стекла” по периферии). В целом нечеткие и неровные контуры более характерны для злокачественных новообразований (рис. 1), хотя могут наблюдаться и при воспалительных инфильтратах. В одном из исследований, основанном на данных высокоразрешающей КТ (ВРКТ), злокачественными были все очаги, имевшие ободок низкой плотности, 97% очагов с выраженной лучистостью контуров, 93% очагов с неровными и 82% - с волнистыми контурами [22]. При размерах очага >1 см такие контуры служат веским аргументом в пользу злокачественного процесса и, следовательно, показанием для морфологической верификации. Четкие ровные контуры могут наблюдаться при доброкачественных заболеваниях, но постоянно наблюдаются также при одиночных метастазах, отдельных гистологических формах рака легкого (плоскоклеточный, мелкоклеточный) и легочных карциноидах. В одном из исследований среди очагов, имевших четкие волнистые контуры, частота злокачественных опухолей достигала 40% [23]. Поэтому округлая форма и четкие контуры очага сами по себе не являются признаками доброкачественности процесса и не могут служить причиной для завершения диагностического процесса.
Плотность ООЛ, определяемая при КТ, позволяет разделить все очаги на три группы (рис. 2):
• очаги по типу “матового стекла”;
• смешанные или частично солидные очаги;
• очаги солидного типа.
Очаги по типу “матового стекла” отличаются низкой плотностью, на их фоне видны стенки бронхов, контуры сосудов и элементы измененного легочного интерстиция. Они наблюдаются при недеструктивных воспалительных процессах, атипичной аденоматозной гиперплазии и высокодифференцированных аденокарциномах. Морфологическая основа данного феномена заключается в утолщении межальвеолярных перегородок на ограниченном участке при сохранении воздушности альвеол, что может возникать за счет воспалительной инфильтрации, фиброзных изменений или частичного заполнения альвеол экссудатом. При развитии аденокарциномы (в том числе и бронхиолоальвеолярной) опухолевые клетки располагаются вдоль стенок альвеол, длительное время не заполняя их просвет. В результате возникает опухолевый очаг по типу “матового стекла”, который в
Рис. 1. Характер контуров ООЛ при КТ: а - лучистые бугристые контуры при аденокарциноме, б - четкие волнистые контуры при плоскоклеточном раке.
большинстве случаев не виден на рентгенограммах и линейных томограммах.
Очаги смешанного или частично солидного типа характеризуются наличием более плотного участка в центре и зоны низкой плотности по типу “матового стекла” по периферии. Такие очаги обычно возникают вокруг старых рубцов в легочной ткани, в том числе и посттуберкулезных. В большинстве случаев они представляют собой разрастание железистой опухоли. До 34% несолидных очагов представляют собой злокачественную опухоль, а среди очагов частично солидного типа размером Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Структура ООЛ, выявляемая при КТ, может быть различной: однородной, с участками низкой плотности, обусловленными некрозом, с воздушными, жировыми, жидкостными и высокоплотными включениями, с видимыми просветами бронхов. Ни один из этих симптомов не является специфичным для какого-либо конкретного патологического процесса, за исключением уже упоминавшихся жировых включений при гамартомах.
При обычной рентгенографии удается выявить лишь часть обызвествлений и включений воздуха в виде полостей, воздушных ячеек (сот, пор) или просветов бронхов. При КТ обызвествления в ООЛ выявляют в 2 раза чаще, чем при обычном рентгенологическом исследовании (рис. 3). Обызвествления могут быть очаговыми (по типу “воздушной кукурузы”), слоистыми (в том числе в виде обызвествления капсулы очага) и диффузными, занимающими весь объем очага (рис. 4). Такие обызвествления типичны для доброкачественных процессов. Исключение составляют лишь метастазы костных сарком, железистого рака толстой кишки и яичников после химиотерапии и легочные карциноиды. Во всех остальных случаях вероятность неопухолевого процесса исключительно велика. В злокачественных очагах, в том числе в аденокарциномах, нередко выявляют точечные или аморфные, без четких контуров, включения кальция (рис. 5). В целом частота обызвествлений в периферических раковых опухолях по данным КТ достигает 13%, одна-
Рис. 2. Плотность ООЛ при ВРКТ: а, б - очаги по типу “матового стекла” (а - при низкодоз-ной КТ); в, г - очаг частично солидного типа в динамике на протяжении 6 мес; д - очаг солидного типа.
Рис. 3. Выявление обызвествлений в ООЛ. Фрагмент рентгенограммы легких (а): очаг в верхней доле правого легкого имеет среднюю интенсивность тени и однородную структуру. При КТ (б) отчетливо видно кольцевидное обызвествление капсулы туберкуломы.
Рис. 4. Виды доброкачественных обызвествлений ООЛ при КТ: а - очаговое, б - слоистое, в -диффузное.
ко в очагах диаметром 16 мм;
• неровные и нечеткие контуры очага при КТ;
• злокачественные опухоли в анамнезе;
• размеры очага 21-30 мм;
• время удвоения объема очага 1 см.
Для очагов, имеющих анатомические или метаболические признаки злокачественности, необходима морфологическая верификация до начала какого-либо лечения [3, 40, 41]. Это правило обязательно, поскольку тактика обследования и лечения при первичной немелкоклеточной, мелкоклеточной и метастатической опухоли в легком может быть совершенно разной.
Существует несколько методов забора материала из легочного очага, в том числе трансторакальная игловая аспирация и биопсия, трансбронхиальная биопсия, видеото-ракоскопическая резекция очага с последующей биопсией, открытая биопсия при миниторакотомии. Трансторакальная биопсия проводится под контролем рентгеноскопии, КТ, а в последние годы - всё чаще при КТ-флюороскопии. Трансбронхиальная биопсия обычно выполняется под контролем рентгеноскопии. Пункция очагов, прилежащих к грудной стенке, может быть выполнена с помощью ультразвукового наведения.
Трансторакальная тонкоигольная аспирационная биопсия легочных очагов, проводимая с помощью КТ и КТ-флюороскопического наведения (рис. 14), в отношении злокачественных новообразований имеет чувствительность 86% и специфичность 98%, однако ее чувствительность в отношении очагов Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
ляется предварительная оценка очага и прилежащих к нему бронхов при ВРКТ
Алгоритмы диагностики при ООЛ
В настоящее время не существует единого подхода к определению характера ООЛ. Очевидно, что у пациентов с высоким риском злокачественной опухоли оптимальным подходом является возможно более ранняя морфологическая верификация диагноза при трансторакальной биопсии. У пациентов с низким риском злокачественного процесса более рационально проводить динамическое наблюдение.
В любом случае современный подход требует выполнения ВРКТ при обнаружении ООЛ при рентгенографии, флюорографии или обычной КТ [3, 7, 8, 25]. Другим обязательным шагом становится поиск и изучение любых предшествующих снимков легких.
Результатом этих действий может быть выделение группы пациентов с очевидно доброкачественным процессом, о чем свидетельствуют: отсутствие динамики очага на протяжении >2 лет, наличие “доброкачественных” обызвествлений, включений жира (гамартома) или жидкости (киста) в очаге по данным КТ. Для этих пациентов необходимо только наблюдение. Сюда же относятся случаи ар-терио-венозных мальформаций и других сосудистых изменений, а также воспалительные процессы в легких (округлый туберкулезный инфильтрат, туберкулома, мицетома и др.), требующие специфического лечения.
Второй возможный результат - обнаружение признаков злокачественного процесса (очаг >1 см с лучистыми неровными контурами, очаги по типу “матового стекла” и смешанного солидного типа, которые должны расцениваться как потенциально злокачественные), при которых необходима морфологическая верификация в условиях специализированного лечебного учреждения.
Все остальные случаи расцениваются как промежуточные или неопределенные. Наиболее многочисленную группу среди них составляют пациенты с впервые выявленными ООЛ (в отсутствие рентгенологического архива) размером >10 мм, мягкотканной плотности, с относительно четкими ровными или волнистыми контурами, без каких-либо включений по данным КТ. Уточнение природы ООЛ у таких пациентов может осуществляться с помощью биопсии, динамической КТ, ПЭТ и ПЭТ/КТ. Выжидательная тактика и динамическое наблюдение допустимы здесь лишь в исключительных случаях, обоснованных клинической целесообразностью.
Отдельную группу составляют пациенты с выявленными при КТ некальцинированными очагами размером Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
19. Ko J.P. et al. // Radiology. 2003. V. 228. P. 70.
20. Li F. et al. // Radiology. 2005. V. 237. P. 684.
21. Armato S.G. et al. // Radiology. 2002. V. 225. P. 685.
22. Furuya K. et al. // Acta Radiol. 1999. V. 40. P. 496.
23. Siegelman S.S. et al. // Radiology. 1986. V. 160. № 2. P. 307.
24. Henschke C.I. et al. // Amer. J. Roentgenol. 2002. V. 178. P. 1053.
25. Li F. et al. // Radiology. 2004. V. 233. P. 793.
26. Grewal R.G., Austin J.H. // J. Comput. Assist. Tomogr. 1994. V. 18. P. 867.
27. Muram T.M. et al. // J. Comput. Assist. Tomogr. 2003. V. 27. P. 869.
28. Zwirewich C.V. et al. // Radiology. 1991. V. 179. P. 469.
29. Kui M. et al. // J. Comput. Assist. Tomogr. 1996. V. 20. P. 983.
30. Nathan M.H. et al. // Radiology. 1962. V. 79. P. 221.
31. Aoki T. et al. // Amer. J. Roentgenol. 2000. V. 174. P. 763.
32. Swensen S.J. et al. // Radiology. 1992. V. 182. P. 343.
33. Swensen S.J. et al. // Radiology. 1995. V. 194. P. 393.
34. Swensen S.J. et al. // Radiology. 1996. V. 201. P. 447.
35. Yamashita K. et al. // Radiology. 1995. V. 194. P. 399.
36. Yamashita K. et al. // Radiology. 1995. V. 196. P. 401.
37. Zhang M., Kono M. // Radiology. 1997. V. 205. P. 471.
38. Herder G.J. et al. // Eur. J. Nucl. Med. Mol. Imaging. 2004. V. 31. P. 1231.
39. Halley A. et al. // Eur. J. Nucl. Med. Mol. Imaging. 2005. V. 32. P. 1026.
40. Westcott J.L. et al. // Radiology. 1997. V. 202. P. 97.
41. Li H. et al. // Amer. J. Roentgenol. 1996. V. 167. P. 105.
42. MacMahon H. et al. // Radiology. 2005. V. 237. P. 395. S
ЧТО ТАКОЕ ОЧАГ В ЛЕГОЧНОЙ ТКАНИ?
Если рентгенография или компьютерная томография (КТ) выявляет один подобный участок, речь идет о одиночном (или солитарном) очаге; при обнаружении нескольких участках — о единичных очагах. При множественных очагах, захватывающих в той или иной степени всю легочную ткань, говорят о диссеминированом заболевании, или диссеминации очагов.
В этой статье речь пойдет об одиночных очагах, их рентгенологических проявлениях, и врачебных действиях при их обнаружении. Существуют целый ряд заболеваний самой разной природы, которые могут проявляться очагом на рентгенограммах или компьютерных томограммах.
Одиночные или единичные очаги в легких наиболее часто встречаются при следующих заболеваниях:
- Онкологические заболевания, таких как рак легкого , лимфома или легочные метастазы
- Доброкачественные опухоли — гамартома, хондрома
- Легочные кисты
- Туберкулез, в частности очаг Гона или туберкулома
- Грибковые инфекции
- Воспалительные неифекционные процессы, таких как ревматоидный артрит или гранулематоз Вегенера
- Артериовенозные мальформации
- Внутриолегочные лимфатические узлы
- Тромбоэмболия и инфаркт легкого
Обнаружение одиночного узла на рентгенограмме органов грудной клетки ставит сложную задачу, с которой сталкиваются многие врачи: дифференциально-диагностический ряд при подобных изменениях может быть длинным, однако главной задачей является определить, является ли характера поражения доброкачественным или злокачественным. Решение этого вопроса является ключевым при определении дальнейшей тактики лечения и обследования. В спорных и неясных случаях для точного определения доброкачественности или злокачественности очагового образования рекомендуется Второе мнение — пересмотр КТ или рентгенографии легких в профильном учреждении опытным специалистом.
МЕТОДЫ ДИАГНОСТИКИ ОЧАГОВ В ЛЕГКИХ
Первичным методом исследования обычно является рентгенография органов грудной клетки. При ней большая часть солитарных легочных очагов обнаруживаются случайно. В некоторых исследованиях изучалось использование низкодозовой КТ органов грудной клетки в качестве инструмента скрининга рака легкого; так, применение КТ приводит к обнаружению более мелких узлов, которым необходимо дать оценку. По мере увеличения доступности, важную роль в диагностике солитарных легочных очагов будут также играть ПЭТ и ОФЭКТ.
Критериями доброкачественности выявленного очага являются возраст пациента менее 35 лет, отсутствие иных факторов риска, стабильность узла на протяжении более чем 2 года по данным рентгенографии, либо внешние признаки доброкачественности, обнаруживаемые на рентгенограммах. Вероятность злокачественности изменений у этих пациентов низкая, им необходимо периодическое выполнение рентгенограмм органов грудной клетки или КТ каждые 3–4 месяца в течение первого года, и каждые 4–6 месяцев на протяжении второго года.
ОГРАНИЧЕНИЯ И ОШИБКИ МЕТОДОВ ДИАГНОСТИКИ
Рентгенография грудной клетки характеризуется лучшим разрешением по сравнению с КТ при определении степени выраженности обызвествления и его размеров. В то же время, визуализация некоторых легочных узлов может быть осложнена из-за наложений других органов и тканей.
Применение КТ ограничено дороговизной этого исследования и необходимостью внутривенного контрастирования, риском развития побочных реакций после его введения. КТ не такой доступный метод исследования, как рентгенография; кроме того, компьютерный томограф, в отличие от рентгеновских аппаратов, не может быть переносным. ПЭТ и ОФЭКТ гораздо дороже по сравнению с КТ и МРТ, а доступность этих методов диагностики может быть различной.
Необходимо избегать ошибок интерпретации. Так, за опухолевый узел в легким можно ошибочно принять тени сосков, опухоли в мягких тканях грудной стенки, костные структуры, плевральные наложения, а также округлый ателектаз или участок воспалительной инфильтрации. Для снижения риска ошибки полезно заручиться вторым мнением.
Часто солитарные легочные узлы впервые обнаруживаются на рентгенограммах органов грудной клетки и являются случайной находкой. Первым вопросом, на который необходимо ответить, располагается ли обнаруженный очаг в легком или находится вне его. С целью уточнения локализации изменений выполняется рентгенография в боковой проекции, рентгеноскопия, КТ. Обычно узлы становится различимыми на рентгенограммах, когда достигают размера 8–10 мм. Иногда могут обнаруживаться узлы размером 5 мм. На рентгенограммах можно определить размер очага, темпы его роста, характер краев, наличие обызвествлений – изменения, которые могут помочь оценить выявленный узел как доброкачественный или злокачественный.
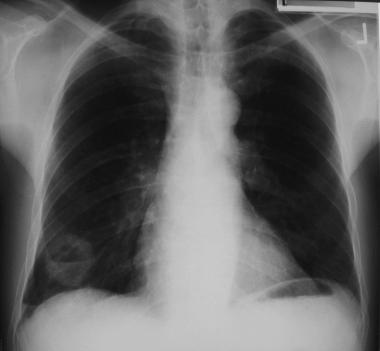
Периферическое образование правого легкого с наличием полости (абсцесс). Рентгенограмма в прямой проекции.
Размер узла
Узлы, имеющие размер больше 3 см, более вероятно, отражают злокачественные изменения, в то время как узлы меньше 2 см, скорее всего, являются доброкачественными. Однако размер узла сам по себе имеет ограниченное значение. У некоторых пациентов мелкие узлы могут иметь злокачественную природу, а крупные – отражать доброкачественные изменения.
Темп роста узла
Сравнение с ранее выполненными рентгенограммами позволяет оценить темпы роста очага. Темп роста связан со временем, за которое объем опухоли увеличивается вдвое. На рентгенограммах узел представляет собой двухмерное изображение трехмерного объекта. Объем сферы рассчитывается по формуле 4/3*π R 3 , следовательно, увеличение диаметра узла на 26% соответствует удвоению его объема. Например, увеличение размеров узла с 1 до 1,3 см аналогично одному удвоению объема, в то время как изменение размера с 1 до 2 см соответствует увеличению объема в 8 раз.
Время удвоения объема бронхогенного рака обычно составляет 20–400 дней; временной промежуток, необходимый для удвоения объема, составляющий 20–30 дней и меньше, характерен для инфекций, инфаркта легкого, лимфомы и быстро растущих метастазов. Если время удвоения объема больше 400 дней, это свидетельствует о доброкачественности изменений, за исключением карциноидной опухоли низкой степени злокачественности. Отсутствие изменений размеров узла на протяжении более чем 2 лет с большой степенью вероятности говорит о доброкачественном процессе. Тем не менее, определить размер очага без ошибки невозможно. На рентгенограмме грудной клетки оценить увеличение размера узла на 3 мм может быть сложно; проведение измерений на рентгенограммах после цифровой обработки позволяет более точно определить размер очага.
Контуры очага
Кальцинированный очаг в легком
ОЧАГИ В ЛЕГКИХ НА КТ — ЧТО ЭТО?
Очаговые образования в легких на КТ выявляются лучше, чем на обзорной рентгенографии. На КТ можно различить очаговые изменения размером 3–4 мм, также лучше визуализируются специфические морфологические признаки (характерные, например, для округлого ателектаза или артерио-венозной мальформации). Кроме того, КТ позволяет лучше оценить те области, которые обычно плохо различимы на рентгенограммах: верхушки легких, прикорневые зоны, а также реберно-диафргамальные синусы. Также на КТ может быть обнаружен множественный характер очагового поражения; КТ может применяться для стадирования опухоли; помимо этого, под контролем КТ осуществляется игольная биопсия.
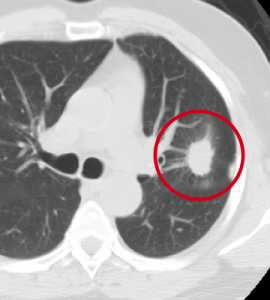
Периферическое образование левого легкого. Типичные КТ-признаки периферического рака: округлая форма, неровные лучистые контуры.
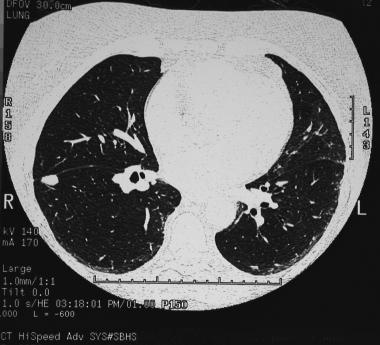
Субплевральные очаги в легких — что это? Компьютерная томография демонстрирует узловое образование, прилежащее к междолевой плевре. Признаки подобных очагов не являются специфичными и требуют дополнительного обследования. Биопсия подтвердила грибковую инфекцию.
Рентгеновская плотность очага на КТ
С помощью компьютерной томографии может быть выполнено измерения определенного показателя — коэффициент ослабления, или рентгеновской плотности очага. Результаты измерения (КТ-денситометрии) выводятся в единицах шкалы Хаунсфилда (Ед. Х, или HU). Ниже приведены несколько примеров коэффициентов ослабления:
Жир: от -50 до -100 ЕХ
Кровь: от 40 до 60 ЕХ
Некальцинированный узел: от 60 до 160 ЕХ
Кальцинированный узел: больше 200 ЕХ
При использовании КТ-денситометрии появляется возможность обнаружения скрытых кальцинатов, которые можно не заметить визуально даже на тонких КТ-срезах высокого разрешения. Кроме того, измерение плотности помогает обнаружить жировую ткань внутри узла, что является признаком его доброкачественности, особенно в случаях гамартомы.
КТ с контрастным усилением
Злокачественные узлы обычно более богаты сосудами, чем доброкачественные. Оценка контрастного усиления узла производится путем измерения его плотности до и после введения контраста с интервалом 5 минут. Повышение плотности менее чем на 15 Ед. Х позволяет предположить доброкачественную природу узла, в то время как контрастное усиление на 20 Ед. Х и больше характерно для злокачественных поражений (чувствительность 98%, специфичность 73%).
Симптом питающего сосуда
Симптом питающего сосуда характерен для внутрилегочных узлов сосудистой этиологии, например, гематогенных легочных метастазов или септических эмболов.
Толщина стенки полостного образования
Полость может обнаруживаться и в злокачественных, и в доброкачественных узлах. Наличие полости с тонкой стенкой (1 мм и меньше) является признаком, указывающим на доброкачественную природу изменений, в то время как наличие толстой стенки не позволяет сделать вывод о доброкачественности или злокачественности образования.
МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ (МРТ) ЛЕГКИХ
При стадировании рака легкого МРТ позволяет добиться лучшей визуализации поражений плевры, диафрагмы и грудной стенки по сравнению с КТ. В то же время МРТ менее применима в оценке легочной паренхимы (особенно для выявления и характеристики легочных очаговых изменений) из-за меньшего пространственного разрешения. Поскольку МРТ является более дорогим и менее доступным методом исследования, этот способ диагностики используют в качестве резервного для оценки опухолей, которые затруднительно оценить посредством КТ (например, опухоль Панкоста).
УЗИ нечасто применяется в оценке солитарных легочных очагов; этот метод имеет ограниченное значение и используется для контроля при выполнении чрезкожной биопсии более крупных узлов, расположенных в периферических отделах.
РАДИОНУКЛИДНАЯ ДИАГНОСТИКА ОЧАГОВЫХ ИЗМЕНЕНИЙ ЛЕГКИХ
Использование методов ядерной медицины (сцинтиграфия, ОФЭКТ, ПЭТ) в оценке солитарных внутрилегочных узлов изучалось при помощи научных исследований. Так, использование ПЭТ и ОФЭКТ было одобрено в США для оценки внутрилегочных узлов.
Клетки злокачественного новообразования характеризуются большей метаболической активностью по сравнению с неопухолевыми клетками, вследствие чего уровень накопления глюкозы в них выше. При ПЭТ органов грудной клетки используется соединение радиоактивного нуклида фтора с массовым числом 18 и аналога глюкозы ( F 18-фтордезоксиглюкоза, ФДГ). Увеличение накопления ФДГ обнаруживается в большинстве злокачественных опухолей, и этот момент является основополагающим в дифференциальной диагностике доброкачественных и злокачественных легочных узлов.
ОФЭКТ
Преимуществом однофотонной эмиссионной томографии (ОФЭКТ) по сравнению с ПЭТ является большая доступность. Для сканирования используется дептреотид, аналог соматостатина, меченый технецием-99 m , который связывается с рецепторами к соматостатину, экспрессия которых имеет место при немелкоклеточном раке. Однако использование ОФЭКТ не изучалось на больших выборках. В целом, и ПЭТ, и ОФЭКТ являются многообещающими неинвазивными методами, позволяющими осуществлять дифференциальную диагностику злокачественных и доброкачественных поражений, а также помогать в оценке поражений неопределенного характера.
Степень достоверности ПЭТ и ОФЭКТ легких
При использовании мета-анализа, усредненная чувствительность и специфичность при обнаружении злокачественных изменений в в фокальных легочных очагах любого размера составила 96% и 73,5% соответственно. В случае легочных узлов чувствительность и специфичность составила 93,9% и 85,8% соответственно.
Ошибки при ПЭТ-КТ легких
При ПЭТ с ФДГ ложноположительные результаты могут быть обусловлены метаболически активными узлами иной природы, например, инфекционными гранулемами или воспалительными очагами. Кроме того, опухоли, характеризующиеся низкой метаболической активностью, например, карциноидная опухоль и бронхиолоальвеолярный рак, могут никак себя не обнаруживать. При высоких сывороточных концентрациях глюкозы она конкурирует в клетках с ФДГ, в результате чего накопление радиоизотопа снижается.
Василий Вишняков, врач-радиолог
При написании статьи использованы следующие материалы:

Автореферат диссертации по медицине на тему Компьютерная томография в диагностике первичного туберкулеза органов дыхания у детей и подростков
На правах рукописи
ШЕПЕЛЕВА Лариса Петровна
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ В ДИАГНОСТИКЕ ПЕРВИЧНОГО ТУБЕРКУЛЕЗА ОРГАНОВ ДЫХАНИЯ У ДЕТЕЙ И ПОДРОСТКОВ
14.01.16. - фтизиатрия 14.01.13 - лучевая диагностика и лучевая терапия
АВТОРЕФЕРАТ диссертации на соискание ученой степени доктора медицинских наук
Работа выполнена в ГБУ Республики Саха (Якутия) «Научно-практический
Научные консультанты: доктор медицинских наук, профессор
Аксенова Валентина Александровна доктор медицинских наук, профессор Тюрин Игорь Евгеньевич
Защита состоится «/£>> 2015 г. в_часов на заседании диссертаци-
Ученый секретарь диссертационного совета,
доктор медицинских наук, профессор Грачева Марина Петровна
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность работы. Компьютерная томография (КТ) - передовой метод в совершенствовании диагностики первичной туберкулезной инфекции у детей и подростков. Данный метод позволяет визуализировать внутригрудные лимфатические узлы при локальных формах туберкулеза, точно определяет локализацию патологического процесса, решает вопросы дифференциальной диагностики.
В современных условиях в связи с многообразием клинических форм, вариантов течения туберкулеза проблема дифференциальной диагностики нетуберкулезных заболеваний органов дыхания у детей и подростков также остается актуальной. В своих исследованиях Д. Н. Лепихина (2006) показала, что в число наиболее сложных в отношении дифференциальной диагностики форм туберку-
леза входит первичный туберкулез. По ее данным, приблизительно одинаковый процент ошибочной и сомнительной информации в КТ-дифференциации туберкулеза составляют больные с воспалительными и онкологическими заболеваниями.
Появление компьютерной томографии высокого разрешения (ВРКТ) значительно расширило диагностические возможности, выявляя как множественные, так и минимальные туберкулезные изменения со стороны легочной ткани и внут-ригрудных лимфатических узлов и позволяя визуализировать рентгеновскую картину, близкую к морфологической. При использовании данного рентгенологического метода выявляются как ранее известные - типичные проявления заболевания, так и новые - недостаточно еще изученные изменения со стороны легких и внутригрудных лимфатических узлов. Так, проблема впервые выявленных на компьютерной томографии единичных очагов в легких у детей и подростков, инфицированных микобактериями туберкулеза, в настоящее время является одним из актуальных вопросов, вызывающих большие диагностические затруднения.
Следующий вопрос, требующий более детального изучения, - это процесс инволюции первичного туберкулеза у детей на фоне противотуберкулезного лечения в современных условиях. По литературным данным, сроки инволюции туберкулезного процесса на фоне химиотерапии определяются по-разному: от 4-7 месяцев до 2-3 лет, а фаза кальцинации и рубцевания начинается в среднем через 8-10 месяцев [К.В. Помельцов, 1965; Т.Н. Виноградова, 1997; Е.И. Янченко, М.С. Греймер, 1999; В.А. Аксенова, 2007; В.А. Фирсова, 2010]. Но применение КТ в детской фтизиатрии позволило выявлять кальцинаты в лимфатических узлах в процессе инволюции на более ранних сроках лечения туберкулезного процесса, что может позволить пересмотреть сроки и тактику лечения.
Изучение возможностей и целесообразности отдельного или комплексного применения традиционных рентгенологических методов и компьютерной томографии также является, на наш взгляд, актуальным и необходимым для решения современной тактики рентгенологического обследования детей и подростков на туберкулез на амбулаторном этапе диагностики. Определение показаний к прове-
Цель исследования: совершенствование рентгенологической диагностики первичного туберкулеза органов дыхания у детей и подростков на основе использования компьютерной томографии.
1. Дать современную рентгенологическую характеристику клинических форм первичного туберкулеза в различных возрастных группах детей и подростков по данным КТ-исследований на основе изучения рентгенологической картины нормальных лимфатических узлов у здоровых детей;
2. Провести дифференциальную диагностику первичного туберкулезного комплекса с неспецифической пневмонией органов грудной клетки по клини-ко-рентгенологическим данным с использованием КТ;
3. Дать рентгенологическую оценку единичным очагам в легких, выявляемым при КТ-исследовании детей и подростков, инфицированных микобакте-риями туберкулеза, и предложить тактику дальнейшего ведения данной группы детей и подростков;
4. На основе изучения частоты заболеваемости разработать показания для применения КТ на диспансерном этапе диагностики и наблюдения детей и подростков;
5. Разработать и обосновать периодичность динамического КТ-контроля больных с активными формами первичного туберкулеза;
6. На основе анализа диагностической информативности традиционных методов (обзорной рентгенографии и линейной томографии) и компьютерной томографии, расчета получаемых при этом дозовых нагрузок на детей и подростков оптимизировать объем и последовательность рентгенологического обследования на туберкулез;
7. Проанализировать результаты внедрения компьютерной томографии в диагностический алгоритм и установить значимость данного метода при диагностике туберкулеза у детей и подростков.
Научная новизна исследования.
Дана современная рентгенологическая картина неосложненных и осложненных локальных клинических форм первичного туберкулеза, основанная на КТ-семиотике специфического туберкулезного процесса в различных возрастных группах.
Определена роль компьютерной томографии в дифференциальной диагностике первичного туберкулезного комплекса с неспецифической пневмонией у детей и подростков.
Впервые дана рентгенологическая оценка единичных очагов в легких, выявляемых при КТ-исследовании детей и подростков, инфицированных микобактериями туберкулеза, и предложена тактика дальнейшего ведения пациентов.
Определена периодичность проведения динамического КТ-исследования у детей и подростков, больных активными формами первичного туберкулеза в процессе лечения.
На основе сравнительной оценки диагностической информативности традиционных рентгенологических методов и компьютерной томографии с учетом получаемых при этом дозовых нагрузок предложена оптимизация рентгенологиче-
ского обследования детей на туберкулез путем замены линейной томографии компьютерной томографией.
Дана современная КТ-семиотика клинических форм первичного туберкулеза в различных возрастных группах и дифференциальная диагностика первичного туберкулеза с другими патологиями легких и средостения, что, безусловно, повысит точность диагностики первичного туберкулеза.
На основе изучения КТ-картины дана рентгенологическая оценка единичных очагов в легких, выявляемых у детей и подростков, обследуемых на туберкулез, и предложена тактика их дальнейшего ведения и наблюдения.
В результате изучения сроков инволюции активного туберкулезного процесса в период лечения детей и подростков с первичным туберкулезом установлены оптимальные сроки динамического КТ-исследования для своевременности контроля и решения дальнейшей тактики лечения.
Основные положения, выносимые на защиту:
1. Внедрение компьютерной томографии в диагностике первичного туберкулеза органов дыхания у детей и подростков привело к изменению рентгенологической картины первичного туберкулеза, характеризующейся нарастанием распространенных и осложненных процессов. Распространенность поражения с охватом многих групп лимфатических узлов и легочной паренхимы и течение процесса зависят, прежде всего, от возрастных особенностей.
2. КТ является основным методом рентгенологических исследований при дифференциальной диагностике патологий легких и средостения у детей и подростков.
3. Единичные очаги в легких у детей и подростков, инфицированных ми-кобактериями туберкулеза, могут быть нормальным проявлением легочной структуры — внутрилегочными лимфатическими узлами.
5. В целях сокращения сроков диагностики и уменьшения лучевой нагрузки необходимо включить компьютерную томографию в обязательный диагностический минимум обследования детей и подростков с различными проявлениями туберкулезной инфекции.
6. Внедрение КТ оказывает влияние на качество диагностики и приводит к снижению показателей заболеваемости туберкулезом у детей и подростков.
Личный вклад автора. Автором определены цель и задачи работы, дизайн исследования, проведен поиск и анализ литературы, осуществлено рентгенологическое обследование 3379 детей и подростков с различными проявлениями туберкулезной инфекции. Весь материал, представленный в диссертации, получен, обработан и проанализирован лично автором.
Соответствие диссертации паспортам научных специальностей.
Публикации. По теме диссертации опубликовано 42 печатных работ, в том числе рекомендованных ВАК - 15.
Объем и структура диссертации. Диссертация состоит из введения, обзора литературы, материалов и методов, собственных результатов, заключения, выводов, практических рекомендаций и списка литературы. Работа изложена на 211 страницах, содержит 38 таблиц, 15 клинических примеров, иллюстрирована 29 рисунками, содержащими 87 КТ-снимков, и 1 схемой. Список литературы включает 270 отечественных и 91 зарубежный источник.
СОДЕРЖАНИЕ РАБОТЫ Материалы и методы исследования
I. Для изучения компьютерно-томографической семиотики изменений при первичном туберкулезе проведен анализ клинико-рентгенологических данных 358 детей и подростков, из них 270 (75,4%) детей и подростков с туберкулезом внут-ригрудных лимфатических узлов и 88 (24,6%) детей и подростков с первичным туберкулезным комплексом в различных фазах течения патологического процесса.
И. Для изучения КТ-картины нормальных внутригрудных лимфатических узлов набрана группа из 105 детей и подростков, неинфицированных микобактери-ями туберкулеза.
IV. Для выявления критериев, необходимых для дифференциальной диагностики между неспецифическим воспалительным процессом легких и первичным туберкулезным комплексом, проведено сопоставление клинико-рентгенологических данных 42 больных с первичным туберкулезом и 42 больных с неспецифической пневмонией.
V. Для контроля за динамикой активного туберкулезного процесса на фоне I стандартного режима химиотерапии проведен анализ результатов компьютерной томографии 50 детей, лечившихся в детской туберкулезной больнице.
VII. Для расчета показателей диагностической информативности рентгенологических методов, применяемых при обследовании на туберкулез, использованы клинико-рентгенологические данные 595 детей и подростков.
VIII. Для определения дозовых нагрузок при проведении традиционных рентгенологических методов исследования и KT проведен расчет индивидуальных эффективных доз облучения 200 детей и подростков.
При необходимости подросткам проводилось прицельное спиральное сканирование зоны интереса с применением KT высокого алгоритма (high resolution) с толщиной 2 мм и шагом (питчем) 1,5 мм, а также анализ полученных данных в разных проекциях MIP (проекция максимальной интенсивности), MPR (мульти-планарная реконструкция), VRT (метод объемной визуализации).
Исследование детей младшей возрастной группы выполнялось при спокойном, неглубоком дыхании. При отказе ребенка от проведения исследования и при наличии согласия родителей проводилась предварительная премедикация.
Читайте также:


