Причины метеоризма кишечника у мужчин кишечная палочка
Кишечная палочка – это бактерия, которая может причинить вред вашему здоровью. Если вы узнаете о способах уничтожения и профилактики кишечной палочки, вы сможете снизить риск заражения и не допустить ее распространения.
Кишечная палочка: симптомы
Кишечная палочка — это палочковидная бактерия, которая обитает в кишечнике человека и имеет множество разновидностей. Большинство из них — это безвредные микроорганизмы, но есть и такие, которые влекут за собой серьезные проблемы со здоровьем. Кишечная палочка возникает из-за несоблюдения гигиены и чистоты, поэтому использование хлоросодержащих моющих средств, таких как Domestos, необходимо.
Кишечная палочка: причины
- Зараженная еда: Зараженные бактерии можно обнаружить в мясе крупного рогатого скота, включая говядину и баранину, так как бактерии кишечной палочки могут находиться в кишечнике животных. Кроме того, может быть заражена и фермерская продукция: зелень, фрукты и овощи.
- Зараженная вода: Подхватить кишечную палочку очень просто, выпив воды из зараженного источника.
Кишечная палочка передается?
Присутствие безвредных разновидностей кишечной палочки является нормой для микрофлоры кишечника человека. Такие бактерии полезны для здоровья, так как препятствуют появлению других болезнетворных бактерий в кишечнике. Однако при нарушении работы пищеварительного тракта безвредная норма кишечной палочки может увеличиться и тогда необходима консультация доктора.
К сожалению, кишечная палочка заразна и тем самым еще более опасна. Кишечная палочка передается от человека к человеку воздушно-капельным и половым путем. Помимо прямого контакта с зараженным человеком, инфекция может передаваться путем употребления некачественной еды или загрязненной воды.
Кишечная палочка: профилактика с помощью личной гигиены
Чтобы остановить распространение кишечной палочки, нужно обязательно мыть руки:
- После обращения с животными
- После любого контакта с зараженным человеком
- Перед и после приготовления еды
- После замены подгузников, грязной одежды или постельного белья
- После использования туалета
- После уборки
Кишечная палочка: профилактика дома
Теперь перейдем к домашней уборке – важной части профилактики кишечной палочки. Следуйте этим простым советам, чтобы защитить свой дом:
- Тщательно убирайте ванную комнату и туалет – пользуйтесь хлорсодержащими чистящими средствами при уборке раковин, сантехники и всех твердых поверхностей. Особое внимание стоит уделить туалету, так как он – один из основных источников распространения кишечной палочки. Использование Domestos поможет убить все вредоносные бактерии в вашем туалете и ванной. Такое чистящее средство сэкономит ваше время, а также позаботится о вашем здоровье. Однако, перед использованием любого нового средства, не забудьте его протестировать и внимательно читайте инструкцию.
- Вытирайте все ручки в доме, чтобы не допустить распространения бактерий.
- Протирайте стиральную машину после стирки грязной одежды и постельного белья.
Когда дело касается дезинфекции вашего дома, хлорсодержащие чистящие средства становятся основным способом поддержания гигиены. Многочисленные исследования не раз показывали эффективность геля Domestos, содержащего хлор, в уничтожении вредных бактерий и в борьбе по предотвращению кишечных инфекций.
Не стоит забывать и про использование туалетных блоков, которые помогут поддержать гигиеническую чистоту и предотвратить распространение бактерий. Туалетные блоки Domestos идеально встраиваются под ободок унитаза, плотно прилегая в самом критичном, с точки зрения грязи и микробов, месте.
Максимальный эффект защиты вашего туалета может быть достигнут благодаря совместному использованию чистящего геля и туалетных блоков Domestos. Результат - чистый и опрятный туалет 24/7*!
*Защита от загрязнений (благоприятной среды для микробов) 24 часа в сутки, 7 дней в неделю при использовании согласно инструкции. По результатам инструментальных тестов Unilever, Италия, 2016
Как устроен желудочно-кишечный тракт человека
Процесс пищеварения чем-то напоминает спуск с горки в аквапарке. Начало пути — ротовая полость , где еда пережевывается, измельчается, перемешивается со слюной и превращается в мягкий пищевой комок.
Далее следует глотка — воронкообразный канал, в котором пересекаются пищеварительный и дыхательный пути.
Путешествие еды продолжается в пищеводе — мышечной трубке цилиндрической формы длиной 22–25 см. Верхний и нижний пищеводные сфинктеры на концах служат клапанами, не позволяющими пище попасть обратно в полость рта.
Желудок — мешкообразный мышечный орган, соединяющий пищевод с двенадцатиперстной кишкой (ДПК). Он похож на котел, в котором пища накапливается, перемешивается до пастообразной массы и переваривается под действием желудочного сока. Сок желудка состоит из ферментов и соляной кислоты, в силу чего имеет выраженную кислотность (около 1,5–2,0 pH). Желудочный сок расщепляет белки и другие химические соединения, после чего они транспортируются в тонкий кишечник для окончательного переваривания и усвоения.
Длина тонкой кишки , состоящей из двенадцатиперстной, тощей и подвздошной кишки и занимающей большую часть брюшной полости, — около 4,5 м. Тонкий кишечник содержит железы, вырабатывающие кишечный сок для основного переваривания пищи и всасывания питательных веществ в кровь.
В пищеварении также участвуют поджелудочная железа, почки, надпочечники, желчный пузырь и печень.
Поджелудочная железа располагается в тесном соседстве с желудком и двенадцатиперстной кишкой. Она выделяет панкреатический сок, способствующий полноценному перевариванию пищи и протеканию обменных процессов.
Печень принимает участие в обмене липидов, витаминов, белков и углеводов, синтезирует белки крови: глобулины, альбумины и фибриноген. Орган участвует в иммунологических реакциях.
Функции желчного пузыря — хранить и подавать по мере необходимости концентрированную желчь, которая постоянно вырабатывается клетками печени. Желчь принимает непосредственное участие в пищеварении человека и выступает своеобразным антибактериальным средством.
Стоит упомянуть и о роли в пищеварении почек и надпочечников , относящихся к системе мочевыделения. Они обрабатывают воду, поступившую из толстой кишки, фильтруя ее на пригодную для нужд организма и на мочу, содержащую ненужные примеси и подлежащую выведению.
На каждом из этапов прохождения еды по желудочно-кишечному тракту возможны сбои, приводящие к неполному усвоению пищи, проблемам с выведением отработанного материала и грозящие развитием патологий ЖКТ.
Среди причин проблем с пищеварительной системой лидирует неправильное питание, имеющее различные формы. Это переедание и употребление тяжелой пищи, недоедание и голодание, нерегулярность в приемах пищи, перекусы на скорую руку, скудность и несбалансированность рациона. На ЖКТ отрицательно влияют плохо очищенная вода, вредные пищевые добавки.
Другие факторы: плохая экология, стрессы, вредные условия труда, пагубные привычки, врожденная предрасположенность, аутоиммунные заболевания и сбои в эндокринной системе, побочное воздействие лекарств (антибиотиков, противовоспалительных, обезболивающих, гормональных препаратов), нарушение санитарных норм при приготовлении и употреблении пищи, способное вызвать инфекционные заболевания и заражение паразитами.
Сбои в пищеварительной системе негативно влияют на весь организм, снижают иммунитет, нарушают обмен веществ, проводят к ухудшению внешнего вида кожи, ломкости волос и ногтей. Они чреваты онемением конечностей, болями в мышцах и костях, нарушением сна.
Возможные осложнения для сердечно-сосудистой системы: гипертония, аритмия, стенокардия, риск инсульта и инфаркта. На фоне заболеваний ЖКТ могут развиться анулярный стоматит, глоссит, кровоточивость десен, экзема, нейродермит. При запущенных формах болезней ЖКТ возможно поражение гипофиза, надпочечников, половых желез, щитовидной железы.
Заболевания желудочно-кишечного тракта относятся к числу наиболее часто встречающейся патологии в мире.
Мужчины на 38% чаще становятся жертвами болезней ЖКТ, что связано как с неконтролируемым потреблением алкоголя, так и с поздним обращением за медицинской помощью.
Среди смертоносных гастроэнтерологических заболеваний свыше 45% занимают болезни печени , вызванные алкоголем. Мужчин погибает вдвое больше, чем женщин (соотношение 16:7). Острый панкреатит и другие заболевания поджелудочной железы — причина смерти 17% пациентов гастроэнтеролога. Смерть от перитонита вследствие разрыва желчного пузыря составляет менее 1%.
Летальные болезни кишечника вызываются запущенными формами воспалений и прободений (нарушением целостности, образованием отверстий) стенок тонкой и толстой кишки. В частности, аппендицитом (воспалением слепой кишки) обусловлено до 4% всех смертей, связанных с ЖКТ. Столько же приходится на инфаркт (некроз, омертвение) кишечника.
Несмотря на широкую распространенность, язва желудка и ДПК является причиной смерти не более чем в 10% в гастроэнтеральной группе.
Из нелетальных заболеваний ЖКТ лидирует хронический гастрит . От него страдает до 80–90% пациентов в мире, чему способствует патогенная бактерия Helicobacter pylori, вызывающая воспаления слизистой желудка. В развивающихся странах инфицированность хеликобактерией у людей в возрасте от 40 лет достигает 95%.
В России присутствие Helicobacter pylori в желудке отмечается по разным данным у 62–94% взрослых пациентов.
Распространенность гастроэзофагеальной рефлюксной болезни (ГЭРБ) достигает среди взрослого населения 50%. Симптомы заболевания отмечаются одинаково часто как у мужчин, так и у женщин.
Дуоденит — часто встречающаяся болезнь двенадцатиперстной кишки, с которой сталкивается 5–10% пациентов. У мужчин она диагностируется вдвое чаще из-за злоупотребления алкоголем и неправильного образа жизни.
Относительно часты и колиты — воспалительные заболевания стенок толстого кишечника. Причиной болезни являются патогенные микробы (стрептококки, стафилококки, кишечная палочка).
Аппендицит (воспаление слепой кишки) встречается у 30% россиян.
У каждого десятого мужчины и каждой четвертой женщины, обратившейся с жалобами на боли в животе, диагностируется хронический холецистит (желчнокаменная болезнь).
Среди детского и взрослого населения распространен дисбактериоз — дисбаланс микрофлоры кишечника, приводящий к нарушению работы пищеварительной системы.
Типичные признаки патологий ЖКТ: изжога (жжение от заброса содержимого желудка в пищевод), метеоризм и стеноз кишечника (вздутие, вызванное скоплением газов в кишечнике), отрыжка (выход газов из желудка или пищевода), тошнота и рвота, проблемы со стулом (запор или диарея), неприятный запах изо рта, появление налета на языке.
Реже встречаются: дисфагия (нарушение глотания, сопровождающееся болью и чувством остановки пищевого комка), примеси в кале (кровь, слизь, остатки непереваренной пищи), отек языка, горечь во рту, кожный зуд и другие аллергические реакции. Заболевания единого патогенеза имеют как общие, так и специфические признаки.
Боли в подложечной (эпигастральной) области и диспептический синдром (отрыжка кислым, изжога, рвота и тошнота) могут указывать на ряд заболеваний желудка, пищевода и ДКП.
При язвенной болезни , представляющей собой рану стенки ДКП или желудка, присутствуют резкие периодические боли в левом подреберье, слабость, диарея, рвота, кровавые примеси в кале.
Сходным образом проявляются воспалительные процессы желудка ( гастрит ) и двенадцатиперстной кишки ( дуоденит ). Заболевания сопровождаются острыми, ноющими или тянущими болями в верхней части живота, тошнотой, рвотой, проблемами со стулом. Больные испытывают чувство переполненного желудка и тяжесть в животе даже при малом потреблении пищи.
Грыжа пищевода также отдается болями в эпигастральной области при смене позы и после приема пищи. Также возможно появление болей в спине и опоясывающей боли. У 20% пациентов (преимущественно старше 60 лет), отмечаются боли в области сердца на фоне сопутствующих кардиологических заболеваний.
Кишечник часто страдает и от воспалительных процессов, инфекционных поражений. Воспаления толстого и тонкого кишечника ( энтерит и колит ) сопровождаются расстройством стула (до 15 раз в сутки). Во время дефекации и сразу после нее пациент испытывает резкую слабость, головокружение, тошноту, падение давления. Отмечается вздутие живота, холодный пот, дрожание конечностей, тахикардия, а также громкое урчание, шум плеска и болезненность при пальпации.
Признаки парапроктита, или абсцесса (гнойного воспаления) прямой кишки — это сильные боли в области прямой кишки или промежности. На фоне увеличения гнойника в размерах боли усиливаются, позывы на дефекацию становятся мучительными, повышается температура, возможен озноб.
Дисбактериоз проявляется нарушением стула, вздутием живота, схваткообразными болями, диспепсическими расстройствами и аллергическими реакциями (зуд и высыпания на коже).
Геморрою (варикозному расширению вен прямой кишки) свойственно кровотечение или мазание кровью после акта дефекации, выпадение геморроидальных узлов через анальное отверстие и болезненность при опорожнении кишечника, продолжающаяся еще некоторое время (при ходьбе, в сидячем и лежачем положении).
Симптоматика аппендицита определяется возрастом пациента, областью расположения аппендикса в брюшной полости и наличием осложнений. Характерны тупая боль в правом боку, слабость и головная боль, которая может сопровождаться болью в ногах, тошнота в сочетании с однократной рвотой, частый жидкий стул, температура в пределах 38 градусов.
Нельзя упускать из вида и одну из самых распространенных и между тем загадочных патологий — синдром раздраженного кишечника (СРК) , сопровождающийся спазмами в животе, нарушением стула, болезненным вздутием. СРК оказывает негативное влияние на весь организм: пациент жалуется на головную боль, бессонницу, повышенную утомляемость, учащенное сердцебиение даже в полном покое. По мнению большинства специалистов, СРК имеет психосоматическую природу и появляется вследствие стресса, сильной эмоциональной перегрузки. Однако для избавления от проблемы важно не только прийти в душевное равновесие, но и применить комплексное медикаментозное лечение. Одним из решений может стать прием препаратов висмута, оказывающих одновременно бактерицидное, противовоспалительное и защитное действие.
Острый гепатит С (воспалительное вирусное поражение печени) отмечается целым спектром признаков. Среди них: слабость, снижение аппетита и работоспособности, нарушение сна, отвращение к еде, ощущение тяжести в животе, боль в крупных суставах, появление сыпи, повышение температуры тела, потемнение мочи, пожелтение кожных покровов (отсюда народное название болезни — желтуха).
Первыми признаками цирроза печени являются: ощущение переполненного живота, снижение работоспособности, боль в правом подреберье, ощущение переполненности желудка, кровоточивость десен и носовые кровотечения, повышение температуры, метеоризм, тошнота, рвота.
Признаки холецистита (воспаленного желчного пузыря) — острая боль в правом подреберье, вздутие кишечника, приступы тошноты и рвоты. Боль усиливается при глубоком вдохе во время прощупывания зоны желчного пузыря. Многие пациенты отмечают незначительное повышение температуры.
У больных панкреатитом нередки жалобы на появление острой боли в животе, что сопровождается тошнотой и рвотой с желудочным соком, слизью, желчью и т.д. Также присутствуют вздутие живота, сухость во рту, отрыжка. На левом боку и в области пупка нередко появляются синюшные пятна.
Большинство распространенных и опасных для жизни заболеваний желудочно-кишечного тракта вызвано воспалительными процессами на фоне бактериальной или вирусной инфекции. Пищеварение — это единая взаимосвязанная система и заболевания ее органов могут последовательно развиться по принципу домино. Исток лавины проблем зачастую находится в желудке, который мы ежедневно подвергаем испытанию на прочность. Поэтому в лечении патологий ЖКТ эффективен комплексный подход с использованием гастропротекторных (защитных) и антисептических желудочно-кишечных препаратов.

Прописная истина гласит, что лучшее лечение — это профилактика. Чтобы избежать проблем с пищеварительной системой, не забывайте, что в пище должно быть много клетчатки (из круп и овощей), поменьше жира, очищенного сахара и изделий из отбеленной муки. Также стоит соблюдать питьевой режим и отказаться от вредных привычек.
Проявления СИБР — всем известные симптомы: вздутие живота, метеоризм, газы. Причина этой болезни – изменения в составе микрофлоры кишечника, а именно тонкой кишки, когда она заселяется несвойственными ей бактериями (кишечной палочкой, клостридиями, компилобактером и другими).
Тонкая кишка человека находится в проекции пупка и вокруг него, она делится на 3 части. Это двенадцатиперстная кишка, тощая кишка и подвздошная кишка. Двенадцатиперстная кишка подковообразной формы, она находится непосредственно после желудка.
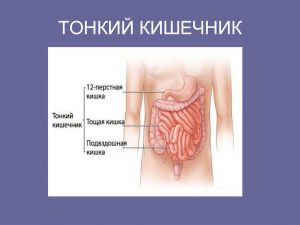
Пища, измельченная в желудке, попадает в двенадцатиперстную кишку и подвергается там воздействию соков поджелудочной железы и желчи. Сок поджелудочной железы расщепляет сложные молекулы белков, жиров и углеводов на более простые, чтобы легче можно было транспортировать их через стенку кишечника.
Формируется пищевой комок, который называется химус. Он проходит дальше по тонкой кишке, где всасываются питательные вещества. Тонкая кишка действительно очень длинная и тонкая. Общая протяженность тонкой кишки у людей от 2.4 метров до 4.5 метров, у мужчин длиннее, чем у женщин. Внутренняя поверхность кишки выстлана ворсинками, и даже поверхности клеток, тоже ворсинчатые, чтобы увеличить площадь всасывания.
Что нужно знать о бактериях тонкой кишки
Состав полезных бактерий разный, но это, в основном, лактобактерии, которые помогают нам справляться с молочной пищей. Бифидобактерии, которые синтезируют витамины, помогают всасываться железу и кальцию, защищают стенку кишечника от вредных микробов. Если туда попадает из толстой кишки кишечная палочка или клостридии, то есть анаэробные микробы (им для жизни не нужен кислород), они начинают выделять газы – метан, углекислый газ, сероводород, и, вместе с ними, токсичные вещества – этанол, ацетат.
Симптомы СИБР
Таким образом и развивается СИБР, когда эти бактерии попадают в несвойственное им место. Часто такой дисбаланс в микрофлоре протекает без видимых симптомов. У пациента могут быть проявления интоксикации, быстрая утомляемость, слабость, в таком случае трудно понять, что виноваты бактерии в тонком кишечнике. С другой стороны, может быть и очень яркая клиника – чередование запоров и диареи, вздутие живота, и все это длительно и мучительно. Снижается всасывание витаминов В12 и фолиевой кислоты, что приводит к нарушению кроветворения, а значит В12 и фолиево-дефицитной анемии. Эритроциты в костном мозге не могут делиться, становятся большими, недоразвитыми, а значит потом быстро разрушаются в селезенке.
Наряду с этим, нарушается всасывание жиров, что приводит к диарее и ухудшению всасывания других питательных веществ.
Что вызывает заселение этих микробов в тонкую кишку
Причин здесь может быть несколько.
- Снижение кислотности желудочного сока. Желудочный сок в процессе пищеварения расщепляет питательные вещества. Также он расщепляет вредные бактерии и дезинфицирует содержимое пищевого комка. Если кислотность желудочного сока снижена, то бактерии легко проникают из ротовой полости или верхних дыхательных путей и заселяются в тонкий кишечник. Это относится и к длительному приему препаратов группы ингибиторов протонной помпы (омепразол, рабепразол), как одно из побочных действий этой группы лекарств.
- Нарушение правильного выделения желчи. При задержке желчи, что случается, когда излишне спазмированы желчевыводящие пути, или если желчь синтезируется неполноценная, например, при циррозе, стеатогепатите. В норме у желчи есть бактерицидные свойства и она губительна для бактерий, которые не должны проживать в тонком кишечнике.
- Недостаточность илеоцекального клапана. Есть клапан, который разграничивает содержимое тонкого и толстого кишечника, он закрывает просвет тонкой кишки и флора, которая живет в толстом кишечнике, не может пробраться в более высокие отделы. Если это клапан работает плохо, то бактерии из толстого кишечника попадают в тонкий и размножаются там.
- Заболевания кишечника, нарушающие моторику тонкого кишечника. Нарушение моторики может быть гипо- и гипермоторное, то есть моторика может быть снижена или кишка может находиться в повышенном тонусе. При вялой, слабой работе тонкого кишечника пища застаивается в одном месте. Если кишечник излишне спазмирован, пища также застаивается. Моторика тонкой кишки регулируется центральной нервной системой, но больше автономной нервной системой кишечника, гормонами и медиаторами, веществами, которые вырабатываются в желудке и самом кишечнике.
- Хронические иммунодефицитные состояния. Это вирусные инфекции – ВИЧ, хронические и острые гепатиты В и С. Состояния после лечения токсическими для организма препаратами, а также препаратами, снижающими иммунитет – противоопухолевыми, цитостатиками. Сюда же входит состояние кишечника при алкоголизме, употреблении наркотиков.
- Лечение длительным курсом антибиотиков, как правило, тоже приводит к нарушению флоры. Бифидо- и лакто-бактерии, как и любые другие, уничтожают при длительных курсах, или нескольких повторных курсах антимикробных и антибиотических препаратов. А те бактерии, которые остаются устойчивы к антибиотикам потом разрастаются и выделяют газы и токсины.
Когда врач ставит диагноз СИБР?
Существует водородный дыхательный тест, чтобы определить СИБР. Это анализ в выдыхаемом воздухе содержания газов (водорода и метана), которые вырабатывают бактерии. К тесту требуется определенная подготовка в течение месяца. За месяц нельзя тревожить бактерий – пить антибиотики, проводить обследование кишечника – колоно- и ирригоскопию. За неделю нельзя принимать слабительные. За один день убирают все газообразующие продукты из рациона. Тест проводят натощак, после 12 часов голодания. Водородный тест считается показательным, абсолютно не инвазивным. Хорошо использовать у детей.
Пациент дышит в аппарат, засекается исходный уровень содержания газов, потом дается нагрузка с лактулозой и определяется разница. Если она соответствует определенным показателям, значит есть нарушения в микрофлоре тонкой кишки. Но и этот тест делают не везде.
Существует анализ кала на дисбактериоз, но он не очень информативен и зависит от условий сдачи анализа. Здесь тоже требуется специальная подготовка. Больше, конечно, он показывает флору толстого кишечника, но можно судить по косвенным признакам о нарушениях и в тонком кишечнике.
Чаще всего врач ставит диагноз СИБР на основе клинических данных, жалоб на вздутие живота, изменение стула. Конечно, без подтверждения диагноза мы можем лечить только эмпирически, или примерно.
Лечение СИБР
- Диета – прежде всего, с повышенным содержанием продуктов, которые восстанавливают среду тонкой кишки. Это пищевые волокна, они укрепляют гликокаликс. К таким диетам надо относиться избирательно, потому что основные продукты, богатые клетчаткой –бобовые, капуста, кукуруза – могут усилить вздутие, раздражают желудок и кишечник.
- Лекарственные средства, которые улучшают среду обитания бактерий — пребиотики. Они не травмируют стенку желудка и кишки, поэтому не могут усилить воспаление. К таким лекарственным средствам относится лактулоза (дюфалак) или препараты из африканского подорожника псиллума (мукофальк, фитомуцил). Они лечат запоры, но в половинных дозировках хорошо помогают при нарушении среды обитания бактерий. Все они исследованы и все хорошо работают для восстановления микрофлоры. Их можно принимать взрослым и детям. Если есть переносимость, хорошо принимать кисломолочные продукты, но дозировано, и обязательно свежие. При СИБР ни в коем случае нельзя йогурты с пищевыми добавками и красителями, как бы хорошо о них ни отзывалась реклама.
- Лечение основного заболевания, которое привело к СИБР. Это может быть гастрит или гастродуоденит, цирроз печени, гепатит, жировая болезнь печени, дискинезия желчевыводящих путей. Паразиты, которые живут в желчевыводящих путях, плохо влияют на моторику (лямблии, описторхи). Также к СИБР могут привести хронический панкреатит, последствия операций на кишечнике.
- Деконтаминация (или уничтожение) разросшейся флоры тонкого кишечника, т. е. врач может назначить противомикробные препараты или антибиотики, способные убрать излишне разросшихся бактерий при СИБР. Без назначения пить такие лекарства нельзя, потому что вместо пользы можно причинить вред своему здоровью, и сделать микробов резистентными (устойчивыми) к антибиотикам. Потом очень трудно будет справиться с такими микробами.
- Восстановление нормальной флоры после СИБР. В этом нам помогут препараты, содержащие бактерии. Сейчас фармакологическая индустрия предлагает множество форм таких лекарств или БАДов. Препараты могут содержать, в основном, лактобактерии – линекс, хилак-форте, или бифидобактерии – бибиформ, лактофильтум. Препараты, которые содержат питательные вещества для бактерий и сами бактерии – бактистатин. Комбинированные препараты – пробиолог, бак-сет, натума-бактофлор, примадофилус и другие.
- Можно использовать физиотерапевтические методы лечения, если нет противопоказаний. При СИБР это может быть электрофорез со спазмолитиками, противовоспалительными препаратами, лазерная терапия, магнит.
Вздутие живота и метеоризм чаще всего дает СИБР. Газы вырабатываются анаэробными бактериями, которые разрастаются в двенадцатиперстной кишке, тонкой и подвздошной кишках и создают дискомфорт. Кроме газов, они вырабатывают токсины, отчего мы чувствуем слабость, вялость. Диагностика и борьба с синдромом избыточного роста избавит нас от метеоризма и вздутия.
Но надо помнить, что этот синдром часто сочетается с язвенной болезнью, синдромом раздраженного кишечника, желудочным и пищеводным рефлюксом. Поэтому лечить все эти заболевания надо в комплексе и только после тщательной диагностики. Желудочно-кишечный тракт, особенно его флора, моторика и внутренняя среда, восстанавливаются длительно, поэтому нужно приготовиться к длительной работе над здоровьем пищеварительной системы с методичным приемом всех назначенных лекарственных препаратов.
Гастроэнтеролог Логинова Мария Павловна
Метеоризм — это скопление газов в пищеварительной системе, которое может привести к дискомфорту в животе. Большинство людей испытывают метеоризм или хотя бы раз сталкивались с симптомами метеоризма.
Метеоризм может вызвать дискомфорт и расстройство желудка. Это часто происходит в результате употребления определенных продуктов, но также это может быть признаком более серьезного заболевания желудка.
В большинстве случаев изменение диеты и образа жизни может помочь контролировать избыточный газ.
Что такое метеоризм?
Когда мы едим, пьем или глотаем слюну, мы также глотаем небольшое количество воздуха. Этот проглоченный воздух накапливается в кишечнике.
Газ в нашей пищеварительной системе состоит в основном из азота и кислорода. Когда мы перевариваем пищу, выделяется газ, главным образом в виде водорода, метана и углекислого газа. Когда газ накапливается, тело может нуждаться в его устранении, либо через рот, путем отрыжки, либо путем прохождения ветра через анальный проход.
Метеоризм часто возникает без ведома человека. Изначально запаха нет, и количество его ничтожно мало. Когда появляется запах, обычно появляется небольшое количество сернистых газов. Если пища не была должным образом переварена, она начинает разлагаться, выделяя серу.
Метеоризм может быть результатом обычных процессов в организме, или это может быть следствием состояния, которое влияет на пищеварительную систему.
Экзогенные источники — это те, которые приходят извне. Мы глотаем воздух, когда едим, пьем или глотаем слюну; особенно много воздуха поглощается, когда образуется избыток слюны из-за тошноты или кислотного рефлекса.
Эндогенные источники находятся внутри кишечника. Газ может возникнуть как побочный эффект переваривания определенных продуктов или когда продукты не полностью перевариваются.
Продукты, вызывающие метеоризм, как правило, содержат большое количество определенных полисахаридов, особенно олигосахаридов, таких как инулин. Инулин относится к классу пищевых волокон, известных как фруктаны.
Примеры продуктов, которые могут ухудшить метеоризм включают в себя:
- Овощи, такие как артишоки, брокколи, лук-порей, цветная капуста, капуста, чеснок, лук, фасоль, брюссельская капуста и репа.
- Злаки, такие как пшеница или овес.
- Бобовые, включая фасоль и чечевицу.
- Молочная продукция.
- Дрожжи в хлебобулочных изделиях, таких как хлеб.
- Бобы: сложные углеводы в бобах трудно усваиваются человеком. Они перевариваются микроорганизмами в кишечнике, известными как кишечная флора, которые производят метан. Когда сложные углеводы попадают в нижнюю часть кишечника, бактерии питаются ими и вырабатывают газ.
- Лактоза: когда люди потребляют пищу, содержащую лактозу, такую как молоко, и не хватает ферментов, чтобы расщепить ее, бактерии питаются лактозой. У некоторых людей при этом образуется большое количество газа.
- Целиакия: непереносимость белка глютена означает, что некоторые люди испытавают метеоризм, когда они потребляют ячмень, пшеницу и рожь.
- Искусственные подсластители: сорбит и маннит содержатся в конфетах, жевательных резинках и сладких продуктах без сахара. У некоторых людей развивается диарея, газ или и то, и другое, когда они употребляют эти вещества.
- Газированные напитки: газированные напитки и пиво могут вызвать скопление газов в желудочно-кишечном тракте.
- Некоторые хронические заболевания могут вызывать метеоризм, например, болезнь Крона, язвенный колит или дивертикулит. Некоторые виды рака могут привести к закупорке кишечника. Любой, кто испытывает внезапное или ухудшающееся увеличение метеоризма, должен обратиться к врачу.
- Проблемы с желчным пузырем: камни в желчном пузыре и холецистит могут вызвать дополнительный газ.
- Запор: кал может затруднить выделение избыточного газа, что приведет к дальнейшему накоплению и дискомфорту.
- Гастроэнтерит и другие кишечные инфекции: вирусная, бактериальная или паразитарная инфекция пищеварительной системы или пищевое отравление могут вызвать скопление газов. Примеры включают инфекцию кишечной палочки (E. coli), амебиаз и лямблиоз.
- Антибиотики: они могут нарушить нормальную кишечную флору, или бактериальную флору, в кишечнике, что приводит к метеоризму.
- Слабительные: регулярное и чрезмерное употребление слабительных может увеличить риск развития метеоризма.
- Другие причины включают беременность, грыжу, панкреатит, болезнь Гиршпрунга, предменструальный синдром, эндометриоз и другие.
Если есть признаки отравления или закупорки, или если есть кровь в кале, необходима срочная медицинская помощь.
Метеоризм обычно не является серьезной проблемой. В большинстве случаев изменение образа жизни и диеты — это все, что нужно.
Читайте также:


