Паразиты и себорейный дерматит на голове
В статье освещены сведения о себорейном дерматите, хроническом воспалительном рецидивирующем заболевании, проявляющемся усиленной выработкой и изменением качественного состава кожного сала. Приведены данные о патогенезе себорейного дерматита, причинах его
The article highlights the information about seborrheic dermatitis, chronic inflammatory recurrent disease, manifested by increased production and changes in the qualitative composition of sebum. The data on the pathogenesis of seborrheic dermatitis and its causes are presented. The clinical forms of seborrheic dermatitis are considered in detail. The article describes the differential diagnosis and drug treatment of patients with seborrheic dermatitis.
Себорейный дерматит (СбД) — это хроническое воспалительное рецидивирующее заболевание, проявляющееся усиленной выработкой и изменением качественного состава кожного сала, нарушающее микробиом кожи [2]. Характерной локализацией являются те участки кожного покрова, которые наиболее обогащены сальными железами: волосистая часть головы, заушные складки, лицо, грудь, крупные кожные складки, реже конечности. Анатомические и физиологические особенности кожи головы, такие как обилие сальных желез, высокий уровень выделения кожного сала, скорость десквамации, при которой задерживаются чешуйки, секрет сальных и потовых желез на коже и волосах, создают более чем благоприятные условия для размножения микроорганизмов. Зуд, расчесы и экскориации приводят к травматизации кожи, нарушается эпидермальный барьер, что приводит к образованию воспаления и чешуй-корок [7]. Барьерная функция очень важна для кожи, и кожа волосистой части головы не исключение. Барьерные функции обеспечивают водно-липидная мантия и содержание кислот, состояние рогового слоя эпидермиса и межкератиноцитного цемента, внутриэпидермальная иммунная защита и т. д. За счет водно-липидной мантии кожа имеет способность к самостерилизации, создавая особый кожный микробиоценоз за счет симбиоза многочисленных микроорганизмов, заселяющих нашу кожу. Состав микрофлоры кожи головы разнообразен. При нормальной микрофлоре здоровая кожа резистентна к колонизации микроорганизмов. Как только происходит нарушение целостности барьерной и защитной функции эпидермиса, наблюдается проникновение патогенной микрофлоры, что приводит к нарушению десквамации и активации патологического процесса [6]. При поражении волосистой части головы наблюдается усиление выпадения волос и их истончение. При локализации патологического процесса на волосистой части головы и лице в разы ухудшается качество жизни пациентов [4].
Заболевание достаточно распространено, встречается с частотой 2–8% всего населения. Начало заболевания имеет 3 возрастных пика: новорожденные до 10–12 недель, пубертатный период и взрослое население 30–40 лет. Также отмечают, что заболеванию подвержены чаще люди с белой кожей. Мужчины болеют чаще, чем женщины. Заболеваемость постоянно растет. Особенно выражена тенденция к обострению в холодный зимний период [2]. СбД часто имеет связь с заболеваниями, поражающими иммунитет (такими как вирус иммунодефицита человека), с неврологическими заболеваниями (эпилепсия, болезнь Паркинсона, полинейропатия). Как следствие патологии желудочно-кишечного тракта при таких заболеваниях, как дисбактериоз или ферментопатии, возможно нарушение микрофлоры кожи. В свою очередь нарушение микробного состава кожи провоцирует активацию патологического процесса. Из вышесказанного можно сделать вывод, что необходимо доскональное разностороннее комплексное обследование пациентов с диагнозом СбД [1].
До сегодняшнего дня так и не выяснили точную причину СбД. Хотя J. Q. Rosso (2011) выделяет три основных фактора, влияющих на развитие этого заболевания: повышенная секреция сальных желез, изменения в колонизации и метаболизме микробиоты кожи и индивидуальная чувствительность. В свою очередь также играют роль следующие причины:
- Нарушение гормонального фона. Например, наблюдаемые изменения соотношения эстрогена и тестостерона в период пубертата, при беременности или в климактерический период. Себоциты человека реагируют на андрогенную активность, при активации секреции кожного сала с наступлением половой зрелости.
- Патология желудочно-кишечного тракта. Дисбактериоз (снижение количества лактобацилл), ферментопатии, функциональные расстройства желчного пузыря, гастроэнтероколит, диспепсии, несбалансированное питание.
- Нарушения иммунитета (СПИД, частые воспалительные процессы, гельминтоз и другие).
- Длительный прием лекарственных препаратов (антибиотики, гормональные препараты).
- Стресс. В стрессовых ситуациях активируются рецепторы сальных желез и повышается выработка кожного сала.
- Несоблюдение личной гигиены и асептики, использование неподходящих косметических средств усугубляет патологический процесс.
- Злоупотребление косметическими процедурами с агрессивным воздействием на эпидермис.
- Нарушение микробного состава кожи провоцирует активацию патологического процесса [5].
В свою очередь важными факторами считают и генетическую предрасположенность, нарушение метаболических процессов, влияние внешней среды. Генетическая предрасположенность к развитию данного заболевания сопровождается изменением качества кожного сала. Это изменяет микробиоту кожи и снижает бактерицидные свойства, создается благоприятная среда для патогенной флоры, что провоцирует воспаление [7].
В настоящее время доказано, что одной из причин возникновения себорейного дерматита являются грибы рода Malassezia. Впервые теорию о связи грибов и развитии СбД высказал французский микробиолог Луи Шарль Малассез в 1874 г. Он обнаружил дрожжеподобное вещество в чешуйках у пациента с диагнозом СбД. Некоторое время считалось, что грибы Pityrosporum ovale также влияют на развитие СбД. В последующем было доказано, что Pityrosporum и Malassezia являются вариантами одного вида. К сегодняшнему дню известно более 9 видов гриба Malassezia [6].
Условно-патогенный дрожжевой гриб Malassezia в норме заселяет нашу кожу и встречается на поверхности эпидермиса. Большая их часть сосредоточена в роговом слое, внутри и между роговыми чешуйками и в волосяных фолликулах, потому что для жизнедеятельности им необходимы липиды. Под действием микроорганизмов Malassezia furfur (M. furfur) происходит изменение pH кожи в щелочную среду, повышение синтеза липидов, а как следствие выработка кожного сала. Они перерабатывают липиды, находящиеся в кожном сале, с образованием свободных жирных кислот и триглицеридов, потребляя их. Также некоторые виды гриба Malassezia продуцируют ненасыщенные жирные кислоты, их компоненты вызывают раздражение кожи, воспалительную реакцию и гиперпролиферацию эпидермиса [6]. Грибам нужен определенный уровень влажности, влияющий на их популяцию. При СбД концентрация грибов на пораженных участках кожи значительно выше, чем на здоровой коже. В норме M. furfur составляет 30–50% микрофлоры волосистой части головы и возрастает до 75% при легкой форме, а в средних и тяжелых — до 90%. Malassezia можно вырастить в аэробных условиях, хотя он и выживает в отсутствие кислорода. Главным отличием является его неспособность ферментировать сахара, жиры (главный источник углерода). Жирные кислоты представляют собой необходимую составную часть клетки, но не являются источником энергии и не участвуют в метаболизме. Внутри клеток эпидермиса обнаруженные липиды имеют состав, который необходим для питания грибов. Также у данных микроорганизмов имеется богатая антигенная структура, которая является причиной высокой иммуногенной активности. Их антигены вызывают индукцию антител в организме человека. Она зависит от антигенного состава грибов, состояния иммунной системы и особенностей окружающей среды человека (качественный состав сального секрета, климат, инсоляция, температура, состав воды и т. д.). В настоящее время уже известны и описаны многие антигены основных видов рода Malassezia, а также исследована их биохимическая структура [2].
И. В. Полеско (2009) выявила ряд маркеров СбД. К ним можно отнести HLA-антигены I класса А10 и А23, при этом, согласно гипотезе автора, инфекционные агенты несут антигенные детерминанты, близкие к определенным структурам антигенов HLA-системы, и иммунный ответ может реализоваться против собственных антигенов организма, что поддерживает хроническое воспаление в патогенных очагах [9].
Со стороны патофизиологии при СбД происходит четыре патофизиологические стадии: взаимодействие Malassezia с эпидермисом, воспаление, процессы пролиферации и дифференциации эпидермиса, нарушение качества и функций кожного барьера [7].
При гистологическом исследовании отмечают неравномерный акантоз, умеренный гиперкератоз, ортокератоз, паракератоз, периваскулярный инфильтрат из лимфоцитов и гистиоцитов, умеренный спонгиоз, вакуольную дистрофию клеток шиповатого слоя, межклеточный отек в эпидермисе. Обнаруживаются фолликулярные пробки, а также скопления нейтрофилов в устьях фолликулов [3].
Классификация СбД включает [10]:
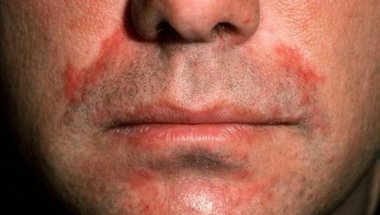
В типичных случаях СбД поражает участки кожного покрова, с увеличенным развитием сальных желез и их усиленной активностью. Характерными клиническими симптомами являются шелушение, воспаление кожи, которые могут сопровождаться зудом. Часто патологический процесс симметрично поражает кожу волосистой части головы с вовлечением границы роста волос, ресниц, бровей, области усов и бороды, кожу наружных слуховых проходов и заушные складки. Также может поражаться кожа туловища, чаще в области грудины. В тяжелых случаях процесс может распространиться вплоть до эритродермии [2].
Характерным проявлением СбД волосистой части головы являются муковидные белые чешуйки. При данном варианте отсутствуют воспалительные изменения на коже, но часто присутствует кожный зуд. Более тяжелые проявления представлены эритематозными пятнами и бляшками, которые покрыты сальными чешуйками или чешуйками-корками [9].
Клинические формы СбД можно подразделить следующим образом:
- СбД волосистой части головы;
- СбД лица;
- СбД туловища;
- генерализованная форма СбД.
Выделяют несколько форм СбД: жирная форма — к ней относятся густая жирная и жидкая жирная, сухая форма и смешанная. Густая жирная форма проявляется уплотнением и снижением эластичности кожи, ее окраска становится буровато-сероватой, значительно расширяются устья сальных желез. Из-за уплотнения кожного сала нередко выводной проток сальной железы закупоривается отторгающимися эпителиальными клетками. Возникает роговая пробка — комедон (в народе называемый черным угрем), при выдавливании такого элемента выделяется густая сальная масса. Нередко встречаются атеромы — кисты сальных желез. При густой форме себореи волосы становятся жесткими, грубыми. Жидкая жирная форма СбД клинически проявляется лоснящейся, блестящей кожей, напоминает корку апельсина — расширенные поры, зачастую зияют. Кожное сало в избытке выделяется из протоков сальных желез. Волосы на голове как будто смазаны маслом, склеиваются в пряди. На волосах видны плотно сидящие обильные желтоватые чешуйки. При данной форме возможно присоединение вторичной инфекции, так как кожное сало теряет свои бактерицидные свойства из-за изменения его химического состава. При сухой форме наблюдается снижение салоотделения, роговые чешуйки сплошь покрывают кожу головы и волосы. Шелушение чаще начинается с затылочно-теменной области и распространяется по всей голове. Чешуйки отделяются легко, падают на одежду, загрязняют волосы. Волосы становятся сухими, тонкими, ломкими. При такой форме заболевания на коже боковых поверхностей туловища и на разгибательных поверхностях конечностей часто наблюдается выраженный фолликулярный кератоз. Пациенты отмечают чувство стянутости кожи, может беспокоить небольшой зуд, который усиливается после умывания. При смешанной форме себореи на волосистой части головы отмечается выраженная перхоть, а на лице жирный блеск. Как вариант проявления смешанной формы только на лице — кожа средней части лица (лоб, нос, подбородок) жирная, а на щеках — сухая; в теменной и лобной областях волосистой части головы салоотделение резко повышено, а на остальных участках кожи головы снижено. Зачастую в таких случаях пациенты даже не обращаются за помощью, так как их это не беспокоит, не понимая возможности усугубления ситуации в будущем [4].
Диагноз СбД ставится на основании клинической картины и в типичных случаях не представляет сложности. При проведении осмотра наблюдаются типичные клинические проявления. При подозрении на жидкую себорею проводится тест с папирусной бумагой, которой протирают поверхность кожи, волос. При положительном результате на бумаге остаются жирные пятна. При неоднозначной картине проводят дифференциальный диагноз [9].
Для дифференциальной диагностики возможно проведение гистологического исследования биоптата кожи, где мы наблюдаем характерные гистологические изменения. A. Rateb и соавт. с помощью метода сканирующей электронной микроскопии биоптата из очагов СбД выявили кератиноциты характерной формы в виде сердца различного размера, внутри рогового слоя и волосяных фолликулов нашли дрожжевые клетки, что подтверждает роль Malassezia при данном заболевании [5].
Дифференциальную диагностику в первую очередь проводят с псориазом. Шелушение отмечается при обоих заболеваниях, но при СбД чешуйки желтоватого цвета, а при псориазе — серебристо-белые. При дерматоскопии у больных с СбД отмечаются ветвящиеся и атипичные красные сосуды с отсутствием красных точек. При капилляроскопии наблюдаются единичные расширенные и извитые капилляры в очагах СбД, а в псориатических очагах — более плотные, перекрученные с более крупным диаметром капиллярных сетей. Обязательно оценивают симптом Картамышева — при пальпации с закрытыми глазами ощущают четкие границы по периферии псориатических бляшек на волосистой части головы в отличие от очагов СбД, при котором очаги не возвышаются над уровнем кожи. Локализация высыпаний на волосистой части головы при псориазе распространяется за пределы волосистой части головы, что не характерно для СбД (не выходит на пределы волосистой части головы). При СбД инфильтрация в очагах минимальна, а при псориазе — выраженная на краю высыпаний. Зуд более выражен при заболевании себореей, чем при псориазе.
Атопический дерматит (АтД) и СбД. При АтД не характерна себорея, зуд сильнее выражен и характерны высыпания в типичных зонах. Для кожи при АтД характерны выраженная сухость и мелкое отрубевидное шелушение.
При дерматомиозите могут наблюдаться эритематозно-сквамозные высыпания в затылочной зоне, выраженный зуд и усиленное выпадение волос, что не характерно для СбД. Отличить СбД от дерматофитии кожи головы поможет лампа Вуда, а также проведение микроскопического и микологического исследования для исключения патологической грибковой флоры [8].
Необходимо проведение дополнительных методов обследования: клинических анализов крови и мочи, биохимического анализа крови, глюкозы крови, бактериологического посева на микрофлору кишечника. По показаниям консультации других специалистов: гастроэнтеролога, эндокринолога [8].
Медикаментозная терапия СбД может быть комплексной, с учетом клинического течения и индивидуальных особенностей пациента. При наружном лечении пациентов используют топические глюкокортикостероидные препараты. При выраженном воспалении с гиперемией и мокнутием применяют глюкокортикостероидные препараты со средней или высокой степенью активности. По мере уменьшения выраженности воспаления производят замену на препараты со слабой или средней степенью активности. Для избежания риска развития нежелательных явлений из-за длительного использования кортикостероидных препаратов используют пиритион цинка в виде аэрозоля, крема, шампуня. Также применяют противовоспалительные средства для местного применения (примочки): калия перманганат, 0,01–0,1% раствор 1–2 раза в сутки наружно в течение 4–7 дней и антисептические средства — наружно 1–2% спиртовые растворы анилиновых красителей. Топические противогрибковые препараты применяют в форме крема и шампуня. Применение кетоконазола в профилактических целях способствует поддержанию ремиссии. Шампунь наносят на кожу головы и на область подбородка на 5–10 минут перед полосканием. При достижении ремиссии шампунь можно использовать реже, два раза в неделю или по мере необходимости. При присоединении вторичной инфекции используют мази или аэрозоли, содержащие антибактериальные препараты. При выраженном зуде назначают антигистаминные препараты. Селективная фототерапия может применяться в варианте 20–25 процедур 4–5 раз в неделю [10].
Таким образом, СбД, будучи хроническим заболеванием кожи, связанным с повышенной секрецией кожного сала и изменением его качественного состава, несмотря на успешно проведенную терапию, часто рецидивирует. Эффективность лечения СбД зависит от тщательного соблюдения рекомендаций лечащего врача. Рациональный подход к диете и тщательный подбор средств ухода за кожей и волосами необходимы для возможного длительного поддержания благоприятного результата лечения.
Литература
- Альбанова В. И., Калинина О. В. Себорейный дерматит волосистой части головы: роль Malassezia // Успехи медицинской микологии. 2016. № 14. С. 11–14.
- Белоусова Т. А., Горячкина М. А., Катранова Д. Г. Себорейный дерматит волосистой части головы: современные представления об этиологии, патогенезе и терапии // Вестник дерматологии и венерологии. 2013. № 6. С. 132–138.
- Беренбейн Б. А., Студницин А. А. Дифференциальная диагностика кожных болезней. М.: Медицина, 1989. 672 с.
- Иванов О. Л., Молочков В. А., Бутов Ю. С., Кряжева С. С. Кожные и венерические болезни. М.: Шико, 2010. 560 с.
- Корнишева В. Г., Могилева Е. Ю. Себорейный дерматит (обзор) // Проблемы медицинской микологии. 2012. Т. 14, № 3. С. 3–9.
- Мавлютова Г. И., Юсупова Л. А., Мисбахова А. Г. Себорейный дерматит и другие малассезиозы. Участок ротапринтной печати НБ КГМА, 2016. 24 с.
- Михнева Е. Н. Этапное лечение себорейного дерматита волосистой части головы // Дерматологiа та венерологiя. 2012. № 2 (56). С. 44–47.
- Олисова О. Ю. Патогенез и лечение себорейного дерматита // Дерматовенерология и дерматокосметология. 2016. № 1–2. С. 38–42.
- Храмова Т. Г. Себорейный дерматит волосистой части головы: от диагностики к лечению. Иркутск: ГБОУ ВПО ИГМУ МЗ РФ, 2016. 46 с.
- Федеральные клинические рекомендации по дерматовенерологии. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. М.: Деловой экспресс, 2016. 768 с.
Л. А. Юсупова 1 , доктор медицинских наук, профессор
Е. И. Юнусова, кандидат медицинских наук
З. Ш. Гараева, кандидат медицинских наук
Г. И. Мавлютова, кандидат медицинских наук
В. С. Панченко
ГБОУ ДПО КГМА Минздрава России, Казань
Себорейный дерматит: патогенетические аспекты, клинические формы и терапия больных/ Л. А. Юсупова, Е. И. Юнусова, З. Ш. Гараева, Г. И. Мавлютова, В. С. Панченко
Для цитирования: Лечащий врач № 8/2019; Номера страниц в выпуске: 48-51
Теги: кожа, воспаление, кожное сало
Заболевания, возникающие при участии Malassezia furfur, довольно серьезные. Чем выгодна человеку эта симбиотическая связь?
Malassezia furfur
Malassezia furfur – грибы семейства Malassezia. Они являются дрожжеподобными. Одноклеточный гриб обладает не выгодным для человека свойством: он склонен питаться жирами. В научной литературе его из-за этого называют липофильным, а в жизни видят в качестве паразита кожи возле сальных желез. Этот грибок – возбудитель перхоти, себорейного дерматита, негнойного фолликулита, разноцветного лишая и др.

Микрофлора кожи содержит множество микроорганизмов. Но Malassezia furfur даже в допустимом количестве демонстрирует признаки агрессивности вида к носителю. Гриб не склонен жить на участках, где мало сальных желез, а кожа относится к нормальному типу. Он начинает свое размножение в следующих местах:
- на коже головы;
- на лбу;
- на носу;
- на груди;
- на спине между лопатками.
Затем он распространяется по телу максимально, разрушает верхний и средний слои кожи. В запущенном состоянии он переходит на стадию хронической болезни. Его сложно устранить медицинскими препаратами.
История изучения микроорганизма
Исследование Malassezia furfur началось в 1846 году. Этот вид был впервые описан в научно-исследовательской работе по микробиологии. Но почти 100 лет ученые не могли продвинуться в исследованиях. Грибы этого семейства не получалось культивировать. Только в 1939 году проблему решили. Исследователям случайно пришла в голову идея о том, что для размножения микроорганизма нужна среда, состоящая из жиров. Так были открыты липофильные свойства. Невозможность культивировать микроорганизм – не единственная трудность, которую пришлось преодолеть микробиологам. Дело в том, что Malassezia furfur – непростой гриб. Все семейство способно отдалиться по внешнему виду клеток от дрожжевых грибов и приблизиться к плесневым.

Существует 2 основных варианта грибов, попавших под микроскоп. Первый вариант – грибы с почкующимися клетками (дрожжевидные). Второй вариант – с ветвящимися нитями-мицелиями (плесневые). Malassezia furfur долго не получалось классифицировать. Создавалось впечатление, что это 2 совершенно разных вида, а не жизненный этап одного. Только в 1977 году загадка была разгадана и 2 разных вида грибковых микроорганизмов четко были определены как один и тот же Malassezia. А в 1984 было установлено, что он является главной причиной появления перхоти.
Как развивается недуг
Почему вдруг гриб увеличивает свою колонию, начинает паразитировать, превращается в себорейный дерматит? Все дело в характеристиках питания. Питается он секретами сальных желез – липидными клетками. Химический состав питания влияет на процесс размножения. Важен также и химический состав секрета потовых желез, но он играет второстепенную роль в жизненном цикле Malassezia furfur. Причины себорейного дерматита следующие:
- изменения гормонального фона;
- неправильная диета;
- перенесенное другое заболевание;
- наследственность.

Себорейный дерматит тесно связан с возрастом. Изменения тела с годами – это часто истинные причины проявления способностей к паразитированию со стороны грибка. Профилактика заболеваний – актуальный подход, который иногда отсутствует. Болезнь часто проявляется соответственно этапам формирования тела, когда активизируются потовые и сальные железы. У детей впервые недуг может возникнуть на 2-3 неделе после рождения. Обычно проходит к 2-4 годам. Но возможен рецидив в подростковый период. Согласно статистике, себорейный дерматит чаще встречается у мужчин, чем у женщин, хотя различия распространенности незначительны.
Первые признаки себорейного дерматита – покраснение и шелушение кожи. Их не всегда легко соотнести именно с этим заболеванием. Дерматиты похожи друг на друга. Визуально болезнь способен отличить специалист, который назначит нужные анализы и правильное лечение. Для того чтобы точно поставить диагноз при подозрении на недуг, когда присутствуют признаки себореи, лучше обратиться к врачу. Себорея – сложное заболевание. Чем лечить запущенное состояние? На этот вопрос может ответить только доктор.
Виды себорейного дерматита следующие:
- Себорейный дерматит кожи головы. Перхоть легко превращается в такой дерматит. Лечение перхоти – важный этап профилактики заболевания. Уменьшение популяции Malassezia furfur, остановка ее патологического роста – главная задача при появлении перхоти.
- Себорейный дерматит кожи лица. Микроорганизм поражает эту область, т. к. содержит много сальных желез. Тщательность гигиены при лечении этих участков просто необходима. Она остановит распространение недуга.
- Себорейный дерматит туловища. Кожа здесь также является благоприятной средой для роста колонии Malassezia furfur. Потоотделение в этих местах усилено. В некоторых случаях Malassezia furfur встречается в складках кожи, где отмечается влажная, теплая среда. В таких складках кожный жир вместе с мертвыми клетками легко накапливается в большом количестве. Это вторично созданная среда обитания для грибка.
- Генерализованный себорейный дерматит. Он присоединяется к другим инфекциям. Становится побочным эффектом активного развития пиококков, кандид. При таком виде заметен зуд, лихорадка и пр.
Помимо вышеперечисленных видов себорейного дерматита, медицина знакома с себорейным атопическим дерматитом и себорейным псориазом. В этих случаях Malassezia furfur является аллергеном, провоцирующим кожные реакции при другом заболевании, усугубляет его течение себорейными бляшками.
Лечебные мероприятия
Распространенность Malassezia furfur – это не пандемия. Современная медицина, несмотря на небогатый опыт, все же знает, как лечить себорейный дерматит. Но для лечения важно содействие пациента и приложение максимума усилий. Необходимо соблюдение рекомендаций врача, ведение здорового образа жизни.
Фототерапия. Одним из эффективных методов лечения симптома, а не его основных причин, является фототерапия – лечение светом. Это местное воздействие, направленное на восстановление естественного иммунитета кожных покровов в местах, пораженных грибком. Метод основан на свойствах дневного, солнечного света, но без вредных влияний.
Правильный уход за кожей лица. Правильным уходом за кожей можно назвать комплекс мероприятий, направленных на улучшение состояния и нормализацию процессов в коже. Значение имеет не только уход за пораженными болезнью участками, но и за защитными оболочками организма в целом. Хороший иммунитет соседнего участка кожи позитивно повлияет на пораженные клетки, восстанавливая их более здоровыми химическими элементами.
Кожные покровы – единая система. Грибок Malassezia furfur своим присутствием разрушает целостность системы, иммунитет кожных покровов. При правильном уходе и внимательном отношении организму будет легче себя исцелить. Уход за кожей должен включать в себя 3 главных этапа восстановления баланса: эффективное увлажнение, своевременное отшелушивание мертвых клеток, борьбу с воспалением.
Правильный уход за кожей волосистой части головы. Профилактика и лечение себорейного дерматита на этих участках кожи предполагает использование противогрибковых шампуней. Обычный шампунь не окажет должного эффекта. При его выборе надо учитывать, что обычные шампуни мало ухаживают за кожей головы, в основном воздействуя на волосы. Если же средство может нормализовать работу сальных желез и выполнить отшелушивание без воздействия на грибковые микроорганизмы, его лучше сочетать с противогрибковым шампунем. В состав шампуня должны входить следующие вещества:
- пиритион цинка;
- клотримазол;
- дисульфид селена;
- сера;
- циклопирокс;
- кетоконазол;
- ихтиол;
- деготь;
- салициловая кислота.
Эти химические вещества эффективны в борьбе с колонией Malassezia furfur.

Прием витаминов. Витамины являются концентратом полезных элементов. Они дополнят обычное питание. Даже полноценный рацион не способен ускорить процесс выздоровления так, как они. При себорейном дерматите принимают витамины А, Е и В2. Человек не всегда может вовремя заметить авитаминоз.
Лекарства. Прописанные лечащим врачом медикаменты при соблюдении инструкций улучшат ситуацию. Эффективность препарата зависит от вида дерматита. Но медикаментозное лечение гарантированно уменьшит степень проявления симптомов, истощения тела в результате борьбы с микроорганизмами.
Правильное питание
Лечение себорейного дерматита затруднено возможностью болезни появляться снова. Организм не всегда способен сам бороться с этим грибком. Для оптимального лечения, полноценного выздоровления, без рецидивов, потребуется немало: повлиять на химический состав секрета сальных и потовых желез, восстановить баланс. Как это сделать? Надо сократить потребление быстрых углеводов, перейти на диету из продуктов с низким гликемическим уровнем. Это нормализует обменные процессы в организме. Сократив количество потребляемых специй, можно улучшить состояние микрофлоры желудочно-кишечного тракта, способствовать росту числа полезных микроорганизмов.
Надо внимательно отнестись к потреблению аллергенов, которые могут стать катализатором аллергических реакций. Это касается меда, цитрусовых, орехов, клубники и т.д. Способствовать лечению будет отказ от употребления алкогольных напитков, которые плохо влияют на состояние кожи. Курение также является дополнительным негативным фактором. И без того ослабленный организм не может выдержать двойную нагрузку – заболевание и влияние вредной привычки.
Рецепты народной медицины
Болезни кожи, помимо всего прочего, ухудшают внешность человека. Они мешают успеху в социуме. Не исключение и себорейный дерматит, симптомы которого негативно влияют на психологическое состояние больного. Как вылечить недуг силами природы, даже если лекарства не помогают, подскажет нетрадиционная медицина. В ее арсенале следующее:
- сок алоэ;
- экстракт эвкалипта шаровидного;
- масло орегано;
- масло чайного дерева;
- кокосовое масло;
- анютины глазки;
- экстракт авокадо;
- фолиевая кислота;
- морская соль.
Проблеме дерматита сегодня уделяется довольно много внимания, потому что этот недуг связан с генетикой и, конечно, исследования развиваются вместе с этой наукой. Вполне можно ожидать изобретения универсального лекарства в ближайшем будущем. Человеку же, столкнувшемуся с проблемой себорейного дерматита, не стоит ждать достижений ученых. Ведь даже наследственные негативные программы можно корректировать в течение жизни, блокировать их. Понимание факта целостности и взаимосвязи покровной системы тела человека поможет избежать развития Malassezia furfur. Как вылечить себорейный дерматит, может сказать только врач после тщательного обследования пациента.
Читайте также:
- Какой вред человеку наносят паразиты
- Деструкция стекловидного тела из за паразитов
- Альвеолярный эхинококкоз что это такое
- Как определить что у ребенка глисты или лямблии
- От чего могут появиться глисты у грудного ребенка
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции

