Эхинококкоза печени научные статьи
Среди многочисленных паразитарных болезней человека наиболее часто и в самой многообразной форме встречается эхинококкоз 4. Эхинококкоз является одним из широко распространенных инвазионно-зоонозных заболеваний [1; 3; 5]. По данным литературы, эхинококкоз чаще всего встречается в странах с умеренным и жарким климатом и развитым животноводством, а в этом регионе расположены Центрально-Азиатские республики, в частности Кыргызстан [6; 7]. Легочная локализация занимает второе место после эхинококкоза печени и колеблется от 30 до 60% среди всех локализаций [6; 8].
В клиническом течении эхинококкоза легких в последнее время часто наблюдаются различные осложнения (нагноение, прорыв кисты в бронх, плевральную полость и др.).
По данным литературы, осложненный эхинококкоз легких составляет от 13 до 39,5%. Наиболее частыми осложнениями являются нагноение (19,2-34,5%), прорыв эхинококковой кисты в бронх (38-63%) и в плевральную полость (4,9-26,3%). Эти осложнения чаще возникают при больших и множественных кистах [5; 7; 8]. Осложнения эхинококкоза легких объясняются быстрым ростом кисты, перикистозной патологией, факторами, резко изменяющими внутригрудное давление, бронхоперикистозными сообщениями, плевральными спайками. Осложненный эхинококкоз легких является тяжелым заболеванием и характеризуется многообразием клинических проявлений. Установлено, что больные с указанной патологией подлежат хирургическому лечению, и чем раньше оно производится, тем эффективнее результат. Выжидательная тактика при осложненных формах эхинококкоза легких в настоящее время отвергнута всеми хирургами [5; 8-10].
Целью настоящей работы является изучение причин, приводящих к прорыву эхинококковых кист легкого в бронх, и показ необходимости раннего оперативного вмешательства во избежание серьёзных осложнений.
Материал и методы. Под нашим наблюдением находились 116 больных с осложнениями в виде прорыва эхинококковой кисты в бронх. Среди них мужчины составляют 62 человека (53,4%), а женщины 54 (46,6%).
Распределение больных по полу и возрасту
Из них в возрасте (лет)
Возраст больных колебался от 11 до 70 и более лет. Основную массу составляли больные в возрасте от 21 до 40 лет (62 чел. – 53,4%) (табл. 1).
При изучении локализации кист нами было выявлено, что наиболее часто поражению подвергается правое легкое - (63,6%) в сравнении с левым (36,4%), причем как при правосторонней, так и левосторонней локализации чаще кисты выявлялись в нижних долях, верхние доли поражались сравнительно редко. В обоих легких были обнаружены кисты у 12 больных (табл. 2). У 55 больных прорыву предшествовало нагноение кисты, у 53 кисты протекали без нагноения, и в 8 случаях к прорыву кисты привела полученная травма.
Распределение больных по локализации эхинококковых кист
Правое легкое всего:
Левое легкое всего:
В диагностике осложненных форм эхинококкоза легких, помимо общеклинического исследования, были использованы иммунологические реакции, рентгенокомпьютерная томография легких, ультразвуковое исследование (УЗИ) грудной и брюшной полостей, диагностическая бронхоскопия с гисто-цитологическим исследованием содержимого бронхов и полости.
Результаты и их обсуждение
В результате нашего исследования больных с прорывом кисты в бронх в зависимости от качества опорожнения фиброзной полости их разделили на 2 группы: 1) больные с полным опорожнением кисты; 2) больные с частичным опорожнением кисты. В большинстве случаев происходило частичное опорожнение эхинококковой кисты, что наблюдалось у 106 (91,4%) больных. В остальных 10 (8,6%) случаях было полное опорожнение кисты с образованием сухой остаточной полости.
Иногда прорыв эхинококкового пузыря может происходить незамеченным. В нашей практике в стационаре у одного больного при прорыве большой эхинококковой кисты наступила смерть от асфиксии в результате затекания жидкости в просвет главных бронхов обеих легких.
Сроки обращения больных к врачу с момента прорыва были разными (табл. 3() случае через когда больные прооперированы через 2 года и 8 лет после прорыва. прорыв пузыря сопровождается кровотечением.). По нашему наблюдению, сроки составляли от 3 суток до 6 месяцев и более. Были случаи, когда больные (2 случая) были прооперированы через 2 года, и в 1 случае через 8 лет после прорыва.
Распределение больных по срокам обращения
В течение суток
У больных наиболее часто встречались жалобы на кашель с выделением большого количества светлой пенистой жидкости (67,6%), боль в груди (65,4%), повышение температуры тела, слабость, головокружение, ночная потливость (жалобы общего порядка) – (53,5%), кровохарканье (10,8%). Реже нам приходилось констатировать жалобы на одышку (9,8%), указание на отхождение с мокротой элементов эхинококковой кисты (8,5%), крапивницу (5,7%). Необходимо отметить, что такой симптом, как кровохарканье, у подростков наблюдался в два раза чаще, чем у взрослых. Это объясняется, по-видимому, тем, что у подростков, ввиду большей податливости легочной ткани, эхинококк растет быстрее, фиброзная оболочка эхинококковой кисты тоньше, поэтому чаще надрывается, повреждает расположенные вблизи сосуды пораженного легкого. При объективном исследовании чаще можно было отметить значительное исхудание больных.
Одним из самых главных методов диагностики эхинококка легкого у изученных нами больных был рентгенологический. При рентгенологическом исследовании у больных были замечены округлые образования с четкими краями, но с горизонтальным уровнем. От обычного абсцесса легких этих гнойников отличает то, что вокруг их контуров нет большого инфильтрата. Остатки оболочек паразита на рентгенограммах обнаруживаются либо в виде неоднородной тени, либо в виде холмистых контуров, что чаще оказывается под жидкостью, имеющей обычный горизонтальный уровень. В таких случаях необходимо исследовать больного, сменив положение тела, полагаясь на то, что волнообразные контуры сморщенной хитиновой оболочки могут быть иногда выявлены этим путём. У 10 больных после эвакуации через бронхи всего содержимого эхинококковой кисты рентгенологически обнаруживалась тонкостенная воздушная полость в легких. При осложненных эхинококкозах, в частности при прорывах в бронх и с наличием гнойно-воспалительного процесса, когда рентген-семиотика малоинформативна, болезнь уточняли с помощью рентген-компьютерной томографии (РКТ). По результатам РКТ у 33 (34,4%) больных при сомнительных случаях установили наличие эхинококковой кисты.
С целью определения сочетанных эхинококкозов всем больным с прорывом кисты в бронх в догоспитальном и предоперационном периоде параллельно с рентгенологическим обследованием проводили УЗИ органов брюшной полости на аппаратах Voluson 530 D, Phillips SD 100 LC, Аlока 725. У 13 больных была обнаружена эхинококковая киста и в печени.
Большую помощь в диагностике осложненных форм эхинококкоза легких оказывают результаты некоторых лабораторных исследований. Ряд отклонений от нормы был выявлен у оперированных нами больных в клинических анализах крови. Выявлена анемия у 40 (34,5%) больных. Ускорение скорости оседания эритроцитов от 10 до 44 мм в час наблюдалось у 56 (48,2%) больных, увеличение количества лейкоцитов до 12×10 9 /л отмечено у 23 (19,8%) больных, эозинофилия от 3 до 9% выявлена у 55 (47,4%) больных.
При исследовании мокроты 86 (74,1%) больных с прорывом эхинококковой кисты в бронхи элементы паразита (крючья эхинококка, фрагменты хитиновой оболочки) были выявлены только в 16 (18,6%) случаях. При изучении кожноаллергической реакции Кацони у 34 (29,3%) больных из 116 с прорывом эхинококкоза в бронх она оказалась положительной. Реакция латекс-агглютинации, которая была проведена у 96 (82,7%) больных, была чаще положительной при прорывах в бронх не нагноившейся эхинококковой кисты, при более высоком титре наблюдалась нагноившаяся киста.
Бронхоскопическому исследованию были подвергнуты 48 (41,4%) больных. У 7 (14,6%) человек удалось обнаружить пролабирование в просвет бронха хитиновой оболочки. В сомнительных случаях при подозрении на перфорированный эхинококк легкого во время бронхоскопии брались смывы с бронха для микроскопического исследования осадка. При этом у 7 (14,6%) больных обнаружены элементы эхинококковой кисты. Из всех больных, обследованных бронхоскопически, неспецифический эндобронхит выявлен у 30 (62,5%). Бронхоскопическая санация трахеобрахиального дерева перед операцией позволила значительно улучшить результаты хирургического лечения.
Лечение осложненного эхинококкоза легких представляет трудную задачу.
При эхинококкозе легких самоизлечение наступает редко. В связи с чем приоритетными методами лечения считаем ранние оперативные вмешательства при прорывах эхинококковой кисты в бронх, то есть до развития осложнений.
При наличии перифокального воспаления легочной ткани вокруг эхинококковой кисты и наличии гнойного осложнения в остаточной фиброзной полости после прорыва в бронх, а также при поздних обращениях требуется предоперационная подготовка.
Кроме общеукрепляющего лечения, перед операцией мы чаще всего применяли санацию трахеобрахиального дерева, подавление инфекции в легком. Это достигалось внутривенным введением антибиотиков широкого спектра действия 3, 4-го поколения и протеолитических ферментов, в том числе интратрахеально с помощью лечебно-санационной бронхоскопии.
Хирургические операции индивидуализировались в зависимости от характера осложнений, то есть в зависимости от наличия гнойно-воспалительного процесса вокруг кисты или в остаточной полости. Операцией выбора являлись одномоментные закрытые и полузакрытые варианты. Нами в основу хирургического лечения осложненного эхинококкоза легких с прорывом в бронх был положен органосохраняющий принцип.
Оперативному лечению подвергнуто 110 (94,8%) больных (табл. 4), которым выполнено 117 операций. 2 (1,7%) больных не оперированы из-за тяжелых сопутствующих патологий. У 4 (3,4%) больных наступило самоизлечение после отхождения всех элементов эхинококковой кисты. Операция по методу А.А. Вишневского выполнена при гигантских эхинококкозах с нагноением в 24 случаях, по усовершенствованной нами методике – в 38, закрытие фиброзной полости методом капитонажа по Дельбе – у 18, лобэктомия – у 17 и краевая резекция вместе с эхинококковой кистой – у 14, по Спасокукоцкому-Боброву - в 4, по Аскерханову – в 2 случаях (табл. 4).
Методы эхинококкэктомии, использованные в нашей практике
врач-хирург городской клинической больницы № 1,
Кыргызская Республика, г. Бишкек

CURRENT TRENDS IN SURGICAL TREATMENT OF LIVER ECHINOCOCCOSIS
Beren Abdisamatov
surgeon of city clinical hospital № 1,
АННОТАЦИЯ
Представлены результаты хирургического лечения 50 больных с эхинококкозом печени. В основной группе применены малоинвазивные методы лечения эхинококкоза печени – чрескожная пункция и дренирование эхинококковых кист печени под ультразвуковым контролем. В контрольной группе выполнены традиционные хирургические вмешательства – эхинококкэктомия и резекция печени.
ABSTRACT
Presented the results of surgical treatment of 50 patients with liver echinococcosis. The basic group treatment consisted of transcutaneous puncture and drainage of hydatid hepatic cysts under ultrasound control. In the comparison group performed surgery interferences using transabdominal access – echinococcektomy and liver resections.
Ключевые слова: эхинококкоз печени, хирургическое лечение, чрезкожная пункция.
Keywords: liver echinococcosis, surgical treatment, transdermal punction.
Эхинококкоз печени – широко распространенное паразитарное антропозоонозное заболевание, частота которого в эндемических регионах не имеет тенденции к уменьшению [2, с. 20; 12, с. 21]. Высокая частота послеоперационных осложнений, достигающая до 57 % [14, с. 462], рецидивы заболевания, варьирующие в пределах от 3 до 54 % [3, с. 25; 16, с. 490] сопровождаются многократными повторными операциями и приводят к стойкой инвалидизации больных. Имея выраженное медико-социальное значение, проблема эхинококкоза широко обсуждается среди ученых-клиницистов как стран СНГ [5, с. 78; 10, с. 45; 9, с. 32], так и ближнего и дальнего зарубежья [13, с. 348]. Особое значение эхинококкоз имеет в эндемических регионах, к которым также относится Кыргызская Республика, где частота заболевания с каждым годом увеличивается [1, с. 40].
Внедрение радикальных методов хирургического лечения эхинококкоза обуславливает также необходимость предоперационной оценки возможности выполнения радикальной операции; для этого применяется спиральная КТ с болюсным контрастным усилением и 3-D реконструкцией изображения [8, с. 24; 11, с. 9; 6, с. 12].
В настоящее время имеются активно развиваются следующие направления в хирургическом лечении гидатидозного эхинококкоза печени. Наряду с традиционными оперативными вмешательствами это чрескожное пункционно-дренирующее лечение паразитарных кист под контролем УЗИ или КТ с проведением пред- и послеоперационной химиотерапии [4, с. 44; 18, с. 198], а также применение эндовидеохирургических технологий.
Сообщения о лапароскопических эхинококкэктомиях все чаще встречаются в периодической печати [7, с. 28; 15, с. 243]. Следует отметить, что показания к обоим методам лечения являются достаточно ограниченными, требуют использования дорогостоящего оборудования, в связи с чем пока еще не нашли широкого применения в клинической практике [19, с. 93], а потому наиболее доступным направлением в практической хирургии остаются открытые оперативные вмешательства на печени.
Цель исследования – улучшение результатов хирургического лечения больных с эхинококкозом печени.
Материалы и методы. В период с 2010 по 2015 в отделении экстренной хирургии городской клинической больницы № 1 (г. Бишкек, Кыргызская Республика) находились на стационарном лечении 50 пациентов с эхинококкозом печени, которые были разделены на две группы: основную – 23 пациента и контрольную – 27 пациентов. В контрольной группе выполнены традиционные хирургические операции (эхинококкэктомия и резекции печени), в основной группе – пункционное лечение эхинококковых кист печени под контролем УЗИ.
В момент поступления выполняли общий анализ крови и мочи, биохимические анализы для определения функционального состояния печени и почек, ЭКГ, реакцию иммуноферментного анализа для выявления антител к эхинококкозу, серологические реакции. Основным методом диагностики было полипозиционное ультразвуковое исследование (УЗИ), которое выполняли до операции, в послеоперационном периоде и при выписке больных из стационара. В сомнительных случаях выполняли мультиспиральную компьютерную томографию (МСКТ) и магнитно-резонансную томографию (МРТ).
С появлением в клинике ультразвукового аппарата с интраоперационным ультразвуковым датчиком значительно снизились частота резидуального эхинококкоза, интраоперационных осложнений. Параллельно повысилась радикальность лечения в связи с возможностью проведения при традиционной операции интраоперационного ультразвукового исследования (ИОУЗИ). Оно было выполнено 22 больным. При этом у 3 (11,1 %) из них ИОУЗИ позволило выявить недиагностированные на дооперационном этапе и непальпируемые в ходе операции дополнительные эхинококковые кисты, что способствовало повышению радикальности операции. Применение ИОУЗИ позволило существенно снизить риск интраоперационных осложнений, выявляя опасные участки фиброзной капсулы, прилежащие к крупным сосудисто-протоковым структурам печени.
Стандартные хирургические операции (эхинококкэктомия и резекции печени) произведены 27 пациентам с эхинококкозом печени. Возраст больных колебался от 20 до 57 лет, средний возраст составил 38,4±1,6 лет. Женщин в контрольной группе было – 10 (37,1 %), мужчин – 17 (62,9 %). В 22 (81,5 %) случаях отмечались одиночные кисты, двойные и множественные – в 5 (18,5 %), размеры паразитарных кист были от 5,0 до 20 см. У подавляющего большинства больных (74,1 %) выявлен первичный эхинококкоз печени, в 5 (18,5 %) и 2 (7,4 %) случаях - рецидивный и резидуальный соответственно.
На основании выполненных исследований была установлена локализация кист и их размеры, так как это имело существенное значение для выбора оперативного доступа. Наиболее часто (37,1 %) имело место сочетание поражения сегментов, что существенно затрудняло выбор доступа и выполнение всех этапов эхинококкэктомии, затем по частоте локализации шли 7–8 и 6 сегменты печени и достоверно реже эхинококковые кисты локализовались в зоне 1–2 и 3 сегментов.
Выбор доступа осуществлялся с учетом локализации кист и их размера. При локализации в зоне 1-3 сегментов печени выполняли верхне-срединный доступ (у 3-х больных). При локализации в зоне 7–8 сегментов, при больших, осложненных кистах с вовлечением в процесс диафрагмы – торакофренолапаротомный доступ (у 12 больных), а в остальных случаях (35 чел.) – доступ Федорова с пересечением круглой и серповидной связок печени, что улучшало ревизию печени в момент операции и помогало выполнить все этапы эхинококкэктомии без особых сложностей.
Из числа поступивших неосложненная форма эхинококкоза печени была у 22 (81,5 %), нагноение установлено у 2 (7,4 %), разложение у 3 (11,1 %). Прорыва кист в брюшную или плевральную полости на нашем материале не было, так как такие больные, как правило, поступают в дежурную хирургическую клинику для выполнения экстренной операции.
При поступлении уделяли внимание предоперационной подготовке, особенно ослабленным больным и при наличии механической желтухи. Она была кратковременной (не более 3–4 суток) и заключалась в выполнении инфузионной терапии с обязательным включением гепатотропных препаратов и, кроме того, в этот период выполняли дополнительное обследование с целью уточнения диагноза или выявления характера сопутствующего заболевания. Все больные оперированы под эндотрахеальным обезболиванием.
При хирургическом лечении больных контрольной группы в большинстве случаев (19) произведена стандартная эхинококкэктомия и резекции печени в различном объеме – атипичная в 5 случаях, правосторонняя гемигепатэктомия в 2 и левосторонняя в 1 случае.
Обычная эхинококкэктомия печени произведена в 70,4 % случаях. Для антипаразитарной обработки полости фиброзной капсулы нами применялись принятые в клинике сколецидные растворы: 30 % раствор хлорида натрия с экспозицией 10–12 минут и озонированный раствор 0,9 % натрия хлорида с экспозицией 8–10 минут. После эхинококкэктомии полость фиброзной капсулы ликвидировали различными способами (капитонаж по Дельбе, инвагинация, перицистэктомия).
Особое внимание нами было уделено оценке тяжести послеоперационного периода с контролем УЗИ грудной и брюшной полостей. Послеоперационный период у большинства протекал удовлетворительно, но у 8 (29,6 %) возникли осложнения, которые к моменту выписки были ликвидированы. Так, у 3 больных до выписки из стационара обнаружена остаточная полость небольших размеров, но она не содержала жидкости, и они были выписаны с рекомендациями наблюдения у хирурга в поликлинике по месту жительства. А у одного пациента во время пребывания в стационаре возникло частичное нагноение послеоперационной раны, что дополнительно потребовало назначения антибиотиков после определения микрофлоры и местного лечения согласно протоколу ведения гнойных ран.
Еще у 4 больных послеоперационный период осложнился плевритом, который был своевременно обнаружен, выполняли плевральные пункции и добились выздоровления. Это осложнение, как правило, возникало при поддиафрагмальной локализации кист, когда выделение кисты из сращений неизбежно вызывает травматизацию диафрагмы или при расширенных резекциях правой доли печени.
Продолжительность пребывания в стационаре больных контрольной группы составила 24,6±3,2 койко-дня.
Пункционно-аспирационная эхинококкэктомия под УЗ-контролем произведена 23 больным (основная группа). Возраст больных колебался от 16 до 72 лет. Мужчин было 10 (43,5 %), женщин – 13 (48,1 %).
Размеры эхинококковых кист в основной группе варьировали от 5 до 10 см. В 15 (65,2 %) случаях отмечался эхинококкоз правой доли, а в 8 (34,8 %) – левой. В подавляющем большинстве случаев (18 больных – 78,3 %) отмечено внутрипеченочное расположение эхинококковой кисты.
Показаниями для пункционно-аспирационного метода считаем одиночные эхинококковые кисты, размером 10,0 см, расположенные в толще паренхимы, а также у лиц с высоким операционно-анестезиологическим риском.
Оперативные вмешательства под ультразвуковым контролем выполнялись под местной анестезией. Для проведения пункционных вмешательств использовался УЗИ-аппарат “Алока – SSD-650”, с датчиками частотой 3,5 МГц, а также набор специальных игл. Дренирование полостей кист производилось по методу Сельдингера, а при кистах больших размеров, использовался стилет-катетер. Для предотвращения возможного обсеменения брюшной полости, пункционные вмешательства производились через ткань печени.
После попадания в полость эхинококковой кисты пункционную иглу извлекали, устанавливали дренаж по методу Сельдингера. Через катетер производили максимально возможную эвакуацию содержимого кисты. Далее полость промывали 30 % раствором NaCl, озонированным раствором 0,9 % хлорида натрия или 96 % этанола. После 10 минутной экспозиции проводилась реаспирация введенной жидкости. Фрагменты девитализированных оболочек паразита удалялись активной аспирацией методом лаважа. Осложнений, связанных с пункцией, не было. Контроль лечения выполняли с помощью фистулографии и ультразвукового исследования печени, проводимого сразу же после манипуляции с целью выявления цистобилиарных свищей и через 1,5–2 месяца после пункции и дренирования. Критерием эффективности лечения считали облитерацию и склерозирование кист.
В послеоперационном периоде у одного пациента (4,3 %) при пункционном вмешательстве развилась аллергическая реакция, которая была купирована десенсибилизирующей терапией, также в 1 случае отмечено нагноение остаточной полости. Других осложнений пункционного лечения эхинококковых кист было. Летальных исходов в данной группе больных не было.
Дренажи удаляли после очищения полости кисты от остатков хитиновой оболочки и прекращения отделяемого. Пациенты были выписаны с наличием катетера и находились на амбулаторном наблюдении, регулярно проходили ультразвуковое обследование. На 25–30-е сутки после чрескожной пункционной эхинококкэктомии катетеры удалены у всех пациентов.
Средний срок пребывания больных в стационаре при чрескожных вмешательствах составил 12,0±1,1 койко-дня.
При оценке отдаленных результатов сроком до 3 лет удовлетворительный результат был отмечен у всех пациентов данной группы. Случаев рецидив заболевания не отмечалось. При контрольном УЗИ у 18 (78,2 %) больных наблюдалась полная облитерация кисты, а у 5 (21,8 %) – имелись незначительные остаточные полости.
В процессе внедрения в клинику данного способа лечения эхинококкоза печени мы убедились, что его применение нецелесообразно при наличии множественных паразитарных кист, поскольку многочисленные дренажи существенно уменьшают преимущества малоинвазивной технологии. Также противопоказанием к использованию пункционного дренирования считаем разложившийся эхинококкоз, так как в этом случае полностью удалить густое, вязкое содержимое бывает практически невозможно.
В послеоперационном периоде всем больным, как правило, проводили специфическую химиопрофилактику препаратом альбендазол в дозе 800 мг в сутки. Препарат назначали цикловым методом – 3 последовательных курса по 28 дней с межкурсовым интервалом 14 дней.
Заключение. Малоинвазивные вмешательства при эхинококкозе печени, к которым относится пункционно-аспирационное дренирование под контролем УЗИ имеют значительное преимущество перед традиционными операциями: малая травматичность, снижение количества послеоперационных осложнений, уменьшение затрат на лечение пациентов, однако отбор больных к данному методу лечения должен быть сугубо индивидуальным и обоснованным.

Дата публикации: 12.12.2017 2017-12-12
Статья просмотрена: 2751 раз
Представлены результаты лечения 53 пациентов с эхинококкозом почки. Проведен сравнительный анализ результатов иммуноферментного анализа (определение антительных единиц), ультрасонографии, компьютерной и магнитно-резонансной томографии. Традиционное удаление эхинококковой кисты выполнено в 41 (77,3 %) случаев, ретроперитонеоскопическая лапароскопия предпринята у 12 (22,6 %) больных.
Ключевые слова: эхинококкоз, почки, ультрасонография, компьютерная томография, магнитно-резонансная томография, лапароскопия.
Цистный эхинококкоз (hydatid disease, гидатитоз) паразитарное заболевание человека и животных, вызываемое пузырчатой (личинкой) стадией ленточного гельминта Echinococcus granulosus. Цистода может локализоваться у человека в самых различных органах и тканях, являясь причиной нарушения их функции и приводя к тяжелым осложнениям, которые могут быть причиной смерти пациента. Больных с эхинококкозом выявляют во всех странах, не зависимо от уровня экономического развития, и климатического пояса земного шара. Всемирная организация здравоохранения считает лечение больных с эхинококкозом как одну из наиболее актуальных медико-санитарных проблем.
Изолированное поражение эхинококкозом почки выявляют в 2–3 % случаев, как правило, случайно при обследовании по поводу болей в животе, пиурии или гематурии (1,4). Нередко заболевание распознается при наличии различных осложнений эхинококкоза, частота которых колеблется от 15 % до 52 % случаев, что значительно ухудшает течение заболевания и результаты хирургического вмешательства (2). Поэтому актуальной задачей является ранее выявление кист в почке, с проведением дифференциальной диагностики для подтверждения их паразитарной природы, с целью раннего избавления пациента от гельминта.
Рутинным методом диагностики, с помощью которого можно легко выявить кисту почки является ультрасонография (УС). Однако многие урологи считают, что достоверность данного метода при проведении дифференциальной диагностики низка и, нередко, можно получить ложноположительные или ложноотрицательные результаты. Поэтому имеются сообщения о результатах применении современных радиологических исследований, подобно как мультиспиральная компьютерная томография (МСКТ), при обследовании больных с эхинококкозом почек. Тем не менее, являясь по существу рентгенологическим методом, МСКТ не позволяет достоверно и, с выявлением необходимых для дифференциальной диагностики деталей, визуализировать характер мягких тканей кисты, поэтому определить природу патологии органа бывает крайне затруднительно. Наиболее целесообразным и доступным, с незначительными побочными эффектами для пациентов любого возраста, является магнитно-резонансная томография (МРТ). Однако в литературе нет результатов сравнительного анализа применения различных визуализационных методов при обследовании больных с эхинококкозом почек. Целью данного исследования явилось изучение результатов комплексного обследования, с использованием современных радиологических и иммунных исследований, и лечения больных с эхинококкозом почек.
Материалы иметоды: Проведено ретроспективное изучение результатов обследования и оперативного лечения больных с эхинококкозом почек за период с января 2010 по декабрь 2016 года. Всем больным выполнены рутинные клинико-биохимические исследования крови, анализ мочи и иммуноферментный анализ, с целью определения антительных единиц (АЕ) для выявления эхинококкоза. Также произведены УС, обзорная и внутривенная экскреторная урография, МСКТ и МРТ органов мочевого тракта и забрюшинного пространства. Перед операцией 38 (71,6 %) пациентов получали альбендозол.
Результаты: Из 53 больных, 41 (77,3 %) были мужчины и 12 (22,6 %) -женщины. Средний возраст пациентов составил 48,2±2,8 лет. Контакты с собаками были выявлены в 17 (32 %) случаях. Наиболее частым клиническим симптомом явились ноющего характера боли в поясничной области со стороны поражения у 20 (37,7 % %) пациентов, в остальных случаях болезнь протекала без манифестации и кисты выявлены случайно при обследовании по поводу патологии других органов. В трех (5,6 %) случаях кисты локализовались в обеих почках, в одном случае была возможность пальпировать объемное образование в подреберье со стороны поражения.
Лейкоцитурия была выявлена в 12 (22,6 %) случаях, при наличии нагноения содержимого кисты, тогда как эозинофилия обнаружена только у 38 (71,7 %) пациентов. По данным иммуноферментного анализа положительные результаты получены в 44 (83 %) случаях, средний показатель составил 2,5±0,3АЕ (норма 0,36 АЕ).
Результаты применения радиологических методов исследования при обследовании пациентов сэхинококкозом почек (n=53)
Тип
Характеристика изменений кисты
УС
(абсолютное количество больных, в%).
МСКТ
(абсолютное количество больных, в%).
МРТ
(абсолютное количество больных, в%).
Четко визуализируется, киста с тонкими стенками и однородным содержимым,
Частичное или полное отделение и перемещение внутренней (хитиновой) оболочки кисты в ее просвет
Полость с множественными перегородками, с дочерними кистами
Разнородное, плотной (солидной) консистенции содержимое, при наличии утолщенной и уплотненной капсулы кисты
Солидное содержимое, с кальцинированными стенками кисты
Традиционное оперативное вмешательство выполнено в 41 (77,3 %) случае. Удаление хитиновой оболочки с содержимым кисты, и последующей марсупиелизацией произведено у 35 (66 %) больных. Нефрэктомия выполнена в 6 (11,3 %) случаях: из-за сморщивания почки у 4 пациентов; у одного больного при расположении кисты в области синуса почки (технически невозможно было ее удалить без повреждения кровеносных сосудов почки); и в одном случае, киста представляла собой многокамерное образование (что послужило поводом для предположения у хирурга возможной неоплазии), интимно прилегающее к артерии почки. Следует указать, что гистологическое исследование в последнем случае выявило атипичные клетки в стенке кисты. Анафилактическую реакцию в послеоперационном периоде (снижение артериального давления и тахикардию) наблюдали в трех случаях из 8, которые не принимали альбенлозол перед вмешательством, что потребовало проведения соответствующих мероприятий.
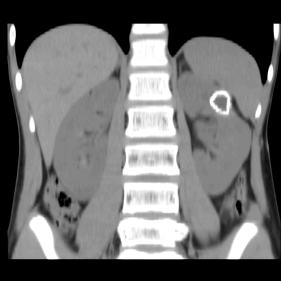
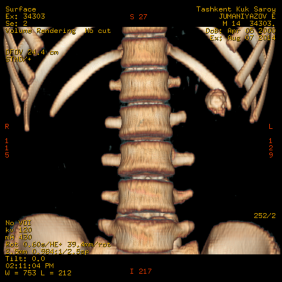
Рис. 1. МСКТ больного с кальцинированными стенками эхинококковой кисты (А-фронтальный срез, Б-3D реконструкция изображения)
Ретроперитонеоскопическая лапароскопия предпринята в 12 (22,6 %) случаях и у 8 (66,6 %) пациентов удалось успешно завершить операцию, удалив эхинококковую кисту. Тогда как в 7 (58,3 %) случаях осуществлена конверсия малоинвазивного вмешательства в открытую операцию, из-за наличия большого размера кисты (четыре случая), рубцов в околопочечной клетчатке, спаек между почкой и двенадцатиперстной кишкой (два случая) и наличия сообщения кисты с чашечкой (в одном случае). Удаление почки выполнено в одном (8,3 %) случае, из-за сомнений хирурга в доброкачественном характере кисты и отсутствия технической возможности выполнить резекцию пораженного участка. Послеоперационный период протекал без осложнений и при обследовании через 6 месяцев функция почки, со стороны выполненного оперативного вмешательства у 46 (86,8 %) пациентов, была в пределах нормальны, отсутствовала деформация чашечно-лоханочной системы.
Дискуссия: Половозрелый червь Echinococcus granulosus находясь в тонком кишечнике собаки, выделяет яйца, которые попадают в организм при контакте человека с фекалиями животных. Поэтому при беседе с больным, у которого выявлена киста в почке следует выяснить о возможном его контакте с животными, что позволяет предположить паразитарный характер патологии и выполнить целенаправленное обследование. По нашим данным только в 32 % случаев удалось определить наличие контакта с собаками, причем в более половине из них пациент был хозяином животного.
Результаты рутинных клинико-лабораторных исследований не позволяют уточнить диагноз. Однако наличие эозинофилии, которую выявляют у 20 %-50 % пациентов с эхинококкозом почек, может послужить поводом применения дополнительных исследований с целью уточнения диагноза (1). Тем не менее, эозинофилия не может считаться достоверным признаком эхинококкоза из-за нередко наблюдаемых ложноположительных результатов, которые обусловлены возможным присутствием у данного больного других видов паразитарных инвазиях (4). По нашим данным эозинофилия была обнаружена в 38 (71,7 %) случаях, причем у 12 больных наряду с лейкоцитурией из-за нагноения содержимого кисты. Следует указать, что в 98 % случаев эозинофилия была обнаружена в группе больных с изменениями II-V типов по данным радиологических обследований. Некоторые авторы иммунологическим методом в диагностике эхинококкоза придают большое значение, считая их результаты решающими при диагностике патологии (1,4). Наиболее информативным является иммуноферментный анализ, с целью определения антительных единиц и при одновременном использовании нескольких иммунологических тестов диагностическая эффективность их превышает 90 % случаев. По нашим данным положительный результат подобного исследования был при обследовании 83 % пациентов. Следует отметить, что в 12 из 15 случаев при отсутствии характерных изменений по данным радиологических исследований, выявление антител позволило определить, что киста почки представляет собой эхинококк.
Радиологические исследования имеют особое значение при обследовании больных с кистами почек и позволяют выявить характерные для паразита изменения. На обзорной урограмме можно определить эхинококковую кисту только при наличии кальцификации ее стенок, что было выявлено в 5 (9,4 %) случаях по данным нашего исследования. Внутривенную экскреторную урографию выполняют для исключения обструкции на уровне чашечно-лоханочной системы со стороны поражения и определения функционального состояния пораженной и контрлатеральной почки, так как при выполнении операции имеется вероятность проведения органоуносящего вмешательства. По нашим данным отсутствие функции почки обнаружено в 4 (7,5 %) случаях, деформация собирательной системы почки из-за наличия большого размера кисты выявлена в 6 случаях. Тем не менее, подобные изменения нельзя считать характерными для эхинококкоза, поэтому диагностическая ценность рутинного радиологического исследования остается низкой.
При выполнении ультрасонографии выявить кисту почки удается легко, однако достоверно определить ее природу нередко не представляется возможным. Поэтому предложено несколько классификаций изменений выявляемых с помощью УС при кистах (классификация Bosniak M. A., 1986; International classification WHO Informal Working Group, 2003), обнаружив которые можно с большой долей уверенности определить паразитарный характер образования. Однако на наш взгляд они громоздкие и не удобные для использования в рутинной практике. Наиболее компактной и вполне доступной оказалась классификация, предложенная Gharbi H. A. и соавторами. Следует подчеркнуть, что врач, который осуществляет радиологические исследования, должен целенаправленно изучать их результаты и выявлять признаки характерные для эхинококкоза, что позволяет на достаточно высоком уровне достоверности уточнить диагноз. По данным Zmerli S., достоверно выявить характерные симптомы эхинококковой кисты почки удалось в 76 % случаев (4). Однако, как показал наш опыт, отсутствие изменений свойственных эхинококковой кисте не исключает ее наличие. Так в 38 случаев из 53 не удалось выявить признаки паразита, однако при выполнении операции обнаружена эхинококковая киста.
МСКТ имеет свои преимущества по сравнению с другими радиологическими методами: визуализировать наличие кальцификатов в стенке кисты (V тип, наиболее достоверные симптомы) и выполнить трехмерную реконструкцию изображения, что позволяет точно определить локализацию кисты в почке, однако при этом больной получает лучевую нагрузку. Pedrosa I., и соавт. удалось с помощью МСКТ выявить эхинококкоз почек в 89 % случаев (2). По нашим данным достоверные признаки эхинококкоза почки (тип II-V) выявлены у 18 (33,9 %) больных, тем не менее, с помощью МСКТ не всегда представлялось возможным достоверно определить состояние стенки кисты и характер ее содержимого.
МРТ позволяет без радиационной нагрузки в достаточной мере, для уточнения диагноза, визуализировать содержимое кисты, состояние ее стенок и паренхимы почки, и установить паразитарную природу кисты до 98 % случаев (4). По нашим данным с высокой достоверностью определить, что киста является эхинококком, удалось у 38 (72 %) больных, при этом выявлены изменения II и IV типов. Однако с помощью МРТ не представляется возможным визуализировать кальцификаты в стенках кисты.
Традиционно было принято больных с эхинококкозом почки оперировать открытым способом. Однако в течение последнего десятилетия, появились публикации, посвященные применению малоинвазивных технологий при лечении пациентов с паразитарными кистами почек. Так Aggarwal S., с соавторами выполнили лапароскопическое удаление эхинококковой кисты (5). Однако авторы применяли данный метод при лечении небольшого количества пациентов и выполняли трансабдоминальный доступ для удаления кисты почки. Мы использовали ретроперитонеоскопическую лапараскопию с целью ликвидации эхинококковой кисты у 12 пациентов. При несомненных преимуществах малоинвазивного метода, малая травматическость, хорошая визуализация фасции Gerota и незначительный объем кровопотери, имеются определенные недостатки. Из-за особенностей техники вмешательства, с помощью инструментов, используемых при лапароскопии целиком захватить хитиновую оболочку эхинококковой кисты не удается и приходиться удалять ее частями, что увеличивает продолжительность операции. По нашим данным длительность открытой операции составила в среднем 46,5±3,7, тогда как при использовании лапараскопа продолжительность вмешательства была 128,6±8,9 мин (P>0,05). Тем не менее, при выборе метода удаления эхинококковой кисты следует рассматривать возможность использования малоинвазивных технологий.
Заключение: Несмотря на то, что эхинококкоз почек является редкой патологией, однако из-за возможного возникновения осложнений приводящих к нарушению функции органа, больные требует пристального внимания. Кисту, расположенную в почке, легко удается выявить с помощью ультрасонографии, однако уточнить ее природу нередко не представляется возможным, и в подобных случаях комплексное обследование пациента с использованием серологических исследований, МСКТ и МРТ позволяет уточнить диагноз. Выбор метода оперативного вмешательства (традиционного или малоинвазивного) зависит от опыта хирурга и наличия соответствующего оборудования. Лапараскопические вмешательства целесообразно выполнять при кистах небольшого размера, которые не сообщаются с чашечно-лоханочной системой и при отсутствии спаек почки со смежными органами. Не зависимо от метода операции следует по возможности сохранить почку, удалив хитиновую оболочку с ее содержимым, тогда как нефрэктомию необходимо выполнять при сморщивании почки, отсутствии технической возможности удалить кисту без повреждения почечных сосудов или подозрении на малигнизацию. Перед операцией следует рекомендовать пациентам принимать противопаразитарные препараты, что снижает риск анафилактических реакций вследствие вмешательства.
Читайте также:


