Преднизолон при алкогольной интоксикации
Этиловый спирт (винный спирт) -- входит в состав спиртных напитков, духов,
одеколона, лосьонов, лекарственных растительных настоек, является
растворителем для спиртовых лаков, щелочной политуры, клеев марки "БФ" и тд.
Смертельная концентрация этилового алкоголя в крови: около 300400 мг %.
Симптомы. При легком опьянении ведущим признаком является эйфория (повышенное
настроение). При опьянении средней тяжести присоединяется нарушение походки и
координации движений, умеренное возбуждение, которое сменяется сонливостью и
глубоким сном. Эти стадии опьянения лечения не требуют.
При тяжелом отравлении все явления выражены сильнее и опьянение заканчивается
наркозом, т.е. глубоким сном с утратой всех видов чувствительности, в том
числе болевон и температурной. И хотя это состояние само но себе не опасно для
жизни, так как проходит через несколько часов, но в состоянии наркоза возможны
тяжелые травмы, возникновение глубоких пролежней, вплоть до гангрены мягких
тканей, вызванных нарушением местного кровообращения при сне в одном и том же
неудобном положении. Существенную опасность представляет переохлаждение. Оно
может возникнуть даже при температуре воздуха 12ЬС. При этом температура тела
снижается до 31-32 С, пульс урежается до 28-52 ударов, дыхание угнетено до
8-10 в минуту. Такое комбинированное поражение очень опасно и может привести к
гибели или в первые сутки от нарушения дыхания или в ближайшие недели от
пневмонии и гангрены легких, вызванных переохлаждением.
При очень тяжелом алкогольном опьянении больной быстро проходит все предыдущие
стадии опьянения (эйфория, возбуждение, наркоз) и впадает в глубокую кому.
Различают три стадии коматозного состояния.
Поверхностная кома 1: Зрачки сужены с временным расширением при болевом
раздражении. Изо рта -- резкий запах алкоголя. На вдыхание нашатырного спирта
больные отвечают мимической реакцией, защитными движениями рук. Эта стадия
алкогольной интоксикации отличается наиболее благоприятным течением и нередко
после промывания желудка через зонд больные приходят в сознание.
Поверхностная кома 2: отличается выраженной мышечной гипотонией
(расслабленностью) при сохраненных рефлексах (сухожильных, зрачковых). На
ингаляционное раздражение парами нашатырного спирта реагируют слабо. Эти
больные подлежат госпитализации, так как коматозное состояние более длительное
и мероприятия по прекращению дальнейшего всасывания алкоголя (промывание
желудка через зонд) не сопровождаются быстрым восстановлением сознания.
Глубокая кома: характеризуется полным отсутствием рефлекторной деятельности.
Зрачки сужены или, при явлениях недостаточности дыхания, расширены. Болевая
чувствительность и реакция на раздражение нашатырным спиртом отсутствуют.
Надо помнить, что алкогольные интоксикации могут сопровождаться нарушением
дыхания из-за западения языка, аспирации слизи и рвотных масс в дыхательные
пути, повышенной секреции бронхиальных желез. Нарушения функции
сердечно-сосудистой системы сказываются в виде умеренной гипертонии,
сменяющейся гипотонией (снижение артериального давления) и выраженной
тахикардией в стадии глубокой комы.
Распознавание. Алкогольную кому следует различать с инсультом, уремической
комой, отравлением морфином и его дериватами. Запах алкоголя изо рта ничего не
доказывает, так как возможны сочетанные поражения.
Инсульт чаще всего сопровождается параличом половины тела с отклонением глаза
в сторону поражения и нистагмом. При этом кома более глубокая, чем
алкогольная, и наступает обычно внезапно.
При уремии характерен запах аммиака изо рта, зрачки то суживаются до средних
размеров, то расширяются. Диурез отсутствует или крайне скуден, в то время как
при алкогольной комедиурез наоборотувеличен, нередки рвоты, непроизвольное
мочеиспускание и дефекация.
Морфинная кома характерна резким сужением зрачка до размеров "булавочной
головки", сохраненными сухожильными рефлексами.
Ведущим признаком для диагноза в затруднительном случае является определение
количества алкоголя в крови, что возможно лишь в условиях специализированного
стационара. Алкогольная кома обычно недолга, продолжается лишь несколько
часов. Длительность ее более суток в сочетании с резкими нарушениями дыхания
является неблагоприятным признаком.
Первая помощь. При очень тяжелом состоянии (кома) должна быть энергичной,
особенно при нарушении дыхания.
При падении артериального давления назначают сердечно-сосудистые средства
(кордиамин, эфедрин, строфантин), внутривенно вводят полиглюкин и преднизолон.
Главное при лечении интоксикации -- прекратить всасывание алкоголя, обильно
промывать желудок через зонд. Его также выводят из организма при помощи
внутривенного введения гипертонического раствора глюкозы с инсулином; в
глубокой коме целесообразно использовать метод форсированного диуреза,
витаминотерапию. Аналептики и, в частности, бемефид в стадии тяжелой
алкогольной комы противопоказаны. Из рвотных средств-лишь апоморфин подкожно,
но и он противопоказан при отсутствии сознания, а также при низком
артериальном давлении, сильном общем истощении, что нередко встречается у
Для восстановления сознания применяют также раствор аммиака внутрь (5-10
капель нашатырного спирта на стакан воды). Так как у больного развивается
ацидоз ("закисление крови"), то обязательно надо вводить раствор натрия
гидрокарбоната в вену или внутрь (2-7 г питьевой соды на прием). Обязательным
является согревание больного грелками, особенно при сочетании опьянения с
охлаждением. При возбуждении не следует для успокоения больного давать
барбитуратов или препаратов группы морфина из-за опасности угнетения дыхания.
В таком случае следует ввести аминазин или хлоралгидрат не более 0,2-0,5 г в
клизме с крахмальной слизью. Больному необходимо давать горячий крепкий
сладкий чай или кофе, содержащийся в этих напитках кофеин способствует
стимуляции дыхания, сердечнососудистой системы и пробуждению.
Мстиловыи спирт -- менее ядовит, чем этиловый, но в процессе его окисления в
организме образуется крайне ядовитые продукты (муравьиная кислота и
формальдегид), которые и вызывают отсроченные и очень тяжелые последствия.
Индивидуальная чувствительность к метиловому спирту колеблется еще больше, чем
к этиловому, минимальная доза для человека считается 100 мл. Летальность при
отравлении метиловым спиртом значительна.
Симптомы и течение. При очень больших дозах отравление может протекать в
молниеносной форме. В таком случае все явления, сходные с тяжелым алкогольным
опьянением (эйфория, расстройства координации, возбуждение), развиваются
гораздо быстрее, и смерть может наступить в течение 2-3 часов. При
относительно небольших дозах метилового спирта отравление развивается по типу
При легкой форме отравления появляются головная боль, тошнота, упорная рвота,
боли в области желудка, головокружение и умеренное нарушение зрения: мелькание
"мушек" перед глазами, неясность видения -- "туман перед глазами". Эти явления
держатся от 2 до 7 суток, а затем проходят.
При средней форме отравления наблюдаются те же явления, но более выраженные и
через 1-2 дня наступает слепота. При этом зрение сначала медленно
восстанавливается, но не полностью, и через некоторое время опять ухудшается.
Прогноз для жизни благополучный, для зрения плохой. Неблагоприятным признаком
является стойкое расширение зрачка.
Тяжелая форма начинается так же, но затем появляется сонливость и
оглушенность, через б-10 часов могут появиться боли в ногах, голове, нарастает
жажда. Кожные покровы и слизистые оболочки сухие, воспаленные, с синюшным
оттенком, язык обложен серым налетом, запах алкоголя изо рта. Пульс частый, с
постепенным замедлением и нарушением ритма, артериальное давление повышено с
последующим его падением. Сознание становится спутанным, возникает
психомоторное возбуждение, возможны судороги. Иногда быстро развивается
коматозное состояние, ригидность затылочных мышц, гипертонус мышц конечностей.
Смерть наступает от паралича дыхания и падения сердечно-сосудистой
Лечение. Сходно с таковым при алкогольной коме: промывание желудка с
последующим введением 20-30 г натрия сульфата, растворенного в стакане воды,
через зонд. Борьба с нарушениями дыхания -- вдыхание чистого кислорода, при
необходимости и возможности -- искусственная вентиляция легких. Промывание
желудка следует неоднократно повторять в течение 2-3 суток, так как метиловый
спирт всасывается из желудочно-кишечноготракта медленно. В первые часы после
отравления показано назначение этилового спирта в виде стакана коньяка внутрь
или в виде 2-5 % раствора в вену капельно из расчета до 1 мл чистого алкоголя
на 1 кг массы больного. Введение этилового спирта предотвращает окисление
метилового до муравьиной кислоты и формальдегида и ускоряет его выведение. Для
борьбы с поражением глаз следует прибегать к ранним люмбальным пункциям и к
назначению АТФ, атропина, преднизолона, витаминов (ретинола, аскорбиновой
кислоты, тиамина, рибофлавина и др.) в принятых дозах.
Гчдролнзчыч ч сульфчтчыи спчрты. Представляют собой этиловый спирт, полученный
из древесины путем гидролиза в 1,11,4 раза токсичнее этилового спирта из-за
примесей метилового спирта, карбонильных соединений и др.
Симптомы, лечение см. Спирт этиловый.
Спирт муравьччыи. По характеру действия приближается к метиловому. Смертельная
доза около 150 г. Симптомы -- см. Метиловый спирт. Чаще наблюдается выраженное
психомоторное возбуждение, делириозное состояние (по типу "белой горячки"),
через 2-4 суток развивается острая почечная недостаточность.
Лечение см. Спирт метиловый. Лечение острой почечной недостаточности.
Одеколоны ч лосьоны -- косметические средства, имеющие в своем составе до 60 %
этилового спирта, метиловый спирт, альдегиды, эфирные масла и другие примеси,
что обусловливает большую их токсичность по сравнению с этиловым спиртом.
Симптомы, лечение см. Спирт этиловый.
Политуры -- токсический этиловый спирт с содержанием большого количества
ацетона, бутилового и амилового спиртов и других примесей. Некоторые виды
политур содержат анилиновые красители.
Симптомы, лечение см. Спирт этиловый, Анилин.
Клей БФ. Основой его является фенольно-формальдегидная смола и
поливинилацеталь, растворенные в этиловом спирте, ацетоне и хлороформе.
Токсическое действие зависит от состава серии клея, веществарастворителя, а
также степени осаждения и удаления из раствора смолы перед принятием внутрь.
Симптомы, лечение -- см. Спирт этиловый, метиловый, Ацетон.
Антифриз -- смесь гликолей: этиленгликоля, пропиленгликоля и полигликолей
(тормозная жидкость). Токсическое действие антифриза в основном связано с
этиленгликолем. Смертельная доза последнего -- около 100 мл, т.е. стакан
Сам этиленгликоль малоядовит, тяжелые последствия вызывают его метаболиты, в
частности щавелевая кислота. Она вызывает ацидоз ("закисление крови"), а
образующиеся в моче кристаллы оксалата кальция повреждают почки.
Симптомы. Явление легкого алкогольного опьянения при хорошем самочувствии.
Спустя 5-8 ч появляются боли в подложечной области и животе, сильная жажда,
головная боль, рвота, понос. Кожные покровы сухие, гиперемированы. Слизистые
оболочки с синюшным оттенком. Психомоторное возбуждение, расширение зрачков,
повышение температуры. Одышка. Учащение пульса. При тяжелых отравлепиях
наступают потеря сознания, ригидность затылочных мышц, судороги. Дыхание
глубокое, шумное. Явления острой сердечно-сосудистой недостаточности (коллапс,
отек легких). Со 2-3 дня после отравления развиваются симптомы острой почечной
недостаточности. Появляется желтушность кожных покровов, увеличивается и
становится болезненной печень. Отравленные могут погибнуть при явлениях
Распознавание. Диагностический признак -- появление кристаллов оксалата
кальция в моче и наступление через 2-3 суток стадии почечных явлений: боли в
пояснице и животе, болезненное мочеиспускание, моча цвета "мясных помоев".
Лечение. В основном то же, что и при алкогольном отравлении: промывание
желудка и солевое слабительное, борьба с нарушениями дыхания и ацидозом с
помощью раствора натрия гидрокарбопата (соды), который принимается внутрь или
вводится внутривенно. Специфическим для данного отравления является борьба с
нарушениями функции почек. Для этого следует назначать обильное питье,
осмотические диуретики или фуросемид (0,04-0,12 г внутрь или 23 мл I %
раствора в вену или в мышцы). При приеме диуретиков следует компенсировать
потерю воды, калия, натрия и хлора из организма попутным введением солевых
плазмозаменяющих растворов в количестве, равном или несколько превышающем
диурез. Для предупреждения повреждения почек оксалатом кальция необходимо
назначить внутримышечно сульфат магния по 5 Мл 25 % раствора в сутки. При
наличии признаков отека мозга и менингеальных симптомов следует провести
люмбальную пункцию. При приеме внутрь более 200 мл яда -- гемодиализ в 1-е
сутки после отравления, перитонеальный диализ. При развитии анурии прогноз
К ВОПРОСУ ЛЕЧЕНИЯ ХРОНИЧЕСКОГО АЛКОГОЛИЗМА
Смирнов А.И., Куташова Л.А.
Кафедра психиатрии и неврологии ВГМУ им. Н.Н. Бурденко, Россия, г. Воронеж
Аннотация. Статья посвящена лечению хронического алкоголизма. Приведены современные схемы медикаментозной терапии для лечения данного состояния. Показаны возможности психотерапии в качестве методы лечения хронического алкоголизма. Рассмотрены меры профилактики хронического алкоголизма.
Ключевые слова: хронический алкоголизм, распад личности, социальная реабилитация.
Хронический алкоголизм . Систематическое употребление алкоголя может привести к развитию болезни с определенными психическими и соматическими проявлениями.
Уже в первой стадии алкоголизма появляется непреодолимое влечение к алкоголю с потерей количественного контроля ("утрата чувства меры"). Проявлением алкоголизма является также измененная реактивность организма к алкоголю в виде нарастающей толерантности (переносимости) к спиртным напиткам и перехода к систематическому пьянству. При передозировке алкоголя начинают выпадать из памяти события, связанные по времени с опьянением[1,3].
Во второй стадии переносимость алкоголя достигает максимальной величины (до 1-2 л водки в день). Формируется похмельный (абстинентный) синдром, который вначале возникает лишь после тяжелых алкогольных эксцессов или после нескольких дней запоя. Суть его заключается в том, что на следующий день после " пьянки " небольшое количество спиртного снимает плохое самочувствие и облегчает состояние. У здоровых людей на другой день после опьянения остаются симптомы интоксикации ( см . выше), которые могут усугубляться при приеме алкоголя, что вызывает отвращение к спиртному.
Похмельный синдром проявляется в виде таких симптомов как гиперемия лица, покраснение склер, сердцебиение, повышение артериального давления, потливость, боль в области сердца, дрожь в теле и тремор конечностей, слабость, разбитость. У ряда больных возникают диспепсические расстройства: боли в области живота, потеря аппетита, тошнота, рвота, понос. Вначале больные в связи с социально этическими обстоятельствами могут воздерживаться от похмелья в утренние часы. Однако, этот процесс может состояться и после работы , во второй половине дня. Иногда в течение всего дня больной не работает, а только мечтает о том времени, когда он сможет , наконец, опохмелиться. С течением времени к соматическим проявлениям похмельного синдрома присоединяются психические . В состоянии похмелья изменяется настроение с преобладанием подавленности, тревоги, страха. Возникают мысли о собственной виновности, всеобщем осуждении. Сон становится поверхностным с кошмарными сновидениями и частым пробуждением. Раннее появление в состоянии похмелья психических расстройств, а также их преобладание над соматическими свидетельствует о возможности развития в дальнейшем психозов. Максимальной выраженности абстинентные явления достигают на 3-й день воздержания от спиртных напитков. Во второй стадии алкоголизма больные пьют ежедневно на протяжении многих лет. Перерывы в пьянстве определяются обычно внешними обстоятельствами: отсутствием денег, служебными осложнениями, семейными конфликтами. Влечение же к алкоголю и физические возможности продолжить пьянство сохраняются [2,4].
Третья стадия алкоголизма. Снижается толерантность к алкоголю. Опьянение возникает от меньших, чем прежде, доз спиртного. Многие больные вместо водки начинают употреблять крепленые вина. В этих случаях больной постоянно находится в состоянии опьянения, хотя и неглубокого. Наряду с количественным контролем утрачивается и ситуационный . Спиртное добывается любыми средствами, без учета этических и общественных норм поведения. У ряда больных злоупотребление алкоголем приобретает характер истинных запоев, возникающих спонтанно при непреодолимом влечении к спиртному. Первые два дня при дробном потреблении спиртных напитков принимается максимальная доза алкоголя. В последующие дни опьянение наступает отвсе меньших доз спиртного в связи с нарушением процесса обмена этилового спирта в организме. Ухудшается соматическое и психическое состояние. Отмечается снижение аппетита, похудание, падение артериального давления, одышка, нарушение речи, походки, судороги конечностей, припадки. Ухудшение физического состояния делает невозможным продолжать запой. Поэтому с течением времени запои становятся все короче (по 2-3 дня), а промежутки между ними все длиннее. Изменения личности при хроническом алкоголизме появляются уже во второй стадии и достигают степени алкогольной деградации в третьей стадии. Формируется так называемый алкогольный характер. С одной стороны, как бы заостряются все эмоциональные реакции (горе, радость, недовольство, восхищение и т.д.) за счет повышения общей возбудимости. Затем появляется слабодушие, плаксивость, особенно в состоянии опьянения. Больной плачет от радости и от горя. С другой стороны, происходит эмоциональное огрубение. Больной становится эгоистичным, безразличным по отношению к жене, детям. Исчезает чувство долга, ответственности, утрачивается значение этических норм поведения. Все внимание больного сосредотачивается только на одном - как бы достать спиртное. Пьянство всегда преуменьшается, а свои личные качества приукрашиваются. Больной, как правило, не считает себя алкоголиком (или не признается в этом окружающим), аргументируя это тем, что "все пьют", и он "как все". Поначалу находят отговорки, оправдания, подыскивая поводы для выпивок. При этом проявляют изворотливость, лживость в аргументации своих поступков. В дальнейшем алкоголик уже не скрывает своего стремления к выпивке, пьет в любой, даже не очень подходящей для этого обстановке, т.е. утрачивается ситуационный контроль. Для приобретения алкогольных напитков используются любые средства. Больной начинает уносить из дома вещи, продавать их за бесценок, воровать, попрошайничать . Алкогольный юмор, свойственный таким больным, становится все более плоским, примитивным, циничным, как и поведение в целом. Появляются брутальные (чрезмерные, асоциальные) формы реагирования, такие как агрессия, злобность, насилие, откровенный цинизм. Все чаще больные прибегают к употреблению суррогатов (денатурат, одеколон, лекарственные настойки и т.п.).
Прогрессированию алкоголизма сопутствует и социальное снижение. Больной теряет квалификацию, опускается вниз по служебной лестнице с переходом на неквалифицированную работу, случайные заработки и, наконец, паразитический образ жизни. Семейные отношения рушатся вплоть до развода, дети не желают обычно общаться с отцами алкоголиками. Семья сохраняется лишь в тех случаях, когда есть надежда на излечение, изменение установки в жизни или когда оба супруга злоупотребляют алкоголем (а иногда к этому привлекают и детей с раннего возраста). Описанные изменения личности обычно наблюдаются после 40 лет при алкогольном стаже более 20 лет.
Стадии развития хронического алкоголизма Хронический алкоголизм проходит через три основных стадии развития:
-Полный распад личности.
Критическая стади я - на этом этапе количество употребляемого больным спиртного резко сокращается, так как состояние алкогольного опьянения наступает уже после первой рюмки, нарастают высокомерие и враждебность – пьяный человек пытается кулаками доказать свою точку зрения. Постепенно развивается бредовое состояния, больной уже не в состоянии самостоятельно адекватно оценить свое состояние, он во всем видит заговоры и уверен, что все настроены против него. Алкогольные запои становятся регулярными и многодневными, а абстинентный синдром – непрерывным, он сопровождается: тошнотой и головокружением по утрам. Повышенной потливостью и тремором, который постепенно усугубляются. Человек уверен в том, что только очередная доза спиртного сможет избавить его от страданий и проблем, настоящих друзей постепенно подменяют случайные собутыльники, а все предложения родственников пройти курс лечения от алкоголизма больной встречает крайне агрессивно.
Однако и на этом критическом этапе человек может сам принять решение о лечении, для этого ему потребуется поддержка семьи, комплексная помощь наркологов, психологов, психотерапевтов и других специалистов [5].
Полный распад личности- на этой стадии алкогольные запои становятся нормальным состоянием человека, они практически непрерывны. У больного:
-Утрачивается контроль над физиологическими процессами.
- Нарушается память, мышление.
-Постоянно возникаютбезосновательные страхи.
- Появляется хроническая бессонница.
- Кошмары постепенно перерастают в белую горячку, которая сопровождается видениями и галлюцинациям и( слуховыми,зрительными и осязательными).
-Разрушаются печень и почки.
Лечение. При лечении хронического алкоголизма необходимо подготовиться к тому факту, что комплексная терапия будет носить продолжительный характер. Для полного выздоровления и отказа от спиртного необходимо желание самого больного. Однако и в этом случае нет абсолютных гарантий, так как при первом же срыве последует длительный и тяжёлый запой, после которого лечение придётся начинать заново. Диагностирование заболевания происходит в наркологической клинике с помощью проведения специальных тестов различного назначения. В список терапевтических мероприятий, назначаемых больному, входят:
- детоксикация (удаление из организма токсинов);
Алкоголизм становится причиной серьёзных метаболических изменений в организме больного, поэтому лечение важно проводить исключительно в стационарных условиях под присмотром специалистов.
Отдельно стоит выделить медикаментозную детоксикацию и психотерапию. Избавление организма от метаболитов и ядов алкоголя необходимо провести в первую очередь. Пациенту внутривенно с помощью капельницы вводится лекарственный препарат, содержащий:
-стимуляторы для восстановления мозгового кровообращения;
-средства для защиты нервной системы и печени;
Лечение хронического алкоголизма.
Дезинтоксикационная терапия направлена на устранение самой причины интоксикации — нейтрализации токсинов этилового спирта. На самом деле для достижения детоксикации организма возможно три способа. Первый — скорейшее выведение удаление токсина из организма, второй нейтрализация, связывание ядовитого поражающего действия токсинов, третий — ускорение естественно метаболизма токсинов, то есть создание условий для внутреннего разложения токсинов на безопасные составляющие [6,7].
Очень эффективен способ ускоренного вытрезвления, который был разработан специально под руководством И.В. Стрельчука в 1975 г. для медицинских вытрезвителей. Он заключается в ведении внутримышечной инъекции 10 мл 5% раствора витамина В 6 а затем также приема внутрь 50-100 мл лекарственного раствора, приготовленного из 0,2 г коразола 0,01 г. фенамина и 0,1 г никотиновой кислоты. Если состояние пьяного пациента создает трудности в ведении указанного раствора перорально , следует сделать это после инъекции витамина В 6 через 15 минут, наступившие благоприятные перемены позволят сделать это успешно. В результате осуществления указанных этапов в течени и ближайшей четверти часа уменьшается эмоциональная расторможенность, наступит нормализация состояние вегетативной нервной системы, упорядочивается поведение, появляется критика, а через час или немного больше возникает стойкий, явный эффект вытрезвления. Однако фенамин в настоящее время относят к наркотическим лекарственным препаратам, поэтому применение его строго ограничено, в связи с чем использование данного перспективного метода в широких массах не представляется возможным.
Проведенииинфузионной терапии показано в объеме 40-50 мл/кг как с целью дезинтоксикации , так и для коррекции кислотно-щелочного равновесия (КЩР), нарушений водно-электролитного баланса, улучшения реологических свой ств кр ови. Она проводиться при обязательном контроле надартериальном давлении, КЩР и диурезом, а еще лучше водно-электролитным балансом. Следует учитывать, при выборе препаратов для выведение из запоя
, купировании острой алкогольной интоксикации, что для приготовления растворов для инфузионнойтерапии имеющиеся в каждом конкретном случае, индивидуальные особенности нарушений, а также противопоказания играют определяющую роль.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Статья посвящена проблеме алкогольного гепатита и современным алгоритмам его диагностики и лечения
Для цитирования. Костюкевич О.И. Алкогольный гепатит: современные алгоритмы диагностики и лечения // РМЖ. 2016. № 3. С. 177–182.
Патогенетические аспекты алкогольного повреждения печени
В основе ПП лежат сразу несколько механизмов.
1. Прямое гепатотоксическое воздействие этанола.
Слабо поляризованный растворитель, этанол может растворять фосфолипиды мембран гепатоцитов и митохондрий. Именно повреждение митохондрий лежит в основе жировой дистрофии печени, т. к. последние теряют способность метаболизировать триглицериды.
2. Токсическое действие ацетальдегида.
Ацетальдегид является крайне токсичным субстратом для гепатоцитов. Он накапливается в гепатоцитах и приводит к разрушению плазматических мембран путем деполимеризации белков и активации продуктов перекисного окисления липидов (ПОЛ). Кроме того, ацетальдегид активирует клетки, что приводит к избыточной продукции коллагена. Именно этим объясняется развитие фиброза печени при ХАИ.
3. Задержка белков и воды в гепатоцитах.
Этанол подавляет секрецию из гепатоцитов вновь синтезированных белков, что приводит к накоплению белка, а вслед за этим и воды, – это ведет, наряду с жировой дистрофией, к развитию гепатомегалии.
4. Иммунное ПП.
Именно иммунными механизмами можно объяснить случаи прогрессирования АБП, несмотря на прекращение употребления алкоголя.
Клиническая картина АГ
Различают 4 основные клинические формы АГ: латентную, желтушную, холестатическую и фульминантную.
1. Латентная форма не дает самостоятельной клинической картины и диагностируется по умеренному повышению трансаминаз у злоупотребляющего алкоголем пациента. Могут иметь место такие неспецифические жалобы, как слабость, снижение аппетита, неустойчивый стул, тупая боль в правом подреберье и т. д.
2. Желтушная форма встречается наиболее часто. У пациентов отмечаются выраженная слабость, анорексия, тупая боль в правом подреберье, тошнота, рвота, диарея, похудание, желтуха, у половины больных наблюдается лихорадка.
3. Холестатическая форма характеризуется значительным повышением гамма-глутамилтранспептидазы (ГГТП) и щелочной фосфатазы (ЩФ), сопровождается мучительным кожным зудом. Довольно редко, уже на стадии гепатита могут проявляться признаки транзиторной портальной гипертензии с развитием асцита.
4. Фульминантный (тяжелый) острый АГ характеризуется нарастающей энцефалопатией, выраженной желтухой, отечно-асцитическим и геморрагическим синдромами. Риск развития фульминантного АГ возникает при одновременном приеме гепатотоксичных лекарств (например, парацетамол). Характерен нейтрофильный лейкоцитоз до 15–25×109/л, повышение СОЭ до 30–50 мм/ч. Билирубин повышается преимущественно за счет прямой фракции. Уровень трансаминаз повышается в 5–10 раз. Возрастает активность ГГТП и ЩФ, повышена концентрация иммуноглобулина А (IgA).
Диагностика АГ
Диагностика АГ складывается из 4-х этапов:
1) верификация ПП (факт гепатита);
2) подтверждение факта злоупотребления алкоголем;
3) оценка тяжести гепатита и прогноз;
4) оценка степени фиброза.
Оценка состояния печени включает в себя определение структурных (УЗИ, КТ и МРТ брюшной полости, биопсия печени) и функциональных (лабораторная диагностика, сцинтиграфия печени) изменений. Основными критериями гепатита являются гепатомегалия и повышение сывороточных трансаминаз.
При УЗИ, КТ и МРТ печени выявляется гепатомегалия различной степени выраженности, в случае транзиторной портальной гипертензии может верифицироваться асцит, спленомегалия.
Золотым стандартом диагностики АГ по-прежнему остается биопсия печени. Показаниями к биопсии печени служит необходимость дифференциальной диагностики между алкогольным и иными ПП, определения стадии АПБ, выявления перивенулярного фиброза как прогностически неблагоприятного фактора перехода заболевания в цирроз у лиц, продолжающих злоупотреблять алкоголем.
На сегодняшний день точность диагноза алкогольного стеатогепатита может быть подтверждена только на основании биопсии печени (класс рекомендаций 1A).
Морфологическими признаками острого АГ являются:
• некрозы гепатоцитов;
• воспалительная инфильтрация;
• жировая и балонная дистрофия;
• алкогольный гиалин (тельца Мэллори);
• поражение центролобулярной области.
Для острого АГ характерны признаки острой воспалительной реакции: лейкоцитоз, ускорение скорости оседания эритроцитов (СОЭ) (20–50 мм/ч), повышение С-реактивного белка.
У пациентов с АГ можно выделить следующие клинико-лабораторные синдромы:
1) синдром цитолиза – собственно отражает факт повреждения гепатоцитов. Характеризуется повышением трансаминаз: аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), лактатдегидрогеназы. Степень повышения ферментов, как правило, коррелирует со степенью тяжести гепатита;
2) синдром холестаза – верифицируется как минимум при 3-кратном увеличении ЩФ и ГГТП;
3) желтуха – повышение билирубина преимущественно за счет прямой фракции;
4) синдром печеночно-клеточной недостаточности – прогрессирует параллельно с тяжестью заболевания, его маркерами являются снижение альбумина, протромбина, нарастающая энцефалопатия;
5) портальная гипертензия – также имеет место при остром АГ и, как правило, носит обратимый характер. Наличие стойкой портальной гипертензии свидетельствует о возможном цирротическом поражении печени.
Следующим важнейшим этапом диагностики является определение этиологического фактора гепатита. У всех без исключения пациентов, даже с указанием на злоупотребление алкоголем в анамнезе, обязательным является определение маркеров вирусных гепатитов и тщательный сбор лекарственного анамнеза.
Факт употребления этанола, истинные дозы алкогольных напитков часто скрываются самими пациентами, что порой направляет лечащего врача по ложному пути и приводит к постановке ложного диагноза. Знание объективных критериев ХАИ помогает не только в диагностике АБП, но и многих других соматических заболеваний.
Выявление ХАИ
I. Существуют несколько опросников, позволяющих с высокой достоверностью не только выявить факт злоупотребления алкоголем, но и учесть вклад ХАИ в генез соматической патологии.
1. Опросник CAGE (Cut down, Annoyed, Guilty, Eye-opener) – состоит всего из 4-х вопросов (табл. 1).

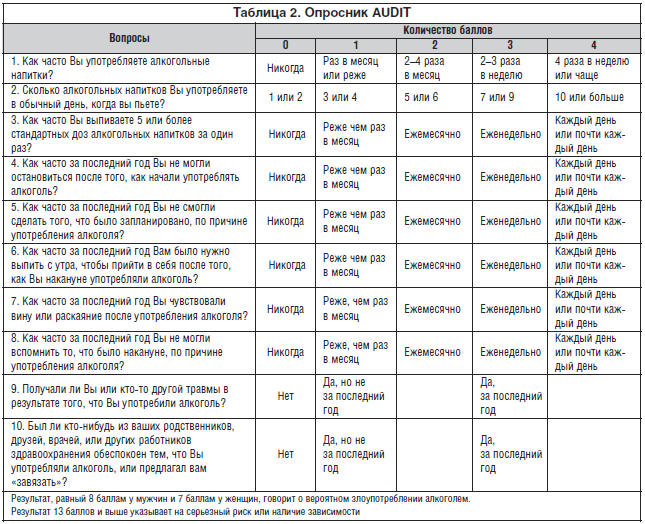
2. Опросник AUDIT (Alcohol Use Disorders Identification Test) – имеет международную стандартизацию, состоит из 10 вопросов (табл. 2).
Оценка степени тяжести и прогностические критерии АГ
Для оценки степени тяжести АГ и прогноза используют различные шкалы. Наибольшей популярностью пользуются следующие (табл. 6):

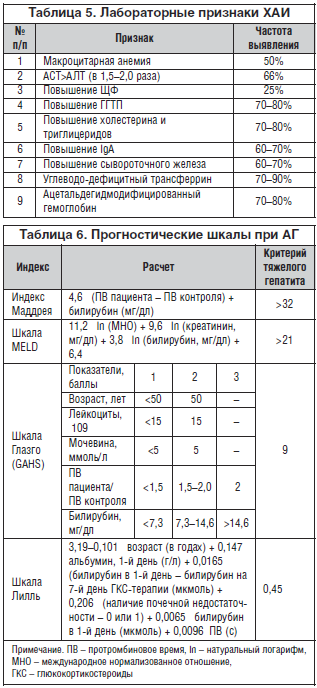
1. Индекс Маддрея, или дискриминантная функция (mDF) [5]. Показатель более 32 свидетельствует о тяжелом течении АГ и характеризуется высоким риском летального исхода в текущую госпитализацию (>50%).
2. Шкала MELD (Model for End-Stage Liver Disease), первоначально разработанная для определения очередности трансплантации печени.
3. Шкала Глазго оценки тяжести АГ (Glasgow alcoholic hepatitis score – GAHS). При значениях более 9 баллов к 28-му дню выживают 46% [6].
4. Шкала Лилль используется, как правило, для оценки целесообразности продолжения лечения кортикостероидами, т. к. при расчете используются лабораторные показатели до начала и через неделю терапии. При значении менее 0,45 выживаемость больных в течение 6 мес. составляет в среднем 25%.
Оценка степени фиброза
Выделяют инвазивные (биопсия печени) и неинвазивные методики: фибротест (определение сывороточных маркеров фиброза) и фиброскан, которые обладают довольно высокой чувствительностью и специфичностью.
Лечение АГ
Выбор лечебной тактики лечения АГ зависит, прежде всего, от степени тяжести заболевания. Поэтому перед началом терапии необходимо провести оценку тяжести и прогноза гепатита (индекс Маддрея).
Рациональные подходы к лечению АГ:
1) отказ от алкоголя;
2) нутритивная поддержка;
3) тщательный подбор кандидатов для короткого курса кортикостероидов;
4) назначение пентоксифиллина при невозможности приема кортикостероидов;
5) назначение поддерживающей терапии при легком и среднетяжелом течении АГ;
5) лечение осложнений АГ (портальная гипертензия, печеночная энцефалопатия, инфекционные осложнения).
Отказ от алкоголя. Обязательным условием лечения любой стадии АБП является абстиненция.
Нутритивная поддержка. Показано, что питательная недостаточность присутствует в той или иной степени у всех пациентов с АБП. В случае выраженных нарушений питательного статуса решается вопрос о нутритивной поддержке специализированными энтеральными питательными смесями.
Всем пациентам рекомендовано питание с суточной калорийностью 2000–3000 ккал, с содержанием белка не менее 1 г на 1 кг массы тела. Ограничение количества белка вводится только при явлениях печеночной энцефалопатии, в этом случае рекомендовано использовать аминокислоты с разветвленной цепью. Увеличение потребления белка с пищей способствует снижению катаболических процессов, нормализации иммунного статуса и непосредственно улучшению функции печени. Диета должна содержать достаточное количество витаминов (особенно группы В, фолиевой и липоевой кислот) и микроэлементов — цинка, селена. Установлено, что дефицит цинка (40% больных с АБП) занчительно усиливает проявления печеночной энцефалопатии. Известно также, что алкогольдегидрогеназа – цинкозависимый фермент, следовательно при дефиците цинка ее активность снижается.
Глюкокортикостероиды
Метаанализ 13 рандомизированных исследований, проведенный Mathurin в 2002 г., показал, что терапия глюкокортикоидными препаратами достоверно улучшает выживаемость пациентов с тяжелым острым АГ.
На сегодняшний день ГКС являются препаратами первой линии терапии тяжелого АГ при индексе Маддрея более 32 (уровень доказательности 1В) [7].
Преднизолон назначается перорально 40 мг/cут сроком до 4-х нед. с последующей быстрой заменой на 5 мг/нед.; обязательное условие – нормальный уровень креатинина.
Если в течение 7 дней снижения билирубина не произошло (оценка по шкале Лилль – 0,45), ГКС отменяют (уровень доказательности 1В).
При наличии противопоказаний к назначению ГКС целесообразно назначение пентоксифиллина (1В) 1200 мг/сут per os или 400–600 мг/сут внутривенно. Терапия пентоксифиллином имеет меньшую доказательную базу и используется только при невозможности терапии ГКС.
Читайте также:


