Удаление кисты при молочнице
Повреждение шейки матки, наличие инфекционных заболеваний половых путей и даже сбой гормонального фона приводят к закупорке желез матки и заполнению их слизью. Патологические изменения провоцируют образование кисты. Киста — доброкачественная опухоль, она не представляет опасности для жизни женщины, так как злокачественный характер не приобретает. Однако наботова или эндометриоидная киста шейки матки повышает риск присоединения вторичной инфекции, крупная опухоль становится причиной бесплодия, сужая эндоцервикс. Обнаружение кисты шейки матки переходит в незамедлительное удаление полости.
Виды удаления кисты шейки матки
Отделение гинекологии медицинского центра предлагает методы лечения:
- Хирургическое удаление. Удаление кисты при помощи эндоскопа, традиционная методика, применима для опухолей большого размера.
- Электрокоагуляция. Опухоль удаляют высокочастотным электрическим током.
- Лазерная методика. Бесконтактный метод лечения, отличается безболезненностью, не травмирует прилежащие ткани слизистой оболочки, показан в лечении молодых женщин, которые планируют родить ребенка.
- Радиоволновая терапия. В ходе процедуры гинеколог использует радиоволновой нож.
- Криодеструкция. Ткани опухоли замораживают жидким азотом, хладагент растворяет пораженную ткань.
Показания
Главным показанием к удалению кисты шейки матки является сама опухоль, что образовалась на полости женского органа. Подозрения на кисту вызывают симптомы и признаки:
- Маленькие белые образования в зоне трансформации.
- Кровянистые выделения вне менструаций.
- Беспричинные болевые ощущения в нижней части живота.
- Боли в процессе полового акта.
- Ненормальные влагалищные выделения.
Важно понимать, что только зародившиеся образования лечат консервативными методами, гинеколог назначит удаление при таких обстоятельствах:
- В кисте образуется гной.
- Неформальный вид опухоли.
- Большой размер доброкачественного образования вкупе с бесплодием.
- Нельзя оценить состояние тканей органа из-за кисты.
- Размер кисты превышает 1 сантиметр.
Противопоказания
Когда нельзя удалять опухоль в шейке матки:
- Период менструации.
- Острые воспалительные болезни половых путей.
- Инфекции, переданные половым путем.
- Дисплазия третьей степени.
- Раковая опухоль шейки матки.
- Опухоли яичников.
- Миома матки.
- Рубцы на шейке матки.
- Эндометриоз.
- Соматические болезни.
- Инфекционные процессы острого типа.
- Беременность.
- Период грудного вскармливания.
- Лактационная аменорея.
Подготовка
Удаление наботовых кист шейки матки, а также эндометриоидных проводится сразу после окончания менструаций. Подготовка к процедуре включает диагностические методы:
- Гинекологический осмотр.
- УЗИ малого таза.
- Анализ на наличие инфекций ППП.
- Мазок на микрофлору.
- Онкоцитологическое обследование (обязательно за счет того, что рак шейки матки имеет схожие симптомы).
- Биопсия. Взятие материала среды и последующее гистологическое исследование применяется реже, но дает самый точный ответ.
Методика проведения процедуры
Хирургическое удаление кисты на шейке матки гинеколог осуществляет, используя эндоскоп. Метод целесообразен для кист крупного размера, являющихся главной причиной женского бесплодия. В ходе операции врач срезает опухоль с подлежащими тканями. Радикальный метод и травматичность лечения компенсирует выздоровление и возможность зачатия ребенка.
Электрокоагуляция подвергает ткани опухоли высокочастотному току. Прижигание производится под местной анестезией. Гинеколог обрабатывает ткани шейки матки в течение нескольких минут. При удалении кисты на ее месте образуются струпы, первые дни могут быть желтоватые выделения.
Лазерную резекцию кисты шейки матки гинеколог проводит бесконтактным методом, что исключает присоединение вторичной инфекции, а также обеспечивает 100% точность обработки пораженных и здоровых тканей. Лазерное удаление бескровно, отрицает рубцы.
В ходе криодеструкции гинеколог обрабатывает шейку матки жидким азотом. Холод блокирует нервные окончания и обеспечивает полную безболезненность процедуры. За счет охлаждения происходит сужения сосудов, результат – полностью бескровное лечение. Гинеколог прижимает специальный наконечник к пораженной области, активирует хладагент, через 3-5 минут производит оттаивание, наконечник выходит вместе с пораженными клетками.
Радиоволновая методика основана на использовании радиоволнового ножа. Ножом врач создает в кисте проток и удаляет ее содержимое созданным вакуумом, в результате разрушаются стенки опухоли. Метод подходит для ликвидации всех видов кист, не исключая гнойные новообразования. Проведение процедуры укладывается в несколько минут.
Возможные осложнения
После удаления кист на шейке матки выделения с кровью могут сохраняться два — три дня, желтые на протяжении семи дней – это нормальное явление. Патологические последствия и осложнения:
- Длительные кровотечения.
- Длительное незаживление матки по причине низкого иммунитета.
- Рецидив кист, на месте рубца или на здоровой ткани.
- Тянущие боли.
После процедуры
Период реабилитации после удаления опухоли на шейке матки занимает не дольше 7-10 дней. Через неделю после процедуры пациентке назначают гинекологический осмотр. Но до гинекологического обследования пациентка должна соблюдать рекомендации врача.
Половой покой после удаления кисты шейки матки – обязательное условие для полного выздоровления. Важно соблюдать гигиеническую чистоту, отказаться от горячих ванн, бани, бассейна, не поднимать тяжести, не вести максимальную физическую активность.

Более чем 70% всех женщин хоть раз в жизни, но сталкивались с таким заболеванием, как вагинальный кандидоз (в народе просто — молочница), вызванный интенсивным размножением грибков семейства Candida. Молочница является инфекционным заболеванием, хотя причиной ее проявления не обязательно послужит незащищенный половой акт. Грибки кандиды существуют в организме всех женщин и не дают о себе знать, пока не сложатся определенные обстоятельства, при которых начинается их интенсивное размножение.
Для женщины период, когда молочница прогрессирует, становится, мягко говоря, неприятным. Начинает беспокоить зуд во влагалище, который усиливается в вечернее время, а к нему присоединяются творожные выделения, имеющие белый цвет и кисловатый запах. Микрофлора в своем составе резко изменяется, и начинают погибать полезные лактобактерии. Игнорирование проблемы приводит к появлению вагинита и спайкам в маточных трубах, после чего женщине грозит бесплодие. Чтобы этого не произошло, нужно знать главные симптомы молочницы, причины ее интенсивного проявления и правила профилактики.
Симптомы вагинального кандидоза
Симптомы вагинального кандидоза очень сложно перепутать с последствиями других инфекционных заболеваний. Еще до появления видимых признаков, женщина уже начинает ощущать зуд в области влагалища, усиливающийся после водных процедур с теплой водой и в вечернее время суток.
Болезнь имеет несколько вариантов: хроническое и острое, что возникают в зависимости от течения самого заболевания, каждый из которых прогрессирует с разными признаками.

При данном виде урогенитального кандидоза воспалительные изменения слизистой оболочки влагалища ярко выражены. Длится заболевание не дольше 2-х месяцев и сопровождается следующими признаками:
- выделения творожистой консистенции, что могут быть как умеренные, так и обильные;
- жжение и зуд, беспокоящий в области половых органов (особенно остро ощутимый после мочеиспускания, полового контакта, во время менструального цикла и при ношении синтетического белья);
- увеличивается частота мочеиспусканий, во время которых присутствуют болезненные ощущения;
- визуально просматривается отек и покраснение влагалищных стенок.
По истечению 2-х месяцев, если лечение не было произведено, молочница переходит в рецидивирующий вагинальный кандидоз (хроническую форму).
При рецидивирующем заболевании признаки слабо выраженны или вовсе исчезают, появляясь периодически:
- выделениями жидкой консистенции, белого цвета без запаха;
- визуально можно наблюдать атрофию влагалищной слизистой оболочки;
- зуд почти не ощущается, а увеличивается после переохлаждения и полового акта.
В периоды, когда заболевание обостряется, начинают проявляться все признаки острой формы.

Женщина во время беременности имеет больше риска в развитии молочницы из-за изменений гормонального фона, поэтому вагинальный кандидоз у беременных встречается в 4 раза чаще. Плод в утробе матери рискует заразиться данным заболеванием не меньше. Грибок, провоцирующий молочницу, попадая в ротик малышу, поражает пищевод и переходит на иные органы, ставя под угрозу жизнь малыша. Даже если плод избежал заражения, остается большая вероятность его инфицирования во время родов, где он будет проходить по родовым путям с имеющейся инфекцией. Именно по последней причине вагинальный кандидоз у грудничка встречается довольно часто.
Часто женщин волнует и другой вопрос: можно ли забеременеть при вагинальном кандидозе? Беременность при молочнице вполне реальна, к тому же многие женщины и вовсе не ощущают никаких симптомов заболевания. Менструальный цикл не меняется, а репродуктивные органы работают в нормальном режиме. Повлиять на зачатие может разве что измененная микрофлора самого влагалища, где сперматозоиду выжить проблематично, но чаще это касается тех женщин, что имеют уже хроническую форму молочницы.
Причины
Проигнорировав проблему при первых симптомах и не начав своевременное лечение, кандиды размножаются, и вскоре начинают появляться выделения, что напоминают творожную массу. Спровоцировать рост грибка может:
- прием антибиотиков, что убивают организмы, которые входят в состав полезной микрофлоры, в то время, как сами грибки почти не страдают;
- увлечение спринцеванием, вследствие которого вымывается полезная микрофлора;
- имеющиеся серьезные заболевания, такие как ВИЧ-инфекция, сахарный диабет, различные воспалительные процессы, проблемы с мочеполовой или пищеварительной системами;
- несоблюдение простых правил гигиены;
- прокладки и различные средства для гигиены, что действуют на кожу раздражительно;
- тесное нижнее белье, что изготовлено из синтетики;
- переохлаждение и изменение климатических условий;
- частые стрессы;
- половой акт с инфицированным (дрожжевым грибком) партнером.
Молочница часто встречается у женщин во время беременности из-за физиологических изменений в организме и угнетенной иммунной системы.
Осложнения
Хоть молочницу и считают несерьезным заболеванием, которую легко излечить, ее игнорирование и отказ от лечения могут привести к серьезным последствиям. Чаще всего осложнения выступают в виде:
- поражения слизистой оболочки половых органов, что может подвергнуться вторичному заражению;
- распространения инфекции на почки;
- болезненных ощущений во время полового акта;
- перейдя в хроническую стадию, болезнь приводит к разрастаниям соединительных тканей, появлению различных спаек и возникновению рубцов, после чего диагностируется бесплодие;
- таких осложнений, как аднексит, эндометрит и сальпингит, болезнь перестает поддаваться лечению.
Лечение вагинального кандидоза
О том, как вылечить вагинальный кандидоз самостоятельно, имеется много информации. Но занимаясь самолечением, нужно понимать, что недолеченная болезнь при неправильно подобранной схеме медикаментозной терапии может перейти в хроническую форму и повлечь за собой серьезные осложнения. Также надо учитывать и причины, из-за которых могло произойти провоцирование интенсивного разрастания грибка.
Профилактика вагинального кандидоза

Для профилактики молочницы женщина может воспользоваться следующими правилами:
- гениталии должны постоянно быть сухими и чистыми;
- для водных процедур использовать только средства, изготовленные для интимной гигиены;
- стараться избегать пен для ванной, различных спреев и тщательней подбирать порошок для нижнего белья;
- различные отбеливатели для стирки могут пагубно воздействовать на полезные бактерии во влагалище;
- избегать спринцевания;
- во время приема антибиотиков обязательно нужно принимать и препараты лактобактерии;
- во время полового акта пользоваться презервативами;
- по возможности избегать узкой одежды;
- нижнее белье приобретать только из натуральных тканей;
- если женщина больна сахарным диабетом, стараться держать сахар под контролем;
Большое значение для женщины имеет и правильное питание, особенно во время заболевания молочницей. Рост бактерий значительно увеличивается, если употреблять много сахара, кофеин, а также алкоголь и никотин. Подавляет рост дрожжей употребление чеснока и йогуртов, что содержат ацидофилин.
Болезни женской репродуктивной системы часто могут иметь бессимптомное течение и поэтому обнаруживаются случайно при визите к врачу. К такой патологии относятся кисты яичников. Это распространенное заболевание, которое чаще всего встречается у женщин до периода менопаузы. Может иметь тяжелые осложнения и даже привести к бесплодию. Поэтому для своевременного выявления важно регулярно проходить профилактические осмотры у гинеколога.
Что это, виды кист и чем опасны
Киста - это опухолевидное, доброкачественное образование с жидкостным компонентом. Возникает в толще нормальной ткани органа, ограничена четкой капсулой. К наиболее распространенным разновидностям относят:
- Функциональные кисты. Возникают в процессе нормального менструального цикла. Бывает лютеиновая и фолликулярная кисты. Формируются при нарушении процесса овуляции. Фолликулярная возникает когда созревший фолликул не разрывается. Размер ее варьирует от 3 до 8 см. Чаще всего клинически никак себя не проявляет, односторонняя. Лютеиновая образуется при скоплении жидкости в желтом теле, которое формируется после овуляции.
- Эндометриоидная. Формируется при наличии эндометриоза яичника. Ее полость заполнена кровянистым содержимым. Имеет яркие клинические проявления.
- Параовариальная. Образуется около яичника. Развивается очень медленно, тонкостенная, односторонняя.
- Дермоидная. Возникает при нарушении эмбриогенеза. Она формируется, если в ткани яичника попадают клетки покровного эпителия. Окружена плотной капсулой, может содержать различный секрет.
- Текалютеиновая. Может возникать при беременности. Обычно двусторонняя, формируется под действием хорионического гонадотропина. Может быть двухкамерной.
Опасность данного заболевания в том, что течение его практически всегда бессимптомное. Некоторые кисты вызывают нарушение менструального цикла, разрываются, перекручиваются. Такие осложнения сопровождаются выраженным болевым синдромом, требуют экстренной медицинской помощи.
Причины возникновения
Развитию кист предшествует нарушение нейроэндокринной регуляции. Возникает дисбаланс между лютеинизирующий и фоликулостимулирующим гормонами. Это приводит к нарушению процессов нормальной овуляции с образованием кист. Также к факторам риска развития патологии относят:
- Раннее или позднее наступление менархе.
- Частое невынашивание, бесплодие.
- Отягощенная наследственность (опухоли яичников, наличие эндометриоза у близких родственников)
- Хронические воспалительные заболевания органов малого таза.
- Наличие в анамнезе операций на яичника.
Также часто кисты возникают у женщины страдающих болезнями обмена веществ, эндокринной патологией, гормональными заболеваниями.
Симптомы и признаки
На первых стадиях заболевания клинических симптомов чаще всего не наблюдаются. Также некоторые кистозные образования со временем исчезают самостоятельно. Больные предъявляют неспецифические жалобы:
- Боль в нижней части живота. Обычно она тупая, ноющая, иррадиирует в паховую область, в зону поясницы.
- Нарушение менструального цикла. Изменяется длительность, интенсивность менструаций, возможны задержки.
- Дизурический являения. Учащение, дискомфорт во время мочеиспускания.
- Увеличение живота. Характерно только при больших размерах кист.
- Отсутствие овуляции.
В некоторых случаях патология проявляется острой болью внизу живота, тошнотой, рвотой. Это может свидетельствовать о развитии осложнений, которые требуют экстренной госпитализации.
Диагностика заболевания
Для постановки диагноза проводится влагалищное исследование, осмотр в зеркалах. Также проводят трансвагинальную эхографию. Для постановки более точного диагноза может выполняться пункция яичника под контролем УЗИ. Для дифференциальной диагностики требуется исследование уровней онкомаркеров.
Методики лечения
Большинство функциональных кисты исчезают самостоятельно, поэтому если диагностируется бессимптомные кисты размером до 6 см то рекомендуется наблюдение за состоянием женщины в течение 60 дней. Кисты, которые регрессировали в течение этого периода, требуют контрольного УЗИ. В иных случаях применяются различные методики лечения.
Подход к выбору объема оперативного вмешательства и доступа к месту операции сугубо индивидуален. Решение принимается по результатам обследования и обсуждается с пациенткой до операции, однако во время операции возможны коррективы.
Показания к операции:
- Любое образование, существующее в яичнике более 3-х месяцев, не исчезнувшее без лечения или на фоне гормональной терапии.
- Образования в яичниках, обнаруженные в менопаузу.
- Осложнения кисты: нагноение, кровоизлияние, разрыв её, а также перекрут ножки.
- Злокачественный процесс.
Основным методом лечения кист яичников является лапароскопия, которая предполагает удаление кисты с помощью 3-4 небольших надрезов кожи на живота. Виды лапароскопических операций:
- Вылущивание капсулы кисты с сохранением неизмененной ткани яичника. Это вмешательство называется цистэктомия.
- Резекция яичника. При этом вмешательстве удаляется часть яичника вместе с кистой.
- Удаление образования и яичника полностью называется овариэктомией. Труба при этом сохраняется.
- Аднексэктомия подразумевает удаление яичника с патологическим образованием и маточной трубы со стороны поражения.
При небольших функциональных кистах показана терапия с помощью лекарственных средств. Могут использоваться:
- Многофазные или двухфазные оральные контрацептивы. Они влияют на уровень гормонов, индуцируют развитие кистозного образования.
- Прогестерон или его аналоги – приводит к снижению уровня эстрогенов в организме пациентки и создания условий для препятствия овуляции. Это позволяет запустить процессы, которые будут способствовать обратному развитию кисты и предотвращать образование новой кисты.
- Симптоматические средства. Показано применение обезболивающих, противовоспалительных средств, витаминотерапия.
Киста яичника может протекать бессимптомно длительное время. Но под воздействием различных провоцирующих факторов возможно развитие тяжелых осложнений. К ним относят:
- Перекрут кисты.
- Разрыв капсулы кисты с кровотечением в брюшную полость.
- Нагноение кисты.
Такая патология требует экстренной хирургической помощи и послеоперационного лечения.
Профилактика заболевания
Так, как течение болезни часто бессимптомное, кисты обнаруживаются случайно. Поэтому важно ежегодно проходить профилактический осмотр у гинеколога, для обнаружения данной проблемы. Также нужно придерживаться таких принципов:
- Своевременно, по схеме применять комбинированные оральные контрацептивы.
- Предупреждение и лечение воспалительных заболеваний органов малого таза.
- Нормализация гормонального фона.
- Отказ от привычных интоксикаций (алкоголь, курение).
Вывод
Киста яичника распространенная патология. Может возникать при нейроэндокринных нарушениях, хронических заболеваниях органов малого таза, гормональных сбоях. Часто клинически никак не проявляется и может исчезать самостоятельно. Для лечения может использоваться медикаментозный или хирургический методы.


Вам предстоит гинекологическая операция и вы хотите обойтись без рассечения брюшной полости и образования непривлекательных рубцов на коже? Значит, вам необходимо больше узнать о лапароскопии.
Лапароскопия – это один из методов оперативной гинекологии (и хирургии вообще), который позволяет обходиться без послойного разреза брюшной стенки. Для доступа к оперируемым органам врач делает небольшие проколы размером не более 5-7 миллиметров, которые после вмешательства достаточно быстро заживают. В процессе проведения операции в проблемную зону вводят специальный прибор – лапароскоп, который представляет собой гибкую трубку, оснащенную системой линз и видеокамерой.
Видеокамера выводит увеличенное в 40 раз изображение на монитор, что позволяет врачу-хирургу осмотреть репродуктивные органы, недоступные при обычном гинекологическом осмотре. При помощи четкого изображения на мониторе специалист получает возможность выявить нарушения и провести оперативное лечение.
До изобретения лапароскопа хирурги были вынуждены оперировать через большой и долго заживающий разрез, чтобы подробно рассмотреть проблемную зону. А сейчас благодаря гинекологической лапароскопии пациентка чаще всего получает возможность вернуться домой уже на следующий день после операции - в большинстве случаев необходимость в длительной госпитализации отсутствует.
Виды лапароскопии
Диагностическая лапароскопия применяется для уточнения диагноза и разработки тактики лечения. При помощи лапароскопа можно заметить нарушения, которые не всегда видны при проведении УЗИ. Также существует лечебная или лечебно-диагностическая лапароскопия, когда врач одновременно оценивает состояние внутренних репродуктивных органов и проводит оперативное лечение.
В случае возможности проведения плановой лапароскопии пациентка может заранее выбрать клинику и врача, которому она доверяет. При необходимости проведения экстренной операции ситуация другая: вмешательство выполняют как можно быстрее и чаще всего – в первой попавшейся клинике. Поэтому при наличии показаний к гинекологической операции лучше не тянуть время и не ожидать самоисцеления, а заранее позаботиться о выборе клиники и врача.
Помните: лапароскопия в гинекологии является достаточно серьезным вмешательством, которое требует высокой квалификации оперирующего хирурга и анестезиолога, а также современного оснащения операционной. Во многих государственных и малоизвестных частных клиниках работают специалисты, не обладающие достаточным опытом в проведении лапароскопических вмешательств. Также они не имеют возможности пользоваться качественными лапароскопами. Все это нередко приводит к тому, что операция, которая изначально планировалась как лапароскопическая, в процессе проведения становится общей полостной, когда врач не справляется с лапароскопом и вынужден делать большие разрезы на брюшной полости.
Если вы не хотите рисковать своим здоровьем и стремитесь, чтобы лапароскопическая операция прошла успешно и не потребовала длительной реабилитации, обращайтесь только в надежные клиники, которые существуют на рынке много лет и за это время успели завоевать доверие пациентов.
Показания к проведению лапароскопии в гинекологии
Чаще всего лапароскопию назначают для диагностики и лечения следующих заболеваний и состояний:
- аномалии развития репродуктивных органов;
- эндометриоз;
- миома матки;
- непроходимость маточных труб;
- опухолевые новообразования, в том числе кисты;
- заболевания яичников, в том числе поликистоз;
- экстренная гинекологическая патология (внематочная беременность, разрыв кисты);
- воспаление придатков;
- бесплодие неясного генеза.
Также лапароскопия требуется перед планированием ЭКО (экстракорпорального оплодотворения), при хронических тазовых болях, при необходимости проведения биопсии яичников и матки, а также с целью контроля результатов ранее проведенного лечения. Во всех возможных случаях проводятся органосохраняющие операции, после которых женщина сможет иметь детей.
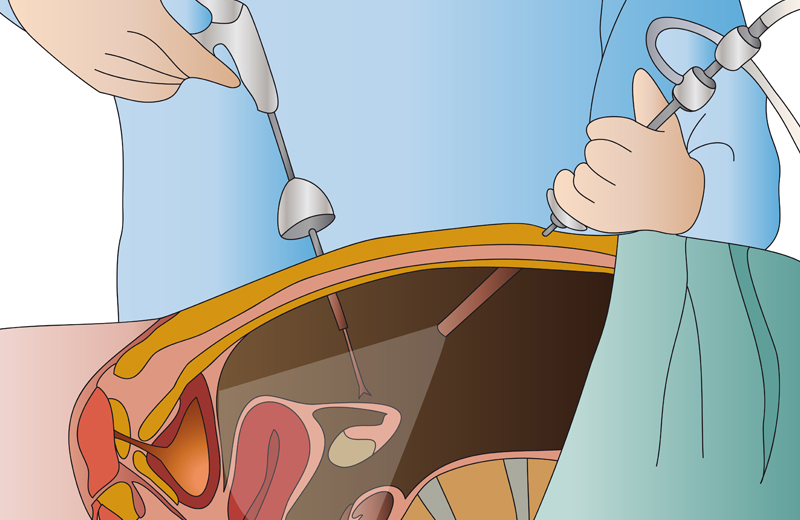
Подготовка и проведение лапароскопии в гинекологии
Перед лапароскопией необходимо сдать ряд лабораторных анализов и исследований, включая ЭКГ, УЗИ малого таза, анализы мочи и крови, мазок из влагалища.
За несколько дней до операции необходимо ограничить употребление продуктов, которые вызывают повышенное газообразование. Накануне вмешательства необходимо сделать очистительную клизму.
В процессе операции после применения и начала действия анестезии врач делает небольшие проколы в зоне пупка и над лобком, после чего вводит туда лапароскоп. Предварительно в брюшную полость вводят углекислый газ, который безвреден для организма и позволяет лучше рассмотреть внутренние органы. Далее специалист проводит диагностику и хирургическое лечение. После этого проколы на коже ушиваются косметическими швами.
Правильно проведенная гинекологическая лапароскопия сопровождается минимальной кровопотерей (не более 15 мл), оставляет практически невидимые места проколов после их заживления и не нарушает функции репродуктивных органов.
Редакция благодарит ОН КЛИНИК за помощь в работе над материалом.
Киста яичника относится к разряду опухолей доброкачественного характера. Она имеет вид пузыря, наполненного жидкостью. Размеры его могут существенно варьироваться. Присутствующие боли при кисте яичника вызваны большим размером ее полости. Велик риск перерождения образования в злокачественную форму. Наблюдение за пузырьком ведется посредством регулярно проводимого УЗИ. При наличии показаний, на него оказывается хирургическое воздействие.
Возникновение кисты яичника происходит по разным причинам, например из-за гормонального сбоя или воспаления.
Симптомы кисты яичника
- Тупая боль, давление, чувство тяжести в животе.
- Болезненность во время полового акта.
- Задержка менструации, болезненные или нерегулярные менструации.
- Внезапные приступы острой боли в нижней части живота и, возможно, рвота.
Диагностика в клинике "Чудо Доктор"
Если во время гинекологического осмотра врач обнаруживает образования, похожие на кисты яичников или опухоли, он может предложить вам пройти ультразвуковое исследование или другую подобную процедуру для подтверждения диагноза.
Врач также может провести лапароскопию кисты яичника, при которой тонкий, оборудованный источником света инструмент вводится в брюшную полость для обследования.
Необходимо ли удаление кисты яичника?

Медицина выработала 3 подхода к лечению заболевания. Первый состоит в ожидании. Выжидательная тактика уместна, если размер кисты не достиг 1 см. В этом случае за образованием просто наблюдают и ждут, когда оно увеличится до параметров, требующих вмешательства хирурга. Ограничиться наблюдением доктора предпочитают и в ситуации, при которой отсутствуют факты, подтверждающие злокачественную природу кисты. Гинекологи продолжают следить за динамикой выявленного у пациентки состояния.
Наполненные жидким содержимым пузырьки порой рассасываются без посторонней помощи через 2-3 менструации. Однако встречается и обратная реакция. Отмечается разрастание мелких новообразований. Размер некоторых из них иногда превышает 8 см. Чтобы не упустить переломный момент в развитии заболевания, не следует игнорировать необходимость систематического обследования.
Консервативное лечение предполагает назначение оральных контрацептивов, позволяющих сдержать рост полостей содержащих жидкостное наполнение. Препараты способствуют уменьшению их размера. Прием указанных медикаментов тоже требует постоянного контроля над кистой.
Оперативное вмешательство проводится при ее разрастании и сдавливании мочевого пузыря и других близко расположенных органов. Поводом для операции служит перекручивание ножек кисты, угроза ее разрыва и перерождения.
Операция до недавнего времени была полостной.
Подобное вмешательство отличается определенными недостатками:
- длительным периодом восстановления;
- выраженным болевым синдромом;
- появлением шрама на животе.
Сегодня удалось избежать перечисленных выше особенностей благодаря применению в медицине инновационных технологий. Во врачебную практику внедрено удаление кисты яичника с помощью лапароскопии. Хирурги отказались от большого разреза и ограничились тремя отверстиями в пределах операционного поля. Каждое из них соответствует 1 см.
За обеспечение видимости врачом кисты отвечает лапароскоп. Он представляет собой трубку с закрепленной в конце нее камерой. Крошечное устройство передает изображение образования на монитор. Удаление кисты яичника выполняется при помощи тканевой электрокоагуляции или лазерного воздействия.
Во время хирургических манипуляций производится забор образцов тканей кисты для гистологического исследования. Биопсия необходима при наличии подозрений на злокачественную опухоль. Если сомнений в безвредности образования нет, то его удаляют лазером. Прибор заставляет патологические структуры испариться.
Стоимость операции по удалению кисты яичника
Эндометриоидная киста яичника требует индивидуального подхода в каждом случае. Доктор проинформирует вас о стоимости оперативного лечения, проведя осмотр.
Финансовые затраты на хирургическую помощь складываются из:
- квалификационной подготовки оперирующего специалиста;
- применяемой методики;
- анестезиологических услуг;
- затрат на диагностические мероприятия.
Период реабилитации после удаления кисты яичника
С новой операционной техникой пациентки способны встать и двигаться уже на следующий день после вмешательства. При отсутствии необходимости в наблюдении осуществляется выписка женщины из стационара. Лечение после избавления от кисты не заканчивается. Оно направлено на профилактику инфекционных осложнений. Доктора прописывают антибактериальные и противовоспалительные лекарственные средства, которые следует принимать сроком до полумесяца.
Читайте также:


