При гиперплазии может быть молочница

Более чем 70% всех женщин хоть раз в жизни, но сталкивались с таким заболеванием, как вагинальный кандидоз (в народе просто — молочница), вызванный интенсивным размножением грибков семейства Candida. Молочница является инфекционным заболеванием, хотя причиной ее проявления не обязательно послужит незащищенный половой акт. Грибки кандиды существуют в организме всех женщин и не дают о себе знать, пока не сложатся определенные обстоятельства, при которых начинается их интенсивное размножение.
Для женщины период, когда молочница прогрессирует, становится, мягко говоря, неприятным. Начинает беспокоить зуд во влагалище, который усиливается в вечернее время, а к нему присоединяются творожные выделения, имеющие белый цвет и кисловатый запах. Микрофлора в своем составе резко изменяется, и начинают погибать полезные лактобактерии. Игнорирование проблемы приводит к появлению вагинита и спайкам в маточных трубах, после чего женщине грозит бесплодие. Чтобы этого не произошло, нужно знать главные симптомы молочницы, причины ее интенсивного проявления и правила профилактики.
Симптомы вагинального кандидоза
Симптомы вагинального кандидоза очень сложно перепутать с последствиями других инфекционных заболеваний. Еще до появления видимых признаков, женщина уже начинает ощущать зуд в области влагалища, усиливающийся после водных процедур с теплой водой и в вечернее время суток.
Болезнь имеет несколько вариантов: хроническое и острое, что возникают в зависимости от течения самого заболевания, каждый из которых прогрессирует с разными признаками.

При данном виде урогенитального кандидоза воспалительные изменения слизистой оболочки влагалища ярко выражены. Длится заболевание не дольше 2-х месяцев и сопровождается следующими признаками:
- выделения творожистой консистенции, что могут быть как умеренные, так и обильные;
- жжение и зуд, беспокоящий в области половых органов (особенно остро ощутимый после мочеиспускания, полового контакта, во время менструального цикла и при ношении синтетического белья);
- увеличивается частота мочеиспусканий, во время которых присутствуют болезненные ощущения;
- визуально просматривается отек и покраснение влагалищных стенок.
По истечению 2-х месяцев, если лечение не было произведено, молочница переходит в рецидивирующий вагинальный кандидоз (хроническую форму).
При рецидивирующем заболевании признаки слабо выраженны или вовсе исчезают, появляясь периодически:
- выделениями жидкой консистенции, белого цвета без запаха;
- визуально можно наблюдать атрофию влагалищной слизистой оболочки;
- зуд почти не ощущается, а увеличивается после переохлаждения и полового акта.
В периоды, когда заболевание обостряется, начинают проявляться все признаки острой формы.

Женщина во время беременности имеет больше риска в развитии молочницы из-за изменений гормонального фона, поэтому вагинальный кандидоз у беременных встречается в 4 раза чаще. Плод в утробе матери рискует заразиться данным заболеванием не меньше. Грибок, провоцирующий молочницу, попадая в ротик малышу, поражает пищевод и переходит на иные органы, ставя под угрозу жизнь малыша. Даже если плод избежал заражения, остается большая вероятность его инфицирования во время родов, где он будет проходить по родовым путям с имеющейся инфекцией. Именно по последней причине вагинальный кандидоз у грудничка встречается довольно часто.
Часто женщин волнует и другой вопрос: можно ли забеременеть при вагинальном кандидозе? Беременность при молочнице вполне реальна, к тому же многие женщины и вовсе не ощущают никаких симптомов заболевания. Менструальный цикл не меняется, а репродуктивные органы работают в нормальном режиме. Повлиять на зачатие может разве что измененная микрофлора самого влагалища, где сперматозоиду выжить проблематично, но чаще это касается тех женщин, что имеют уже хроническую форму молочницы.
Причины
Проигнорировав проблему при первых симптомах и не начав своевременное лечение, кандиды размножаются, и вскоре начинают появляться выделения, что напоминают творожную массу. Спровоцировать рост грибка может:
- прием антибиотиков, что убивают организмы, которые входят в состав полезной микрофлоры, в то время, как сами грибки почти не страдают;
- увлечение спринцеванием, вследствие которого вымывается полезная микрофлора;
- имеющиеся серьезные заболевания, такие как ВИЧ-инфекция, сахарный диабет, различные воспалительные процессы, проблемы с мочеполовой или пищеварительной системами;
- несоблюдение простых правил гигиены;
- прокладки и различные средства для гигиены, что действуют на кожу раздражительно;
- тесное нижнее белье, что изготовлено из синтетики;
- переохлаждение и изменение климатических условий;
- частые стрессы;
- половой акт с инфицированным (дрожжевым грибком) партнером.
Молочница часто встречается у женщин во время беременности из-за физиологических изменений в организме и угнетенной иммунной системы.
Осложнения
Хоть молочницу и считают несерьезным заболеванием, которую легко излечить, ее игнорирование и отказ от лечения могут привести к серьезным последствиям. Чаще всего осложнения выступают в виде:
- поражения слизистой оболочки половых органов, что может подвергнуться вторичному заражению;
- распространения инфекции на почки;
- болезненных ощущений во время полового акта;
- перейдя в хроническую стадию, болезнь приводит к разрастаниям соединительных тканей, появлению различных спаек и возникновению рубцов, после чего диагностируется бесплодие;
- таких осложнений, как аднексит, эндометрит и сальпингит, болезнь перестает поддаваться лечению.
Лечение вагинального кандидоза
О том, как вылечить вагинальный кандидоз самостоятельно, имеется много информации. Но занимаясь самолечением, нужно понимать, что недолеченная болезнь при неправильно подобранной схеме медикаментозной терапии может перейти в хроническую форму и повлечь за собой серьезные осложнения. Также надо учитывать и причины, из-за которых могло произойти провоцирование интенсивного разрастания грибка.
Профилактика вагинального кандидоза

Для профилактики молочницы женщина может воспользоваться следующими правилами:
- гениталии должны постоянно быть сухими и чистыми;
- для водных процедур использовать только средства, изготовленные для интимной гигиены;
- стараться избегать пен для ванной, различных спреев и тщательней подбирать порошок для нижнего белья;
- различные отбеливатели для стирки могут пагубно воздействовать на полезные бактерии во влагалище;
- избегать спринцевания;
- во время приема антибиотиков обязательно нужно принимать и препараты лактобактерии;
- во время полового акта пользоваться презервативами;
- по возможности избегать узкой одежды;
- нижнее белье приобретать только из натуральных тканей;
- если женщина больна сахарным диабетом, стараться держать сахар под контролем;
Большое значение для женщины имеет и правильное питание, особенно во время заболевания молочницей. Рост бактерий значительно увеличивается, если употреблять много сахара, кофеин, а также алкоголь и никотин. Подавляет рост дрожжей употребление чеснока и йогуртов, что содержат ацидофилин.

Почему бывает больно во время секса? Как избавиться от надоедливой молочницы? Почему иногда возникает чувство жжения при походах в туалет? Чем опасен аборт? Какие средства предохранения лучше всего использовать? На эти и другие ваши вопросы в пятницу, 16 ноября, с 17.00 до 18.30 ответит акушер-гинеколог Александр Алексеевич ЗАХАРОВ .
Можно обойтись пластикой. Достаточно хороший и эффективный метод, если нет дополнительных заболеваний и противопоказаний.
Это случай, который является доказательством тому, что нельзя выступать пророком. Куча заболеваний - и легко наступает беременность. По поводу боли - нужно выяснять по конкретике. Невозможно предполагать что-либо, необходим осмотр, нужно пощупать и найти ту точку, где болит. Иногда в разговоре выясняются такие причины или нюансы жизни, о которых вы даже догадываться не можете, но они являются важными для правильной постановки диагноза. Вот почему очень важен непосредственный контакт врача и пациента.
Не просто можно, а необходимо лечение. В том числе и этим препаратом. Лечение не менее чем полгода. Дальнейшее принятие решения - по обстоятельствам, по осмотру. Длительное лечение и регулярный контроль.
Вообще самолечением заниматься нельзя. "голодные аменореи" - достаточно тяжелое заболевание, связанное с регуляцией менструального цикла на уровне головы гипофиза. Вмешиваться на этом уровне в регуляцию очень и очень тяжело. И восстанавливать цикл на этом уровне очень и очень тяжело даже специалисту, не говоря уже о самолечении.
Невозможно дать рецепт, не зная всей картины. Я бы рад помочь всем и сразу, но тогда я буду называться по-другому.
Да, может. Длительные боли могут вызывать стрессовые реакции. Вообще нельзя терпеть боль. боль - это сигнал тревоги нашего организма. Иногда нужно бороться со следствием - болью, но чаще нужно убирать причину боли. Но терпеть боль нельзя.
Спасибо вам на добром слове! Всегда рад добрым словам.
Одна профилактика при молочнице и нарушениях флоры - профилактика дисбактериоза. Раз в три-четыре года прием определенных нелекарственных препаратов. Они не лечат, а лишь восполняют определенный недостаток тех или иных бактерий в кишечнике или во влагалище, улучшают работу печени, повышают иммунитет. Я не даю конкретных рецептов. Необходимо проконсультироваться с вашим лечащим врачом. Универсальных схем не существует! Есть определенные принципы лечения. Схемы с последовательностью и конкретными препаратами - индивидуальны. Принципы общие.
Восстановление девственности вообще никак на здоровье не влияет. Это больше вопрос этики, эстетики, религии. А отсутствие половой жизни в течение года - смотря как вы сами относитесь к этому. Если это вам не доставляет моральных страданий, то ничего страшного. Если вы страдаете по этому поводу, это будет доставлять не только моральный, но и физический вред здоровью. Любое моральное страдание ведет к образованию физических проблем. Периоды воздержания в жизни человека разные. Они могут быть обусловлены разными причинами - религиозными соображениями, условиями жизни. Все зависит от того, как человек к этому относится.
Запах - это изменение флоры. Вероятнее, дисбиоз влагалища. Либо развивается много дрожжевых грибов , что в народе называется молочницей, либо мелкопалочковой инфекции, что в народе называется гарднереллезом, хотя заболевание называется по-другому - бактериальный вагиноз. Но пахнет тоже плохо. Проблема болезненных менструаций очень серьезная. Причин множество, чаще - дисгармональные проблемы. Выяснять это нужно индивидуально.
Если эрозия глубокая, длительно существующая, с клеточными изменениями, - необходимо механически убрать группу пораженных клеток, чтобы на этом месте выросли новые клетки, которые должны расти в этом месте в это время.
Сетевое издание (сайт) зарегистрировано Роскомнадзором, свидетельство Эл № ФC77-50166 от 15 июня 2012. Главный редактор — Сунгоркин Владимир Николаевич. Шеф-редактор сайта — Носова Олеся Вячеславовна.
Сообщения и комментарии читателей сайта размещаются без предварительного редактирования. Редакция оставляет за собой право удалить их с сайта или отредактировать, если указанные сообщения и комментарии являются злоупотреблением свободой массовой информации или нарушением иных требований закона.

Что такое гиперплазия эндометрия?

Гиперплазия эндометрия – заболевание, характеризующееся патологическим увеличением (разрастанием) внутреннего слоя матки. Болезнь может развиться у женщин практически любого возраста, но чаще всего это поздний репродуктивный период. Ее главной опасностью является малосимптомное течение. Из-за слабовыраженного дискомфорта не каждая женщина сразу же идет к гинекологу на осмотр. Это приводит к прогрессированию заболевания с развитием серьезных осложнений – бесплодие, анемия, злокачественные новообразования матки.
Виды гиперплазии эндометрия

Базовым критерием для классификации гиперплазии эндометрия является морфологическая и гистологическая структура разрастаний. Гинекологи выделяют следующие виды заболевания:
- Полипы тела матки. Новообразования являются доброкачественными, но они все равно нарушают функцию органа, создавая механическую преграду имплантации оплодотворенной яйцеклетки или затрудняя отторжение эндометрия во время менструаций.
- Железистая гиперплазия. Происходит очаговое или диффузное разрастание железистой части эндометрия с возможным образованием полостей (кист).
- Атипическая гиперплазия. Наиболее неблагоприятная форма заболевания, которая характеризуется высоким риском злокачественного перерождения плюс-ткани.
В зависимости от формы патологии гинеколог в индивидуальном порядке подбирает оптимальный вариант лечения и реабилитации.
Симптомы гиперплазии эндометрия

Патологическое разрастание эндометрия на ранних этапах своего развития характеризуется отсутствием симптоматики. Иногда заболевание выявляется во время очередного профилактического осмотра у гинеколога с проведением ультразвукового обследования и становится неприятной неожиданностью для конкретной женщины.
В более поздних стадиях болезни возникают следующие признаки:
- Продолжительные менструации, при которых кровянистые выделения сохраняются дольше 7 дней.
- Обильные менструации. В этом случае в день уходит более 3-4 прокладок, нередко присутствуют кровяные сгустки.
- Кровянистые выделения вне менструаций. Спонтанные маточные кровотечения в неменструальные дни требуют повышенного внимания со стороны женщины.
- Дискомфорт и боль тянущего характера в нижней части живота. Не всегда указывает на гиперплазию эндометрия, однако является поводом для своевременного обращения к врачу.
- Бледность кожи, ухудшение качества волос, ногтей. Все это является следствием анемии, которая может возникать на фоне маточных кровотечений.
Возникновение описанных симптомов указывает на возможное наличие гиперплазии эндометрия. Для сохранения полноценного женского здоровья очень важно сразу же обратиться за специализированной медицинской помощью.
Причины гиперплазии эндометрия
На сегодняшний день гинекологи не всегда сходятся в единой мысли, почему развивается гиперплазия эндометрия. В большинстве случаев принято говорить, что заболевание возникает на фоне нейрогуморальных изменений во внутреннем слое матки, которые провоцируют патологический рост эндометрия.
Возможные причины таких нарушений:
- гормональный дисбаланс, который проявляется неправильной цикличностью выработки биологически активных веществ;
- нарушение функции рецепторов эндометриального слоя, которые неадекватно воспринимают сигналы от гормонов;
- аутоиммунные заболевания;
- неправильный обмен веществ;
- опухоли яичников, продуцирующие гормоны;
- заболевания печени, которые ведут к неполноценному разрушению части биологически активных гормонов.
Гиперплазия эндометрия часто развивается на фоне других заболеваний внутренних органовили на фоне отягощенного акушерско-гинекологического анамнеза. Факторами, которые повышают риск возникновения заболевания, являются:
- наличие хронических заболеваний печени и/или желчного пузыря;
- избыточная масса тела;
- частые невынашивания или отсутствие беременностей;
- возраст старше 35 лет;
- эндокринные заболевания (сахарный диабет 2-го типа, гипотиреоз);
- длительный прием гормональных средств;
- курение, злоупотребление алкоголем, наркотиками.
Несмотря на большое количество провоцирующих факторов, важную роль в возникновении болезни играет генетическая предрасположенность. Поэтому женщины, которые входят в группу риска (ближайшие родственники по женской линии имели эндометриальную гиперплазию), должны 1 раз в год проходить ультразвуковое обследование матки на 5-7-й день цикла.
Мнение эксперта
Как гинеколог, должен сказать, что гиперплазия эндометрия все чаще встречается среди женщин молодого и среднего возраста. Из-за высокого риска развития осложнений болезнь должна вовремя диагностироваться. При возникновении любых непонятных гинекологических симптомов нужно не оттягивать с визитом к врачу. Раннее обращение за специализированной помощью способствует полному выздоровлению и нормализации качества половой и репродуктивной функции.
Калинина Наталья Анатольевна,
врач акушер-гинеколог, врач-репродуктолог, УЗ-диагност

Диагностика гиперплазии эндометрия
Диагностика заболевания начинается со сбора анамнеза и оценки жалоб пациентки. Еще во время первичной беседы с женщиной гинеколог может заподозрить гиперплазию эндометрия. Для исключения других патологий проводится традиционный гинекологический осмотр (осмотр половых органов, пальпация матки и придатков). Однако для оценки состояния внутренней поверхности матки эти методы малоинформативны, поэтому требуется проведение дополнительной диагностики:
- Гистероскопия. Метод предусматривает введение эндоскопического устройства с видеокамерой в маточную полость через влагалище и цервикальный канал. Гинеколог в режиме реального времени может оценить внутренний слой матки.
- Трансвагинальное УЗИ. С помощью ультразвука гинеколог оценивает толщину эндометрия и соответствие дню менструального цикла, визуализирует диффузную или локальную гиперплазию.
Для выявления возможных причин заболевания назначаются лабораторные тесты, гистологическое исследование соскобов эндометрия.

Методы лечения гиперплазии эндометрия

Лечение гиперплазии эндометрия всегда комплексное и индивидуальное. Выбор терапевтического метода во многом зависит от возраста пациентки. Применяются как консервативные подходы, так и хирургические.
У всех пациенток, кроме девочек ювенильного возраста, лечение гиперплазии эндометрия начинается с хирургического этапа. Он заключается в удалении морфологически неполноценной слизистой. Для этого проводится гистероскопия и выскабливание полости матки.
В некоторых случаях хирургическое лечение может включать в себя радикальные методы – удаление матки в плановом порядке. Такая тактика применима к женщинам с рецидивирующей эндометриальной гиперплазией и отсутствием эффекта от гормональной терапии. Эти пациентки входят в группу риска по развитию рака эндометрия, поэтому с превентивной целью проводится удаление матки. Операция противопоказана, если женщина молодого возраста и не реализовала репродуктивную функцию.
Консервативное лечение назначается после выскабливания. Его задача – предупреждение рецидивов и нормализация нейрогуморальных взаимодействий на уровне эндометрия. Выбор средств для гормональной поддержки зависит от возраста пациентки:
- Репродуктивный период. Лечение направлено на нормализацию овуляторного процесса и двухфазного менструального цикла.
- Предменопауза и менопауза. Терапия призвана ускорить процесс угасания менструальной функции.
У девочек ювенильного возраста лечение гиперплазии эндометрия начинается с гормональной терапии. В этом периоде выскабливание проводится только при тяжелой анемии на фоне маточного кровотечения.
В рамках комплексной терапии пациенткам любого возраста показаны препараты для борьбы с признаками анемии.
Лечение гиперплазии эндометрия – всегда ответственный процесс, который учитывает особенности каждого клинического случая (провоцирующие факторы, акушерский анамнез, патологии внутренних органов и т.д.). Поэтому доверять свое здоровье нужно только профессионалам.
Воспользуйтесь уникальной возможность получить ответы на все свои вопросы
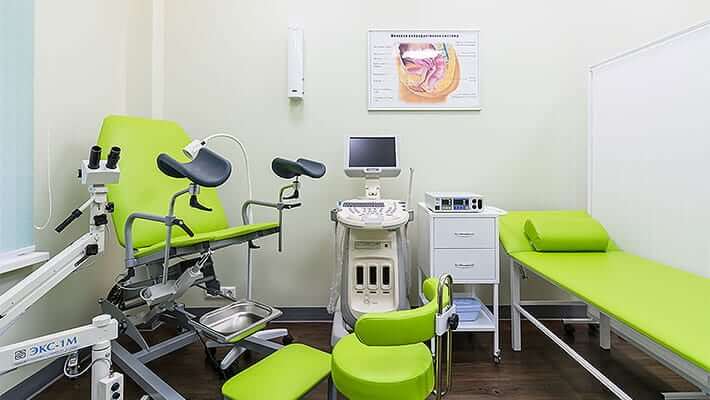
Когда нужно обратиться в клинику гинекологии
Каждая женщина, которая следит за своим здоровьем, без труда заметит, что в ее организме происходят какие-то патологические процессы. Ведь это сопровождается рядом симптомов:
- нехарактерные выделения из влагалища (слизистые, гнойные, с примесью крови, часто с неприятным запахом);
- зуд, чувство жжения, дискомфорт в области интимной зоны;
- появление на интимных органах и рядом с ними сыпи;
- дискомфорт, боль во время полового акта или после него;
- нарушение менструального цикла;
- частые боли внизу живота без видимых причин.
Эти симптомы могут свидетельствовать о начале патологического процесса. Чтобы минимизировать риски осложнений, следует немедленно записаться на внеплановый прием. Гинекологические заболевания опасны тем, что могут вызвать бесплодие, появление опухолей, в том числе злокачественных.
С какими заболеваниями обращаются в наши центры гинекологии
Чаще всего к врачу обращаются с такими патологиями:
- болезненные и нерегулярные месячные;
- воспаления женских мочеполовых органов;
- выкидыши;
- невозможность зачатия.
Причинами этих состояний могут быть инфекции, которые передаются половым путем, изменения гормонального фона, нервные стрессы. Достаточно распространенными гинекологическими болезнями считаются:
- кольпит, цервицит — воспаление влагалища и шейки матки;
- эрозии и дисплазии шейки матки;
- сальпингоофорит — воспаление маточных труб и яичников;
- эндометриоз;
- полипы матки и цервикального канала;
- опущение и выпадение матки.
Причин появления женских заболеваний множество:
- частая смена половых партнеров;
- неконтролируемый прием антибиотиков;
- хронические инфекционные заболевания;
- частые стрессы;
- несоблюдение правил личной гигиены интимной зоны;
- раннее начало сексуальной жизни;
- неблагоприятная экология.
Также причинами появления и развития гинекологических заболеваний служат аномалии строения половых органов, гормональный дисбаланс, аборты.
Плановую проверку в гинекологической клинике каждая женщина должна совершать минимум дважды в год — проходить осмотр, проверять микрофлору, сдавать ряд лабораторных анализов. Пациентам, которые входят в группу риска, рекомендуется проверка у специалиста чаще.

Прием в гинекологическом центре: что нужно знать
Прием у гинеколога включает в первую очередь сбор анамнеза, так как часто жалобы пациента, их характер, образ жизни помогают в диагностике патологии. Также обязательной частью приема выступает осмотр молочных желез и наружных половых органов с применением пальпации.
Осмотр внутренних половых органов осуществляется на гинекологическом кресле. С помощью гинекологического зеркала врач осматривает шейку матки, влагалище. Для пальпации внутренних половых органов выполняется бимануальное исследование: одной рукой через влагалище, другой через переднюю брюшную стенку. С помощью данного метода выявляется изменение размеров матки и придатков, болезненность. Если у девушки еще не было сексуальных контактов, осмотр выполняется через задний проход.
Во время менструального цикла осмотр у гинеколога не проводят, но возможны и исключения по медицинским показаниям (острая боль, кровотечение и прочее).
Перед осмотром врач обязательно уточняет день менструального цикла, так как в зависимости от этого у пациентки могут происходить в организме разные изменения, варьируется и гормональный фон. Каждая женщина должна следить за своим менструальным циклом, рекомендуется вести специальный календарь.
Какие методы диагностики используются в гинекологии
Кроме визуального осмотра, гинеколог может назначить ряд лабораторных и инструментальных исследований. Обязательный метод диагностики — забор мазка на бактериоскопию и цитологию.
Для дополнительной диагностики гинеколог может назначить:
- бакпосев из влагалища и шейки матки;
- ПЦР — анализ на ИППП и ВПЧ;
- ультразвуковое исследование органов малого таза;
- кольпоскопию;
- анализ крови на гормоны;
- ИФА — иммуноферментный анализ для диагностики инфекций;
- гистероскопию.
При необходимости может быть назначен анализ на онкомаркеры.

Какие анализы можно сдать у нас в клинике?
Пациент круглосуточно может выполнить комплексное обследование, которое включает:
- лабораторные анализы на микрофлору, скрытые инфекции, венерические заболевания, уровень гормонов, ПЦР-диагностику, онкомаркеры;
- ультразвуковое исследование органов малого таза;
- инструментальные исследования, такие как гистероскопия, кольпоскопия и другие.
Как записаться на прием в клинику гинекологии МедЦентрСервис
Клиники гинекологии работают без перерывов и выходных, а некоторые круглосуточно. Гинекологи принимают по предварительной записи, никаких очередей и томительного ожидания возле кабинета нет. Записаться на прием и консультацию можно по указанному телефону. Администратор предложит удобное время для посещения доктора.
Гинекологические центры работающие круглосуточно
- Клиника гинекологии на Соколе ул. Ленинградский проспект, 67к1
- Гинекология в Люберцах ул. Преображенская улица, 4
- Центр гинекологии в Митино ул. Митинская, дом 28, корп. 3
- Гинекология в Отрадном ул. Пестеля, дом 11
- Клиника гинекологии на Сухаревской ул. Селиверстов переулок, дом 8
- Центр гинекологии в Медведково ул. Полярная, дом 32
- Клиника гинекологии на Авиамоторной ул. Авиамоторная, дом 41Б
- Центр гинекологии на Беляево ул. Миклухо-Маклая, дом 43
- Центр гинекологии в Марьино ул. Новомарьинская, дом 32
- Гинекология на Проспекте Вернадского г. Москва, ул. Проспект Вернадского, дом 37, корпус 1а
- Клиника гинекологии в Солнцево ул. Главмосстроя, дом 7
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Общая информация
Воспаление слизистой оболочки влагалища у женщин, обусловленное активным размножением грибков рода Candida, называют молочницей или вагинальным кандидозом. В редких случаях молочницей также называют воспаление ротовой полости у новорожденных и наружных половых органов у мужчин. К характерным проявлениям болезни врачи относят жжение при мочеиспускании и появление выделений белого цвета. Без лечения болезнетворные микроорганизмы могут распространяться на другие органы и вызывать генерализованную инфекцию, являющуюся жизнеугрожающим состоянием.
Грибки рода Candida являются естественными обитателями микрофлоры женских половых органов. В норме деятельность этих микроорганизмов ограничена, поэтому патологическое состояние не возникает. При снижении местного иммунитета и попадании агрессивных штаммов грибка в слизистую оболочку влагалища развивается воспалительный процесс. Заболевание может вызывать осложнения при беременности, поэтому гинекологи рекомендуют своевременно проводить лечение вагинального кандидоза.
Симптомы молочницы
Воспалительный процесс при молочнице обуславливает отечность наружных половых органов у женщин. Выделения белого цвета, появляющиеся при вагинальном кандидозе, своим внешним видом напоминают крупицы творога. Распространенной жалобой является зуд, усиливающийся после половых отношений, мочеиспускания и гигиенических процедур.
- Неприятный запах у вагинальных выделений;
- Вагинальная сыпь;
- Жжение, постоянное ощущение дискомфорта;
- Покраснение слизистых оболочек.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Причины молочницы
Молочница может формироваться при нарушении вагинальной микрофлоры. Основным механизмом развития болезни является уменьшение количества полезных бактерий, способных сдерживать численность грибковых микроорганизмов. Такое состояние может возникать при заболеваниях и естественных физиологических процессах.
Факторы, способствующие развитию молочницы:
- Прием противомикробных препаратов;
- Гормональные изменения при беременности;
- Недостаточный контроль уровня глюкозы в крови при сахарном диабете;
- Использование медикаментов, подавляющих иммунитет;
- Использование гормональных контрацептивов;
- Снижение иммунитета на фоне ВИЧ-инфекции и других заболеваний;
- Нарушение функций яичников;
- Эндокринные заболевания;
- Наступление климакса;
- Несоблюдение личной гигиены;
- Использование гигиенических средств, влияющих на микрофлору влагалища;
- Хронический стресс.
Нарушение работы иммунной системы является основной причиной перехода кандидоза в генерализованную форму, при которой патогенные микроорганизмы распространяются в другие ткани через кровоток.
Наша клиника оснащена собственной лабораторией, позволяющей проводить самые надежные виды микробиологических исследований. Перед назначением анализов гинеколог проводит опрос для сбора анамнестической информации, позволяющей уточнить возможные факторы риска заболевания.
Дополнительные методы диагностики:
Главным способом лечения вагинального кандидоза является применение антимикотических медикаментов. Эти лекарственные средства подавляют размножение болезнетворных микроорганизмов или уничтожают грибковые клетки. В зависимости от формы молочницы гинеколог назначает пациентке препараты для приема внутрь или местные средства для обработки наружных половых органов. Достижение положительных результатов лечения в нашей клинике возможно с помощью передовых лабораторных тестов, определяющих чувствительность выявленных грибков к лекарственным препаратам.
Профилактика молочницы
Основные способы профилактики:
Читайте также:


