Применение микосиста при молочнице у мужчин
Один из самых распространенных и хорошо эффективных средств считается Флуконазол.
Его губительное действие на грибок происходит при приеме уже одной таблетки. Но если протекает тяжелый процесс, то прием препарата может быть продлен. Схему и дозировку препарата подбирает лечащий врач. Иногда от приема лекарства может быть метеоризм, изменение стула, сыпь на коже. В аптеках данное средство можно встретить под иными коммерческими трендами, например, Флукостат, сам Флуконазол, Дифлюкан, Микосист и другие. По ценовой политике самым доступным считается Флуконазол.
Для женщин
Как уже упоминалось выше, Флуконазол является высокоэффективным средством против молочницы, достаточно принять одну таблетку, и недуг отступит. У него есть свои противопоказания: нельзя принимать в лактационный период, во время беременности, при аллергической реакции на вещество. Побочных явлений практически нет. У препарата есть свои аналоги:
- Фуцис – таблетки назначают при лечении молочницы и на системный кандидоз.
- Дифлюкан – один из самых дорогих аналогов Флуконазола, используют при генитальном поражении: вагинальном кандидозе и баланите.
- Пимафуцин – таблетки от кандидоза кишечника, к тому же обладает множеством преимуществ, его можно употреблять во время беременности во втором и третьем триместре.
- Миконазол – чаще назначают для предупреждения стафилококковой и стрептококковой инфекции;
- Нистатин – используют в качестве профилактики кандидоза при приеме иммуносупрессорных препаратов (антибиотиков и другие), при кандидозе слизистых оболочек также проявляет высокую действенность.
- Флюкостат – оперативен при поражении грибком урогенитальных органов.

Практически каждая таблетка от молочницы хорошо всасывается в желудочно-кишечном тракте и воздействует на грибок не только в области половых органов, но и во всем организме.
Для мужчин
Лекарственные средства против молочницы у мужчин используют те же, что и у женщин. Лечение носит поэтапный характер, для начала определяя и устраняя этиологию кандидоза, потому что иные таблетки не смогут дать ожидаемый результат. Препараты назначает только врач.
Для лечения мужской молочницы больше всего принимаются следующие эффективные лекарственные средства: Микосист, Дифлюкан, Медофлюкон, Флюкостат и Микосист. Все перечисленные препараты являются эффективными аналогами против грибка, действующим веществом в них является флуконазол.
Кроме выше перечисленных на мужской кандидоз влияют и другие эффективные препараты. Например, из имидазольной группы применяют Миконазол, Изоконазол, из антибактериальных препаратов широко используют Нистатин, Леворин, амфотерицин, Низорал, Ороназол и другие. Все они дают хорошую результативность.

Возможно самым доступным по своей себестоимости из лекарств от молочницы является Клотримазол. После проведенных клинических исследований препарат показал отличный результат в борьбе с грибковой инфекцией. На рынке пользуется большим спросом и выпускается в различных формах (в таблетках влагалищных, в виде геля и мази, крема). Форма для употребления внутрь не выпускается, используется местно, то есть не влияет на весь организм и побочные эффекты практически отсутствуют. К сожалению, таблетки Клотримазола нельзя использовать беременным женщинам и при лактации.
Антибиотик Нистатин не подавляет полезную флору в организме, воздействует только на грибковую инфекцию. Средство плохо всасывается в желудочно-кишечном тракте, несклонно к накапливанию в организме и поэтому практически не обладает токсическим действием в целом. Его используют в качестве профилактики грибкового поражения кожных покровов, слизистых оболочек, пищеварительного тракта и других органов и систем после приема антибиотиков широкого спектра действия и для терапии кожных микозов. Таблетки при молочнице необходимо принимать каждые 3 часа. Курс лечения в среднем занимает две недели. Если заболевание рецидивирует, то терапию Нистатином повторяют после двухнедельного перерыва с последнего приема. Для лучшего результата к лечению добавляют иммуностимуляторы и рекомендуют держать определенную диету.
Одна капсула Флюкостата также достаточно эффективно воздействует на кандидозы. Курс лечения может быть длительным, до двух месяцев при поражении женских половых органов, а в случае употребления с целью профилактики – до нескольких лет! К тому же, вместе с приемом Флюкостата в отличие от других противогрибковых возможно употребление комбинированных оральных контрацептивов. Имеются противопоказания для использования: наличие заболеваний печени и почек, нервной системы, при патологии сердца, эритеме, аллергической реакции на компоненты, при хроническом алкоголизме и ВИЧ – больным.
Какие таблетки пить при молочнице и в каких дозировках определяет специалист. При подозрении на грибковую инфекцию следует незамедлительно обращаться в медицинское учреждение для своевременной терапии и предупреждения нежелательных осложнений.
Меня периодически беспокоит молочница. Практически все мои знакомые женщины хотя бы иногда испытывали подобное состояние. Как оказалось, даже не считают это чем-то необычным. Можно ли избавиться от подобного недуга, не прибегая к помощи серьезных средств? Ольга Волкова, Пенза.
На вопросы отвечает врач-акушер- гинеколог 1 категории областного Центра планирования семьи и репродукции Забнева Людмила Николаевна.
В настоящее время медики отмечают устойчивый рост заболеваемости грибковыми инфекциями, в первую очередь кандидозом. Согласно медицинской статистике, вагинальным кандидозом (в просторечии - молочницей) страдает более половины прекрасной половины человечества. Распространенность этого вида заболевания связана с широким применением антибактериальных препаратов, гормональных контрацептивов, увеличением числа больных, страдающих сахарным диабетом, онкологическими патологиями, а также общим снижением иммунитета.
Микосист удобен в применении и хорошо переносится больными. Лечебный эффект развивается быстро, и симптомы болезни исчезают уже через несколько дней. Рекомендуется одновременное лечение и партнера. МИКОСИСТ - это современный антимикотический препарат широкого спектра действия по доступной цене. Существует много методик применения МИКОСИСТА. Например, при неосложненной форме вагинального кандидоза достаточно выпить всего 1 капсулу по 150 мг. При осложненной форме - необходимо принять 2 капсулы по 150 мг с интервалом в одну неделю. Оптимальную схему и продолжительность лечения для вас должен подобрать лечащий врач-гинеколог Микосист - это современный антимикотический препарат широкого спектра действия. Большое разнообразие форм выпуска препарата позволяет подобрать эффективную дозировку.
Представленная информация ни в коем случае не является руководством для самолечения и не может заменить врача. Все возможные вопросы по лечению можно и нужно обсудить со специалистом - гинекологом.
ь Обязательно проконсультируйтесь с врачом, возможно, он порекомендует специальные лекарственные средства. Чаще лечение проводят противогрибковыми препаратами (нистатин, леворин, низорал) или используют крем клотримазол.
ь Проведите очистку толстого кишечника, это поможет оздоровить организм. Если позволяет врач, можно сделать очистительную клизму с соком лимона (не лимонной кислотой).
ь Продумайте рациональное питание в период лечения. Обязательно(!) исключите сладкое, мучное и жирное. Сладкое, мучное и жирное являются самой благоприятной средой для развития грибка! Больше используйте зелень, овощи, фрукты, соки, цельные злаки. Обязательно используйте кисломолочные продукты!
ь Для повышения защитных сил организма регулярно проводите водные процедуры. Принимайте контрастный душ и, если разрешает врач, принимайте комфортные успокаивающие ванны. В воду для ванны можно добавить травяной сбор: траву мяты или мелиссы, цветы лаванды, почки сосны, лист березы, цветки ромашки. При болях мыло лучше не использовать.
ь Обмывайте наружные половые органы пахтой, сывороткой или биокефиром. Обмывать следует снаружи, неглубоко, только раскрыв большие (наружные) половые губы. Смесь не должна попадать во влагалище. Пахта и биопродукты содержат лактобациллы, подобные тем, которые имеются в матке. Обмывание ими помогает вос ст ановить естественный баланс грибков и бактерий. В качестве раствора для обмывания можно использовать содовый раствор (1 ч. л. соды на 250 мл теплой кипяченой води) или раствор с яблочным уксусом (1 ст.л. яблочного уксуса на 500 мл теплой кипяченой воды).
ь Обязательно учтите, что молочница требует комплексного подхода при лечении. Поэтому следует обязательно пролечить дисбактериоз, то есть восстановить нормальную микрофлору кишечника. При лечении кандидоза важны все перечисленные пункты. Особенно очистка кишечника от условно-патогенной и патогенной флоры и создание благоприятных факторов среды для роста и размножения полезных бактерий! ь Больше бывайте на свежем воздухе. Выполняйте дыхательные упражнения. При первой возможности отдыхайте и расслабляйтесь.
Симптомы и лечение молочницы

Молочницу вызывают дрожжеподобные грибы рода Candida. Эти микроорганизмы входят в состав нормальной микрофлоры рта, влагалища и толстой кишки большинства здоровых людей. Заболевание обусловлено не просто наличием грибов рода Candida, а их размножением в большом количестве. Чаще всего молочница возникает при снижении общего и местного иммунитета.
Хотя возбудители молочницы могут передаваться половым путем, в большинстве случаев молочница не связана с половыми контактами. Молочница не относится к венерическим болезням и рассматривается вместе с ними из-за сходной клинической картины.
Факторы, способствующие развитию молочницы:
- прием антибиотиков широкого спектра действия
- ослабление общего иммунитета (из-за резкой смены климата, сильного эмоционального стресса)
- беременность (особенно последние 3 месяца беременности)
- сахарный диабет
- ВИЧ-инфекция
Вопреки традиционным представлениям, тесное нижнее белье не увеличивает риск молочницы у женщин.
У женщин при этом заболевании обычно поражается влагалище и наружные половые органы, у мужчин – головка полового члена и крайняя плоть.
Симптомы молочницы у мужчин:
- жжение и зуд в области головки полового члена и крайней плоти
- покраснение головки полового члена и крайней плоти
- белый налет на головке полового члена
- боль при половом акте
- боль при мочеиспускании
Симптомы молочницы у женщин:
- жжение и зуд в области наружных половых органов
- белые творожистые выделения из влагалища
- боль при половом акте
- боль при мочеиспускании
Диагностика основана на клинической картине и результатах световой микроскопии. Выявление грибов рода Candida при посеве, методом прямой иммунофлюоресценции (ПИФ) и методом ДНК-диагностики (ПЦР) не имеет диагностического значения, так как при молочнице важно не просто наличие, а количество грибов рода Candida. В небольшом количестве эти грибы присутствуют во рту, влагалище и толстой кишке большинства здоровых людей.
Существует множество препаратов для лечения этого заболевания. Одни из них применяют местно (крем, вагинальные таблетки или свечи), другие – внутрь (таблетки или капсулы для приема внутрь).
При кандидозном баланопостите (поражение головки полового члена и крайней плоти) достаточно местного лечения. Применяют крем с клотримазолом. Его наносят тонким слоем на головку полового члена и крайнюю плоть 2 раза/сут в течение 5-7 сут.
Возможен однократный прием флуконазола, 150 мг внутрь, но обычно в этом нет необходимости. Коммерческие названия флуконазола – Медофлюкон, Дифлазон, Дифлюкан, Микосист, Форкан, Флюкостат.
При легком течении кандидозного вульвовагинита (поражение влагалища и наружных половых органов) достаточно местного лечения. Препараты для местного лечения (вагинальные таблетки или свечи) включают (сначала приводятся международные названия, затем в скобках перечисляются коммерческие названия):
- клотримазол (Антифунгол, Йенамазол 100, Кандибене, Канестен, Канизон, Клотримазол) – наиболее распространенный препарат для местного лечения;
- изоконазол (Гино-травоген Овулум);
- миконазол (Гинезол 7, Гино-дактарин, Клион-Д 100);
- натамицин (Пимафуцин);
- нистатин (Полижинакс, Тержинан).
При этом нистатин (входит в состав препаратов Полижинакс и Тержинан) является устаревшим и не очень эффективным препаратом.
Некоторые врачи назначают при молочнице 5-10% раствор буры в глицерине местно (во влагалище). Это очень древний и малоэффективный метод лечения молочницы.
Кроме того, при легком течении заболевания вместо препаратов для местного лечения возможен однократный прием флуконазола, 150 мг внутрь. Коммерческие названия флуконазола – Медофлюкон, Дифлазон, Дифлюкан, Микосист, Форкан, Флюкостат.
Применение вагинальных таблеток и свечей широкого спектра действия (Тержинан, Полижинакс, Бетадин) при молочнице нецелесообразно, так как они способствуют развитию гарднереллеза. В состав этих препаратов входят антибактериальные средства широкого спектра действия, подавляющие нормальную микрофлору влагалища.
В ряде случаев назначают лечение, дополняющее противогрибковые препараты (иммунотерапия, общеукрепляющие препараты, физиотерапия и т. д.).
При рецидивирующей молочнице (более 4 обострений в течение года) возможны следующие варианты лечения:
- свечи или вагинальные таблетки с клотримазолом (Антифунгол, Йенамазол 100, Кандибене, Канестен, Канизон, Клотримазол) 1 раз/нед в течение нескольких месяцев;
- флуконазол (Медофлюкон, Дифлазон, Дифлюкан, Микосист, Форкан, Флюкостат) по 100 мг внутрь 1 раз/нед в течение нескольких месяцев.
При молочнице у беременных показано только местное лечение.
Профилактика сводится к назначению противогрибковых препаратов для местного или системного применения в процессе лечения антибиотиками широкого спектра действия.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
НПЦ "Медбиоспектр", Институт повышения квалификации ФУМБ и ЭП при МЗ РФ, Москва
В последние годы существенно повысилась распространенность грибковых заболеваний, что связано с широким и не всегда рациональным применением антибиотиков, цитостатиков, кортикостероидных гормонов, повышением частоты внутрибольничных инфекций, развитием иммунодефицитных состояний.
Наиболее часто в клинической практике встречается кандидоз, вызываемый дрожжеподобным грибком Candida albicans. Развитию кандидоза способствуют как местные, так и системные факторы. Например, при кандидозе кожи большое значение имеет наличие мацерации, опрелости, паронихий. Наиболее часто кандидоз встречается у больных сахарным диабетом, ВИЧ-инфекцией, гемобластозами, а также при длительном и неконтролируемом приеме антибиотиков и кортикостероидных гормонов.
Клинические проявления кандидоза характеризуются поражением слизистых оболочек полости рта (стоматит), пищевода (эзофагит), урогенитального тракта, кожи и ногтей. К наиболее тяжелым проявлениям приводит гематогенная диссеминация (эндокардиты, менингиты, артриты, остеомиелиты, абсцесс головного мозга).
Кожные поражения при кандидозе характеризуются появлением пузырьков, пустул, которые быстро вскрываются и на их месте образуется эрозия. Очаги темно-красного цвета, блестящие, с влажной поверхностью, четкими границами и полоской отслаивающегося рогового слоя эпидермиса. У детей процесс может распространиться на кожу бедер, ягодиц, живота. Часто наблюдается появление межпальцевой кандидозной эрозии, чаще между III и IV IV и V пальцами кистей рук, реже стоп. Из субъективных ощущений отмечаются зуд, жжение, иногда болезненность в области поражения.
Кандидоз слизистой полости рта характеризуется поражением слизистой щек, языка, десен, углов рта. Процесс начинается с покраснения слизистой, затем появляются налеты белого цвета, сливающиеся с образованием крупных пленок. Вначале пленки легко отделяются, затем становятся плотными. В углах рта образуются трещины с выраженной мацерацией, отмечается жжение и болезненность при приеме пищи.
Кандидоз ногтевых валиков и ногтей начинается с покраснения и припухлости валика у основания ногтя, который набухает и при надавливании выделяется гной или сукровица. При внедрении грибковой инфекции в ногтевую пластинку она становится желтоватой, тусклой.
Урогенитальный кандидоз может протекать в острой или хронической форме. Острая форма характеризуется покраснением слизистой, наличием пузырьков, точечных эрозий и наличием творожистых или хлопьевидных, сливкообразных выделений. Пораженная слизистая имеет склонность к кровоточивости и появлению трещин в области преддверия влагалища и промежности. Зуд характерен для кандидоза вульвы, больших и малых половых губ, усиливается во время менструации, полового контакта и при длительной ходьбе. Для хронического урогенитального кандидоза характерны инфильтрация и трещины в области клитора, ануса, промежности и паховых складок. Кандидоз органов мочевыделения протекает в виде уретрита, цистита, пиелонефрита. Кандидозный цистит характеризуется частым мочеиспусканием, болями в надлобковой области. При уретрите появляются слизисто-гнойные выделения белого или желтого цвета, преимущественно в утреннее время. Зуд и жжение усиливаются при мочеиспускании.
Кандидозный баланопостит проявляется покраснением, отечностью головки полового члена, зудом и жжением при мочеиспускании. На соприкасающихся поверхностях головки и крайней плоти образуются пленки желтоватого цвета и рыхлая творожистая масса.
При кандидозе пищеварительного тракта развивается поражение пищевода, желудка, кишечника и желчного пузыря, что связано с распространением инфекции из полости рта и глотки. Больные жалуются на тошноту, отрыжку, рвоту, жидкий стул с примесью слизи, боли в животе. Слизистая оболочка гиперемирована, эрозирована, покрыта множественными налетами белого или желтого цвета.
Кандидозное поражение центральной нервной системы протекает по типу менингита, развивается в результате гематогенной диссеминации инфекции. Специфические клинические проявления отсутствуют, грибковая инфекция часто подтверждается только на аутопсии.
Гематогенная диссеминация грибковой инфекции C. albicans сопровождается лихорадкой, токсическими и очаговыми проявлениями (абсцесс сетчатки, кандидоз эндокарда, артриты, менингит, пневмония).
Кандидозный сепсис развивается при поражении слизистой оболочки ротовой полости и пищевода у детей раннего возраста и у больных сахарным диабетом, ВИЧ-инфекцией. В клинической картине преобладают симптомы интоксикации, резкие подъемы и спады температуры, снижение артериального давления.
Диагностика кандидоза основана на клинических проявлениях (зуд, жжение, налеты, отек слизистых, гиперемия и другие), микробиологических тестах (культивирование in vitro, гистология и выявление специфических антигенов в реакции иммунофлюоресценции с моноклональными антителами против C. albicans, выявление специфических антител методом иммуноферментного анализа).
Для лечения кандидоза применяют антимикотические препараты системного действия (полиеновые антимикотики, триазольные производные, пиримидиновые производные и аллиламины). Среди триазольных производных ведущее место занимает флуконазол (Микосист), являющийся селективным ингибитором синтеза стеролов в клетке грибка.
Флуконазол высокоактивен в отношении C. albicans: лишь около 3-5% штаммов C. albicans резистентны к флуконазолу или имеют промежуточную чувствительность. Candida krusei и отдельные штаммы Candida glabrata резистентны к флуконазолу.
После перорального приема флуконазола более 90% препарата попадает в системный кровоток. Он отлично проникает в слюну, мокроту, мочу и другие тканевые жидкости. Выводится флуконазол преимущественно с мочой в неизмененном виде. Период полувыведения при нормальной функции почек – 27-34 ч. Микосист (флуконазол) выпускается в двух формах – для внутривенного и для перорального введения, пероральная форма обладает очень хорошей биодоступностью.
Флуконазол является препаратом выбора при кандидозной инфекции мочевыводящих путей, эзофагите, перитоните, раневой инфекции, используется в лечении фебрильных нейтропений. При урогенитальном кандидозе флуконазол назначают в дозе от 50 до 200 мг в сутки в течение 7-28 дней. При кандидозном эзофагите рекомендуется доза 400 мг с последующим снижением до 200 мг.
Флуконазол считается средством выбора в системной терапии кандидоза полости рта. При орофарингеальном кандидозе флуконазол взрослым назначают в дозе 100 мг один раз в сутки в течение 7-14 дней. При атрофическом кандидозе полости рта предпочтительно назначать флуконазол в дозе 50 мг в сутки в течение 14 дней. При развивающейся устойчивости C. albicans дозу флуконазола повышают до 400–800 мг/сут. При частых рецидивах возможно назначение пульс–терапии флуконазолом (150 мг 1 раз в неделю). Интермиттирующие схемы позволяют предотвратить развитие устойчивости.
При кандидозе кожи эффективная доза флуконазола колеблется от 50 до 100 мг в сутки в течение 14-28 дней. При кандидозе кожи стоп мы рекомендуем дозу 150 мг в сутки в течение 14-28 дней.
Выбор лечения кандидной паронихии зависит от стадии процесса, выраженности воспаления, наличия кандидоза кожи или слизистых оболочек, онихомикоза. Флуконазол назначают при сопутствующем онихомикозе, сочетании паронихии с кандидозом кожи или слизистых оболочек. В этих случаях только местная терапия не гарантирует излечения и элиминации возбудителя. Флуконазол назначают по 150 мг 1 раз в неделю в течение 2–6 нед. Системную терапию можно сочетать с лечением местными антисептиками или противогрибковыми средствами.
Для профилактики кандидоза при проведении антибиотикотерапии доза флуконазола составляет от 50 до 300 мг в сутки однократно, в зависимости от риска развития грибковой инфекции.
У детей суточная доза составляет 3 мг/кг веса в сутки. В первый день целесообразно назначить ударную дозу 6 мг/кг в сутки. Длительность терапии у детей составляет от 1 до 14 дней, в зависимости от тяжести кандидозной инфекции.
Флуконазол хорошо переносится, побочные реакции встречаются в основном со стороны желудочно-кишечного тракта (боль в животе, тошнота, метеоризм), реже наблюдается головная боль, кожные высыпания.

Варианты предложения: вагинальные свечи Гинезол 7, Залаин, Клотримазол, Ливарол, Пимафуцин, вагинальные таблетки Кандид (500 мг), вагинальный гель Кандид, вагинальный крем Дафнеджин и др.
Факторы выбора препарата
Другие безрецептурные средства применяют дольше:
- 3—5 дней — Ливарол;
- 3—6 дней — Пимафуцин или его генерики;
- 6—7 дней — Дафнеджин, свечи Клотримазол в дозе 100 мг, Гинезол 7, вагинальный гель Кандид.
Лечение проводится до полного исчезновения клинических симптомов острого ВВК.
2. Ограничения к применению
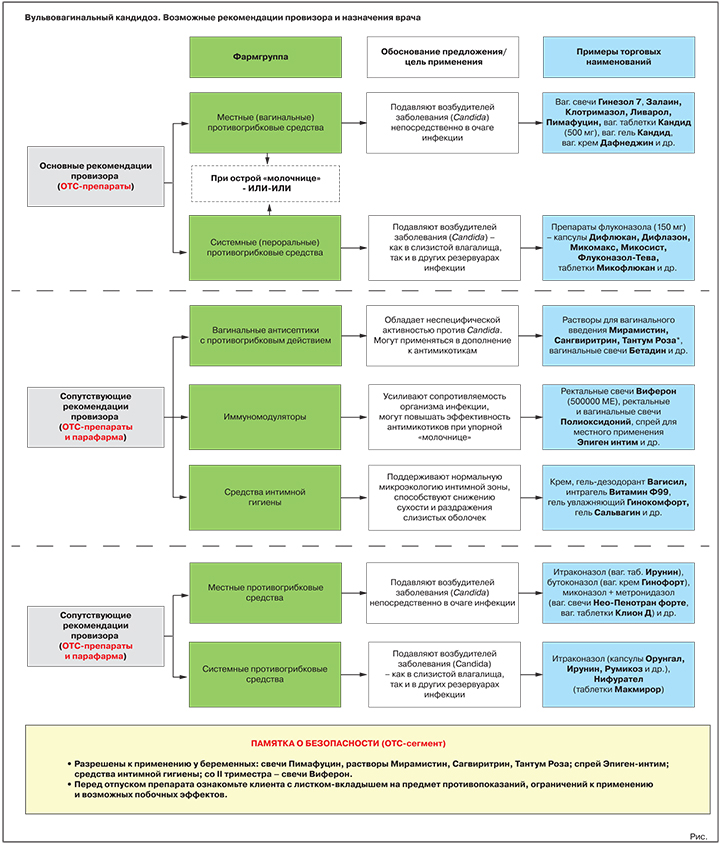
Варианты предложения: препараты флуконазола (референтный препарат — капсулы Дифлюкан, генерики — капсулы Дифлазон, Микомакс, Микосист, Флуконазол-Тева, таблетки Микофлюкан и многие др.); препарат натамицина (таблетки Пимафуцин).
Факторы выбора препарата
1. Принцип действия
Если флуконазол всасывается в кровь и оказывает системное противогрибковое действие, то натамицин после приема внутрь действует только на уровне ЖКТ, который выполняет в организме роль одного из резервуаров Candida. Как следствие, при лечении острого ВВК флуконазол может применяться в качестве альтернативы местным вагинальным средствам, натамицин — только в качестве дополнения.
3. Ограничения к приему
- Флуконазол противопоказан при беременности, прием натамицина в этот период возможен.
- Флуконазол может вызывать головокружение, о чем следует предупредить пациенток, управляющих автомобилем.
4. Терапевтическая эквивалентность
Если пероральный натамицин в настоящее время представлен в России лишь одним торговым наименованием, то флуконазолов, напротив, чрезвычайно много. Не ставя под сомнение факт сопоставимой эффективности различных препаратов с этим МНН в равнозначных дозировках и лекарственных формах, тем не менее, обозначим те генерики, которые официально признаны FDA терапевтически эквивалентными по отношению к Дифлюкану (код эквивалентности AB). Из препаратов, зарегистрированных в России, к таковым относятся Микофлюкан и Флуконазол-Тева5.
Антисептики с противогрибковыми свойствами
Обоснование предложения: обладают неспецифической активностью против Candida. Могут использоваться в дополнение к специализированным противогрибковым средствам, в т.ч. при подозрении на смешанные инфекции.
Варианты предложения: растворы для вагинального введения Мирамистин, Сангвиритрин, Тантум Роза, вагинальные свечи Бетадин и др.
На заметку провизору
Иммуномодуляторы
Обоснование предложения: усиливают сопротивляемость организма инфекции, могут повышать эффективность противогрибковых средств при упорном течении заболевания.
Варианты предложения: ректальные свечи Виферон (500 000 МЕ), ректальные и вагинальные свечи Полиоксидоний, спрей для местного применения Эпиген интим и др.
На заметку провизору
Средства интимной гигиены
Обоснование предложения: при регулярном применении поддерживают нормальную микроэкологию интимной зоны, способствуют снижению сухости и раздражения слизистых оболочек, уменьшают риск новых вагинитов.
Варианты предложения: гель-дезодорант Вагисил, интрагель Витамин Ф99, гель увлажняющий Гинокомфорт, гель Сальвагин и др.
На заметку провизору
Противогрибковые средства местного действия
Цель применения: прямое подавление/уничтожение возбудителей заболевания в очаге инфекции.
Представители: итраконазол (вагинальные таблетки Ирунин), бутоконазол (вагинальный крем Гинофорт), фентиконазол (вагинальный крем или вагинальные капсулы Ломексин), миконазол + метронидазол (вагинальные суппозитории Нео-Пенотран, Нео-Пенотран форте, вагинальные таблетки Клион Д) и др.
На заметку провизору
Пероральные противогрибковые средства
Представители: итраконазол (капсулы Орунгал, Ирунин, Итраконазол-Тева, Румикоз и др.), нифурател (таблетки Макмирор), нистатин (таблетки Нистатин).
На заметку провизору
Иммуномодулирующие средства
Представители группы: интерферон альфа-2b + таурин + бензокаин (вагинальные и ректальные суппозитории Генферон), синтетический пептид (раствор для местного применения Гепон), оксодигидроакридинилацетат натрия (раствор для инъекций Неовир) и др.
На заметку провизору
Перечисленные иммуномодуляторы могут назначаться врачами не только при ВВК, но и при других инфекционных гинекологических заболеваниях (бактериальный вагиноз, трихомониаз и др.).

Микосист — раствор для инфузий " />
Микосист — раствор для инфузий.
Микосист — капсула " />
МИКОСИСТ (MYCOSYST). Фирма-производитель: Gedeon Richter. Международное название: Fluconazole. Коды АТХ: J02AC01.
Фармакологическое действие. Противогрибковый препарат, производное бистриазола. Механизм действия обусловлен ингибированием синтеза эргостерола, входящего в состав клеточной мембраны грибов. Микосист оказывает высоко специфичное действие на грибковые ферменты, зависимые от цитохрома Р 450 . Микосист активен в отношении Candida spp., Cryptococcus neoformans, Histoplasma capsulatum, Blastomyces dermatitidis, Coccidioides immitis, Microsporum, Trichophyton.
Фармакокинетика. Фармакокинетические параметры флуконазола сходны при в/в введении и приеме внутрь.
Всасывание. После приема препарата внутрь флуконазол практически полностью всасывается из ЖКТ. Прием пищи и уровень кислотности желудочного сока не влияют на его абсорбцию. Биодоступность флуконазола превышает 90%. C max в плазме крови достигается через 1-2 ч после приема внутрь.
Распределение. При приеме препарата 1 раз/сут 90% уровень C ss достигается на 4-5 день лечения. При приеме ударной дозы препарата, превышающей суточную дозу в 2 раза, 90% уровень C ss достигается на 2-й день лечения. Связывание с белками плазмы составляет 11-12%. Флуконазол хорошо проникает в ткани и биологические жидкости организма. При грибковом менингите концентрация флуконазола в спинномозговой жидкости составляет 80% от его концентрации в плазме крови. У здоровых добровольцев концентрации флуконазола в слюне и мокроте аналогичны его концентрации в плазме. Во всех слоях кожи достигаются более высокие концентрации, чем в сыворотке крови. Флуконазол накапливается в роговом слое. При приеме препарата в дозе 50 мг 1 раз/сут концентрация флуконазола через 12 дней составляет 73 мкг/г, а через 7 дней после прекращения лечения - 5.8 мкг/г. При приеме препарата в дозе 150 мг 1 раз в неделю концентрация флуконазола в роговом слое через 7 дней составляет 23.4 мкг/г, а через 7 дней после приема второй дозы - 7.1 мкг/г. Концентрация флуконазола в тканях ногтя после применения препарата в дозе 150 мг 1 раз в неделю в течение 4 мес составляет 4.05 мкг/г в здоровых и 1.8 мкг/г - в пораженных ногтях. При этом флуконазол сохраняется в ногте после отмены препарата в течение 6 мес и более. Флуконазол выводится с грудным молоком в концентрациях, равных таковым в плазме крови.
Выведение. T 1/2 флуконазола составляет около 30 ч. Флуконазол выводится почками: 80% - в неизмененном виде, 11% в виде метаболитов.
Фармакокинетика в особых клинических случаях. При приема Микосиста в дозе 50 мг/сут концентрация тестостерона в крови у мужчин и концентрация стероидов у женщин детородного возраста не меняется. У пациентов, перенесших трансплантацию костного мозга, после облучения всасывание флуконазола не меняется.
Показания. Хронический генерализованный (гранулематозный) кандидоз; висцеральный кандидоз эндокарда, органов брюшной полости, дыхательной и мочеполовой систем; кандидоз глаз; кандидемия; кандидурия; кандидоз слизистых оболочек полости рта (в т.ч. при ношении зубных протезов), глотки, пищевода, неинвазивный кандидоз бронхов и легких; кандидоз кожи, ногтевых валиков, ногтей; генитальный кандидоз (острый и хронический рецидивирующий вагинальный кандидоз, профилактика рецидивов вагинального кандидоза /3 и более эпизодов в год/, кандидозный баланит); криптококкоз различной локализации (в т.ч. органов дыхания, слизистых оболочек); криптококковый менингит; дерматофитии, резистентные к местной терапии (микоз стоп, микоз гладкой кожи); отрубевидный лишай; онихомикозы; эндемические микозы (кокцидиоидомикоз, паракокцидиоидомикоз, споротрихоз, гистоплазмоз у больных с нормальным иммунитетом).
Режим дозирования. Лечение можно начинать до получения результатов посева и других лабораторных исследований. Однако в дальнейшем необходима коррекция дозы препарата. Суточная доза Микосиста зависит от характера и тяжести микотической инфекции. Лечение необходимо продолжать до достижения клинико-лабораторной ремиссии. При криптококковом менингите, рецидивирующем орофарингиальном кандидозе, у больных СПИД необходимо длительное применение препарата в поддерживающих дозах.
Взрослым при криптококкозе различной локализации препарат назначают в дозе 400 мг в 1-й день лечения, затем - 200-400 мг 1 раз/сут. Длительность лечения зависит от клинической картины и данных лабораторных исследований.
При криптококковом менингите курс лечения составляет не менее 6-8 недель. Для профилактики рецидива менингита у больных СПИД Микосист назначают после завершения курса лечения в поддерживающей дозе 200 мг/сут в течение длительного времени.
При хроническом генерализованном (гранулематозном) кандидозе, кандидемии, висцеральном кандидозе Микосист назначают в дозе 400 мг в 1-й день терапии, затем - 200 мг/сут. При необходимости суточная доза может быть увеличена до 400 мг. Продолжительность лечения определяется состоянием пациента.
При орофарингеальном кандидозе суточная доза препарата составляет 50-100 мг, курс лечения - 7-14 дней и более (при наличии иммунодефицитных состояний). При развитии кандидоза полости рта на фоне ношения зубных протезов Микосист назначают в дозе 50 мг/сут в сочетании с местной антисептической терапией в течение 14 дней.
При кандидозе слизистых оболочек другой локализации (но не генитальном), например, при эзофагитах, неинвазивных бронхопульмональных инфекциях, кандидурии, а также кандидозе кожи препарат назначают в суточной дозе 50-100 мг. Курс лечения - 14-30 дней.
При вагинальном кандидозе Микосист назначают однократно в дозе 150 мг. При частых рецидивах хронического вагинального кандидоза препарат назначают по 150 мг 1 раз в месяц в течение 4-12 месяцев. При необходимости кратность применения препарата может быть увеличена. При профилактике рецидивов кандидоза у больных со сниженным иммунитетом суточная доза Микосиста составляет 50-400 мг.
При кандидозе кожи и дерматофитии препарат назначают в дозе 150 мг 1 раз в неделю или 50 мг/сут. Курс лечения - 2-4 недели, при микозе стоп - до 6 недель.
При отрубевидном лишае Микосист назначают по 50 мг/сут в течение 2-4 недель.
При онихомикозах препарат назначают по 150 мг 1 раз в неделю. Курс лечения продолжается до полного замещения пораженного ногтя здоровым и составляет 3-6 мес при поражении ногтей на пальцах рук и 6-12 месяцев при поражении ногтей на пальцах ног. При длительном течении патологического процесса может отмечаться изменение формы ногтевой пластинки. При глубоких эндемических микозах Микосист назначают в дозе 200-400 мг/сут в течение 1-2 лет.
Детям Микосист назначают ежедневно 1 раз/сут в дозе, не превышающей суточную дозу препарата для взрослых. Продолжительность курса лечения зависит от клинического эффекта и нормализации лабораторных показателей. При кандидозе слизистых оболочек Микосист назначают в дозе из расчета 6 мг/кг массы тела в 1-й день лечения (с целью достижения необходимой концентрации препарата в плазме крови), затем - 3 мг/кг массы тела/сут. При хроническом генерализованном (гранулематозном) кандидозе, кандидемии, висцеральном кандидозе, криптококкозе суточная доза Микосиста составляет 6-12 мг/кг массы тела в зависимости от состояния пациента.
Для профилактики микозов у пациентов с нарушениями иммунной системы на фоне применения цитостатиков или лучевой терапии, препарат назначают в дозе 3-12 мг/кг массы тела/сут под контролем содержания нейтрофильных гранулоцитов в периферической крови. Новорожденным в возрасте до 4 недель Микосист назначают в той же дозе, что и детям более старшего возраста, но увеличивают интервалы между введением препарата: в возрасте до 2 недель Микосист вводят каждые 72 ч, в возрасте от 2 до 4 недель - каждые 48 ч.
Пациентам пожилого возраста при нормальной функции почек коррекции дозы препарата не требуется. Взрослым при нарушениях функции почек при однократном применении препарата (например, при вагинальном кандидозе) не требуется коррекции дозы препарата. При курсовом лечении первая ударная доза составляет 50-400 мг. Затем дозу препарата или частоту применения необходимо корректировать в зависимости от КК.
У детей и пациентов пожилого возраста при нарушениях функции почек необходима коррекция дозы препарата в соответствии с показателями КК. Клиренс креатинина (мл/мин) Режим дозирования более 50 доза препарата не изменяется 11-50 обычная суточная доза каждые 48 ч или половина обычной суточной дозы каждые 24 ч При регулярно проводимом гемодиализе обычная суточная доза после каждой процедуры Микосист назначают внутрь или в/в капельно. Скорость введения препарата составляет не более 10 мл/мин. При изменении способа введения Микосиста коррекции дозы препарата не требуется.
Побочное действие. Со стороны пищеварительной системы: тошнота, боли в животе, метеоризм, диарея.
Со стороны системы кроветворения: редко - лейкопения, тромбоцитопения.
Аллергические реакции: кожная сыпь; редко - синдром Стивенса-Джонсона, синдром Лайелла; в единичных случаях - анафилактический шок.
Прочие: головная боль; редко - алопеция, судороги. Следует учитывать, что на фоне применения флуконазола у пациентов с нарушениями иммунитета (при опухолях, СПИД) возможно нарушение функции кроветворных органов, однако в настоящее время их взаимосвязь не доказана.
Противопоказания. Повышенная чувствительность к флуконазолу и другим азольным производным в анамнезе.
Беременность и лактация. Применение препарата при беременности возможно только лишь в случаях тяжелых, угрожающих жизни инфекциях, когда ожидаемая польза для матери превосходит потенциальный риск для плода. Флуконазол выделяется с грудным молоком. Поэтому при необходимости назначения препарата в период лактации следует решить вопрос о прекращении грудного вскармливания.
Особые указания. Следует соблюдать осторожность при одновременном применении Микосиста с цизапридом, астемизолом, рифабутином, такролимусом, а также другими препаратами, метаболизм которых осуществляется при участии системы цитохрома P 450 . При развитии многоформной экссудативной эритемы, буллезных высыпаний, синдрома Стивенса-Джонсона, токсического эпидермального некролиза прием препарата следует прекратить. Больным, у которых во время лечения Микосистом, отмечались изменения показателей функций печени, необходимо проведение обследования для выявления возможного гепатотоксического эффекта. При развитии симптомов нарушения функции печени лечение препаратом Микосист следует прекратить. 100 мл инфузионного раствора содержат по 15 ммоль ионов натрия и хлора, что следует учитывать при назначении препарата больным, которым необходимо ограничивать прием натрия и жидкости.
Передозировка. Лечение: в случае передозировки показано промывание желудка, далее проводят симптоматическую терапию. При форсированном диурезе усиливается выведение флуконазола. При трехчасовом гемодиализе концентрация препарата в плазме крови снижается на 50%.
Лекарственное взаимодействие. Не отмечено клинически значимого взаимодействия Микосиста с пероральными контрацептивными средствами. При одновременном применении Микосиста с кумариновыми антикоагулянтами возможно увеличение протромбинового времени. При одновременном назначении Микосиста с терфенадином следует учитывать риск развития нарушений сердечного ритма (поэтому при назначении данной комбинации следует проводить медицинское наблюдение за состоянием пациента). При одновременном применении с цизапридом возможно нарушение сердечного ритма (в т.ч. пароксизмальной желудочковой тахикардии).
Фармакокинетическое взаимодействие. При одновременном применении с пероральными гипогликемическими препаратами (производными сульфонилмочевины) возможно увеличение периода полувыведения последних и возрастание риска развития гипогликемии. При одновременном применении Микосиста и фенитоина отмечается увеличение концентрации последнего в плазме крови. При одновременном применении Микосиста с рифампицином отмечается более быстрое выведение флуконазола из плазмы крови (на 20%), что требует увеличение дозы последнего. При одновременном применении Микосиста с циклоспорином А возможно увеличение концентрации последнего (поэтому при назначении данной комбинации необходимо контролировать концентрацию циклоспорина А в плазме крови). При одновременном применении Микосиста с теофиллином возможно увеличение концентрации последнего в крови (поэтому при назначении данной комбинации необходимо снижать дозу теофиллина). При одновременном применении Микосиста с цидовудином возможно увеличение концентрации последнего в плазме крови, что может потребовать коррекции его дозы. При одновременном применении Микосиста с рифабутином возможно повышение уровня последнего в плазме крови и в некоторых случаях развитие увеита. Одновременный прием антацидов, циметидина и Микосиста не оказывают влияние на всасывание последнего. Фармацевтическое взаимодействие. Микосист в форме раствора для инфузий совместим с 20% раствором глюкозы, раствором Рингера, раствором калия хлорида в глюкозе, 4.2% раствором натрия бикарбоната, раствором Хартманна, аминофузином, 0.9% раствором натрия хлорида (возможно введение в одной инфузионной системе).
Условия и сроки хранения. Препарат следует хранить при температуре от 15° до 30°C.
Условия отпуска из аптек. Препарат отпускается по рецепту.
Форма выпуска, состав и упаковка. Капсулы. 1 капс.: флуконазол 50 мг, 7 шт. - упаковки ячейковые контурные (1) - пачки картонные. Капсулы. 1 капс.: флуконазол 100 мг, 7 шт. - упаковки ячейковые контурные (4) - пачки картонные. Капсулы. 1 капс.: флуконазол 150 мг, 1 шт. - упаковки ячейковые контурные (1) - пачки картонные. 1 шт. - упаковки ячейковые контурные (2) - пачки картонные.
Раствор для инфузий 1 мл. 1 фл.: флуконазол 2 мг, 200 мг, 100 мл - флаконы (1) - пачки картонные. 100 мл - флаконы (10) - пачки картонные.
Читайте также:


