Кандидозный пеленочный дерматит у детей чем лечить
В последнее время этот вид дерматита достаточно распространен. Заболевание доставляет серьезный дискомфорт кожным зудом и жжением.
Основные признаки кандидозного дерматита
Заболевание часто развивается на фоне пеленочного дерматита и является одной из его разновидностей. Кандидозный дерматит имеет следующие симптомы:
Чаще всего кандидозный дерматит появляется у малышей 6-8 месяцев. Заболевание развивается в три стадии:

Кандидозный дерматит у ребенка
Заболевание может развиваться и у детей старшего возраста. Перианальный дерматит проявляется в виде покрасневших очагов и отслаиванием кожи, которые граничат с участками здоровой кожи. Нередко присоединяется вторичная инфекция, которая приводит к образованию гнойничков.
Почему развивается пеленочный кандидозный дерматит
Существует несколько факторов, провоцирующих развитие данного заболевания у детей:
Чаще всего перианальный кожный дерматит развивается в младенчестве и у детей младшего дошкольного возраста. Как правило, заболевание возникает из-за нарушения гигиены. Нередко причиной воспаления кожи является длительный контакт с мочой и калом. Если не менять пеленки и памперсы, то в пораженной коже начинают размножаться грибки и бактерии.
Итак, можно выделить ряд причин, которые приводят к заболеванию:
Если выявлен кандидозный дерматит, лечиться нужно срочно!
Не стоит думать, что кандизозный пеленочный дерматит проявляется всего лишь воспалениями на коже. Нередко в процесс вовлекаются и внутренние органы, кожные придатки. Заболевание вызывает грибок рода Кандида.
Как правило, заболевание передается от матери к ребенку даже во время беременности. Кроме того перианальный дерматит передается и бытовым путем и даже при контакте с домашними животными и через продукты питания.
Если имеются симптомы кандидозного дерматита у ребенка, то нужно незамедлительно обращаться к врачу и начинать лечение.
Важно! Заболевание распространяется с невероятной скоростью. Если незамедлительно не начать лечить, то через короткое время все тело будет поражено дерматитом. Перианальный дерматит может распространиться не только на поверхности кожи, но и на внутренние органы. Что приводит к очень серьезным последствиям!
Что входит в курс лечения
Лечение назначается в зависимости от возраста. Если заболевание выявлено у маленькихдетей, то правильный уход позволит быстрее избавить от него:
Если появились симптомы заболевания, то запускать их категорически нельзя! Нужно обязательно пользоваться присыпками, которые подсушивают кожу и препятствуют развитию воспалительной реакции. Если начатолечение заболевания нужно отказаться от детского мыла и просто мыть ребенка проточной водой. Пораженную кожу просто промокнуть полотенцем.
Использовать лекарства нужно только по рекомендации врача и под его контролем. Если заболевание протекает тяжело, то нередко требуется лечение противогрибковыми препаратами или цинком. Если нет аллергии, то можно использовать отвары трав и мази для заживления кожи.
Можно применять мази с Д-пантенолом и бепантен. В некоторых случаях требуется системное лечение противогрибковыми препаратами, которые назначаются внутрь и в виде уколов.
В заключение
У детей подросткового возраста лечение требует назначение витаминов, антигистаминных препаратов и специальной диеты. Кроме того очень важно выявить и устранить причину развития дерматита. Если кандидоз имеет упорное течение, то требуется назначение препаратов для поддержания иммунитета. В том случае, если заболевание находится на запущенной стадии, то оно нередко дает рецидивы.

Пеленочный дерматит
- Российское общество дерматовенерологов и косметологов
Оглавление
Ключевые слова
- Пеленочный дерматит
- Дети
- Подгузник
- Candida albicans
Список сокращений
МКБ – Международная классификация болезней
С. albicans – Candida albicans
Термины и определения
Пеленочный дерматит – распространенное заболевание детей в возрасте до 2-х лет, характеризующееся островоспалительными высыпаниями на коже в области ношения подгузника.
1. Краткая информация
1.1 Определение
Пеленочный дерматит – распространенное заболевание детей в возрасте до 2-х лет, характеризующееся островоспалительными высыпаниями на коже в области ношения подгузника.
1.2 Этиология и патогенез
Пеленочный дерматит – мультифакториальное заболевание. Основными этиологическими факторами его развития являются трение подгузника, мацерация (размягчение верхних слоев эпидермиса в результате мокнутия), в следствии воздействие на кожу мочи, ферментов кала, изменение рН кожи в щелочную сторону, контакт кожи с очищающими гигиеническими средствами, присоединение вторичной грибковой инфекции (C. albicans).
Несоблюдение гигиенических процедур приводит к продолжительному контакту кожи ребенка в области подгузника с мочой и калом, что обусловливает повышенную влажность кожи в этой зоне и проникновение щелочных веществ через эпидермальный барьер. При сохранении указанных условий более трех дней отмечается присоединение C. albicans.
1.3 Эпидемиология
Пеленочный дерматит развивается у 20% младенцев и детей в возрасте до 2 лет, чаще всего в возрастной период между 9 и 12 месяцами [1,2]. Заболевание с одинаковой частотой наблюдается у детей женского и мужского пола [3, 4].
1.4 Кодирование по МКБ 10
L22 – Пеленочный дерматит.
1.5. Классификация
Общепринятой классификации не существует.
1.6 Клиническая картина
В зависимости от преобладания тех или иных провоцирующих факторов выделяют три клинических типа пеленочного дерматита: пеленочный дерматит в результате трения, контактный ирритантный пеленочный дерматит и пеленочный дерматит, осложненный кандидозом [5].
Пеленочный дерматит в результате трения является наиболее легкой и часто встречающейся клинической формой пеленочного дерматита у детей в возрасте от 7 до 12 месяцев. Проявления заболевания обусловлены, в первую очередь, контактом кожи с мочой. Высыпания локализуются в местах наибольшего сдавления и трения кожи подгузником: на животе в области талии, внутренних поверхностях бедер, ягодицах. Дерматит характеризуется умеренной эритемой кожи.
Контактный ирритантный пеленочный дерматит чаще всего локализуется в области межъягодичной складки, на лобке, перианально. Могут быть также поражены нижняя часть живота и верхняя часть бедер. Клинические проявления могут варьировать от слабого покраснения и шелушения кожи до выраженных папулезных и пустулезных элементов на фоне яркой эритемы. Тяжелые формы заболевания характеризуются нарушением целостности кожного покрова вплоть до появления эрозий. Основными провоцирующими факторами их развития являются диарея и щелочная рН кала.
Пеленочный дерматит, осложненный кандидозом, характеризуется ярко-красными эрозивными очагами высыпаний с приподнятыми периферическими краями и влажной поверхностью, точечными везикуло-пустулами и единичными сателлитными пустулами. Высыпания локализуются в генитальной области, нижней части живота, на ягодицах, внутренней поверхности бедер и могут выходить за пределы зоны подгузника.
2. Диагностика
2.1 Жалобы и анамнез
Дискомфорт, зуд, жжение в аногенитальной области.
2.2 Физикальное обследование
2.3 Лабораторная диагностика
- Рекомендуется микроскопическое исследование на Candida.
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1++)
2.4 Инструментальная диагностика
2.5 Иная диагностика
3. Лечение
3.1 Консервативное лечение
- Рекомендуется проведение комплекса мероприятий по уходу за кожей ребенка для предотвращения заболевания. Комплекс мероприятий по уходу является ключевым моментом в терапии больных пеленочным дерматитом. При правильном уходе за кожей ребенка клинические проявления пеленочного дерматита регрессируют в течение 2–3 дней. При отсутствии положительного эффекта от проводимого немедикаментозного лечения проводят медикаментозную терапию. Чаще всего медикаментозное лечение требуется в случае пеленочного дерматита, осложненного вторичной грибковой и/или бактериальной инфекциями.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
- Для лечения пеленочного дерматита, осложненного С. albicans, рекомендуется назначение наружно одного из следующих антимикотических препаратов:
клотримазол 1% крем 2 раза в сутки в течение 14 дней [18].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1++)
нистатин мазь 2 раза в сутки в течение 14 дней [18].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1++)
натамицин 2% крем 2 раза в сутки в течение 14 дней [21].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 3)
- Для лечения пеленочного дерматита, осложненного стафилококковой или стрептококковой инфекцией, рекомендуется назначение наружно одного из следующих препаратов:
мупироцин 2% мазь 2-3 раза в сутки в течение 7–10 дней [19].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1++)
фузидовая кислота 2% крем 2-3 раза в сутки в течение 7–10 дней [19].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1++)
- Для лечения ирритантного пеленочного дерматита на фоне диареи рекомендуется назначение наружно декспантенола 5% крем в сочетании с цинковой мазью в течение 7 дней [20].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2++)
3.2 Хирургическое лечение
3.3 Иное лечение
4. Реабилитация
5. Профилактика и диспансерное наблюдение
Для профилактики пеленочного дерматита применяется комплекс мероприятий ABCDE (от английских слов air – воздух, barrier – барьер, cleansing – очищение, diapering – смена подгузников, education – обучение) [6].
- Рекомендуются воздушные ванны, позволяющие сократить контакт кожи с любыми раздражителями и уменьшить трение и раздражение кожи подгузником [7,8].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
- Рекомендуются наружные средства в форме крема или пасты, содержащие оксид цинка и/или вазелин, создающие барьер, позволяющий уменьшить контакт кожи с мочой и калом. В то же время они не создают препятствия для восстановления поврежденной поверхности кожи и регресса высыпаний. Барьерные наружные средства должны наноситься толстым слоем после каждой смены подгузника на всю поверхность кожи, имеющую контакт с повреждающими и раздражающими факторами [9].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1++)
- Детские присыпки, особенно с содержанием крахмала, не рекомендуются для ухода за кожей в зоне подгузника в связи с риском вдыхания порошкообразных веществ [10].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
- Рекомендуется очищение кожи, являющееся неотъемлемой частью профилактики и лечения пеленочного дерматита.
Комментарии: Традиционное очищение водой с использованием хлопковой материи по своему влиянию на увлажненность кожи, рН, эритему, микробную колонизацию при пеленочном дерматите не отличается от очищения при помощи специальных влажных салфеток. В то же время, применение влажных салфеток позволяет быстрее очистить поверхность от остатков кала, тем самым уменьшая дополнительное трение кожи [11, 12].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1++)
- При выборе влажных салфеток рекомендуется избегать содержания в них ароматизаторов и спирта, способных вызвать аллергический контактный дерматит [13].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
- Рекомендуется своевременная смена подгузника, являющаяся одним из основных и важнейших факторов в лечении пеленочного дерматита. Необходимо менять подгузник через каждые 1–3 часа в течение дня и, как минимум, один раз ночью, а так же в случае его выраженного загрязнения [14]. Доказательными исследованиями роль одноразовых подгузников в предупреждении возникновения пеленочного дерматита не подтверждена, но и не опровергнута [15], при этом ряд научных работ свидетельствует о важном значении этого фактора [16, 17].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1++)
- Рекомендуется информирование родителей или ухаживающего персонала об особенностях ухода за кожей в зоне подгузника и обязательном соблюдении правил гигиены, ориентирование на максимально быструю смену загрязненного подгузника и, по возможности, частое пребывание ребенка без подгузника [14].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
Критерии оценки качества медицинской помощи
Критерии качества
Уровень достоверности доказательств
Уровень убедительности доказательств
Выполнено микроскопическое исследование соскоба с кожи на C. albicans
Проведена наружная терапия клотримазолом или нистатином или натамицином
Проведена наружная терапия мупироцином или фузидовой кислотой
Достигнута эрадикация C. albicans
Достигнуто исчезновение клинических симптомов заболевания (клиническое выздоровление)
Список литературы
Приложение А1. Состав рабочей группы
- Кубанова Анна Алексеевна – академик РАН, доктор медицинских наук, профессор, Президент Российского общества дерматовенерологов и косметологов.
- Кубанов Алексей Алексеевич – доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов.
- Прошутинская Диана Владиславовна – доктор медицинских наук, доцент, член Российского общества дерматовенерологов и косметологов.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:
- Врачи-специалисты: дерматовенерологи, педиатры;
- Ординаторы и слушатели циклов повышения квалификации по указанным специальностям.
Таблица П1- Уровни достоверности доказательств
Уровни
достоверности доказательств
Описание
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок
Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок
Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок
Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Неаналитические исследования (например, описания случаев, серий случаев)
Таблица П2 – Уровни убедительности рекомендаций
Уровень убедительности доказательств
Характеристика показателя
По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов
группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
экстраполированные доказательства из исследований, оцененных как 1++ или 1+
Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов;
экстраполированные доказательства из исследований, оцененных как 2++
Доказательства уровня 3 или 4;
экстраполированные доказательства из исследований, оцененных как 2+
Порядок обновления клинических рекомендаций
Рекомендации в предварительной версии рецензируются независимыми экспертами. Комментарии, полученные от экспертов, систематизируются и обсуждаются членами рабочей группы. Вносимые в результате этого изменения в рекомендации или причины отказа от внесения изменений регистрируются.
Для окончательной редакции и контроля качества рекомендации повторно анализируются членами рабочей группы.
Приложение А3. Связанные документы
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
Что такое пеленочный дерматит (опрелости)
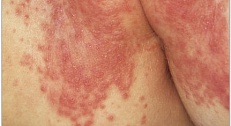
Покраснение, припухлость кожи в паховой области - классическ.
Симптомы пеленочного дерматита
- Пораженная кожа становится ярко-красной и отечной; поражения располагаются в области промежности: на ягодицах, внутренней поверхности бедер и половых органах.
- Изменение настроения ребенка. Вы можете заметить, что Ваш ребенок выглядит расстроенным, более плаксивым, чем обычно, особенно - во время смены подгузников. Ребенок с опрелостями чаще беспокоится или плачет при подмывании и прикосновениях к пораженной коже.
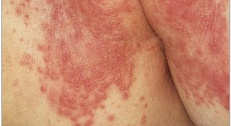
Осложненный пеленочный дерматит (осложнения опрелостей) - кр.
- Сыпь ярко выражена
- Сыпь усиливается вопреки Вашим стараниям
- Опрелости сопровождаются лихорадкой
- На опрелостях есть пузыри или мокнутие
- Сыпь выходит за пределы области подгузников
- Сыпь гноится
- Ребенок слишком много плачет
- Ребенок чрезмерно сонлив
Причины развития опрелостей

Определение. О частоте, консистенции и прочих характеристи.
- Запишите ключевую медицинскую информацию о Вашем ребенке, в том числе - другие заболевания, от которых Ваш ребенок получал лечение, а также все лекарственные препараты, которые недавно принимал ребенок. Если Ваш ребенок получает грудное молоко, следует проанализировать и лекарственную терапию мамы.
- Запишите перечень всех подгузников, кремов и моющих средств, которые касаются промежности Вашего ребенка. Ваш врач, возможно, захочет узнать марку подгузника, стирального порошка, мыла, лосьонов, порошков и масел, которые Вы используете для вашего ребенка. В некоторых случаях будет полезным принести врачу этикетку от подозреваемого крема или порошка, или сфотографировать ее на смартфон.
- Что я могу сделать, чтобы помочь коже моего ребенка выздороветь?
- Какие подгузники, и какие марки кремов Вы бы посоветовали для моего ребенка?
- Когда я должна использовать мазь вместо крема, а когда наоборот?
- Какие продукты или местные средства я должна избегать, при уходе за ребенком и питании моего ребенка?
- Нужна ли мне диета, или отказ от лекарств?
- Как скоро вы прогнозируете улучшение этих симптомов на фоне назначенного вами лечения?
- Как мне не допустить повтора пеленочного дерматита?
- Когда Вы впервые заметили симптомы у вашего ребенка?
- Какие триггеры, на Ваш взгляд, спровоцировали эти опрелости?
- Какую марку подгузников Вы обычно используете?
- Как часто вы меняете подгузник своему ребенку?
- Какие марки мыла и влажных салфеток Вы используете для мытья вашего ребенка?
- Вы применяете какие-либо продукты по уходу за кожей для Вашего малыша, например, лосьоны, присыпки, кремы или масла?
- Какой стиральный порошок вы используете для стирки одежды вашего ребенка?
- Ваш ребенок находится на грудном вскармливании?
- Вы уже вводили прикормы, какие?
- Как Вы пытались лечить опрелости, каков был эффект от лечения?
- Болел ли ваш ребенок накануне, не было ли диареи?
- Недавно ребенок получал какие-либо новые лекарства?
Шапкина Ольга Владимировна рассказывает об одном из самых ра.
Лечение пеленочного дерматита
- Легкий стероидный крем
- Противогрибковый крем, если есть подозрение на вторичную грибковую инфекцию
- Местные или пероральные антибиотики, если у Вашего ребенка имеется вторичная бактериальная инфекция
Профилактика пеленочного дерматита
- Часто меняйте подгузники. В кратчайшие сроки снимайте испачканные фекалиями подгузник, пеленку или трусики. Инструктируйте няню или воспитателя делать то же самое.
- Подмывайте промежность Вашего ребенка прохладной проточной водой каждый раз при смене подгузника. Для этого можно использовать ванну, раковину или просто бутылку с водой. Влажная тряпочка или ватные шарики также подходят для этих целей. Не используйте влажные салфетки, которые содержат спирт или ароматизаторы.
Ежедневное применение увлажняющего крема с первого дня жизни.
Пеленочный дерматит – это кожная болезнь, которой страдают новорожденные и груднички, она проявляется в виде воспаления на участках, подвергшихся длительному воздействию влаги или трения. Развитие болезни усугубляется микротравмами нежной кожи младенцев при пеленании, неправильным гигиеническим уходом, неправильно одетым подгузником.
Чаще всего пеленочный дерматит у новорожденных появляется, если малыш находится на искусственном вскармливании, принимал антибиотики или предрасположен к аллергии.
Этой болезнью страдают многие дети первых лет жизни, не умеющие еще контролировать выделительные функции. Но это не единственная причина заболевания. Другой является нарушение гигиенических правил ухода за ребенком.
Провоцирует появление болезни не только мочевая кислота, присутствующая в моче ребенка, но и добавление к ней аммиака, который образуется от контакта мочи и кала, а также ферменты – протеаз и липаз, присутствующие в кале.
Пеленочный дерматит появляется по объективным и субъективным причинам, то есть из-за особенностей кожи и неправильного и несвоевременного ухода.
3 Профилактика и лечение
Эта болезнь разделяется на 3 стадии:
· кожа ребенка повреждена от действия на нее мочи или кала;
· кожа ребенка повреждается больше от потертостей, полученных при трении ножек одна о другую, при натирании подгузником. Попадание микробов и грибков типа Кандидана воспаленные участки инфицируют слабую кожу малыша;
· постепенное исчезновение потертостей с кожи ребенка, которое обычно наступает через-2-3 дня после начала лечения.
Даже если вы никогда не видели, как выглядит пеленочный дерматит, определить его достаточно просто. Наблюдается отечность и покраснение в области половых органов, в паху, на коже ягодиц, могут образоваться пузырьки и шелушение.
Болезнь имеет 3 степени тяжести:
· легкая степень – покраснение и слабая сыпь в области ягодиц, гениталий, в низу живота;
· средняя степень – начинает развиваться, если не были приняты меры при слабой степени болезни. Появляются эрозии, пузырьки, папулы, область поражения увеличивается;
· тяжелая степень – папулы, обширные инфильтраты, глубокие эрозии. Область поражения становится еще больше.
Профилактика и лечение
Чтобы предупредить это заболевание, нужен постоянный и качественный гигиенический уход за ребенком, особенно в области гениталий и анального отверстия, а также подмышек. Эти места несколько раза в день нужно промывать теплой водой. Если вы одевали ребенку марлевые подгузники, то от них следует отказаться. Особенно в этот период ребенку лучше надеть одноразовые подгузники, такие, как памперс. Их необходимо менять каждые 2-3 часа, особенно после опорожнения кишечника. Во время смены подгузника ребенка нужно подмывать.
Именно памперсы или другие одноразовые подгузники заметно уменьшают частоту возникновения дерматита, препятствуя воздействию мочи на кожу и разобщая мочу и кал.
Обязательно нужно создать в комнате необходимый ребенку микроклимат и не одевать его слишком тепло, чтобы он не перегревался.
Лечение пеленочного дерматита нужно начинать с воздушной ванны. Ребенка следует почаще оставлять без подгузника на 10-20 минут, что даст возможность дышать его коже.
В основном, лечение пеленочного дерматита у детей сводится к обработке пораженных участков специальными мазями и кремами. Они наносятся на хорошо вымытую кожу несколько раз в течение дня. Способ и периодичность нанесения указаны на упаковке.
Как лечить пеленочный дерматитв начальной стадии? В случае, когда пораженный участок кожи мокрый, то для подсушки применяют специальные детские присыпки или подсушивающие кремы. Если же участок кожи, пораженной пеленочным дерматитом, сухой, то используют специальные кремы или масла для его увлажнения.
Для обработки кожи ребенка, пораженной пеленочным дерматитом, ни в коем случае нельзя применять перекись водорода, йод или зеленку!
При частом появлении пеленочного дерматита необходима коррекция пищевого рациона ребенка. Высокое содержание белков в пище, а также потребление большого количества кислых соков обеспечивает малышу кислую среду в кале и моче, что является подходящей почвой для возникновения такого заболевания, как пеленочный дерматит.
При подозрении на кандидозный пеленочный дерматит лечение должен назначить врач. Инфицирование грибком Candida – опасное заболевание, для его лечения необходимо устранить грибок не только в области гениталий и анального отверстия, но и из полости рта ребенка, а также из его кишечника.
После обследования врач назначает антимикотические препараты для наружного местного и внутреннего применения. Кандидозный пеленочный дерматит опасен еще и тем, что может спровоцировать возникновение грибковой аллергической реакции. Если ребенка заметно беспокоит зуд, то врач прописывает антигистаминные препараты.
Раньше для лечения кандидоза повсеместно применялась нистатиновая мазь и растворы анилиновых красителей или соды. Сегодня кандида приобрела устойчивость к этим препаратам, и они стали неэффективны.
Самый простой способ не допустить у ребенка появления пеленочного дерматита – это соблюдение все правил гигиены. Купание ребенка должно быть ежедневным, первый месяц жизни – в прокипяченной воде. Кроме того, после каждой смены памперса или марлевого подгузника ребенка необходимо подмыть и смазать чувствительные места прокипяченным растительным маслом или кремом от опрелостей.
Подбирать детскую косметику следует, исходя из индивидуальной переносимости. Все детская одежда должна стираться только со специальными моющими средствами – детским порошком или мылом, обязательно отдельно от одежды взрослых. Детские вещи необходимо гладить утюгом для исключения присутствия на ней инфекции.
Если понравилась статья, подписываемся на мой канал , ставим лайк и делаем репост в социальной сети.
На этом все, ставьте палец вверх, подписывайтесь на мой канал КАК ПРОСТО и группы в социальных сетях, дальше будет еще интереснее.
Вопросы ухода за кожей ребенка первых лет жизни до настоящего времени остаются актуальными. Вследствие анатомо-физиологических особенностей детей (тонкого и чувствительного поверхностного слоя эпидермиса, хорошо развитой капиллярной сети, недостаточности
Вопросы ухода за кожей ребенка первых лет жизни до настоящего времени остаются актуальными. Вследствие анатомо-физиологических особенностей детей (тонкого и чувствительного поверхностного слоя эпидермиса, хорошо развитой капиллярной сети, недостаточности местного иммунитета), защитная функция кожи, предохраняющая от неблагоприятных внешних воздействий, у них значительно снижена. В то же время резорбционная и дыхательная функции кожи повышены.
Влияние различных повреждающих факторов, неправильное использование средств ухода: кремов, присыпок, мыла, а также подгузников — все это может приводить к нарушению нормального состояния кожи [1, 4].
Одним из наиболее распространенных изменений кожи является пеленочный дерматит, частота возникновения которого колеблется от 35 до 50% [3]. У девочек он наблюдается чаще. К пеленочному дерматиту больше предрасположены дети с повышенной чувствительностью к аллергенам, что объясняется развитием у них экссудативных явлений и диспепсии. Дети, находящиеся на естественном вскармливании, реже страдают пеленочным дерматитом, так как их кал имеет низкую ферментативную активность.
Исследования показали, что пеленочный дерматит представляет собой комплексный циклический процесс, включающий три стадии [2].
Первая стадия — первоначально поврежденная кожа. Цикл развития пеленочного дерматита начинается с того момента, когда снижается защитная функция рогового слоя эпидермиса здоровой кожи. Это может произойти в силу ряда причин.
- Повышенная влажность. Моча смачивает кожу. Влажная кожа легко повреждается под воздействием трения, что, в свою очередь, способствует проникновению раздражающих веществ.
- Действие ферментов кала. Протеаза и липаза, которые в норме присутствуют в детских фекалиях, оказывают раздражающее действие на кожу, увеличивая ее проницаемость.
- Взаимодействие мочи и кала. Уреаза, вырабатываемая бактериями фекалий, взаимодействует с мочевиной мочи, при этом выделяется аммиак. Аммиак повышает рН среды, в результате чего увеличивается активность основных раздражающих факторов (протеазы и липазы кала) и возрастает проницаемость кожи.
Эти факторы приводят к повреждению кожных покровов.
Вторая стадия — пеленочный дерматит. Перечисленные ниже факторы, действуя по отдельности и в сочетании друг с другом, вызывают пеленочный дерматит.
- Механическое раздражение. Трение участков кожи друг о друга или о подгузник может привести к образованию потертостей.
- Химическое и биологическое раздражение. Протеаза и липаза кала, аммиак и соли желчных кислот могут усиливать раздражение кожи.
- Инфекционные агенты. Микроорганизмы, содержащиеся в фекалиях, особенно Candida albicans, могут инфицировать ослабленную кожу. Воздействием микроорганизмов вызван наиболее продолжительный и тяжелый по течению пеленочный дерматит.
Третья стадия — выздоровление (нормализация состояния кожных покровов). Пройдя цикл своего развития, неосложненный пеленочный дерматит ликвидируется через два-три дня, при этом немаловажное значение имеет уход за больным.
По степени тяжести различают 3 последовательно развивающиеся стадии пеленочного дерматита (критерии F. Germozo, 1984). Легкая степень проявляется покраснением, нерезко выраженной папулезной сыпью и шелушением эпидермиса в области гениталий, ягодиц, нижних отделов живота и поясницы. Средняя степень развивается, если воздействие раздражающих факторов не устранено. На коже возникают папулы, пустулы, эрозии, в кожных складках могут образовываться инфильтраты, возможно инфицирование бактериями и Candida albicans. При продолжительном течении заболевания (тяжелая степень) образуются обширные инфильтраты, папулы, пузырьки, мокнутие, глубокие эрозии, изъязвления. Увеличивается область поражения.
Основной целью ухода за кожей ребенка раннего возраста является предотвращение раздражения и повреждения эпидермиса. Это достигается путем очищения кожи, защиты ее от неблагоприятных воздействий, в частности контакта с выделениями.
Нежная и чувствительная кожа ребенка требует мягкого, но регулярного и тщательного очищения, особенно в области анального отверстия и гениталий. Для этого используют щадящие моющие средства. Кожа имеет более низкий порог раздражимости, поэтому эти средства не следует применять избыточно. Считается, что мыло может раздражать кожу из-за щелочных компонентов, а синтетические моющие средства (пены для ванн, шампуни) — вследствие производимого ими обезжиривающего эффекта. Купать ребенка с применением моющих средств нужно не чаще 2–3 раз в неделю, тогда как подмывать следует регулярно, а после дефекации — обязательно. Сушат кожу с помощью полотенец или пеленок из мягкой хлопчатобумажной ткани промокающими движениями.
Для предотвращения контакта кожи с выделениями (мочой и калом) целесообразно использовать современные одноразовые подгузники, внутренний целлюлозный слой которых содержит гелеобразующий материал, обладающий высокой влагопоглощающей способностью.
При появлении первых клинических симптомов пеленочного дерматита рекомендуется отказаться от применения матерчатых подгузников, клеенок и перейти на одноразовые подгузники, которые следует обязательно менять через каждые 3-4 ч, даже ночью. Преимущество этих подгузников состоит в том, что моча впитывается и удерживается во внутреннем слое, и кожа ребенка не соприкасается с влагой. Кроме того, кал не смешивается с мочой; каловые массы удерживаются подгузником. При этом устраняется один из основных патогенетических механизмов развития пеленочного дерматита. Помимо этого, ребенка надо одевать не слишком тепло, не следует также использовать плотно прилегающую одежду.
Используемый препарат следует ежедневно наносить тонким слоем на пораженные участки кожи ребенка во время пеленания до исчезновения симптомов пеленочного дерматита.
Лечение инфекции, вызванной Candida albicans, проводят путем устранения кандидоза полости рта и кишечника (используется дифлюкан 1 раз в сутки из расчета 2–5 мг/кг в течение 5–7 дней). Местно применяются кремы или присыпки с противогрибковыми препаратами (миконазол, клотримазол, кетоконазол, батрафен). При наличии зуда используются антигистаминные средства.
- Яцык Г. В., Степанов А. А. Применение мази д-Пантенол у детей первого года жизни // Вопросы современной педиатрии. - 2002. - Т. 1. - №2. - С. 90-92.
- Berg R. W. Etiologic factors in diaper dermatitis: A model for development of improved diapers. Pediatrician. 1986. - Vol. 14. - №1. - P. 27 - 33.
- Jordan W. E., Lawson K., Berg R., Fromxman J. Diaper dermatitis: frequency and severity among a general infant population, Pediatr. Dermatolog. 1986. - Vol. 3. - P. 198 - 207.
- Liou L. W., Janniger C. K. Skin care of the normal newborn. Cutis. 1997. - Vol. 59. - № 4. - P. 171 - 174.
Н. А. Геппе, доктор медицинских наук, профессор
Н. А. Белоусова, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва
Читайте также:


