Аспергиллез igg у детей что это такое
Выявление в крови специфических антител класса IgG, которые вырабатываются в ответ на инфекцию, вызванную грибом рода аспергилл (Aspergillus fumigatus).
Общая информация об инфекции
Грибы рода Aspergillus вызывают тяжелое заболевание – аспергиллез. При этом локализация патологического процесса может быть весьма разнообразна. В первую очередь аспергилл поражает бронхолегочную систему, это самый распространенный вариант микоза легких.
Аспергиллы продуцируют ферменты и эндотоксины. Выделение различных типов токсинов в окружающую среду и в организм человека при прогрессировании заболевания также является характерной чертой Aspergillus fumigatus.
Соединения, синтезируемые аспергиллом, являются сильными аллергенами. В результате аллергической реакции на них или при развитии инфекционного процесса могут поражаться и другие органы – придаточные пазухи носа, гортань, трахея и бронхи – с возможным распространением инфекции в кожу, в желудочно-кишечный тракт, головной мозг, сердце. Известно, что аспергиллы являются причиной аллергического бронхолегочного аспергиллеза, хронического некротического легочного аспергиллеза, могут вызывать бронхиальную астму, экзогенный аллергический альвеолит.
Заразиться можно, употребив пищу, пораженную аспергиллами, при вдыхании грибковых спор, а также при их попадании на поверхность раны. Способствуют заражению болезни, ослабляющие иммунитет.
К факторам, повышающим риск инфицирования аспергиллезом, относят:
- длительную и тяжелую нейтропению (которая может быть следствием высоких доз системных кортикостероидных препаратов, цитостатической химиотерапии);
- пересадку гемопоэтических стволовых клеток и трансплантацию органов;
- длительный агранулоцитоз при лейкозах;
- апластическую анемию;
- ВИЧ и СПИД;
- сахарный диабет;
- хроническую гранулематозную болезнь;
- алкоголизм с нарушением функции печени;
- ожоговые раны, оперативные вмешательства, травмы;
- злокачественные новообразования;
- интенсивную и длительную антибиотикотерапию и др..
При инфицировании в организме запускаются защитные механизмы и в результате происходит выработка специфических антител, чье действие направлено на обезвреживание и гибель возбудителя. В силу особенностей Aspergillus fumigatus устранить патоген за счет собственных ресурсов организму не удается, поэтому чаще всего требуется серьезное и длительное лечение.
Антитела IgG могут быть обнаружены уже в раннюю фазу заражения. Они присутствуют у человека значительно дольше, чем антитела других классов (IgА и IgЕ), и могут выявляться в сыворотке через 12 месяцев и более после первого контакта с антигенами возбудителя. Для острого периода характерны нарастающие или высокие титры антител IgG. При хронических формах заболевания IgG могут обнаруживаться в течение более длительного периода.
Для уверенной постановки диагноза при поражениях бронхов и легких необходимо учитывать:
- длительное течение болезни,
- образование характерных инфильтратов с последующим распадом (аспергиллема легких представляет собой соединение переплетенных нитей гриба, покрытых фибрином, слизью и клеточными элементами),
- характер мокроты (возможно кровохарканье, плотная мокрота зеленовато-коричневого или серого цвета),
- лейкоцитоз и эозинофилию.
Подтверждением диагноза служит выявление самого возбудителя из различных биоматериалов (из мокроты, материала, взятого из бронхов, биоптатов пораженных органов).
Покавзания для назначения данного исследования:
- диагностика аспергиллеза;
- оценка эффективности лечения аспергиллеза;
- при поражениях верхних и нижних дыхательных путей, не поддающихся лечению антибиотиками;
- при острых формах заболеваний верхних и нижних дыхательных путей у пациентов стационаров;
- при хронических бронхитах, трахеобронхитах в стадии обострения;
- при отитах, ларингитах, синуситах, развившихся после хирургических операций ЛОР-органов;
- при подозрении на генерализованную форму инфекции при длительном лечении в стационаре;
- при иммунодефицитных состояниях.
Выявление в крови специфических антител класса IgG, которые вырабатываются в ответ на инфекцию, вызванную грибом рода аспергилл (Aspergillus fumigatus).
Аспергиллез, черная гниль.
Иммуноферментный анализ (ИФА).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Грибы рода Aspergillus вызывают тяжелое заболевание – аспергиллез. При этом локализация патологического процесса может быть весьма разнообразна. В первую очередь аспергилл поражает бронхолегочную систему, это самый распространенный вариант микоза легких.
Аспергиллы продуцируют ферменты (протеолитический, сахаролитический, липолитический и др.) и эндотоксины. Выделение различных типов токсинов (альфа-токсина, глиотоксина и др.) в окружающую среду и в организм человека при прогрессировании заболевания также является характерной чертой Aspergillus fumigatus.
Соединения, синтезируемые аспергиллом (в том числе сериновые и аспарагиновые протеазы, металлопротеиназы, дипептидилпептидазы и фосфолипазы и др.), являются сильными аллергенами. В результате аллергической реакции на них или при развитии инфекционного процесса могут поражаться и другие органы – придаточные пазухи носа, гортань, трахея и бронхи – с возможным распространением инфекции в кожу, в желудочно-кишечный тракт, головной мозг, сердце. Известно, что аспергиллы являются причиной аллергического бронхолегочного аспергиллеза, хронического некротического легочного аспергиллеза, могут вызывать бронхиальную астму, экзогенный аллергический альвеолит.
Заразиться можно, употребив пищу, пораженную аспергиллами, при вдыхании грибковых спор, а также при их попадании на поверхность раны. Способствуют заражению болезни, ослабляющие иммунитет, а также определенная сфера деятельности человека, например работа с голубями, которые являются переносчиком заболевания.
Кроме того, к факторам, повышающим риск инфицирования аспергиллезом, относят:
- длительную и тяжелую нейтропению (которая может быть следствием высоких доз системных кортикостероидных препаратов, цитостатической химиотерапии),
- пересадку гемопоэтических стволовых клеток и трансплантацию органов,
- длительный агранулоцитоз при лейкозах,
- апластическую анемию,
- ВИЧ и СПИД,
- сахарный диабет,
- хроническую гранулематозную болезнь,
- алкоголизм с нарушением функции печени,
- ожоговые раны, оперативные вмешательства, травмы,
- злокачественные новообразования,
- интенсивную и длительную антибиотикотерапию и др.
Самые распространенные из них – это нейтропения и использование кортикостероидов.
При инфицировании в организме запускаются защитные механизмы – иммунный ответ, – и в результате происходит выработка специфических антител, чье действие направлено на обезвреживание и гибель возбудителя. В силу особенностей Aspergillus fumigatus устранить патоген за счет собственных ресурсов организму не удается, поэтому чаще всего требуется серьезное и длительное лечение.
Антитела IgG могут быть обнаружены уже в раннюю фазу заражения. Они присутствуют у человека значительно дольше, чем антитела других классов (IgА и IgЕ), и могут выявляться в сыворотке через 12 месяцев и более после первого контакта с антигенами возбудителя. Для острого периода характерны нарастающие или высокие титры антител IgG. При хронических формах заболевания IgG могут обнаруживаться в течение более длительного периода.
Для уверенной постановки диагноза при поражениях бронхов и легких необходимо учитывать:
- длительное течение болезни,
- образование характерных инфильтратов с последующим распадом (аспергиллема легких представляет собой соединение переплетенных нитей гриба, покрытых фибрином, слизью и клеточными элементами),
- характер мокроты (возможно кровохарканье, плотная мокрота зеленовато-коричневого или серого цвета),
- лейкоцитоз и эозинофилию.
Подтверждением диагноза служит выявление самого возбудителя из различных биоматериалов (из мокроты, материала, взятого из бронхов, биоптатов пораженных органов). По клиническим и рентгенологическим данным аспергиллез дифференцируют с другими микозами (нокардиозом, гистоплазмозом, кандидозом), а также с туберкулезом легких, абсцессами легких, новообразованиями, хроническим бронхитом.
Для чего используется исследование?
- Для диагностики аспергиллеза.
- Чтобы выяснить, был ли пациент заражен аспергиллом в прошлом.
- Для оценки эффективности лечения аспергиллеза.
Когда назначается исследование?
- В комплексе с клиническими и микробиологическими исследованиями при диагностике аспергиллеза.
- При поражениях верхних и нижних дыхательных путей, не поддающихся лечению антибиотиками.
- При острых формах заболеваний верхних и нижних дыхательных путей у пациентов стационаров.
- При хронических бронхитах, трахеобронхитах в стадии обострения.
- При отитах, ларингитах, синуситах, развившихся после хирургических операций на ЛОР-органах.
- При подозрении на генерализованную форму инфекции при длительном лечении в стационаре.
- При иммунодефицитных состояниях.
Что означают результаты?
КП (коэффициент позитивности): 0 - 0,99.
- Отсутствие инфицирования аспергиллом.
- Инфекция Aspergillus fumigatus, которая была в прошлом.
- Ранняя стадия инфекции (первая неделя после инфицирования).
- Текущая инфекция Aspergillus fumigatus.
- Инфекция Aspergillus fumigatus, перенесенная в прошлом.
Что может влиять на результат?
Перекрестная реакция на другого возбудителя или аллерген (например, на продукты, в процессе изготовления которых применялись ферментационные процессы).
Кто назначает исследование?
Врач общей практики, терапевт, пульмонолог, фтизиатр, инфекционист, оториноларинголог.

Аспергиллез - болезнь человека, микоз, вызываемая отдельными видами плесневых грибов рода Aspergillus и проявляющая себя преимущественно вовлечением системы органов дыхания в результате аллергической перестройки или деструктивного инфекционного процесса, при определенных условиях выходящего за рамки этой системы с развитием диссеминации и специфическим поражением других органов.
Аспергиллез - первый по частоте микоз легких. Аспергиллы встречаются повсеместно. Их выделяют из почвы, воздуха и даже серных источников и дистиллированной воды.
Источниками аспергилл являются вентиляционные, душевые системы, старые подушки и книги, кондиционеры, ингаляторы, увлажнители воздуха, строительно-ремонтные работы, почва комнатных растений, пищевые продукты (овощи, орехи, молотый черный перец, чай в пакетиках и пр.), гниющая трава, сено и др. Болезнь часто встречается у мукомолов и у откормщиков голубей, т.к. голуби болеют аспергиллезом чаще других птиц.
Заболевание неконтагиозно и не передается от человека к человеку.
Наиболее уязвимой зоной заражения возбудителями аспергиллеза является респираторный тракт, а легкие и околоносовые пазухи – основными местами поражения. Диссеминация наблюдается в 30% случаев, а кожные поражения развиваются менее чем у 5% больных. Летальность при диссеминированном аспергиллезе достигает 80%. После трансплантации органов инвазивный трахеобронхиальный и легочный аспергиллез развивается почти у каждого пятого пациента и более чем у половины из них заканчивается летально.
Среди инвазивных аспергиллезных инфекций на первое место (90% поражений) следует поставить аспергиллез легких – тяжелое заболевание с первичным поражением легких и, нередко, придаточных пазух носа (у 5-10% больных), гортани, трахеи и бронхов, с возможной диссеминацией в кожу и внутренние органы. В ЦНС распространяется в виде единичных/множественных абсцессов головного мозга, менингита, эпидурального абсцесса или субарахноидального кровотечения; отмечают также миокардит, перикардит, эндокардит, остеомиелит и дискит, перитонит, эзофагит; первичный аспергиллезный гранулематоз лимфоузлов, кожи и уха, эндофтальмит, аспергиллез наружного слухового прохода, мастоидит. Кроме того, аспергиллы могут быть причиной возникновения бронхиальной астмы и аллергического бронхолегочного аспергиллеза, а также способствовать развитию экзогенного аллергического альвеолита, иногда сочетающегося с IgE-зависимой бронхиальной астмой (при работе с гнилым сеном, ячменем и др.).
Аллергический бронхолегочный аспергиллез (АБЛА) – состояние, при котором развивается состояние гиперчувствительности легких, индуцируемое преимущественно A. fumigatus, или хроническое воспалительное заболевание легких у иммунокомпетентных лиц, обусловленное комбинированной аллергической реакцией I, III и IV типов в ответ на постоянную экспозицию антигенов Aspergillus (эндогенную или экзогенную.
Наиболее часто преморбидным фоном для развития аспергиллеза являются:
- применение системных кортикостероидных препаратов в дозе более 5 мг в сутки (при коллагенозах, включая анкилозирующий спондилит, ревматоидный артрит, синдром Рейно), что приводит к дисфункции макрофагов и угнетению Т-лимфоцитов;
- цитостатическая химиотерапия, приводящая к нейтропении в крови (менее 0,5х109) (при онкогематологических заболеваниях, трансплантации органов);
- длительный агранулоцитоз при лейкозах, апластическая анемия, хронический гранулематоз и др.;
- дисфункция гранулоцитов (хроническая гранулематозная болезнь, синдром Чедиак-Хигаши и др.);
- сахарный диабет;
- уменьшение клиренса грибковых спор при заболеваниях легких: хроническая обструктивная болезнь легких, муковисцидоз, бронхоэктазы и кисты легкого, нарушения легочной архитектоники (кистозная гипоплазия легкого, легочный фиброз), туберкулез, саркоидоз, гранулематозные болезни легких, состояния после резекции легкого и др.;
- хронический перитонеальный диализ (с развитием перитонита и последующей диссеминацией в другие органы);
- ожоговые раны, оперативные вмешательства, травмы;
- постановка венозных катетеров (с возможной местной контаминацией кожи), самоклеющихся повязок в области постановки катетеров;
- алкоголизм с нарушением функции печени;
- кахексия и тяжелые хронические заболевания;
- злокачественные новообразования;
- интенсивная и длительная антибиотикотерапия;
- ВИЧ-инфицирование и СПИД;
- сочетание этих факторов.
Обобщая все состояния, при которых определяются и/или играют роль аспергиллы, можно выделить носительство/колонизацию, инвазию и аллергическое состояние, при этом микосенсибилизация и аллергия могут приобретать доминирующий самостоятельный характер. Для пациентов с дефектами иммунной системы аспергиллезное носительство/колонизация очень опасны и легко могут перейти в инвазию и диссеминацию.
Лабораторные исследования
Обязательные
- Микроскопия (мокроты/БАС, биоптата и др.) на наличие аспергилл:
- микроскопия неокрашенных препаратов методом висячей или раздавленной капли.
- микроскопия окрашенных препаратов (гематоксилин-эозином, импрегнация по Гоморри-Грокотту, калькофлуором белым и др.).
- Культуральная диагностика с повторными исследованиями материала (для исключения ложноположительных результатов):
- посев материала на среду Сабуро, Чапека-Докса (аспергиллы редко обнаруживаются в крови, костном мозге и спинномозговой жидкости) – у иммунокомпроментированных лиц выявление культуры аспергилл, вероятнее всего, указывает на инвазивный аспергиллез.
- Серологическая диагностика:
- с определением галактоманнанового антигена A. fumigatus в сыворотке крови, спинномозговой жидкости, моче и др.:
с помощью радиоиммунологического метода (RIA-Radioimmunoassay);
ELISA-метода (Enzyme-Linked Immunosorbent Assay) (истинно положительные результаты определения галактоманнана более вероятны при его высоком титре у взрослых пациентов, а ложноположительные – у детей).
- Определение специфических антител в сыворотке крови:
IgG (при диагностике хронического некротизирующего аспергиллеза, аспергилломы);
IgG, IgE (диагностика АБЛА).
- Метод полимеразной цепной реакции (ПЦР) – для определения фрагментов нуклеиновых кислот аспергилл или продуктов их обмена, например, гликана и маннита (возможно до 25% ложноположительных результатов) (дополнительная диагностика).
| Аспергиллез – заболевание, вызываемое плесневыми грибами рода Aspergillus, поражающее преимущественно органы дыхания – легкие и околоносовые пазухи, а также, в некоторых случаях, и другие органы – кожу, почки, головной мозг, органы зрения. Его считают второй по частоте после кандидомикоза микотической инфекцией [8]. |
| В общем, в большинстве случаев диагноз различных форм аспергиллеза остается предположительным по совокупности признаков. Иногда приходится назначать лечение, особенно тяжелым больным с иммунологическими нарушениями, не обладая убедительными доказательствами в пользу аспергиллеза [7]. |
Лечение. Прежде всего, следует заметить, что большинство плесневых грибов, в том числе и Aspergillus, нечувствительны к флуконазолу.
При бессимптомной аспергилломе показано наблюдение. При развитии или высоком риске осложнений (повторное кровохарканье, легочное кровотечение, инвазивный рост) показано хирургическое удаление аспергилломы.
Однако нужно учесть, что в ряде случаев аспергилломы редуцируются и исчезают без оперативного лечения. В то же время, нередки осложнения и рецидивы после операции.
Для терапии инвазивного аспергиллеза легких (а также аспергилломы), в частности, с целью предоперационной подготовки, в случаях множественных аспергиллом, препаратом выбора является амфотерицин В в дозе 1,0-1,5 мг/кг/сутки внутривенно до стабилизации процесса. Средняя курсовая доза препарата составляет 1,5-2,0 г. Затем назначают итраконазол в дозе 400 мг/сутки на протяжении 2-6 мес [8].
У больных с менее выраженной иммуносупрессией возможна терапия с использованием только итраконазола: по 600 мг/сутки в течение 4 дней, затем по 400 мг/сутки 2-6 мес.
Амфотерицин В обладает рядом серьезных побочных эффектов: часто вызывает озноб и лихорадку, нефротоксичен, гастротоксичен, вызывает появление высыпаний на коже, нарушение ритма сердца и так далее. К тому же эффект препарата при инвазивных формах аспергиллеза не очень высок и составляет 10-40%. Итраконазол лучше переносится, но эффективность тоже невелика.
В последние годы на отечественном фармацевтическом рынке появился новый препарат из группы триазолов: вориконазол, обладающий широким антимикотическим действием, демонстрирующий большую клиническую эффективность по сравнению с итраконазолом и амфотерицином и меньшую токсичность, чем амфотерицин.
Препарат вводится в дозе 6 мг/кг два раза в первые сутки, затем – 4 мг/кг два раза в день на протяжении 7 дней (до 4 нед), а в дальнейшем – перорально по 200 мг два раза в сутки на срок от 4 до 24 нед.
Иная тактика используется для лечения аллергического бронхолегочного аспергиллеза. Купирование и профилактика бронхиальной обструкции, а также эозинофильных инфильтратов проводится с помощью системных кортикостероидов в дозе 0,5 мг/кг/сутки внутрь с последующим снижением до поддерживающей дозы (5-10 мг/сутки) на протяжении 3-6 мес.
Применение итраконазола по 200-400 мг/сутки на период от 1 до 6 мес после купирования синдрома бронхиальной обструкции способно снизить дозу и продолжительность приема кортикостероидов.
Возможно также лечение с использованием амфоглюкамина (амфотерицин В + метилглукамин), кетоконазола, флуцитозина, десенсибилизация аспергиллезными экстрактами [4].
Недавно для лечения инвазивных микозов разрешено использование нового эхинокандина – капсофунгина, выпускаемого во флаконах по 50 мг препарата, который разводится в 0,9% растворе хлорида натрия. В первый день вводится 70 мг один раз в сутки, потом 50 мг один раз в день внутривенно. Препарат может вызывать побочные действия (лихорадка, флебиты, головная боль, тошнота, высыпания на коже, повышение активности печеночных ферментов, иногда анафилаксия), но переносится лучше, чем амфотерицин В. Изучается возможность применения других эхинокандинов: микафунгина, анидулазофунгина [5].
| Бронхолегочный аспергиллез – не особо редкое, но трудно диагностируемое, в силу ряда причин, заболевание, которое часто (главным образом в случае инвазивного процесса), представляет непосредственную угрозу жизни пациента. Назначение адекватной антимикотической терапии позволяет в ряде случаев спасти жизнь больного. |
Выявление микотического компонента в этиологии тяжелой бронхиальной астмы, экзогенного аллергического альвеолита может служить основой для проведения элиминационных мероприятий.
Лечение аллергического бронхолегочного аспергиллеза проводится с использованием кортикостероидов и других противоастматических средств [6]. Однако использование антифунгальной терапии может значительно улучшить прогноз таких больных, хотя ее назначение в острый период, на фоне симптомов тяжелой астмы способно ухудшить течение процесса.
Роль аспергиллов в развитии различных бронхолегочных заболеваний требует дальнейшего изучения.
, MD, Wayne State University School of Medicine
Last full review/revision November 2017 by Sanjay G. Revankar, MD

(См. также Обзор грибковых инфекций (Overview of Fungal Infections) и Практические рекомендации по болезням, спровоцированным грибами рода Aspergillus (Practice Guidelines for Diseases Caused by Aspergillus) Американского общества инфекционистов (Infectious Diseases Society of America)).
Патофизиология
Инвазивные инфекции обычно приобретаются при вдыхании спор или иногда прямым внедрением через поврежденную кожу.
К основным факторам риска аспергиллеза относятся:
Продолжительная нейтропения (обычно >7 дней)
Долгосрочная терапия кортикостероидами в больших дозах
Трансплантация органа (особенно пересадка костного мозга с реакцией "трансплантат против хозяина" [ТПХ])
Наследственные заболевания, связанные с функцией нейтрофила (например, хроническое гранулематозное заболевание)
Грибы рода Aspergillus склонны поражать открытые места, такие как полости в легких, что вызвано предыдущими заболеваниями легких (например, расширение бронхов, опухоль, туберкулез), пазухи или наружные слуховые проходы (отомикоз). Такие инфекции склонны быть локально инвазивными и вызывать деструкцию, хотя иногда происходит системное распространение, особенно у пациентов с ослабленным иммунитетом и нейтропенией или иммуносупрессией на фоне приема кортикостроидов. Тем не менее, аспергиллез является редким среди пациентов с ВИЧ-инфекцией.
A. fumigatus является наиболее распространенной причиной инвазивной легочной болезни; A. flavus чаще всего вызывает инвазивную внелегочную инфекцию, вероятно, потому что у этих пациентов иммунитет ослаблен сильнее, чем у пациентов, зараженных A. fumigatus.

В результате очаговой инфекции, что обычно развивается в легких, иногда формируется аспергиллома, присутствует характерный рост запутанных масс гифов, с эксудатом фибрина и небольшим количеством клеток воспаления, как правило, заключенный в капсулу из волокнистой ткани. Иногда есть локальная инвазия в ткань на периферии полости, но обычно грибы только проживают в пределах полости без заметного локального внедрения.
Иногда встречается хроническая форма инвазивного аспергиллеза, особенно у пациентов, которые длительное время принимают кортикостероиды, и пациентов с хроническим гранулематозным заболеванием, которое характеризуется наследственным дефектом фагоцитов.
Вид Aspergillus может также вызвать эндофтальмит после травмы или операции на глазах, или путем гематогенной диссиминации, и может инфицировать внутрисосудистые и внутрисердечные протезы.
Первичный поверхностный аспергиллез нехарактерен, но может развиться при ожогах; под герметичной повязкой; после травмы роговицы (кератит); или в носовых пазухах, ротовой полости, носу или наружном слуховом проходе.
Аллергический бронхолегочный аспергиллез – это реакция гиперчувствительности на A. fumigatus, которая приводит к воспалению легких, не связанному с грибковой инвазией тканей.
Клинические проявления
Острый инвазивный легочный аспергиллез обычно вызывает кашель, часто с кровохарканьем, плевритической болью в грудной клетке и одышкой. Без лечения инвазивный легочной аспергиллез может привести к быстро прогрессирующей и в конечном счете смертельной дыхательной недостаточности.
Хронический легочной аспергиллез может проявляться умеренными, вялотекущими симптомами, несмотря на выраженное заболевание.
Внелегочный инвазивный аспергиллез возникает у пациентов с тяжелым иммунодефицитом. Он начинается с поражения кожи, синусита или пневмонии и может вовлекать печень, почки, головной мозг и другие ткани; часто приводит к скорой смерти.
Аспергиллез в носовых пазухах может сформировать аспергиллому или вызвать аллергический грибковый синусит или хроническое, медленное инвазивное гранулематозное воспаление с лихорадкой, ринитом и головной болью. У пациентов могут быть некрозы кожи над носом или пазухами, изъязвления нёба и десен, симптомы пещеристого тромбоза пазухи или легочные или диссеминированные поражения.
Клинически аспергиллезные мицетомы протекают бессимптомно, хотя могут вызвать мягкий кашель, а иногда и кровохарканье.
Диагностика
Обычно грибковая культура и гистопатология образцов ткани
Определение антигена галактоманнана в образцах сыворотки и бронхоальвеолярного лаважа
Поскольку вид Aspergillus распространен в окружающей среде, положительные культуры мокроты могут быть связаны с загрязнением или с неинвазивной колонизацией у пациентов с хроническим заболеванием легких; положительные культуры являются существенными показателями главным образом тогда, когда мокрота получена у пациентов с увеличенной восприимчивостью из-за иммуносупрессии или есть сильное подозрение из-за типичных результатов томографии. Наоборот, культуры мокроты пациентов с аспергилломами или инвазивным легочным аспергиллезом часто отрицательны, потому что полости часто огорожены от воздухоносных проходов и потому что инвазивное заболевание прогрессирует главным образом путем внедрения в сосуды и развития инфарктов тканей.
Проводится рентгенографическое обследование грудной клетки; однако КТ грудной клетки – гораздо более чувствительный метод и должна назначаться пациентам с высоким риском (т.е., с нейтропенией). КТ носовых пазух, если есть подозрение на синусит. Подвижный грибок в пределах полостного поражения характерен для обоих, хотя большинство поражений очаговые и твердые. Иногда томография выявляет симптом нимба (туманная тень, окружающая узелок) или образование каверн в пределах некротического поражения. У некоторых пациентов отмечаются диффузные генерализованные легочные инфильтраты.
Для подтверждения диагноза требуются, как правило, посев и гистопатология образца ткани; гистопатология помогает отличить инвазивную инфекцию от колонизации. Образец, как правило, отбирается из легких во время бронхоскопии или чрескожной биопсии и из пазух при передней риноскопии. Поскольку тест-культуры занимают время, и результаты гистологического исследования могут быть ложно-отрицательными, большинство решений по лечению основываются на весомых клинических доказательствах. При аспергилезном эндокардите от большого разрастания часто отсоединяются заметных размеров эмболы, которые могут закупорить кровеносные сосуды и обеспечить образцы для диагноза.
Обнаружение антигенов, таких как галактоманнан, может быть специфичным, но в сыворотке оно часто не является достаточно чувствительным, чтобы идентифицировать большинство случаев на их ранних стадиях. При инвазивном легочном аспергиллезе тест на галактоманнан в образцах бронхоальвеолярного лаважа значительно чувствительней, чем в сыворотке, и часто является единственным вариантом для пациентов с тромбоцитопенией, которым биопсия противопоказана. Гемокультуры почти всегда отрицательны, даже в редких случаях эндокардита.

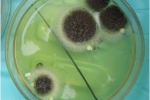
Эта публикация переработана автором оригинальной статьи, чтобы пояснить пациентам, что же такое аспергиллезная инфекция легких. Использован собственный опыт ведения более 100 пациентов с аспергиллезом в условиях стационара НИИ пульмонологии.
В этой статье не будут представлены тяжелые формы аспергиллезной инфекции, которая встречается у пациентов с иммунодефицитом или после трансплантации органов. Мы затронем аллергические, не инвазивные формы аспергиллёзной инфекции – это АБЛА, бронхиальную астму с гиперчувствительностью к аспергиллам.
Аспергиллы – это плесневые грибы, свободно проживающие рядом с нами. Они необходимая часть биосферы. Плесневые грибы распространены повсеместно. И неизбежно при вдыхании воздуха человек может контактировать со спорами грибов. Не все из них могут нанести вред человеку. Плесневые грибы Aspergillus в основном населяют верхний слой почвы, где есть перегной. Так же они встречаются в домах людей — старый пол, обои, протекающие краны в ванной, теплицы и т.п. Но не все люди даже при контакте с грибами могут заболеть. Для неблагоприятного развития ситуации, прежде всего у человека, должен быть иммунологический дефект — снижена защита или имеется аллергическая реакция на плесневые грибы (например, при длительном контакте с плесенью). И количество плесневых спор попавших в дыхательные пути человека должно быть значительным.
Как развивается АБЛА?
Впервые аллергический бронхолегочный аспергиллез (АБЛА) был описан в 1952 г. Термин АБЛА стал широко известен среди пульмонологов и аллергологов. Это заболевание не всегда четко диагностируется или пропускается вовсе. В эпоху отсутствия современной иммунологии, КТ диагностики легких этот факт был объясним. По моим наблюдениям невысокая диагностика АБЛА связана с тем, что заболевание считалось редко встречаемым. При этом бронхолёгочный аспергиллез включает в себя ряд схожих симптомов и проявлений, характерных для других болезней.
АБЛА возникает при колонизации плесневыми грибами аспергиллами (A. fumigatus) дыхательных путей с обязательной комбинированной аллергической реакцией организма. Это не просто аллергическая реакция, которая выражается в аллергическом насморке, чихании или даже атопической астме. Это сложный воспалительный процесс, приводящий к мощному выбросу медиаторов воспаления, эозинофильному воспалению и повреждению тканей легкого.
Колонизация гриба становится возможной из-за повреждения стенок бронха, снижению иммунной защиты. Это позволяет плесневому грибу активно размножаться. При прорастании грибов, по аналогии с обычными грибами в лесу, из спор образуются т.н. гифы (или если угодно аналог грибницы). Прорастая, гифы разрушают стенки бронхов, защитные и эвакуаторные способности бронхов резко снижаются, нарушается отхаркивание мокроты, создаются условия для размножения грибов. Все процессы вместе еще больше снижают защитные возможности иммунитета пациента. В норме макрофагам человека удается быстро справиться и удалить из организма споры грибов.
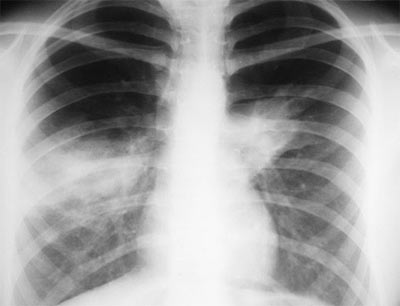
На фото рентгенография легких у пациента с АБЛА.
Сочетание бронхиальной астмы (синдром бронхиальной обструкции) плюс выявление специфических антител к грибам рода аспергиллюс, с большой достоверностью указывают на наличие у пациента АБЛА. Проведение накожных аллерго-проб к плесневым грибам Aspergillus помогает подтвердить диагноз.
Можно выделить несколько ситуаций у пациента, требующих исключения диагноза АБЛА:
- Устойчивая к лечению бронхиальная астма или тяжелая гормонозависимая БА.;
- Эозинофильные инфильтраты в легких;
- Сочетание бронхиальной астмы с инфильтратами в легких и/или с бронхоэктазами.
Бронхиальная астма с гиперчувствительностью к аспергиллам
Бронхиальная астма с гиперчувствительностью к аспергиллам (БА)- это обычная бронхиальная астма, которая обостряется при контакте с аллергенами – плесневыми грибами. При этом у пациента отсутствуют легочные эозинофильные инфильтраты, отсутствует лихорадка, высокие значения эозинофилов и антител.
Для лечения грибковой БА мы используем стандарты по лечению бронхиальной астмы, которые освещены отдельно на нашем сайте. Противогрибковой терапии не применяют.
Можно ли вылечить аспергиллез?
Да, своевременно поставленный диагноз и назначенное лечение всегда дает положительный результат.
Комбинации современных противогрибковых средств, ингаляционно или системно, позволяют эффективно сражаться с грибковой инфекцией в легких. Грамотно подобранная терапия противовоспалительными средствами, позволить контролировать обструктивный синдром у пациентов с АБЛА.
Читайте также:


