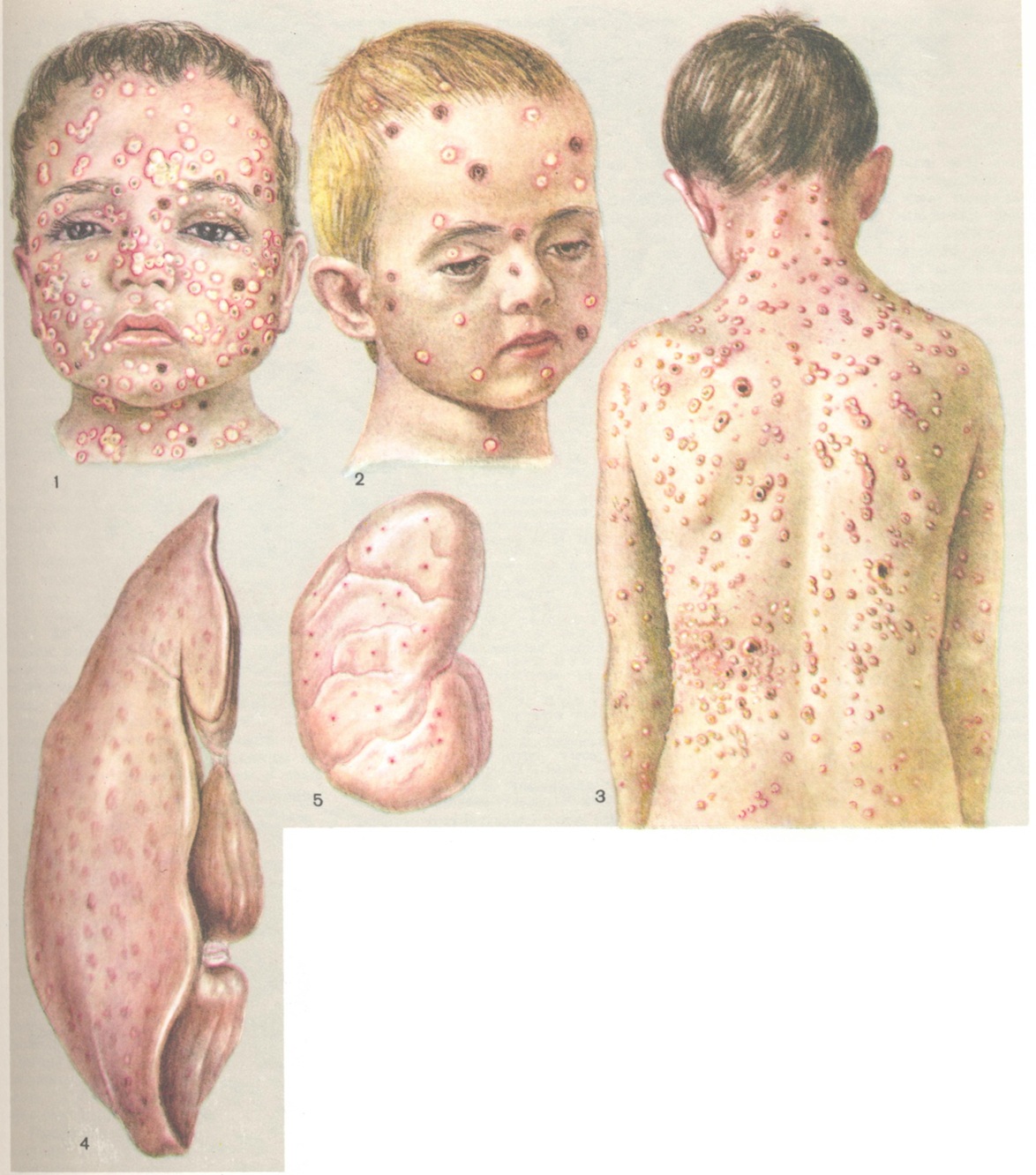
Рис. 1—3. Полиморфный характер сыпи при ветряной оспе.
Рис. 4 и 5. Печень и почка ребёнка, погибшего от ветряной оспы: под капсулой печени и в коре почки — многочисленные очажки некроза и кровоизлияния.
Обилие сыпи и тяжесть общих проявлений при Ветряная оспа варьируют. Наряду с рудиментарной формой, проявляющейся высыпанием единичных папул и везикул при отсутствии лихорадки, встречаются (чаще у взрослых) тяжёлые формы с очень обильным высыпанием, гипертермией и выраженными симптомами интоксикации.
Большую редкость представляют случаи специфических варицеллезных поражений внутренних органов (мелкие очажки некроза): лёгких, печени, селезёнки, почек и другие Такая генерализованная Ветряная оспа встречается у резко ослабленных субъектов, иногда после предшествовавшей длительной гормональной терапии и применения иммунодепрессантов.
Ещё реже встречаются такие злокачественные формы Ветряная оспа, как гангренозная и геморрагическая. При гангренозной форме, возникающей у истощённых больных детей, особенно в условиях плохого ухода, в результате присоединения вторичной инфекции, на месте пузырьков образуются некротические струпы, при отпадении которых обнажаются глубокие язвы с грязным некротическим дном и крутыми или подрытыми краями; течение длительное, нередки гнойно-септические осложнения.
Геморрагическая форма встречается также у резко ослабленных детей. По наблюдениям ряда авторов, эта форма нередко развивается у детей, получавших кортикостероиды до заражения или в инкубационном периоде. На 2—3-й день высыпания содержимое везикул принимает геморрагический характер; появляются кровоизлияния в кожу и слизистые оболочки, носовые кровотечения, кровавая рвота. Эти три формы заболевания могут привести к летальному исходу.
Осложнения при Ветряная оспа редки. При появлении везикулезной сыпи на слизистой оболочке гортани развивается картина ларингита, иногда с явлениями стеноза дыхательных путей (ветряночный круп). В результате присоединения вторичной инфекции могут возникнуть буллезная стрептодермия (varicella bullosa), абсцессы, флегмона, рожа, стоматит, отит, лимфаденит, пневмония, сепсис и очень редко артрит, гломерулонефрит, миокардит, энцефалит, энцефаломиелит. Первичная пневмония возникает в первые дни болезни обычно при наличии обильного кожного высыпания. Присоединяется вторичная бактериальная инфекция. Общее состояние тяжёлое, температура высокая; одышка, цианоз, кашель, иногда с кровавой мокротой. Рентгенологически в лёгких обнаруживаются множественные очажки. При заболевании Ветряная оспа женщин в конце беременности возможны преждевременные роды и мертворождение; у мертворождённых обнаруживаются мелкие очажки некроза во внутренних органах. Достоверных указаний на роль Ветряная оспа в развитии эмбриопатий не. опубликовано.
Обычно диагноз не представляет затруднений. Трудности возникают при подозрении на натуральную оспу. Начальный период при натуральной оспе сопровождается значительным повышением температуры и сильными болями в крестце; в отличие от Ветряная оспа, высыпание сопровождается снижением, а не подъёмом температуры. Элементы сыпи при натуральной оспе имеют значительную плотность и расположены в толще кожи на инфильтрированном основании; оспины многокамерные, не спадаются при проколе, имеют пупковидное вдавление. На том или ином ограниченном участке кожи все элементы, в отличие от Ветряная оспа, находятся в одной стадии развития (мономорфизм). Большое значение для дифференциальной диагностики имеют данные эпидемиологический анамнеза и лабораторных исследований.
Импетиго отличается от Ветряная оспа преимущественной локализацией на лице, руках, дряблостью пузырьков с быстрым нарушением их целости и последующим образованием гнойных корок.
При строфулюсе, в отличие от Ветряная оспа, элементы сыпи имеют большую плотность, локализуются главным образом на пояснице, ягодицах, разгибательной поверхности конечностей и сопровождаются сильным зудом; повышения температуры не наблюдается. Течение длительное.
Со скарлатиной Ветряная оспа может быть смешана в случае высыпания продромальной скарлатиноподобной сыпи. Обычно возникает мысль об одновременном развитии той и другой болезни. Скарлатина может быть исключена при отсутствии ангины, типичных изменений языка и бледности носогубного треугольника. В ряде случаев для уточнения диагноза необходимо наблюдение в течение 1 — 2 дней.
В лабораторной диагностике используют морфологические и серологические методы, а также выделение возбудителя. Морфологические, методы включают выявление вируса (тельца Арагана) в окрашенных (напр., серебрением по Морозову) мазках везикулезной жидкости при световой микроскопии. Значительно более эффективным является использование для этой же цели электронной микроскопии. В этом случае выявление вирионов с характерной для вирусов группы герпеса морфологией в сочетании с клиническими и другими данными позволяет подтвердить диагноз Ветряная оспа и исключить заболевания, вызванные вирусами оспенной группы. Основным серологическим методом является реакция связывания комплемента (смотри), которую используют как для выявления ветряночного антигена (при наличии сыворотки реконвалесцентов Ветряная оспа, опоясывающего лишая или гипериммунной сыворотки животных), так и специфических антител, появ¬ляющихся в сыворотке больного на — 5-й день после высыпания. Изоляция возбудителя Ветряная оспа (из кожных поражений больных или органов погибших) осуществляется в клеточных культурах (наиболее чувствительной является культура клеток щитовидной железы человека). Обнаружение вируса в клеточных культурах возможно также с помощью метода флюоресцирующих антител (смотри Иммунофлюоресценция).
При Ветряная оспа, протекающей без осложнений, необходимым является лишь гигиенических содержание больного, предупреждение вторичной инфекции. Рекомендуются ванны со слабым раствором перманганата калия, соблюдение чистоты рук больного. Для ускорения подсыхания везикулы смазывают 1—2% раствором перманганата калия, 1% спиртовым раствором бриллиантового зелёного, применяют индифферентные мази. Полость рта следует периодически прополаскивать слабым дезинфицирующим раствором.
При развитии гнойных осложнений применяют антибиотики. У ослабленных больных при затянувшейся вялой репарации проводят стимулирующую терапию: вливание плазмы, гамма-глобулина, крови и прочее. Лечение неврологических осложнений (энцефалитов, менингоэнцефалитов) и пневмонии проводится по общим правилам лечения этих заболеваний. Вопрос о применении гормональной терапии различными авторами решается противоречиво. Специальные наблюдения [Коттова, Брадачова (A. Kottova, M. Bradacova), 1964] показали, что кортикоиды являются ценным дополнением к терапевтическому комплексу, используемому при менингоэнцефалитах.
Ветряная оспа, как правило, заканчивается полным выздоровлением. Смертельные исходы исключительно редки — 0,01—0,05% [Тиззер (Е. Tyzzer], обусловлены, как правило, присоединившейся вторичной, септической инфекцией; реже наблюдаются при Ветряная оспа с генерализацией. Описаны случаи смерти от Ветряная оспа у больных острым лейкозом, леченных гормонами и цитостатиками. Ветряная оспа ухудшает течение многих инфекционных болезней (коклюша, скарлатины, гриппа и другие), способствуя развитию осложнений; она может активизировать хронически протекающие инфекции (дизентерию, туберкулёз).
При обнаружении случая заболевания больной Ветряная оспа подлежит изоляции (в домашних условиях); изоляция прекращается спустя 5 дней с момента последнего высыпания. В условиях больничного отделения больной изолируется в боксе. Ранняя изоляция первого больного может оказаться эффективной в эпидемиологический отношении. После изоляции больного производится проветривание помещения. Дезинфекция излишня.
Детей ясельного возраста (до 3 лет), бывших в контакте с больным Ветряная оспа и не болевших ранее этой инфекцией, изолируют с 10-го до 21-го дня, считая с момента контакта. С целью серопрофилактики детям, контактировавшим с больным, рекомендовано внутримышечное введение гамма-глобулина (3—6 миллилитров). По отзывам ряда клиницистов, этот метод снижает заболеваемость и смягчает течение болезни в случаях, если она все же развивается. Имеются указания на успешное применение живой вакцины из аттенуированного (ослабленного) штамма вируса Ветряная оспа (В. И. Иовлев с соавторами).
Ивановская Т.Е.; Маренникова С.С.; Носов C.Д.
- ЖАНРЫ 360
- АВТОРЫ 259 170
- КНИГИ 595 934
- СЕРИИ 22 306
- ПОЛЬЗОВАТЕЛИ 557 813
Врожденная слизисто-кожная форма характеризуется везикулярной сыпью по всему телу, на лице и конечностях, даже на ладонях и подошвах, постоянно подсыпающей в течение 2-3 нед или 1/2 мес. Могут поражаться слизистая оболочка полости рта, носа, глотки, гортани, трахеи, конъюнктива глаз, наблюдаются кератоконъюнктивит, регионарный лимфаденит. Прогноз благоприятный, однако возможны случаи с присоединением генерализации процесса и летальным исходом.
Ветряная оспа – varicella (уменьшительное от variola – натуральная оспа) – острое инфекционное заболевание детей, характеризующееся пятнистовезикулярной сыпью на коже и слизистых оболочках. Болеют дети преимущественно дошкольного и раннего школьного возраста. До 2 мес жизни и после 10 лет заболевание встречается редко.
Этиология и патогенез.
Возбудителем является ДНК-содержагций вирус, относящийся к группе вирусов герпеса (поксвирус). Элементарные тельца (тельца Араго) имеют коккоподобный вид, размеры 160-120 нм. В культуре ткани и в клетках человека образуются внутриядерные, эозинофильные и базофильные включения. Вирус ветряной оспы идентичен возбудителю опоясывающего лишая, поскольку наблюдаются перекрестное заражение и иммунизация. Источник заражения – больной человек, передача осуществляется воздушно-капельным путем. В редких случаях встречается трансплацентарная передача с развитием поздней фетопатии или врожденной ветряной оспы.
Вирус попадает в дыхательные пути, проникает в кровяное русло, где в период инкубации размножается. В силу эктодермотропности вирус сосредотачивается в эпидермисе кожи, а также в эпителии слизистых оболочек. Заболевание протекает легко, длится 2-3 нед, летальность не превышает 0,01-0,05%. Однако при фетальной врожденной и ветряной оспе недоношенных детей, детей с врожденными иммунодефицитными состояниями, наконец, у детей даже старшего школьного возраста с приобретенными иммунодефицитными состояниями, например при заражении вирусом иммунодефицита человека, лейкозе, злокачественных опухолях и др., ветряная оспа может приобрести характер тяжелого страдания с генерализованными поражениями внутренних органов и смертельным исходом.
Макроскопические изменения кожи начинаются с появления красноватых, слегка приподнятых зудящих пятнышек, в центре которых быстро формируется везикула с прозрачным содержимым. Когда везикула подсыхает, центр ее западает и покрывается буроватой или черноватой корочкой. Везикулы располагаются преимущественно на туловище и волосистой части головы, на лице и конечностях число их скудное. Типично наличие элементов различной давности, что создает пестроту кожных высыпаний. В 40% случаев наблюдаются высыпания на слизистой оболочке рта и гортани. Здесь в силу мацерации образуются эрозии.
Микроскопически процесс образования везикул кожи начинается с баллонной дистрофии шиповатого слоя эпидермиса, здесь же наблюдается возникновение гигантских многоядерных клеток.
Гибель эпидермиса приводит к формированию мелких полостей, которые, сливаясь, образуют везикулы, заполненные серозной жидкостью. Дно везикулы представлено герминативным слоем эпидермиса, крыша – приподнятым роговым слоем (рис. 313). В дерме наблюдаются отек, умеренная гиперемия. Эрозии слизистых оболочек представляют собой дефект эпителия, соединительная ткань слизистой и подслизистой оболочек отечна, сосуды полнокровны, могут наблюдаться экстравазаты и скудные периваскулярные лимфогистиоцитарные инфильтраты. При ветряной оспе с генерализованными поражениями внутренних органов очаги некроза и эрозии наблюдаются в легких, печени, почках, селезенке, поджелудочной железе, надпочечниках, в слизистой оболочке пищеварительного, дыхательного и мочеполового трактов. Макроскопически очаги поражения представляют собой мелкие округлые фокусы серовато-желтоватого цвета, окруженные черновато-красным венчиком, просвечивающиеся под капсулой печени, под плеврой легкого и обнаруживающиеся на разрезе – в паренхиме органа. Микроскопически эти фокусы представлены очажками коагуляционного некроза с весьма скудной перифокальной клеточной реакцией, часто окружены зоной кровоизлияний. Вирусные включения обнаруживаются по периферии очагов некроза и в области кожных везикул в клетках с явлениями баллонной дистрофии.
Осложнения представлены вторичным инфицированием кожных высыпаний, чаще стафилококком. У маленьких детей легко может развиться стафилококковый сепсис.
Смертельный исход зависит от присоединившегося стафилококкового сепсиса или в редких случаях от генерализованных поражений внутренних органов.
Цитомегалия (от греч. cytos – клетка, megalos – большой) – вирусная инфекция с преимущественным поражением как паренхимы, так и стромы слюнных желез, при которой в тканях образуются гигантские клетки с характерным внутриядерным включением. Чаще болеют дети моложе 2 лет, у взрослых инфекция протекает латентно.
Этиология и патогенез.
Возбудителем является ДНК-содержащий вирус, относящийся к группе вирусов герпеса. В культуре ткани человеческих фибро-бластов вирус образует типичные внутриядерные включения, он может быть вы-делен от больного человека из слюны, мочи, грудного молока, вагинального секрета, спермы, желчи, ликвора и свежей крови. Большинство взрослых имеют в крови антитела против вируса цитомегалии. Диагноз при жизни может быть подтвержден обнаружением цитомегалических клеток в осадке мочи, слюны, ликворе или с помощью серологических реакций. Патогенез точно не установлен. Вирус фиксируется в слюнных железах, чаще в околоушной, где он длительное время может существовать в вице латентной инфекции. При снижении иммунной реактивности или у детей раннего возраста возникают виремия и гематогенная генерализация с поражением многих органов, которая проявляется развитием васкулитов и характерными цитомегалическими изменениями эндотелия.
Течение и исход болезни всецело зависят от состояния организма заболев-шего. У новорожденных, недоношенных и грудных детей наблюдаются тяжелые генерализованные формы. У детей старше 2 лет генерализованные формы отмечаются только при наличии другого тяжелого заболевания (лейкоз, злокачественная опухоль, сепсис, иммунодефицитные врожденные и приобретенные заболевания). Доказана трансплацентарная передача вируса с развитием эмбриопатии, тяжелой фетопатии у мертворожденных и генерализованной инфекции у новорожденных. В плаценте иногда обнаруживаются цитомегалические изменения.
Вирус вызывает увеличение размеров клетки до 30-40 мкм и образует округлое плотное крупное внутриядерное включение, сначала эозинофильное, а затем базофильное. Включение окружено зоной просветления, ядерная оболочка резко очерчена из-за распределения на ней глыбок хроматина и остатков ядрышка. Все вместе создает картину, напоминающую глаз совы.
Различают локализованную и генерализованную формы болезни. При локализованной форме в слюнных железах обнаруживаются цитомегалические изменения в эпителии протоков и ацинусов и лимфогистиоцитарная инфильтрация с последующим склерозом. Чаще поражаются околоушные слюнные железы. При генерализованной форме такой же процесс наблюдается во многих орга-нах- в легких, почках (рис. 314), печени, кишечнике, поджелудочной железе, надпочечииках, тимусе и др. Кроме того, у ослабленных и новорожденных детей в органах могут быть кровоизлияния и некрозы.
Врожденная генерализованная форма, кроме поражений внутренних органов, характеризуется, как правило, вовлечением в процесс головного мозга, геморрагической сыпью иа коже, гемолитической анемией, тромбоцитопеиией, желтухой.
Наблюдается энцефалит с образованием цитомегалических клеток, периваскуляриых инфильтратов и очагов кальцииоза в субэпеидимальиых зонах. Очаги кальцииоза имеют вид беловато-желтых плотных участков, изменения завершаются гидроцефалией. Заболевание через несколько дией или недель приводит к смерти.
ВЕТРЯНАЯ ОСПА (varicella) — острое инфекционное заболевание, сопровождающееся повышением температуры тела и папуло-везикулезной сыпью на коже и слизистых оболочках. Чаще поражает детей в возрасте до 10 лет.
Содержание
Этиология
![]()
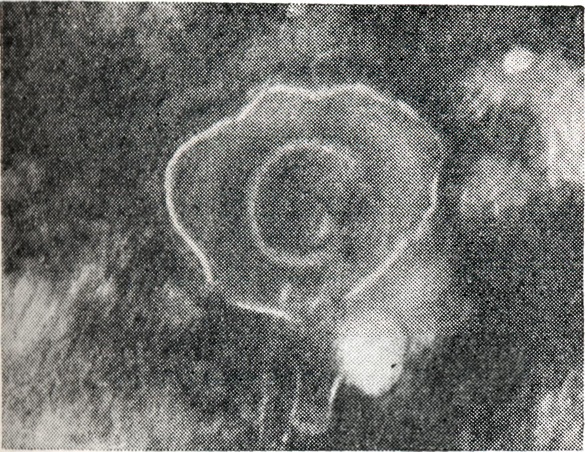
Возбудитель Ветряной оспы — ДНК-содержащий вирус (Varicella-virus). Он принадлежит к группе вирусов герпеса (см. Герпеса вирусы). По свойствам вирус не отличим от возбудителя опоясывающего герпеса (herpes zoster). Вирион вируса В. о. имеет овальную форму и размеры 150—200 нм. Он малоустойчив к внешним воздействиям. Его длительное сохранение возможно лишь в определенных условиях при очень низких температурах (—65° и ниже). Вирус не размножается в куриных зародышах и непатогенен для лабораторных животных. Он размножается и может поддерживаться в пассажах первичных и перевиваемых культурах клеток человека и обезьян (в последних репликация вируса происходит менее интенсивно). Цикл развития вируса происходит в ядре и цитоплазме инфицированных клеток. Накопление его происходит в клеточном субстрате (рис. 1), лишь незначительная часть вируса может быть обнаружена в культуральной среде. Вызываемое им цитопатическое действие — очагового типа с медленным распространением по периферии очагов за счет контактного инфицирования соседних клеток. В пораженных клетках (культур и элементов папуло-везикулезной сыпи больных) формируются эозинофильные внутриядерные включения. Могут образовываться гигантские многоядерные клетки, ядра которых также содержат включения.
Эпидемиология
Источник инфекции — больные В. о. (с 10-го дня инкубационного периода до 5-го дня с момента появления последних элементов сыпи) и иногда — больные опоясывающим герпесом [по Чубковской (I. Czubkowska), 1972, до подсыхания везикул]. Передача инфекции происходит воздушно-капельным путем; описаны случаи внутриутробного заражения. Восприимчивость детей к В. о. очень высокая, исключая первые месяцы жизни. Повторные заболевания исключительно редки. Заболеваемость В. о. в больших городах наблюдается постоянно, время от времени (гл. обр. в зимне-весенние месяцы) давая эпид, подъемы. При возникновении эпид, вспышек в учреждениях для детей раннего возраста (яслях, детских садах и т. д.) поражаются, как правило, все или почти все дети, ранее не болевшие В. о.
Патологическая анатомия
Картина патологического вскрытия умерших от В. о. отличается разнообразием в зависимости от наличия или отсутствия вторичной инфекции. В случае присоединившейся (вследствие кожных расчесов) вторичной инфекции наблюдаются изменения, характерные для септического процесса. Патологоанатомическую картину при вскрытии умерших от генерализованной В. о. описали Шлейссинг (H. Schleussing) в 1927 г. у 2 недоношенных детей, Джонсон (Н. N. Johnson) в 1940 г. у 7-месячного ребенка, В. Н. Верцнер и Т. Е. Ивановская в 1954 г. у ребенка 1 года. В 1960 г. Т. Е. Ивановская, С. Д. Носов с соавт, и в 1963 г. В. Н. Верцнер описали висцеральные поражения при В. о.
В 1944 г. Оппенгеймер (E. Н. Oppenheimer) и в 1947 г. Люккези (Р. F. Lucchesi) с соавт, опубликовали данные вскрытия умерших от врожденной генерализованной В. о., а Уэринг (J. Waring) в 1942 г., Клоди (W. D. Claudy) в 1947 г., Франк (L. Frank) в 1950 г. — от В. о. у взрослых.
![]()
При В. о. поражаются кожные покровы, слизистые оболочки, внутренние органы и головной мозг. Образование ветряночных пузырьков в коже начинается с вакуолизации и дискомплексации шиповидного слоя эпидермиса. Постепенно эпителиальные клетки подвергаются баллонной дистрофии до полной гибели. Характерным является наличие внутриядерных и внутрицитоплазматических эозинофильных включений в измененных клетках эпидермиса. В шиповидном слое наблюдается гиперплазия, приводящая к образованию многоядерных синцитиальных клеточных форм. Последнее особенно выражено при формировании крупных пузырьков. Некрозы клеток эпидермиса и накопление межтканевой жидкости ведут к образованию внутриэпидермальных пузырьков. Дерма отечна, в некоторых случаях в ней наблюдаются кровоизлияния и небольшое увеличение моноцитарных клеток в периваскулярной ткани. Инволюция пузырьков происходит путем резорбции жидкости с образованием сухой корочки. Различные стадии развития и размеры пузырьков обусловливают полиморфизм сыпи, характерный для В. о. (цветн. рис. 1—3). При тяжелой форме В. о. наблюдается образование очень крупных пузырьков, как бы застывших на одной стадии развития. Образование эрозий и язвочек на видимых слизистых оболочках наблюдается и при В. о. без летального исхода. В случаях В. о. с летальным исходом эрозии и язвочки описаны на слизистых оболочках пищеварительного тракта, трахеи, почечных лоханок, мочевого пузыря, уретры, шейки матки. Макроскопически отмечается округлость формы, наличие геморрагического пояса, размеры, соответствующие элементам кожных высыпаний. Микроскопически — значительный отек подслизистого слоя, кровоизлияния и в неосложненных случаях отсутствие воспалительной инфильтрации. На конъюнктиве глаза и слизистой оболочке уретры можно наблюдать образование везикул, предшествующих эрозиям, с баллонной дистрофией эпителия. Из внутренних органов чаще поражаются печень, почки, легкие; реже — селезенка, костный мозг, кора надпочечников, поджелудочная железа, тимус.
![]()
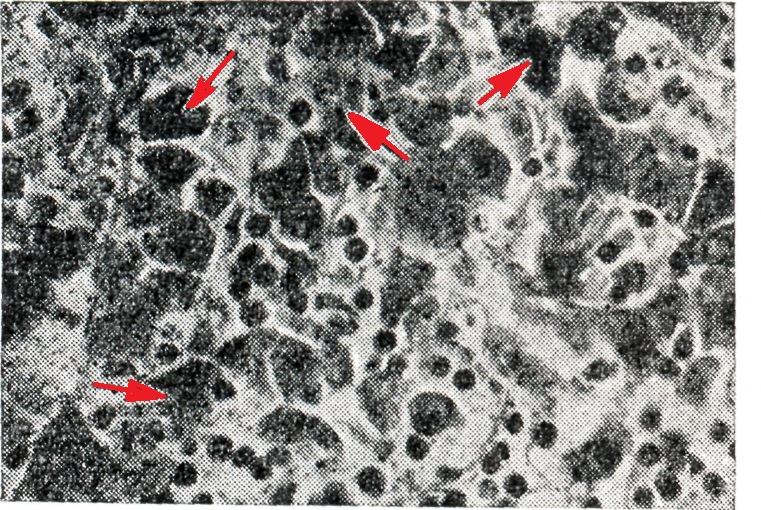
Макроскопически в тканях органов видны многочисленные мелкие некрозы с геморрагическим пояском, соответствующие сыпным элементам кожи; только размеры их более однообразны (цветн. рис. 4 и 5).
![]()
Микроскопически по периферии очагов воспалительная реакция отсутствует. Исключение представляют легкие, где по периферии некрозов наблюдается отек и пневмония катарально-десквамативного типа с наличием в инфильтрате преимущественно мононуклеарных элементов. Определенной топографической локализации некрозы не имеют (напр., в печени они разбросаны как в центре, так и по периферии дольки). В эпителии печени, бронхов, трахеи и в альвеолярном эпителии легких обнаруживаются типичные для В. о. внутриядерные и внутрицитоплазматические включения (Джонсон). У детей, страдающих острым лейкозом, леченных гормонами и 6-меркаптопурином, присоединение В. о. может привести к развитию тяжелого гепатита с дискомплексацией клеток и исходом в острый массивный некроз печени (рис. 2). Описаны энцефалиты у детей старшего возраста и у взрослых. При этом патологоанатомические изменения локализуются в белом веществе, сходны с коревыми и поствакцинальными. Характерны периваскулярная (перивенозная) демиелинизация и циркуляторные нарушения: отек, кровоизлияния, вторичные дистрофические и некробиотические изменения нервной ткани.
Клиническая картина
У значительной части больных высыпание наблюдается и на слизистых оболочках (рта, носоглотки, гортани, половых органов и т. д.), где пузырьки быстро превращаются в поверхностные эрозии с желтовато-серым дном. Высыпание обычно сопровождается подъемом температуры до 38°, реже до более высокого уровня. При тяжелых формах отмечается высокая лихорадка (t° 39— 40°) и выраженная интоксикация. Каждый новый приступ высыпания сопровождается новым подъемом температуры и ухудшением общего состояния: нарушается сон, падает аппетит, появляется раздражительность, капризность. Все эти явления сильнее выражены при обильной сыпи. На 3—5-й день, если не появляются новые высыпания, температура снижается и улучшается общее состояние больного. Со стороны крови в период высыпания наблюдается небольшая лейкопения, нейтропения, относительный лимфоцитоз.
Обилие сыпи и тяжесть общих проявлений при В. о. варьируют. Наряду с рудиментарной формой, проявляющейся высыпанием единичных папул и везикул при отсутствии лихорадки, встречаются (чаще у взрослых) тяжелые формы с очень обильным высыпанием, гипертермией и выраженными симптомами интоксикации.
Большую редкость представляют случаи специфических варицеллезных поражений внутренних органов (мелкие очажки некроза): легких, печени, селезенки, почек и др. Такая генерализованная В. о. встречается у резко ослабленных субъектов, иногда после предшествовавшей длительной гормональной терапии и применения иммунодепрессантов.
Еще реже встречаются такие злокачественные формы В. о., как гангренозная и геморрагическая. При гангренозной форме, возникающей у истощенных больных детей, особенно в условиях плохого ухода, в результате присоединения вторичной инфекции, на месте пузырьков образуются некротические струпы, при отпадении которых обнажаются глубокие язвы с грязным некротическим дном и крутыми или подрытыми краями; течение длительное, нередки гнойно-септические осложнения.
Геморрагическая форма встречается также у резко ослабленных детей. По наблюдениям ряда авторов, эта форма нередко развивается у детей, получавших кортикостероиды до заражения или в инкубационном периоде. На 2—3-й день высыпания содержимое везикул принимает геморрагический характер; появляются кровоизлияния в кожу и слизистые оболочки, носовые кровотечения, кровавая рвота. Эти три формы заболевания могут привести к летальному исходу.
Осложнения при В. о. редки. При появлении везикулезной сыпи на слизистой оболочке гортани развивается картина ларингита, иногда с явлениями стеноза дыхательных путей (ветряночный круп). В результате присоединения вторичной инфекции могут возникнуть буллезная стрептодермия (varicella bullosa), абсцессы, флегмона, рожа, стоматит, отит, лимфаденит, пневмония, сепсис и очень редко артрит, гломерулонефрит, миокардит, энцефалит, энцефаломиелит. Первичная пневмония возникает в первые дни болезни обычно при наличии обильного кожного высыпания. Присоединяется вторичная бактериальная инфекция. Общее состояние тяжелое, температура высокая; одышка, цианоз, кашель, иногда с кровавой мокротой. Рентгенологически в легких обнаруживаются множественные очажки. При заболевании В. о. женщин в конце беременности возможны преждевременные роды и мертворождение; у мертворожденных обнаруживаются мелкие очажки некроза во внутренних органах. Достоверных указаний на роль В. о. в развитии эмбриопатий не опубликовано.
Диагноз и дифференциальный диагноз
Обычно диагноз не представляет затруднений. Трудности возникают при подозрении на натуральную оспу. Начальный период при натуральной оспе сопровождается значительным повышением температуры и сильными болями в крестце; в отличие от В. о., высыпание сопровождается снижением, а не подъемом температуры. Элементы сыпи при натуральной оспе имеют значительную плотность и расположены в толще кожи на инфильтрированном основании; оспины многокамерные, не спадаются при проколе, имеют пупковидное вдавление. На том или ином ограниченном участке кожи все элементы, в отличие от В. о., находятся в одной стадии развития (мономорфизм). Большое значение для дифференциальной диагностики имеют данные эпидемиологического анамнеза и лабораторных исследований.
Импетиго отличается от В. о. преимущественной локализацией на лице, руках, дряблостью пузырьков с быстрым нарушением их целости и последующим образованием гнойных корок.
При строфулюсе, в отличие от В. о., элементы сыпи имеют большую плотность, локализуются гл. обр. на пояснице, ягодицах, разгибательной поверхности конечностей и сопровождаются сильным зудом; повышения температуры не наблюдается. Течение длительное.
Со скарлатиной В. о. может быть смешана в случае высыпания продромальной скарлатиноподобной сыпи. Обычно возникает мысль об одновременном развитии той и другой болезни. Скарлатина может быть исключена при отсутствии ангины, типичных изменений языка и бледности носо-губного треугольника. В ряде случаев для уточнения диагноза необходимо наблюдение в течение 1 — 2 дней.
В лабораторной диагностике используют морфологические и серологические методы, а также выделение возбудителя. Морфол. методы включают выявление вируса (тельца Арагана) в окрашенных (напр., серебрением по Морозову) мазках везикулезной жидкости при световой микроскопии. Значительно более эффективным является использование для этой же цели электронной микроскопии. В этом случае выявление вирионов с характерной для вирусов группы герпеса морфологией в сочетании с клиническими и другими данными позволяет подтвердить диагноз В.о и исключить заболевания, вызванные вирусами оспенной группы. Основным серологическим методом является реакция связывания комплемента (см.), к-рую используют как для выявления ветряночного антигена (при наличии сыворотки реконвалесцентов В. о., опоясывающего лишая или гипериммунной сыворотки животных), так и специфических антител, появляющихся в сыворотке больного на 4—5-й день после высыпания. Изоляция возбудителя В. о. (из кожных поражений больных или органов погибших) осуществляется в клеточных культурах (наиболее чувствительной является культура клеток щитовидной железы человека). Обнаружение вируса в клеточных культурах возможно также с помощью метода флюоресцирующих антител (см. Иммунофлюоресценция).
Лечение
При В. о., протекающей без осложнений, необходимым является лишь гиг. содержание больного, предупреждение вторичной инфекции. Рекомендуются ванны со слабым раствором перманганата калия, соблюдение чистоты рук больного. Для ускорения подсыхания везикулы смазывают 1—2% раствором перманганата калия, 1% спиртовым раствором бриллиантового зеленого, применяют индифферентные мази. Полость рта следует периодически прополаскивать слабым дезинфицирующим раствором.
При развитии гнойных осложнений применяют антибиотики. У ослабленных больных при затянувшейся вялой репарации проводят стимулирующую терапию: вливание плазмы, гамма-глобулина, крови и пр. Лечение неврологических осложнений (энцефалитов, менингоэнцефалитов) и пневмонии проводится по общим правилам лечения этих заболеваний. Вопрос о применении гормональной терапии различными авторами решается противоречиво. Специальные наблюдения [Коттова, Брадачова (A. Kottova, М. Bradacova), 1964] показали, что кортикоиды являются ценным дополнением к терапевтическому комплексу, используемому при менингоэнцефалитах.
Прогноз
В. о., как правило, заканчивается полным выздоровлением. Смертельные исходы исключительно редки — 0,01—0,05% [Тиззер (E. Tyzzer)], обусловлены, как правило, присоединившейся вторичной, септической инфекцией; реже наблюдаются при В. о. с генерализацией. Описаны случаи смерти от В. о. у больных острым лейкозом, леченных гормонами и цитостатиками. В. о. ухудшает течение многих инфекционных болезней (коклюша, скарлатины, гриппа и др.). способствуя развитию осложнений; она может активизировать хронически протекающие инфекции (дизентерию, туберкулез).
Профилактика
При обнаружении случая заболевания больной В. о. подлежит изоляции (в домашних условиях); изоляция прекращается спустя 5 дней с момента последнего высыпания. В условиях больничного отделения больной изолируется в боксе. Ранняя изоляция первого больного может оказаться эффективной в эпидемиол, отношении. После изоляции больного производится проветривание помещения. Дезинфекция излишня.
Детей ясельного возраста (до 3 лет), бывших в контакте с больным В. о. и не болевших ранее этой инфекцией, изолируют с 10-го до 21-го дня, считая с момента контакта. С целью серопрофилактики детям, контактировавшим с больным, рекомендовано внутримышечное введение гамма-глобулина (3—6 мл). По отзывам ряда клиницистов, этот метод снижает заболеваемость и смягчает течение болезни в случаях, если она все же развивается. Имеются указания на успешное применение живой вакцины из аттенуированного (ослабленного) штамма вируса В. о. (В. И. Иовлев с соавт.).
Гурвич Э. Б. Ветряная оспа, Многотомн, руководство по микр., клин, и эпид, инфекц. болезней, под ред. H. Н. Жукова-Вережникова, т. 8, с. 472, М., 1966; Жданов B. М. и Гайдамович С. Я. Вирусология, с. 449, М., 1966, библиогр.; Ивановская Т. Е. Ветряная оспа, Многотомн, руководство по пат. анат., под ред. А. И. Струкова, т. Я, с. 142, М., 1960, библиогр.; Лабораторная диагностика вирусных и риккетсиозных заболеваний, под ред. Э. Леннета и Н. Шмидт, пер. с англ., с. 596, М., 1974; Носов С. Д. Ветряная оспа, Многотомн, руководство по педиат., под ред. Ю. Ф. Домбровской, т. 5, с. 440, М., 1963, библиогр.; Общая и частная эпидемиология, под ред. И. И. Елкина, т. 2, с. 99, М., 1973; Стукс Г. Г. Ветряная оспа, М., 1958, библиогр.; Футер Д. С. Заболевания нервной системы у детей, с. 169, М., 1965; Вrunell Р. А. Varicella-zoster infections in pregnancy, J. Amer. med. Ass., v. 199, p. 315, 1967; Krugman S., Goodrich Ch. H. a. Word R. Primary varicella pneumonia, New Engl. J. Med., v. 257, p. 843, 1957; Meurisse E. Laboratory studies on the varicella-zoster virus, J. med. Microbiol., v. 2, p. 317, 1969.
C. Д. Носов; Т. E. Ивановская (пат. ан.), С. С. Маренникова (этиол.,лаб.диагностика).
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции