Дерматит кератома папиллома появление что способствует
Несмотря на то, что кератомы – это доброкачественные образования, они могут перерождаться в злокачественные, это происходит, когда папиллома находится в воротниковой зоне или на пояснице. Такая локализация способствует постоянному травмированию и натиранию образования, что приводит к воспалительным процессам, а это в свою очередь может провоцировать рак кожи. Поэтому лечить кератомы крайне важно.
Признаки развития патологии
Основными причинами появления кератопапиллом являются:
- заражение папилломавирусом;
- предрасположенность;
- себорея;
- патологии в пищеварительной системе;
- возраст – кожа теряет влагу и восстановительные процессы работают хуже.
После 30-35 лет у людей могут возникать простые кожные папилломы, находясь на открытых участках кожи они подвергаются воздействию ультрафиолета, и постепенно ороговевают и становятся более плотными. Если у человека имеются себорейные процессы и ярко выраженная сухость кожного покрова, то роговой слой начинает разрастаться. Гиперкератоз часто встречается у людей преклонного возраста в связи с тем, что функция сальных желез ухудшается, обменные и гормональные процессы тормозятся.

Вызвать кератопапилломы может и недостаток в организме микроэлементов и витаминов, их появление может быть обусловлено неправильным питанием, если в человек употребляет много жиров животного происхождения, то у него могут возникать себорейные образования.
Виды образований
Есть несколько видов:
- сенильная,
- фолликулярная,
- себорейная,
- роговая,
- солнечная,
- ангиокератома.

У сенильной кератомы поверхность гладкая, склонности к ороговению нет, папиллома нисколько не поднимается над поверхностью кожи. Цвет папилломы может быть различным. Со временем образование разрастается, начинает приподниматься над поверхностью кожи и становится более рыхлой.
Фолликулярная папиллома – это узелки и папул, собранные вместе. Такое образование несколько возвышается над кожей, а в его центре имеется основание. На поверхности этой папилломы может возникать небольшое себорейное шелушение.
Роговая форма представляет собой рог, который возникает из плотного эпителия. Это образование довольно значительно возвышается над кожей, оно плотное и достаточно твердое. Вокруг образования кожа может отекать и краснеть.

Солнечные папилломы – это небольшие бляшки, которые имеют склонность к шелушению. С развитием заболевания чешуйки твердеют и могут отделяться от кожного нароста. Такое образование считается опасным, но бывает, что оно исчезает без лечения.Такую папиллому еще называют старческой. Ангиокератома отличается цветом – он обычно синий или красный. Образование может достигать 1 см и часто встречается у новорожденных.
В чем опасность недуга?
Как таковые сами кератопапилломы никакой опасности для здоровья человека не представляют, они в основном являются косметическим дефектом. Однако их травмирование может приводить к воспалительным процессам и дальнейшим осложнениям. Что касается солнечных папиллом, то они считаются предвестником ракового заболевания, если их своевременно не лечить, то болезнь может прогрессировать. Опасно нарастание кожного рога. В этом случае велик риск перерождения доброкачественного образования в злокачественное.

Методы терапии
Для лечения кератопапиллом специальные препараты не используются. Нарост устраняют хирургическим путем и проводят терапию, направленную на общее укрепление и восстановление организма. Однако, удаление кератопапиллом показано не во всех случаях. Если в папилломе не происходит никаких патологий, а пациенту больше 70 лет, то за образованием просто наблюдают.

Удаляют папилломы если:
- есть видимые причины перерождения образования в злокачественную форму;
- имеется воспаление, которое может провоцировать появление язвы;
- нарост постоянно подвергается травмированию;
- имеется яркий косметический дефект, который вызывает у пациента психологический дискомфорт;
- папилломы сильно разрастаются.
При консервативной терапии рекомендуется принимать витамины и смазывать образования гормональными мазями. Из витаминов лучше принимать витамин С. Гормональные мази снимают воспаление, а клеточные обменные процессы существенно замедляются. Даже если после такой терапии образование не исчезает полностью, то его развитие и рост приостанавливаются.
Радикальное лечение – это удаление папиллом. Современная медицина предлагает несколько видов процедур по удалению кожных образований – лазерное, криодеструкция, электрокоагуляция, радиокоагуляция и хирургической иссечение. Перед любой из этих процедур пациент должен пройти обследование, врач изучает анализы и выясняет нет ли противопоказаний или каких-то патологий в организме, которые бы помешали проведению операции. Если у пациента есть какие-либо противопоказания к одному из методов удаления папилломы, ему будет подобран другой. При условии, что никакая процедура не подходит, врач принимает решение делать хирургическое иссечение под общим наркозом. К такому варианту крайне редко допускают пожилых людей, потому что в преклонном возрасте наркоз получать не рекомендуется.

Для тех, кто предпочитает попробовать избавиться от папиллом народными способами, существует большое количество рецептов. Однако, перед тем как пробовать народные методы надо проконсультироваться с врачом. Некоторые лекарственные травы могут навредить в этом случае, поэтому надо быть крайне острожными в выборе средства. Перед применением лекарственных растений лучше убедиться в том, что у вас не возникнет аллергии.
Народные средства
Хорошо промойте листья алоэ и положите их на 3-4 дня в морозилку, потом разморозьте при комнатной температуре и прикладывайте к образованиям, плотно прикрепив их пластырем или бинтом. Курс лечения – ежедневно в течении 21 дня.

Натрите на терке свежий картофель и нанесите полученную кашицу на папиллому, прикройте кусочком натуральной ткани, а сверху положите пищевую пленку. Оставьте на 30-40 минут, затем смойте. Курс – 14-21 день.
Возьмите 1 часть можжевеловых листьев и 5 частей лавровых, измельчите и хорошо перемешайте. Добавьте 20 капель пихтового масла и 100 г сливочного. Тщательно перемешайте и каждый день смазывайте кератопапилломы.
Зеленые грецкие орехи залить прогретым растительным маслом в соотношении 1 к 6, и сутки выдержать в термосе. После чего настой надо отфильтровать и остудить. Полученный бальзам надо втирать в образования 14 дней.
Профилактические меры
Лучшая профилактика возникновения кератопапиллом – это хороший иммунитет. Употребляйте в пищу продукты, которые богаты витаминами, особенно полезен в этом случае витамин С, избегайте прямых солнечных лучей, больше двигайтесь. Здоровый образ жизни, правильное питание и активное движение поможет вам избежать развития различных заболеваний, в том числе и кожных образований кератопапиллом.
Перхоть характеризуется появлением большого количества рыхлых чешуек на волосистой части кожи головы, при этом они преобладают в затылочно-теменной области. В большинстве случаев она является спутницей себореи, но важным фактором также является наследственная предрасположенность (особенности строения кожи и её секреции). Возникновение перхоти может быть связано с нарушением обменных процессов в организме, и в том числе неправильным уходом за волосами. Иногда ее рассматривают как инфекционную болезнь.
Обновление клеток кожи головы происходит через каждые 28 дней, при этом старые клетки остаются на поверхности кожи мертвыми ороговевшими чешуйками. Как правило, перхоть незаметна, но использование некачественных шампуней, регулярная сушка и укладка волос феном, в том числе стрессы и болезни могут привести к слишком частому обновлению клеток кожи головы и, как следствие, к появлению большого количества перхоти.
Эта Проблема беспокоит как женщин, так и мужчин. По подсчетам специалистов каждый третий человек страдает от этого заболевания. Причинами возникновения перхоти могут быть: неправильный уход за волосами, пересушивание кожи головы, недостаток витаминов А и группы В, нервное перенапряжение, нарушение желудочно-кишечного тракта, психоэмоциональные стрессовые ситуации, заболевания эндокринной системы, а также грибковые заболевания.
Мелкие хлопьевидные чешуйки сухой перхоти распределяются по всей поверхности волосистой части головы либо концентрируются в теменной и лобной областях. Снижается салоотделение, беспокоит кожный зуд, волосы с течением времени становятся сухими, ломкими и начинают усиленно выпадать.
При возникновении перхоти по причине повышенного салоотделения, характерного для себореи, чешуйки пропитываются секретом сальных желез, начинают слоиться и приобретают желтоватый цвет, волосы при этом быстро загрязняются и склеиваются, становятся жирными, часто это сопровождается зудом кожи головы. В данном случае жир закупоривает протоки сальных и потовых желез и раздражающе действует на нервные окончания; этому способствуют и жирные кислоты, образующиеся вследствие разложения и окисления жиров; что в дальнейшем приводит к выпадению волос и их истончению.
Перхоть представляет собой довольно тревожный симптом заболевания волос и разлада в самом организме, поэтому при малейших ее признаках – рекомендуется проконсультироваться у специалиста и незамедлительно начать борьбу с этой напастью.
Чаще всего встречаются случаи жирной (густой или жидкой) себореи. Жирная – обусловлена увеличением секреции сальных желез, что напрямую связано с повышением уровня андрогенов. Как следствие, изменяется состав кожного сала, и это в свою очередь приводит к снижению его стерилизующих свойств, а также созданию благоприятных условий для развития микроорганизмов и поражения кожи. Проявления заболевания более ярко выражены на участках кожи, где сальные железы располагаются в большом количестве: лицо, волосистая часть головы, грудь, спина. При этом кожа принимает серо-желтый цвет, становится блестящей и огрубевшей, увеличивается ее пористость.
При густой форме заболевания волосы становятся грубыми и жесткими. Густая жирная себорея характеризуется уплотнением и снижением эластичности кожи, значительным расширением устьев сальных желез. При жидкой жирной – кожа напоминает апельсиновую корку, из сальных желез в избытке выделяется кожное сало. Волосы на голове будто смазаны маслом, и нередко склеиваются в пряди.
После мытья головы, волосы уже на второй-третий день приобретают неопрятный вид, становятся сальными и нередко склеиваются в жирные пряди. На коже головы образуется перхоть из жирных чешуек, которая легко соскабливается ногтем. Постепенно усиливается выпадение волос, заканчивающееся в течение сравнительно короткого времени (3-5 лет, иногда больше) значительным облысением. Восстановить волосяной покров при этом уже невозможно.
При попытке избавиться от проявлений этого заболевания, больные более часто моют голову, но эти меры не дают желаемого эффекта – волосы довольно быстро становятся сальными. Помимо этого, частое мытье головы провоцирует еще большую функцию кожного сала, и волосы в результате загрязняются еще быстрее. Жирная себорея сопровождается сильным кожным зудом, жирные чешуйки перхоти слипаются, образуя на волосах серо-желтоватые бляшки, опадая с волос на плечи придают одежде неопрятный вид.
Причиной может быть и дрожжевой грибок, поселившийся в сальной железе. Кожный зуд и повышенная сальность кожи, перхоть могут быть результатами его бурной жизнедеятельности.
При сухой форме наблюдается пониженное салоотделение, чешуйки почти полностью покрывают кожу головы и волосы.
При этом заболевании волосы постепенно истончаются, теряют блеск, становятся ломкими, обламываются и расщепляются на концах, начинают усиленно выпадать. На коже головы появляется перхоть в виде легко осыпающихся, сухих беловатых чешуек. Болезнь нередко сопровождается зудом.
Попытки избавиться от подобных явлений более частым мытьем головы не дают желаемого результата, а чаще всего даже ухудшают состояние. Это понятно, так как главным симптомом является сухость кожи. Поэтому все средства, обезжиривающие кожу и волосы приносят только вред.
Такому дерматиту чаще всего подвержены те участки тела, в которых наиболее развиты сальные железы – это в первую очередь волосистая часть кожи головы, естественные складки (носогубные, носощечные, подмышечные, шейные, паховые и заушные), спина и грудь.
К развитию дерматита (экземы) предрасполагает себорея, а также связанные с ней нейроэндокринные расстройства. Известно, что себорейный дерматит в значительной мере обостряется при эмоциональном стрессе. Для заболевания характерны красноватые пятна и бляшки, образованные из эритематозно-шелушащихся пятен со сливными милиарными папулами желтовато-бурого цвета. Эти высыпания способствуют появлению кольцевидных гирляндообразных очертаний, порой причудливой формы.
В тяжелой форме заболевание может привести к эритродермии, вовлекая в патологический процесс кожу туловища и конечностей. В период полового созревания, а также у взрослых пациентов поражаются: волосистая часть головы, лоб, кожа межлопаточной области, реже конечности, заушные складки. На волосистой части головы экзема характеризуется сухостью, отрубевидным шелушением, очагами покраснения кожи, серозно-гнойными или серозно-геморрагическими корками, при удалении которых, обнажается сплошная мокнущая поверхность.
Поражение заушных складок чаще всего способствует проявлению эритемы, отеков, глубоких болезненных трещин в глубине складок, мокнутия и желтых чешуек (либо чешуе-корок). На теле и конечностях наблюдаются желтовато-розовые шелушащиеся пятна, имеющие четкие границы и иногда мелкоузелковые элементы в центре очага поражения. Часто осложняются присоединением вторичной инфекции (остиофолликулит – маленький гнойничок полушаровидной формы, возникающий в волосяном фолликуле и пронизанный в центре волосом, с периферическим эритематозным ободком), а в период полового созревания, а также у пациентов от 18 до 25 лет сочетаются с угревой болезнью.
Заболевание кератоз (или базально-клеточные папилломы) является разновидностью себореи. Это заболевание также называют себорейная кератома, себорейная бородавка или старческая бородавка. Данный кератоз представляет собой доброкачественную опухоль, которая возникает на поверхности эпидермиса и никогда не перерождается в злокачественные опухоли. В подавляющем числе случаем этому заболеванию подвержены мужчины в возрасте старше 30 лет. Заболевание представлено множеством плоских узелков, которые покрыты твердыми чешуйками коричневого цвета.
Данный вид кератоза обусловлен появлением желтоватых пятен на поверхности кожи, особенно часто поражающих туловище и образующихся преимущественно у людей среднего возраста; с течением времени эти пятна медленно темнеют и приобретают вид бородавок.
При лечении первоочередно нужно выявить и устранить причины заболевания. В данном случае необходимо проконсультироваться с врачом-трихологом для выяснения степени тяжести заболевания в вашем случае.
Эффективное лечение себореи и ее разновидностей возможно лишь при комплексном подходе. К примеру, при лечении дерматита общеизвестные народные и гомеопатические средства не помогают в полной мере вылечить недуг. В данном случае необходимо обратиться за консультацией к профессионалам в данной области.

дерматовенеролог / Стаж: 23 года
Дата публикации: 2019-10-21
уролог / Стаж: 27 лет
Кератомы — это группа доброкачественных новообразований кожи, которые появились в результате чрезмерного разрастания кератиноцитов — клеток верхней части кожи (ороговевающего эпидермиса). Кератомы могут локализоваться в любых участках кожного покрова, но наиболее частые места появления — лицо, волосистая часть головы, туловище, тыл кистей и предплечья. Связано это с тем, что в формировании кератом важную роль играет суммарная доза солнечного излучения. Поэтому кератомы встречаются чаще у пожилых людей в местах кожного покрова, наиболее подверженного инсоляции.
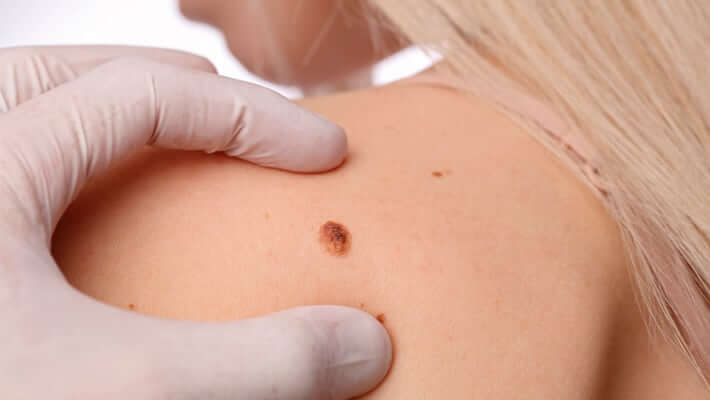
Какие разновидности кератом существуют, как они выглядят?
Существуют следующие разновидности кератом:
Что помогает врачу установить диагноз?
При наличии различных новообразований на коже дерматолог по внешнему виду может заподозрить определенный вид опухоли. Но внешне образования могут быть похожи, все кератомы на поверхности имеют шелушение. Отдифференцировать кератомы между собой и от других новообразований помогает дерматоскопия — неинвазивный метод исследования кожи, при котором осматриваемые структуры в результате 10–20 кратного увеличения имеют характерные признаки. Метод помогает не только правильно установить диагноз, но и вести динамическое наблюдение за новообразованиями с возможностью фотографирования.
Какие методы удаления кератом возможны?
При необходимости выполнения гистологического исследования для исключения злокачественного процесса в коже, а также в спорных случаях возможно 3 метода: хирургический, метод электрокоагуляции и радиоволнового иссечения.
Хирургический метод
Хирургическое удаление выполняется под местным обезболиванием растворами новокаина, лидокаина, ультракаина и др. Новообразование иссекается скальпелем, помещается в раствор формалина и отправляется в лабораторию для патогистологического исследования. Рана либо ушивается специальным шовным материалом, либо коагулируется аппаратом. В случае наложения швов необходима обработка очага 1–2 раза в день рекомендуемым антисептиком (спирт, йод, хлоргексидин), швы рекомендуют снимать на 7–9 дни после вмешательства.
Метод электрокоагуляции
Метод диатермокоагуляции основан на удалении кератомы с помощью аппарата, который генерирует ток высокой частоты. Он работает в двух режимах: резания и коагуляции. Сначала с помощью электрода выполняется иссечение кератомы, затем — коагуляция сосудов раневой поверхности. Кровотечение минимально либо отсутствует, риск вторичного инфицирования минимален. Перед вмешательством проводится местная анестезия. Основное противопоказание для метода — присутствие в организме металлических структур (кардиостимуляторов, металлических пластин в опорно-двигательном аппарате, скоб при вмешательствах на сосудах). Не выполняют удаление кератом данным методом при беременности и лактации, наличии любых аллергических и инфекционных поражений кожи в зоне кератом, лихорадочных состояниях.
Радиоволновой метод
Методика проведения радиоволнового удаления и противопоказания аналогичны методу электрокоагуляции. Разница существует в механизме удаления: используются электромагнитные волны определенной частоты, разрез очень тонкий, кровотечение отсутствует, формирование рубца происходит крайне редко. Радиоволна обладает также бактерицидными свойствами, риски вторичной инфекции минимальны.
Лазерное удаление
Лазерное удаление кератом — бескровный и эффективный способ избавления от новообразований. Может выполняться с местной анестезией и без нее. Удаление происходит благодаря выпариванию жидкой части клеток из патологических структур при воздействии энергии лазерного луча. Кератома удаляется бесконтактным способом, кровотечения не возникает, период заживления быстрый, рубцевание минимально. Гистологическое исследование удаленного материала при лазерной деструкции невозможно. Противопоказания для лазерного удаления кератом: онкозаболевания, сахарный диабет в стадии декомпенсации, эпилепсия, болезни свертывания крови, лихорадочные состояния, герпетические и гнойничковые высыпания в зоне воздействия лазера, свежий загар, беременность и кормление грудью.
Удаление кератом с помощью жидкого азота
Криодеструкция основана на разрушении клеток кератомы под действием низкой температуры жидкого азота (-196°С). Обезболивания данная процедура не требует, длится 10–30 секунд, возможны неприятные ощущения покалывания и жжения в местах охлаждения. Выполнение гистологического исследования при данном методе невозможно. Регресс кератомы происходит не сразу: сначала формируется пузырь в месте охлаждения, который ссыхается в корочку и отторгается вместе с разрушенной кератомой. По времени этот процесс занимает 2–4 недели. Рубцевания этот метод, как правило, не оставляет.
Удаление наружными средствами
Для удаления кератом наружными средствами используют препараты подофиллотоксина, трихлоруксусной кислоты, местные цитостатики (5% фторурациловая мазь), крем имиквимода. Одномоментного удаления кератом при этом способе не происходит, использование этих средств требует строгого соблюдения инструкций к препаратам, недопущения химических ожогов здоровых участков кожи. Возможно неполное удаление патологических тканей при данном методе лечения.
Что важно понимать пациенту при подозрении на наличие кератом?
При подозрении на кератомы пациенту важно для подтверждения диагноза обратиться к дерматологу, желательно выполнить дерматоскопию новообразований, подозрительных на кератомы. При наличии множественных быстро прогрессирующих кератом необходимо провести рекомендуемое врачом обследование для своевременного выявления или исключения онкозаболеваний.
Самолечение может быть опасно. При использовании различных раздражающих наружных средств (таких как суперчистотел, растворы кислот и щелочей и др.) возможно озлокачествление кератом.
Чтобы предупредить прогрессирование кератом и их перерождение в злокачественные формы, необходимы безопасное поведение времени на солнце (использование защитной одежды, не загорать) и применение фотозащитных наружных средств с высоким фактором защиты (SPF 50 и более).
Кератома – это доброкачественное новообразование кожи человека. Образуется вследствие уплотнения и ороговения клеток эпидермиса. Проявляется в виде пятен, узлов, наростов и корок.
Кератому диагностируют преимущественно у пожилых людей 50-65 лет, вне зависимости от половой принадлежности. Бывают случаи самопроизвольного исчезновения креатом.
Виды и симптомы кератомы
- Себорейная кератома – изначально выглядит как желтоватое пятно с диаметром 2-3 см. Постепенно его поверхность начинает уплотняться и покрываться коростами. Кератома увеличивается в размере, на корке появляются трещины, она меняет цвет на черный или коричневый. Располагаются обычно на груди, спине, плечах, волосистой части головы.
- Сенильная кератома (старческий кератоз) – Сначала появляется желтоватое пятно диаметром 2-3 см, потом его поверхность становится плотнее, покрывается сальными коростами, которые легко отделить от кожи. Со временем увеличивается, становится многослойной, может достигать 1,5 см в толщину, на поверхности образуются глубокие трещины. Цвет переходит в коричневый или черный Появляется такая кератома на плечах, груди, волосистой части головы, спине, редко – на шее и лице. Растет медленно, чаще всего образуется группа опухолей, но иногда возникают и одиночные себорейные кератомы. Возникает у людей старше 30 лет, часто воспаляется, но редко переходит в рак.
- Роговая кератома (кожный рог) – проявляется в виде серого или коричневого пятна, которое вскоре начинает покрываться ороговевшими элементами. Формируется выпуклый шелушащийся бугорок. Линейное или коническое образование темного цвета. Возвышается над кожей на несколько миллиметров. Появляется на разных участках тела, может быть разных размеров и форм. Может быть как множественной, так и единичной. Способна перерождаться в рак, поэтому требует незамедлительного лечения.
- Фолликулярная кератома – область кожи принимает розоватый окрас и покрывается мелкими бугорками. Локализуется на щеках, губах, коже носа.
- Ангиокератома – узелки черного, синего или красного цвета диаметром 1-10 мм. Локализуются на коже конечностей, спине, животе, половых органах.
- Солнечная кератома – пораженная заболеванием кожа начинает шелушиться. Формируются бляшки. Локализуется на спине, лице, ступнях и кистях. Это множественные плотные гиперкератозные очаги, покрытые сухими сероватыми чешуйками. Предраковое состояние, поражающее мужчин старше 40 лет, особенно светлокожих. Протекает медленно, постепенно становится плоскоклеточным раком.
Если вы обнаружили у себя кератому, рекомендуется незамедлительно обратиться к специалисту.
Методы диагностики

Обследованием занимается врач-дерматолог, который при необходимости может направить к онкологу.
- Сначала проводится осмотр пациента и делается предположение о виде кератомы, определяется размер, локализация новообразования, примерное количество опухолей.
- Далее назначаются дополнительные методы диагностики, чтобы точно установить диагноз.
- Пожилым людям проводится сравнительная диагностика, чтобы обследовать не только кератому, но и другие кожные образования для сравнения.
- Проводится дерматоскопия – осмотр кератомы дерматоскопом, который обеспечивает многократное увеличение.
При вероятности злокачественной динамики нужна гистология. Для этого иссекается небольшая часть опухоли и направляется в лабораторию на анализ.
Лечение кератомы
Применяются консервативные и оперативные методы лечения кератомы.
Кератомы, вызывающие опасения в связи с возможным переходом в стадию онкологического заболевания, лечатся при помощи цитостатиков и антибиотиков. В случае, если консервативное лечение не дало результата, или если кератома представляет собой серьезный косметический дефект, назначается операция по удалению новообразования.
Оперативное лечение проводится одним из следующих методов:
- удаление кератомы лазером;
- электроэксцизия;
- криодеструкция;
- радиохирургическое удаление кератомы.
Важно! Нельзя самостоятельно удалять кератомы. Их травмирование может привести к серьезным последствиям, в том числе к перерождению в рак.
Удаление кератомы
Единственным показанием к удалению кератомы служит само ее наличие, а особенно в том месте, где она постоянно травмируется или натирается одеждой.
- сахарный диабет;
- беременность и кормление грудью;
- онкология;
- сильный загар на коже;
- раны, раздражения, гнойники в зоне предполагаемого вмешательства.
- Лазерная. Современный метод с минимльным количеством противопоказаний. Кератома удаляется за один сеанс, риск рецидива исключен.
- Криодеструкция – удаление жидким азотом. Процедура проводится без анестезии, потому что дискомфорта почти нет. На кератому наносится жидкий азот, а через неделю она самостоятельно отпадает. На ее месте остается гладкое розовое пятно, которое через месяц исчезает без следа.
- Электрокоагуляция – воздействие на новообразование током высокой частоты. После удаления новообразования остается небольшая рана, которая покрывается корочкой и заживает. Рубцов при правильном уходе не остается.
- Бесконтактный радиоволновой метод с применением радионожа. Основное преимущество – отсутствие повреждения окружающих здоровых тканей и образования рубцов.
- Классическое хирургическое вмешательство. Это скальпельная методика вырезания новообразования под местной анестезией. После процедуры накладывается косметический шов.
- осмотр дерматологом,
- УЗИ кожи,
- цифровую дерматоскопию,
- консультации онколога и хирурга.
Опухоль удаляется посредством небольшого надреза. Швы снимают примерно через семь дней. Процедура амбулаторная, оставаться в стационаре не нужно. После удаления кератомы нужно в первое время регулярно посещать врача для контрольных осмотров.
Профилактика возникновения кератомы
Главным способом избежать появления кератомы является ограничение пребывания под воздействием прямых солнечных лучей. Также рекомендуется пользоваться средствами для защиты от повреждающего воздействия солнца.
Кератомы сами по себе безопасны, потому что имеют доброкачественную природу. Однако они способы перерождаться в рак. Поэтому важно следить за ее состоянием и при признаках внешних изменений срочно обращаться к врачу. Признаки злокачественного перерождения – это:
- быстрый рост кератомы;
- кровоточивость без травмирования;
- зуд.
Советы по уходу за кожей, если у вас есть кератомы:
- следить, чтобы на опухоль ничего не давило, чтобы она не натиралась одеждой;
- не допускать попадания на кожу химических средств, включая бытовую химию, пыльцы и сока ядовитых растений;
- закрывайте кератому от солнца, наносите солнцезащитный крем;
- употребляйте продукты, в которых много витамина Р – это цитрусовые, петрушка, укроп, гречневая крупа, зеленый чай, фиолетовые ягоды, бобовые;
- откажитесь от жареного и канцерогенной пищи.
Читайте также:


