Что противопоказано при красном плоском лишае
Описаны клинические признаки красного плоского лишая, этиология и патогенез заболевания, диагностика и подходы к лечению с использованием гистаминовых Н1-блокаторов и антисеротониновых препаратов и блокаторов катехоламинов, кортикостероидов, витаминотерап
Clinical signs of red flat herpes were described, as well as aetiology and pathogenesis of the disease, diagnostics and approaches to the treatment using histamine H1-blockers and anti-serotonin medications and catecholamine blockers, corticosteroids, vitamin therapy, system treatment and prevention.
.jpg)
Красный плоский лишай (lichen ruber planus), описанный Уилсоном в 1869 г., является хроническим воспалительным заболеванием, которое характеризуется мономорфными высыпаниями папул на коже и видимых слизистых оболочках, чаще на слизистой оболочке рта и красной кайме губ, сопровождающимися зудом различной тяжести. На сегодняшний день это заболевание остается актуальной проблемой, связанной с постоянной частотой его выявления, отсутствием единой патогенетической концепции, а также наличием тяжело протекающих форм и хроническим течением, часто резистентным к проводимой терапии [1, 4, 6, 13]. В общей структуре дерматологической заболеваемости красный плоский лишай (КПЛ) составляет 0,78–2,5%, среди болезней слизистой оболочки рта — 35%. Данное заболевание встречается у всех рас, во всех возрастных группах и у обоих полов, хотя слизистая оболочка чаще поражается у женщин от 40 до 60 лет [1, 19].
Этиология и патогенез. В современной литературе прослеживаются различные теории развития КПЛ, такие как вирусная, неврогенная, наследственная, интоксикационная и иммуноаллергическая [1, 10, 15, 17].
Наиболее пристального внимания в настоящее время заслуживает иммуноаллергическая теория развития данной патологии, основанная, по данным разных авторов, на снижении в крови больного числа Т-клеток и их функциональной активности. Некоторые авторы показывали снижение Т-хелперов и увеличение коэффициента Т-хелперы/Т-супрессоры [11–14].
На слизистой оболочке рта проявления КПЛ связаны с наличием у больных патологии желудочно-кишечного тракта (гастриты, колиты и др.), печени, поджелудочной железы. Также у ряда больных отмечается несомненная связь развития болезни с сосудистой (гипертония) и эндокринной (сахарный диабет) патологией. Определенное значение в развитии заболевания на слизистой оболочке рта имеет травма последней, в том числе обусловленная дентальной патологией: острые края зубов, плохо припасованные съемные пластинчатые протезы из пластмассы, отсутствие зубов и др. [1, 6, 7].
В последнее время все чаще появляются сообщения о развитии красного плоского лишая кожи и слизистой оболочки рта в ответ на действие на организм некоторых химических веществ, включая лекарственные средства. Описаны так называемые лихеноидные реакции у лиц, работа которых связана с проявлением цветной кинопленки, имеющих контакт с парафинилендиамином, принимавших тетрациклин (тетрациклиновый лихен), пара-аминосалициловую кислоту (ПАСК), препараты золота и др. Таким образом, заболевание в отдельных случаях может представлять собой аллергическую реакцию на некоторые лекарственные и химические раздражители.
Клинические проявления КПЛ характеризуются образованием мономорфной сыпи, состоящей из плоских, полигональных, с блестящей поверхностью и с центральным западением папул розовато-фиолетового или малиново-красноватого цвета, диаметром 2–3 мм. На поверхности папул имеется своеобразный блеск с восковидным оттенком, который особенно хорошо заметен при боковом освещении. Папулы, сливаясь, образуют небольшие бляшки, на поверхности которых имеются мелкие чешуйки. При смазывании поверхности папул и в особенности бляшек растительным маслом отмечаются мелкие беловатые точки и переплетающиеся в виде паутины полосы, просвечивающие через роговой слой (симптом Уикхема), это обусловлено неравномерным утолщением зернистого слоя эпидермиса. При разрешении патологических очагов часто остается стойкая гиперпигментация. Дерматоз сопровождается зудом, нередко весьма интенсивным, лишающим больных покоя и сна [1, 7–10, 15, 19].
Локализуется КПЛ на сгибательных поверхностях предплечий, в области лучезапястных суставов, на внутренней поверхности бедер и разгибательной — голеней, а также в паховых и подмышечных областях, слизистой оболочке рта. В патологический процесс обычно не вовлекается кожа лица, волосистой части головы, ладоней и подошв. В области конечностей сыпь может иметь линейное (зониформное) расположение.
Около 25% больных КПЛ имеют только поражения слизистых оболочек (рот, головка полового члена, преддверие влагалища) и не сопровождаются проявлениями на коже. На слизистой оболочке щек образуются серовато-опаловые точечные папулы, группирующиеся в виде колец, сети, кружев, на поверхности языка — плоские, напоминающие очаги лейкоплакии, белесоватые опаловые бляшки с четкими зазубренными краями, на красной кайме губ (чаще нижней) — небольшие фиолетового цвета бляшки, слегка шелушащиеся, имеющие на поверхности серовато-белую сетку [1, 7–10, 15, 19].
Изменение ногтей с выраженной продольной исчерченностью, иногда в виде гребешков, гиперемией ногтевого ложа с очаговым помутнением ногтевых пластинок кистей и стоп отмечается у некоторых больных с КПЛ [1, 15].
Для КПЛ характерна изоморфная реакция на раздражение. Нередко типичные элементы дерматоза располагаются линейно на местах экскориаций (феномен Кебнера). Заболевание протекает длительно, нередко многие месяцы. Отмечены случаи генерализации дерматоза с развитием явлений вторичной эритродермии (lichen ruber planus generalisata) [1, 7–10].
Выявляют несколько атипичных форм красного плоского лишая [2, 3, 17]:
- гипертрофическая, бородавчатая форма (lichen planus hypertro-phicus, seu verrucosus);
- атрофическая и склеротическая формы (lichen planus atrophicus, lichen planus sclerosus);
- пемфигоидная, или пузырчатая, форма (lichen ruber pemphi goides, seu bullosus);
- монилиформный красный лишай (lichen ruber moniliformis);
- остроконечная, перифолликулярная форма (lichen planus acuminatus, sen planopilaris);
- эрозивно-язвенная форма (слизистой оболочки).
Диагноз. При классических проявлениях КПЛ диагностика не представляет трудностей и он устанавливается клинически. В сомнительных случаях может помочь гистологическое исследование, где будет присутствовать типичный мононуклеарный инфильтрат, нарушающий базальную линию кератиноцитов [1, 3].
Клиническую картину КПЛ слизистой оболочки рта дифференцируют с лейкоплакией, красной волчанкой, сифилитическими папулами и другими заболеваниями.
Лейкоплакия в отличие от КПЛ имеет ороговение в виде сплошной бляшки серовато-белого цвета, не имеет рисунчатого характера поражения.
При красной волчанке очаг поражения гиперемирован, инфильтрирован, гиперкератоз имеется только в пределах очага воспаления в виде нежных точек, коротких полосок, иногда по краю очага сливающихся в виде полос и дуг; в центре очага — атрофия, которой не будет при КПЛ.
Папулы при сифилисе обычно более крупные, круглой или овальной формы, поверхность их покрыта серовато-белым налетом, который при травмировании обычно снимается, на поверхности их обнаруживаются бледные трепонемы. Положительные серологические реакции на сифилис [1, 3, 15, 19].
КПЛ зачастую является хроническим, но доброкачественным заболеванием, иногда бессимптомным, не требующим системного лечения. Однако, принимая во внимание частую хронизацию процесса и множество тяжелых и атипичных форм, сложность его патогенеза, успешное лечение возможно лишь при комплексном и индивидуализированном лечении с использованием современных средств и методов [4, 11, 16, 18].
Особенно важно учитывать факторы, которые способствовали появлению болезни. Необходимо устранить факторы риска — бытовые и профессиональные вредности, сопутствующие заболевания, очаги фокальной инфекции. Проводят санацию полости рта, протезирование. Пищевые продукты не должны вызывать раздражение слизистых оболочек рта. Обращается внимание на предшествующее лечение и переносимость лекарственных веществ [11].
В связи с тем, что материальной основой заболевания является иммунное воспаление (реакция гиперчувствительности замедленного типа — ГЗТ), коррекция иммунитета приобретает особое значение и само заболевание хорошо реагирует на иммунодепрессанты. Для прерывания кооперативной связи иммунокомпетентных клеток в качестве базисной терапии назначают глюкокортикостероиды в сочетании с производными 4-аминохинолина (гидроксихлорохин, хлорохин), особенно при распространенных и резистентных формах. Однако препараты, подавляющие иммунные процессы, необходимо применять только при наличии документально подтвержденного висцерального поражения или если эрозивный процесс мешает приему пищи или процессу речи.
При наличии интенсивного зуда, в остром периоде заболевания, показаны гистаминовые Н1-блокаторы и антисеротониновые препараты и блокаторы катехоламинов. Наряду с этим назначают седативные средства и антидепрессанты, способствующие нормализации сна и уменьшению зуда.
Благоприятное влияние на метаболические процессы оказывает витаминотерапия. На пролиферацию и дифференциацию кератиноцитов оказывает влияние витамин А (суточная доза для взрослых — 100 000 МЕ). Ретиноиды — дериваты витамина А (Тигазон, Неотигазон, Этретинат) уменьшают интенсивность воспалительной реакции, влияют на состояние клеточных мембран и нормализуют процессы пролиферации. Ретиноиды эффективны при поражении слизистой оболочки рта и красной каймы губ. В последние годы с успехом применяются аналоги витамина А — каротиноиды, особенно при атипичных формах, в частности эрозивно-язвенной, а также при поражении слизистой рта и половых органов.
Витамин Е (альфа-токоферола ацетат), используемый как антиоксидант и ингибитор системы цитохрома Р450, позволяет при комплексном лечении кортикостероидами снизить суточную дозу и сократить сроки стероидной терапии. Поливитаминный препарат Аевит показан больным при длительном хроническом течении болезни, при веррукозных формах и поражении слизистых оболочек.
При хроническом рецидивирующем течении дерматоза показаны средства, улучшающие кислородное обеспечение тканей.
Наружное лечение аппликациями кортикостероидных мазей, растворами и взбалтываемыми смесями с ментолом, анестезином, лимонной кислотой, антигистаминными средствами назначают при интенсивном зуде. Гипертрофические очаги разрушают путем криодеструкции или электрокоагуляции. Эрозивно-язвенные очаги подлежат местной терапии эпителизирующими средствами, в их числе Солкосерил, облепиховое масло, масло шиповника.
В настоящее время с успехом используется метод комбинированной фототерапии (UVAB, ультрафиолетовое облучение). Данная терапия оказывает влияние на иммунные реакции, повреждая иммунокомпетентные клетки в коже. При этом исчезает поверхностный лимфоцитарный инфильтрат в дерме, нормализуется клеточный состав в эпидермисе.
Из перечисленных средств и методов лишь рациональный их выбор — последовательное этапное (курсовое) применение с учетом индивидуальных особенностей больного, характера течения заболевания — позволяет достичь положительных результатов.
В последнее время все шире используется иммунотропная терапия красного плоского лишая, в том числе с применением экзогенных интерферонов (Реаферон, Интерлок) и интерфероногенов (Неовир, Ридостин).
При подозрении, что болезнь вызвана каким-либо лекарственным препаратом или химическим веществом, его применение следует прекратить. Необходимо тщательное обследование больных для выявления у них внутренних болезней. В первую очередь нужно исследовать желудочно-кишечный тракт, показатели сахара крови, нервно-психическое состояние [1, 11, 15, 19].
В отсутствие симптомов лечение не требуется. Для уменьшения зуда используют противоаллергические средства. Также врач может назначить витамины, успокоительные средства, физиопроцедуры.
Из физиотерапевтических процедур используют электросон, диадинамические токи паравертебрально, индуктотермию поясничной области. Наружно назначают противозудные взбалтываемые взвеси, кортикостероидные мази, 2–5% дегтярно-нафталанные мази. Прогноз для жизни благоприятный.
Как при любом хроническом процессе, КПЛ требует местной и системной терапии [15, 19].
Местно препаратами выбора являются кортикостероиды. Назначают кортикостероиды I и II класса. При веррукозном процессе рекомендуются окклюзионные повязки с кортикостероидами II класса. Используется введение препаратов внутрь очагов, но данный метод следует применять только при очень стойких веррукозных бляшках.
Кортикостероиды эффективны при lichen planopilaris волосистой части головы, однако их следует наносить по периферии бляшки, а не в ее центре. Также препараты бетаметазона в форме пены очень подходят при данной локализации поражения.
Для очагов на слизистой оболочке, особенно если они эрозивные или изъязвлены, назначают пасты или гели с триамцинолоном, который улучшает состояние у 65% таких пациентов через 2 нед. Применение 0,025% флуоцинолона на основе 4% геля гидроксицеллюлозы в комбинации с гелем хлоргексидина и миконазола для противогрибкового эффекта улучшало состояние у 50% пациентов и служило профилактикой кандидоза полости рта.
Можно назначать полоскание полости рта в течение 5 мин с применением одной растворимой таблетки (500 мкг) препарата бетаметазона, изначально предназначенного для системного применения. Однако этот метод полоскания полезен только для очагов, эрозивных de novo, а не для очагов, которые подверглись эрозии вследствие травмы.
Флуоцинонид 0,025% 6 раз в день в течение 2 мес действует активно по сравнению с плацебо и без побочных эффектов. Бетаметазона валерат в форме аэрозоля применяли в течение 2 мес с хорошими результатами у 8 из 11 пациентов. Недавно установили, что 0,05% клобетазола пропионат более эффективен, чем 0,05% флуоцинонид.
Введение кортикостероидов внутрь очага применяли при плоском лишае слизистой оболочки полости рта. Предпочтительным препаратом является триамцинолона ацетонид, его назначают в дозе 5–10 мг/мл еженедельно или 2 раза в неделю в течение 3–4 нед [4, 18, 19].
Местно ретиноиды применяются при поражении полости рта. Фенретинид, например, давал отличные результаты при двукратном ежедневном применении, причем без местных или отдаленных побочных действий. Ретиноевая кислота 0,1%, третиноин 0,025% и 1% гель изотретиноина — все были эффективны, однако менее, чем местное применение триамцинолона или флуцинонида [19].
Циклоспорин А (ЦиА) специфически нацелен на клеточно-опосредуемые реакции гиперчувствительности, и это препарат выбора при КПЛ. Начальная доза обычно составляет 5 мг/кг/сут. Ее снижают до 2 мг/кг/сут так скоро, как это возможно: схем с продолжительностью лечения более 6 мес следует избегать. Еженедельно следует контролировать артериальное давление, ежемесячно — функцию почек. Лучшим показанием для применения ЦиА является тяжелый эрозивный КПЛ.
Системные кортикостероиды могут применяться вместо ЦиА. Можно назначать преднизон в дозе 1 мг/кг/сут (или более низкую дозу). Дозу снижают в течение 1 мес. При отмене препарата может возникнуть эффект рикошета. Типично наблюдаются обычные побочные эффекты кортикостероидов.
При эрозивном КПЛ с хроническим активным гепатитом рекомендуется азатиоприн (50–100 мг/сут). Обычно нормализация уровней трансаминаз сопровождается улучшением очагов в полости рта. Однако если у пациента обнаружены антитела к вирусу гепатита С, следует избегать всех иммуносупрессивных воздействий, поскольку иммуносупрессивные препараты могут способствовать развитию рака печени.
Другие препараты, обладающие полезным действием для регрессии клинического процесса при КПЛ, включают Талидомид, гидроксихлорохин, ретиноиды и левамизол.
Гидроксихлорохин применяется в дозе 200–400 мг/сут в течение нескольких месяцев у пациентов, которые имеют очаги в полости рта. При анализе соотношения риска и пользы необходимо учитывать побочное действие на сетчатку глаза и тщательно его контролировать.
Для системного лечения КПЛ применяются ацитретин (0,25–0,75 мг/кг/сут) и изотретиноин (0,25–0,50 мг/кг/сут). Однако данные препараты нельзя назначать женщинам детородного возраста из-за их хорошо известной тератогенности [19].
При тяжелых формах эрозивного плоского лишая полости рта, которые не реагируют на традиционное лечение, может оказать положительное влияние ПУВА-терапия (PUVA = Psoralens + UltraViolet A). Доза 0,6 мг/кг 8-метоксипсоралена назначается внутрь за 2 ч до облучения длинноволновым ультрафиолетовым светом. В одном исследовании облучение проводилось 12 раз с интервалом 2–3 дня при общей дозе 16,5 Дж/см 2 . В другом исследовании провели 20 сеансов, по 3 в неделю, при общей кумулятивной дозе 35,9 Дж/см 2 . После лечения клинические симптомы и эрозивные очаги исчезли. Побочные эффекты аналогичны наблюдаемым после ПУВА-терапии всего тела [16, 19].
Оценка эффективности лечения. При условии правильно подобранной терапии регресс патологического процесса наступает в течение 1–2 нед, высыпания исчезают через 1–1,5 мес. Клиническое излечение (выздоровление) характеризуется полным исчезновением папул, на месте которых остаются гиперпигментированные или депигментированные пятна. Последние могут оставаться на неопределенное время (от нескольких недель до нескольких месяцев). Эрозивно-язвенная, гипертрофическая и атрофическая формы красного плоского лишая обычно резистентны к терапии, и высыпания сохраняются на протяжении нескольких месяцев или даже лет.
Первичная профилактика заключается в санации очагов хронической инфекции, лечении психоневрологических расстройств; следует также избегать переутомлений, стрессов. Профилактика обострений: назначение водных процедур — ванн, душа (в остром периоде заболевания не рекомендуются), сероводородных и радоновых ванн; соблюдение диеты (исключение из рациона кофе, пряностей, шоколада, меда, алкоголя) [1, 10, 17, 19].
Литература
А. С. Бишарова, кандидат медицинских наук
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва

Красный плоский лишай (КПЛ) – хроническое заболевание кожи и слизистых оболочек, этиология которого до настоящего времени остается неясной. Изолированное поражение слизистой оболочки полости рта (СОПР) КПЛ по данным различных авторов колеблется от 13,5 до 77%, а клиническая картина имеет существенные отличия от проявления его на коже. Поиск причины возникновения КПЛ вызывает затруднения, т.к. практически всегда заболевание возникает на фоне соматической патологии (заболевания желудочно-кишечного тракта, печени, сахарный диабет) [1, 5, 9]. Местные факторы в полости рта (гальваноз, кандидоз, несанированная полость рта) могут быть, как причиной КПЛ, так и отягощать течение уже возникшего заболевания. В связи с неясной этиологией и особенностями проявления КПЛ в полости рта, многообразием предлагаемых лекарственных препаратов необходим серьезный подход к выбору и назначению того или иного препарата с учетом индивидуальных особенностей пациента [2].
Из этого вытекает актуальность выбора показаний к назначению лекарственных препаратов с учетом различных форм КПЛ и сопутствующей соматической патологии.
Цель данного исследования: оценить эффективность предлагаемых схем лечения КПЛ.
· выяснить процент обращений по поводу КПЛ;
· выяснить наличие соматической патологии;
· оценить состояние полости рта;
· провести сравнительный анализ эффективности лечения КПЛ.
Материалы и методы исследования
За период времени 2010 – 2013 годы нами проконсультировано 682 пациента с заболеваниями слизистой оболочки полости рта. КПЛ диагностирован у 74 больных, что составляет 10,8%. Явления гальванизма отмечены у 97 пациентов (14,2%). Возраст пациентов колебался от 50 до 85 лет. Значительно чаще КПЛ диагностирован у женщин – 65, у мужчин – 9 (рис. 1,2).
Всем пациентам проводилось тщательное обследование. Уточнялись жалобы и анамнез заболевания, собирались сведения о сопутствующих заболеваниях, объективное обследование включало осмотр полости рта (зубов, зубных рядов, прикуса, слизистой полости рта). Проводилась оценка полноценности зубных протезов и пломб, определялись микротоки (ЭДС) в полости рта с помощью мультиметра (MASTECHMY-65). При необходимости пациентам проводились лабораторные методы исследования – клинический анализ кров, биохимический анализ крови на содержание глюкозы, исследование ЖКТ.
После постановки диагноза всем пациентам назначалось адекватное лечение в зависимости от состояния соматического и стоматологического статуса.
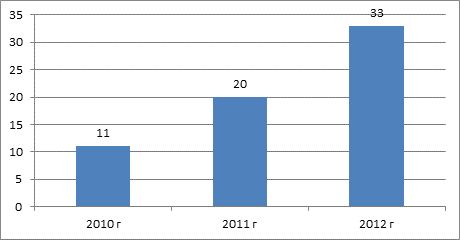
Рис. 1. Частота обращений по поводу красного плоского лишая
и их обсуждение
У всех больных без исключения обнаружена та или иная соматическая патология: гастрит, гепатит, панкреатит, гипертоническая болезнь, сахарный диабет. Синдром Гриншпана диагностирован у 6 больных. Всего у трех больных выявлены проявления КПЛ на коже рук, волосистой части головы, ногтях. Достаточно часто отмечено неблагополучие в полости рта: заболевания пародонта, зубные отложения, кариес зубов, явления гальваноза. Наиболее упорное течение, плохо поддающееся лечению, отмечено у больных с эрозивно-язвенной формой КПЛ, синдромом Гриншпана, на фоне гальванизма.[4] Лечение пациентов с типичной формой КПЛ и экссудативно-гиперемической, как правило, не вызывает трудностей. Эрозивно-язвенная форма КПЛ трудно поддается лечению, требует более длительного времени и часто рецидивирует.
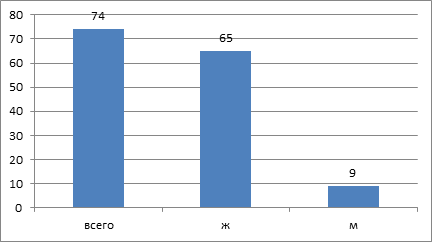
Рис. 2. Частота обращений по поводу красного плоского лишая в зависимости от пола
При составлении плана лечения типичной формы КПЛ учитывалось, что заболевание имеет аутоиммунную природу с нарушением локальных иммунных механизмов, всегда присутствует психоэмоциональный фактор, гистологически – эпителий кератинизирован, в сосочковом слое – диффузный лимфоцитарный инфильтрат, отечность базальной мембраны [6,8,10]. Местное лечение проводилось по общепринятой схеме: санация полости рта; обезболивающие средства – холисал, камистад; эпителизирующие – аевит, тыквеол, масло шиповника, солкосерил. Хороший эффект для ускорения эпителизации, уменьшения сухости и жжения во рту дает назначения ротовых ванночек с льняным маслом, маслом расторопши. Выбор нами данного метода обуславливается их антиоксидантными и улучшающими микроциркуляцию эффектами, а также отсутствием запаха, вкуса, цвета (в отличие от аекола). Масло расторопши оказывает ранозаживляющее, противоязвенное, обезболивающее, органопротекторное, противорадиационное и общеукрепляющее действие. В связи с этим, мы рекомендовали нашим пациентам применение внутрь по 10 капсул 3 раза в день во время еды в течение месяца (при отсутствии противопоказаний).
При назначении антигистаминных препаратов предпочтение отдавали следующим: кларитин, зиртек, эриус в связи с отсутствием седативного и снотворного эффекта.
Для снятия психоэмоционального напряжения назначали Ново-Пассит по 1 таблетке 3 раза в день, глицин по 1 таблетке сублингвально 2 раза в сутки, экстракт пустырника или валерианы по 1 таблетке 2 раза в день. Транквилизаторы и антидепрессанты при необходимости назначал невропатолог.
Среди большого арсенала поливитаминных комплексов отдавали предпочтение "Алфавит" в связи с тем обстоятельством, что в нем учитывается принцип совместимости отдельных витаминов и указанием процента суточной дозы. Особо необходимые витамины при лечении КПЛ (витамины А, В, никотиновая кислота) в данном комплексе присутствуют и составляют 100% суточной дозировки.
Из современных иммуномодулирующих препаратов наибольший интерес вызывает ликопид в связи с непродолжительностью применения – сублингвально по 1 таблетке (1 мг) в течение 7 – 14 дней. Основанием для выбора данного иммунокорректора является широкая фармакологическая активность (иммунорегулирующая, противовоспалительная и стимулирующая процессы регенерации), а также удобством в применении (курс лечения 7 – 14 дней, мягкое действие, таблетированная форма препарата). Назначение имудона не давало ощутимых результатов. Возможно это связано с нерегулярным выполнением рекомендаций (6 – 8 таблеток в течение 20 дней).
В результате комплексного лечения больных КПЛ улучшалось общее самочувствие, уменьшались неприятные ощущения, исчезали участки гиперкератоза или значительно уменьшались. Как правило, этого комплекса было достаточно для получения хорошего эффекта. Однако, в некоторых случаях приходилось назначать дополнительно другие препараты. В связи с тем, что одной из причин возникновения КПЛ может быть грибковая флора [1,3] при недостаточной эффективности проводимого лечения мы назначали гризеофульвин (во время еды по 1 таблетке 0,125 4 раза в день в течение 2 – 4 недель). Гризеофульвин оказывает фунгистатическое действие на разные виды дерматофитов и считается одним из основных средств при лечении больных дерматомикозами. Следует помнить, что применение препарата противопоказано при болезнях кроветворения, печени, почек, злокачественных новообразованиях, беременности. Уже на второй – третий день после приема препарата наступало улучшение, к концу первого курса лечения исчезали очаги гиперкератоза. Таким образом, можно рекомендовать назначение гризеофульвина при отсутствии выраженного эффекта терапии КПЛ по общепринятым схемам. Назначение других препаратов (делагил, плаквенил, глюкокортикоиды) при лечении типичной формы КПЛ, как правило, не требовалось.
Лечение экссудативно-гиперемической и эрозивно-язвенной формы КПЛ вызывает определенные трудности. В план лечения таких пациентов включали дополнительные методы и средства, как для местного, так и для общего лечения. С целью исключения инфицирования назначали 0,01% раствор мирамистина для полоскания полости рта. Эрозированные поверхности обрабатывали ферментами (трипсин, химотрипсин), с последующей аппликацией кератопластических препаратов или инъекцией под очаг поражения. Очень хороший эффект дают инъекции 1% раствора никотиновой кислоты, хонсурида. Никотиновая кислота, участвуя в окислительно-восстановительных процессах, способствует заживлению ран и язв, оказывает сосудорасширяющее действие, способствует общему оздоровлению. Хонсурид (действующее вещество – хондроитинсерная кислота) – является высокомолекулярным мукополисахаридом, участвует в построении основного вещества соединительной ткани, тем самым способствуя ускорению эпителизации эрозий и язв.
В план общего лечения пациентов с эрозивно-язвенной формой КПЛ включали дополнительно плаквенил, преднизолон. Плаквенил оказывает тормозящее действие на синтез нуклеиновых кислот, на активность некоторых ферментов, на иммунологические процессы [2]. По типу действия сходен с делагилом, хингамином, однако, основным преимуществом его является лучшая переносимость. Плаквенил назначали по 1 таблетке 2 раза в день в течение 2 недель. Как показали наши наблюдения, препарат хорошо переносился, достаточно эффективен, за данный период полностью исчезали симптомы воспаления, наступала эпителизация эрозий. Добавление преднизолона в дозе 10 – 20 мг в течение 10 дней значительно улучшало эффект лечения. Преднизолон активно действует на углеводный и белковый обмены, оказывает противовоспалительное, десенсибилизирующее, антиаллергическое действие. В большинстве случаев за этот период времени эрозивно-язвенная форма КПЛ трансформировалась в экссудативно-гиперемическую, а далее в типичную. При назначении преднизолона следует помнить о побочных эффектах препарата, возможных противопоказаниях, следить за картиной крови, артериальным давлением, содержанием глюкозы в крови и состоянием психики. Если процесс излечения затягивался, мы назначали гризеофульвин, что улучшало эффект лечения (рис. 3,4).
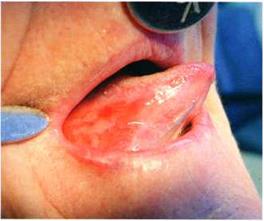
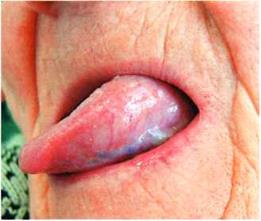
Рис.3. Состояние слизистой языка до (а) и после лечения (б)
Следует отметить, что в случае возникновения КПЛ на фоне гальваноза, рано или поздно наступает рецидив заболевания, если не устранить причину. Нами отмечены также рецидивы заболевания в случае возникновения стрессовых ситуаций, обострения общесоматической патологии, погрешностей в питании.
Другие формы КПЛ – буллезная, гиперкератотическая и атипичная встречаются крайне редко и нами за период наблюдения не выявлены.
Проведенное исследование показывает, что в последние годы отмечается тенденция к увеличению пациентов с КПЛ (10,8%), особенно на фоне гальваноза (14,2%).
Полученные результаты подтверждают тот факт, что КПЛ не существует изолированно, а протекает на фоне соматической патологии, что следует учитывать при составлении плана лечения пациентов с КПЛ. В связи с чем, необходим индивидуальный подход в выборе схемы лечения КПЛ с учетом фармакологического действия препарата, побочных эффектов, ответной реакции организма на назначаемое лечение.

Автореферат диссертации по медицине на тему Лечение красного плоского лишая слизистой оболочки рта с использованием лазера красного спектра
На правах рукописи
РУСТАМОВА САБИНА САЛМАНОВНА УДК 616.311.616. 516-085.849.19
ЛЕЧЕНИЕ КРАСНОГО ПЛОСКОГО ЛИШАЯ СЛИЗИСТОЙ ОБОЛОЧКИ РТА С ИСПОЛЬЗОВАНИЕМ ЛАЗЕРА КРАСНОГО
14.00.21. - "Стоматология" 03.00.07. - "Микробиология"
АВТОРЕФЕРАТ диссертации на соискание ученой степени кандидата медицинских наук
Работа выполнена в Московском государственном медико-стоматологическом университете.
доктор медицинских наук, профессор Л.Н. Максимовская доктор медицинских наук, профессор В.Н. Царев
доктор медицинских наук, профессор О.И. Ефанов доктор медицинских наук, профессор В.К. Ильин
Ведущее учреждение - Центральный научно-исследовательский институт стоматологии МЗ РФ
заседании диссертационного совета Д208.041.03 в Московском государственном медико-стоматологическом университете по адресу 103066, Москва, ул. Долгоруковская, д.4.
С диссертацией можно ознакомиться в библиотеке МГМСУ (ул. Вучетича, д. 10а.) ^
Ученый секретарь диссертационного совета, кандидат медицинских наук, доцент
Красный плоский лишай - дистрофически-воспалительное заболевание с хроническим, рецидивирующим течением и формированием кератинизирующихся папул на коже и видимых слизистых оболочках. В стоматологической практике красный плоский лишай (КПЛ) встречается довольно часто, составляя 4-10% среди заболеваний полости рта (Довжанский С.И., Слесаренко Н.А., 1992, Andreasen I.O., 1987 и другие).
Несмотря на многочисленные исследования, проведенные как у нас в стране, так и за рубежом, этиология и патогенез КПЛ до конца не выяснены. Вследствие этого его лечение и профилактика на сегодняшний день представляют серьезную и трудноразрешимую проблему. Предлагаемые методы лечения, по-видимому, не учитывают всех звеньев этиологии и патогенеза этого заболевания. Большинство исследователей считают целесообразным проводить комплексное лечение, полагая, что ни одно из имеющихся в арсенале лекарственных средств не является достаточно эффективным. (Барер Г.М., Половец М.Л., 1995, Машкиллейсон А.Л., Абрамова Е.И., Мавдель А.А., 1988).
В последние годы в связи с новыми данными о роли анаэробов в патологии челюстно-лицевой области, вновь возрос интерес к изучению значения микробного фактора в этиологии и патогенезе различных заболеваний слизистой оболочки рта, в том числе и красного плоского лишая (Шабанская М.А., 1994, Безрукова И.В., 1997, Chung S.C. et al, 1987). Перечисленные исследователи приходят к выводу о выраженных дисбиотических нарушениях слизистой оболочки полости рта в развитии КПЛ.
Известно, также, что у больных красным плоским лишаем слизистой оболочки рта наблюдаются существенные нарушения иммунологической реактивности, в частности на уровне соотношения CD4, CD8 лимфоцитов и активности гранулоцитов (Пинегин Б.В. с соавт., 1999). Возможно, этот факт определяет развитие дисбиоза слизистой оболочки полости рта, увеличение количества ряда наиболее агрессивных представителей анаэробной флоры полости рта, которое выявлено в некоторых исследованиях последних лет (Безрукова И.В., 1999, Царев В.Н., Л.М. Макашовская, 2000).
В этой связи очевидна целесообразность включения в комплексную терапию красного плоского лишая слизистой оболочки
рта средств, устраняющих негативное действие микрофлоры полости рта и нормализующих состояние защитных механизмов. К последним, как известно, могут быть отнесены воздействия лазерными лучами с определенными физическими характеристиками. К таковым, в частности, относится малогабаритный светодиодный источник излучения красного спектра (660нм), разработанный на кафедре биомедицинских технологий МВТУ им. Э.Баумана (Жаров В.П., Левиев О.Г., 1999).
Первые данные о клинической эффективности нового типа лазеров связывали с непосредственным воздействием на микрофлору воспалительного очага, что нашло частичное подтверждение в опытах in vitro на модели резидентных стрептококков полости рта и грибов кандида (Царев В.Н., Лебеденко И.Ю., Скухторов В.В., 2000). Однако, комплексного изучения биологического действия данного лазера на микрофлору и иммунный статус человека, в частности, при красном плоском лишае слизистой оболочки рта до настоящего времени не проводилось.
Вместе с тем, общеизвестно, что эффективность терапевтического воздействия лазеров на процессы репарации может быть обусловлена их влиянием на механизмы неспецифической защиты в зоне воспаления (Прохончуков A.A. с соавт., 1997-98, Barak S., Kaplan!, 1989).
В связи с этим, ЦЕЛЬЮ нашей работы являлось: повышение эффективности лечения красного плоского лишая слизистой оболочки рта с использованием лазера красного спектра.
Для реализации этой цели поставлены следующие ЗАДА ЧИ:
1. Определить особенности видового состава микрофлоры на поверхности слизистой оболочки рта у больных красным плоским лишаем.
2. Определить влияние лазера красного спектра in vitro на респираторно-метаболическую активность гранулоцитов периферической крови человека.
3. Изучить влияние лазера красного спектра на показатели иммунного статуса больных красным плоским лишаем слизистой оболочки рта.
4. Оценить клиническую эффективность проведения курса комплексной терапии с применением лазера красного спектра у больных красным плоским лишаем.
5. Провести сравнительный анализ результатов комплексного лечения больных красным плоским лишаем слизистой оболочки рта без и с применением лазеротерапии.
1. Изучено влияние лазера красного спектра на состав микрофлоры полости рта в отношении анаэробных представителей у больных красным плоским лишаем слизистой оболочки рта.
2. Изучена подробная иммунограмма при некоторых формах красного плоского лишая, люминисценция лейкоцитов при воздействии лазера красного спектра.
3. Показан положительный эффект местного воздействия лазера красного спектра на характер течения красного плоского лишая и отсутствие рецидивов в течение наблюдаемого периода времени.
4. Впервые в результате проведенных клинико-лабораторных исследований исследований определены оптимальные параметры лазерного излучения светодиодного матричного источника и режим воздействия лазерным светом для лечения больных красным плоским лишаем слизистой оболочки рта.
ПРАКТИЧЕСКАЯ ЗНАЧИМОСТЬ. Проведенные клинико-лабораторные результаты исследований дают возможность повысить эффективность лечения красного плоского лишая с применением лазера красного спектра.
Лазер красного спектра с длиной волны 660 нм, работающий в импульсном режиме, в условиях амбулаторного приема обладает целым рядом достоинств: 1) при воздействии лазера на ткани слизистой оболочки рта уменьшается воспаление и отек; 2) ускоряется эпителизация и заживление эрозий и язв; 3) сокращаются сроки лечения больных с красным плоским лишаем; 4) удлиняется период ремиссии красного плоского лишая.
ВНЕДРЕНИЕ РЕЗУЛЬТАТОВ ИССЛЕДОВАНИЯ. Разработанные рекомендации внедрены в практику лечения больных красным плоским лишаем слизистой оболочки рта в поликлинике челюстно-лицевого госпиталя, а также в программу преподавания на кафедре микробиологии и кафедры стоматологии общей практики №2 ФПКС МГМСУ.
НАУЧНЫЕ ПОЛОЖЕНИЯ, ВЫНОСИМЫЕ НА ЗАЩИТУ: 1. При красном плоском лишае наблюдаются существенные изменения количественного состава и соотношения основных
представителей резидентной микрофлоры слизистой оболочки полости рта, (в том числе, анаэробной), свидетельствующие о развитии дисбиоза.
2. Развитие обострения красного плоского лишая сопровождается снижением фагоцитарной активности гранулоцитов и изменением экспрессии CD-рецепторов лимфоцитов, моноцитов и гранулоцитов периферической крови человека.
3. Лазер красного спектра с длиной волны 660 нм обладает модулирующим действием на респираторно-метаболическую активность гранулоцитов in vitro.
4. Изменение активности гранулоцитов под действием лазерного излучения зависит от времени экспозиции и исходной реактивности клеток (тип реактивности).
5. Применение лазера красного спектра в комплексном лечении больных красным плоским лишаем приводит к нормализации показателей микробиоценоза слизистой оболочки полости рта, иммунного статуса пациентов и устранению клинических симптомов заболевания, а также пролонгированию периода его ремиссии.
Публикации. По теме диссертации опубликовано 6 печатных работ.
СОДЕРЖАНИЕ РАБОТЫ МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ.
Клиническая часть работы основана на наблюдении и лечении 77 больных красным плоским лишаем, наблюдавшихся на кафедре стоматологии общей практики №2 на базе челюстно-лицевого госпиталя. Из них - 12 мужчин и 65 женщин, в возрасте от 28 до 75 лет. Давность заболевания составляла от 1 года до 20 лет. Контрольная группа для иммунологических исследований включала
28 практически здоровых людей в возрасте от 23 до 30 лет. Больные с КПЛ были распределены на 2 группы - основную (58 человек, которым проводилось комплексное лечение с применением лазера красного спектра) и группу сравнения (19 человек, которые получали традиционную терапию).
- Основные технические характеристики излучателя:
- Характер излучения - узкополосное оптическое.
- Яркость излучателя - 9,5 Кд / м2
- Доминантная частота излучения- 660 нм.
- Ширина спектра по уровню интенсивности- 0,5 нм.
- Плотность излучения на поверхности - 0,5-1 мВт.
- Неравномерность излучения на поверхности -10%.
- Двойной апертурный угол - 90°.
- Коэффициент полезного действия - 20 %.
- Размеры поверхности облучения 3 Ох 10 мм.
- Габаритные размеры излучателя 38x12x10 мм.)
Уведомление на приоритет изобретения получено 4 сентября 2000 г. за № 14(024303).
Больных обследовали клинически и лабораторно. Клиническое обследование включало сбор анамнеза заболевания, дифференциальный диагноз, обращалось внимание на психоэмоциональный статус больных, на жалобы со стороны внутренних органов; проводили консультации с врачом-ортопедом по поводу правильности изготовления протезов, избирательному пришлифовыванию зубов. Все пациенты представляли заключение терапевта о состоянии ЖКТ и ССС.
Методика проведения лазеротерапии
Лазеротерапию проводили по следующей методике: экспозиция облучения составляла 8-10 мин на область поражения. Количество сеансов 10, с интервалом в един день.
Больным с экссудативно-гиперемической, эрозивно-язвенной и гиперкератотической формами красного плоского лишая курсы
лазерного воздействия повторялись по мере необходимости через каждые 9 месяцев (до 2-3 раз).
Методика проведения традиционного лечения
Эффективность лечения оценивали по выраженности обезболивающего, противовоспалительного действия, срокам эпителизации, продолжительности ремиссий. Учитывали также переносимость лазерных процедур, отсутствие или наличие побочных эффектов.
Результаты количественного исследования выражали в колониеобразующих единицах - КОЕ/см2, затем рассчитывали десятичные логаритмы значений ^ КОЕ/см2 и проводили статистическую обработку результатов исследования.
Всего выделено, идентифицировано и проанализировано 197 штаммов, в том числе 138 облигатно-анаэробных и 59 факультативно-анаэробных и аэробных бактерий.
Оценка иммунного статуса пациентов включала определение респираторно-метаболической активности гранулоцитов методом хемилюминесценции, определение содержания иммуноглобулинов в сыворотке крови, определение маркеров лейкоцитов методом
проточной цитофлюориметрии с моноклональными СБ -антителами.
Результаты собственных исследований Экспериментальное обоснование применения лазера красного спектра при красном плоском лишае.
Для изучения воздействия излучения красного спектра на гранулоциты проводили эксперименты ин витро с различным временем экспозиции - 5, 10 и 15 мин. Использовали матричный светодиодный излучатель с вышеназванными параметрами.
Проведенный нами анализ позволил выделить несколько типов реакции гранулоцитов в ответ на воздействие лазером красного спектра, что, по-видимому, определялось типом реактивности обследуемых человек.
1-ый тип характеризовался повышением кривых ХЛ под действием лазерного излучения по сравнению с фоновой кривой. Более выраженная стимуляция активности гранулоцитов наблюдалась при относительно низкой ответной реакции клеток на зимозан (индуцированная ХЛ), которая не превышала 80-100 мВт/0,5 млн. клеток (таблица 1). Данный тип реакции наблюдали у 40,0 % обследуемых.
Параметры респираторной активности гранулоцитов у обследуемых лиц с реакцией 1 типа в условиях облучения в зависимости от времени экспозиции (мВт/0,5106 кл.)
Параметры Спонтанная Индуцированная Индекс ХЛ
Фон 3,05+0,32 94,99+0,83 40,41+4,26
Лазер 5 мин 3,58±0,14 112,97±3,54 ** 42,90+4,78
Лазер 10 мин 4,51 ±0,45 ** 114,33+4,45 ** 33,54±3,63
Лазер 15 мин 3,80+0,26 97,17±1,50 28,14±1,89 *
Примечание: * снижение достоверно (Р 0,05
P.anaerobius 5,0±0,2 5,6±0,2 >0,05
P.niger 5,2±0,2 4,8±0,3 >0,05
Veillonella spp. 4,5±0,2 4,0±0,3 >0,05
Neisseria spp. 4,5±0,2 4,0±0,3 >0,05
Prevotella melaninogenica 5,0+0,2 4,6±0,2 >0,05
Prevotella oralis 0 3,3+0,3 *
Klebsiella spp. 3,0+0,2 0 *
Corinebacterium spp. 3,7±0,3 3,5±0,2 >0,05
Propionibacterium spp. 3,5±0,2 4,0±0,3 >0,05
Staphylococcus warneri 3,0±0,2 3,7±0,1 >0,05
Читайте также:


