Золотистый стафилококк в носу у ребенка норма таблица

Цель. Изучение таксономической структуры микробиоценоза слизистой оболочки переднего отдела носа является одним из важнейших этапов его микроэкологической характеристики. Исходя из этого положения, представлялось важным изучение характера доминирования отдельных видов стафилококка в биотопе слизистых оболочек переднего отдела носа у детей, проживающих в районах с различной антропогенной нагрузкой.
Известно, что в состав микробиоценоза слизистой оболочки переднего отдела носа входят популяции различных видов микроорганизмов, но у детей доминируют представители кокковой микрофлоры, в основном различные виды рода Staphylococcus. Слизистая оболочка носа является основным биотопом стафилококка, где его персистенция протекает в виде бактерионосительства [1,4]. По мнению Д.Г. Дерябина [1], основными источниками стафилококковой инфекции являются носители, рост числа которых прямо пропорционально зависит от подъема заболеваемости.
Материалы и методы. Для анализа характеристики структуры стафилококка проводился отбор проб со слизистой оболочки переднего отдела носа у 521 ребенка в возрасте 8–12 лет. Обследуемые дети проживали в трех районах г. Красноярска с разной экологической обстановкой: 1 – Октябрьский (экологическая обстановка удовлетворительная), 2 – Кировский (экологическая обстановка неудовлетворительная), 3 – Советский (экологическая обстановка неудовлетворительная).
Обсуждение результатов. Проведенные микробиологические исследования показали, что у 454 (87,1 %) из 521 обследованного ребенка со слизистой оболочки переднего отдела носа высевалась кокковая микрофлора – представители рода Staphylococcus, у 38 (7,3 %) обследованных – палочковидная микрофлора и 29 (5,6 %) ребенка при первичном посеве рост отсутствовал.
У большинства обследованных детей, проживающих в Красноярске, со слизистой оболочки переднего отдела носа высевались коагулазоположительный золотистый стафилококк (58,6 %), коагулазоотрицательный эпидермальный стафилококк (16,5 %) и в 6,1 % случаях был идентифицирован коагулазоположительный S.intermedius. Распределение по районам проживания детей выглядело следующим образом. В первом районе золотистые стафилококки высевались в 37,6 % случаев, эпидермальный стафилококк – в 11,9 % и S.intermedius – в 8,4 %. Во втором и третьем районах превалировал S.aureus – 63,2 и 56,8 % соответственно; S. epidermidis встречался в 17,0 и 16,5 % случаев соответственно, S. intermedius регистрировался у 4,4 % обследованных из второго района и у 6,1 % из третьего.
Другие коагулазоотрицательные представители рода Staphylococcus представлены следующими видами: S. hyicus, S. xylosus, S. saprophyticus, S. capitis, S. caprae, S. warneri, S. hemolyticus, S. cohnii, S. simulans и высевались в 13,4 % случаев. Соотношение штаммов данных видов стафилококка, выделенных со слизистой оболочки переднего отдела носа у детей города Красноярска, представлено в таблице 1. Из данных таблицы следует, что помимо коагулазоотрицательных S.epidermidis на слизистой оболочки переднего отдела носа у детей города Красноярска встречаются S. saprophyticus (7,3 %), S. hyicus (2,3 %), S. capitis (1,1 %) и в менее 1 % случаев S. xylosus, S. caprae, S. warneri, S. hemolyticus. Распространенность коагулазоотрицательных культур стафилококка в зависимости от района выделения выглядит следующим образом. Во всех трех исследуемых районах на слизистой оболочке носа у детей из КОС преобладал S. saprophyticus, в первом районе данный вид стафилококка встречался в 4,9 %, во втором высевался у 8 % обследуемых, и в третьем районе у 9,3 %. Кроме S. saprophyticus, в первом районе микробиоценоз верхних дыхательных путей у детей был представлен S. hyicus (4,9 %), S. capitis (3 %), S. xylosus (2 %), S. hemolyticus (1,5 %), S. caprae, S. simulans (1 %) и в менее 1 % случаев встречались S. warneri и S. cohnii. Микробиоценоз слизистой оболочки верхних дыхательных путей у детей, проживающих во втором исследуемом районе, был представлен S. hyicus (1,5 %) и S.warneri (0,7 %). В третьем исследуемом районе микробиоценоз слизистой оболочки носа у детей был менее разнообразен и помимо S. saprophyticus из КОС другие виды не регистрировались.
Таким образом, микробиоценоз верхних дыхательных путей у детей, проживающих в первом исследуемом районе, более разнообразен и представлен 12 видами стафилококка, во втором и третьем районах количество встречаемых видов стафилококка значительно меньше – 6 и 4 соответственно.
Соотношение штаммов разных видов коагулазоотрицательных стафилококков (КОС) в зависимости от района выделения
Исследования последних лет свидетельствуют о том, что загрязнение окружающей среды приводит не только к широкому распространению экологически обусловленных заболеваний, угнетению иммунобиологической реактивности организма, нарушению репродуктивной функции и другим многочисленным негативным сдвигам в состоянии здоровья макроорганизма [1,2,4], но к качественному и количественному изменению микрофлоры организма человека [3,4]. В частности, по мнению Б.А. Шендорова (1998), различные поллютанты в порядке индукции защитных реакций у микробов могут вызывать существенные изменения в их патогенности. Поэтому изучение свойств патогенности у золотистых стафилококков, колонизирующих слизистые оболочки такого слабо адаптированного контингента, как младшие школьники, имеет важное научно-практическое значение [4].
Для более полной оценки микроэкологической характеристики биоценоза очень важно исследовать биологические свойства отдельных штаммов микроорганизмов, входящих в этот биоценоз. На первом этапе бактериологического исследования при индикации стафилококков обращали внимание на пигментообразование колоний. Большинство исследуемых штаммов S.aureus синтезируют пигмент: белый – 31,6 %, желтый – 41,0 %, кремовый – 14,6 % и только 12,8 % колоний стафилококка пигмента не имели. Распределение пигментообразования у культур золотистого стафилококка в зависимости от района выделения выглядело следующим образом: во всех трех исследуемых районах города Красноярска преобладали культуры стафилококка, продуцирующие желтый пигмент (46,1, 31,4 и 45,3 % соответственно), продукция белого пигмента была характерна для 35,5 % культур стафилококка, встречающихся в микробиоценозе слизистой оболочки носа у детей, проживающих в первом исследуемом районе, и в 29,0 и 30,7 % у культур, выделенных во втором и третьем районах соответственно. Наличие кремового пигмента или отсутствие пигментирования у культур золотистого стафилококка встречалось реже. Во втором исследуемом районе у 21,0 % изученных культур отсутствовало пигментообразование, в третьем районе таких культур было 12,5 %, а в первом только у 3,9 % выделенных культур золотистого стафилококка наличие пигмента не регистрировалось. Возможно, пигментообразование зависит от генотипа S.aureus, детерминирующего синтез различных реакций, а вместе с ним – цвет пигмента.
Таким образом, большинство изученных культур золотистого стафилококка (87,2 %), входящих в состав микробиоценоза слизистой оболочки верхних дыхательных путей у детей города Красноярска, продуцировали тот или иной пигмент (рисунок).
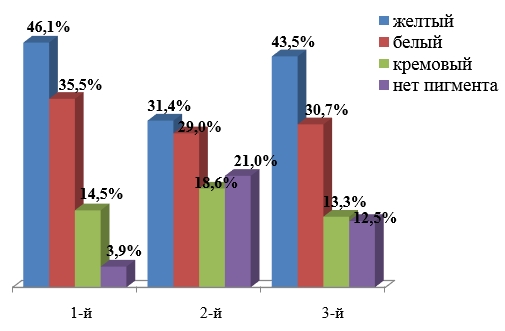
Частота пигментообразования штаммов стафилококка, выделенных со слизистой оболочки носа детей, проживающих в районах с различной антропогенной нагрузкой, %
Среди косвенных индикаторов патогенности большое значение имеют скорость и интенсивность биосинтетических и репродуктивных процессов. Частота появления дочерних клеток, характер их деления и накопления в пространстве отражается на размере и плотности грозди микроорганизмов. Для патогенных штаммов характерно быстрое деление и наличие мелких бактериальных клеток с одновременным формированием весьма массивных гроздей. По мнению авторов [1,4], подобное состояние микробного сообщества типично для микроорганизмов в неблагоприятных условиях, когда идет борьба за сохранения вида. В благоприятной обстановке, напротив, биосинтетические процессы в популяции протекают спокойно, полноценно, ускоренного преждевременного деления клеток нет, поэтому грозди малокомпонентны, микробные особи довольно крупные.
Используя окуляр и объектив микрометра, были проведены замеры особей в гроздях, учитывая компонентность последних.
Анализ полученных данных показал, что размеры клеток стафилококка и объемы гроздей варьируют в достаточно широких пределах в зависимости от района выделения. В первом исследуемом районе преобладали штаммы золотистого стафилококка, имеющие крупные клетки более 1,0 мкм в диаметре – 55,3 %; 36,8 % культур имели средние размеры микробных клеток (0,5–1,0 мкм в диаметре) и только у 7,9 % исследуемых культур S. aureus, выделенных со слизистой оболочки переднего отдела носа у детей, проживающих в первом исследуемом районе, имело клетки менее 0,5 мкм в диаметре, т.е. были мелкие.
Во втором исследуемом районе со слизистой оболочки переднего отдела носа у детей выделялись культуры золотистого стафилококка среднего (60,4 %) и мелкого размера (24,5 %), 15,1 % исследуемых культур имели диаметр бактериальных клеток более 1,0 мкм. В третьем исследуемом районе более 50 % изученных культур золотистого стафилококка имели мелкие размеры (51 %), средними размерами обладали 40,3 % культур, и только 8,7 % бактериальных клеток имели крупные размеры (более 1,0 мкм).
Изучив такой показатель, как объем формирующейся грозди стафилококковых культур, выделенных со слизистой оболочки переднего отдела носа у детей, проживающих в трех исследуемых районах города Красноярска, получили следующие результаты.
В первых двух исследуемых районах преобладали грозди культур стафилококка средние (67,1 и 68,6 % соответственно), а в третьем районе – крупные (51, %). В первом исследуемом районе крупные бактериальные грозди регистрировались у 11,8 % изученных культур, а во втором районе у 18,6 %. В третьем районе в 40,3 % встречались клетки стафилококка, имеющие средние объемы, и в 8,7 % – мелкий.
Заключение. Таким образом, со слизистой оболочки носа у детей, проживающих в первом исследуемом районе, выделялись культуры S. aureus, имеющие крупные размеры бактериальных клеток и средние объемы грозди. Во втором исследуемом районе преобладали культуры более мелкие в диаметре и имеющие средние объемы. В третьем же районе выделенные культуры стафилококка были мелкие и имели крупные объемы грозди, что характерно для патогенных штаммов.
Анализ данных количественной характеристики стафилококкового сообщества слизистой оболочки переднего отдела носа у детей, проживающих в исследуемых районах, показал, что к числу свойств, влияющих на формирование микробного биоценоза, а также определяющих потенциальную эпидемиологическую опасность штаммов, относится показатель микробной обсемененности.
Полученные данные свидетельствуют о высокой микробной обсемененности стафилококком слизистой оболочки переднего отдела носа у детей (103-104 КОЕ/мл), при которой происходит массивное выделение возбудителя во внешнюю среду, а носители являются основными источниками распространения стафилококков среди восприимчивых лиц в человеческой популяции.
Высокая микробная обсемененность (более 50 %) наблюдалась в посевах со слизистой оболочки носа у детей, проживающих во втором и третьем исследуемых районах (63,2 и 56,8 % соответственно), тогда как в посевах со слизистой оболочки носа у детей, проживающих в первом районе, высокая микробная обсемененность составила лишь 37,6 %. В посевах со слизистой носа наблюдался у 29,2 % детей из первого района незначительный рост (101-102 КОЕ/мл), у 33,2 % обследуемых детей рост культуры стафилококка отсутствовал. Во втором исследуемом районе при первичном посеве со слизистой оболочки переднего отдела носа у детей незначительный рост наблюдался у 31,6 % и у 5,14 % обследованных рост отсутствовал. Исследования, проводимые в третьем районе, показали, что у 7,6 % обследованных рост при первичном посеве со слизистой носа отсутствовал, а у 35,5 % при посеве исследуемого материала обсемененность была незначительной. Результаты исследования представлены в таблице 2.
Микробная обсемененность стафилококком слизистой оболочки
переднего отдела носа у детей, проживающих в экологически неравнозначных районах, %
Микробиологическое исследование, позволяющее выявить инфицированность золотистым стафилококком и определить количество возбудителя. При выявлении патогенных и/или условно-патогенных микроорганизмов будет определена их чувствительность к антимикробным препаратам (антибиотикам и бактериофагам). В ином случае чувствительность к антибиотикам и бактериофагам не определяется, т.к. не имеет диагностического значения.
Staphylococcus aureus culture, MRSA culture (Methicillin-resistant S. aureus culture), quantitative.
Какой биоматериал можно использовать для исследования?
Грудное молоко, кал, мазок из зева, мазок с конъюнктивы, мазок из носа, мазок урогенитальный (с секретом предстательной железы), мокроту, отделяемое раны, отделяемое уха, ректальный мазок, среднюю порцию утренней мочи.
Как правильно подготовиться к исследованию?
- Рекомендуется употребить большой объем жидкости (воды) за 8-12 часов до сбора мокроты.
- Исследование рекомендуется проводить до начала приема антибиотиков и других антибактериальных химиотерапевтических препаратов.
- Исключить прием мочегонных препаратов в течение 48 часов до сбора мочи (по согласованию с врачом).
- Исключить прием слабительных препаратов, введение ректальных свечей, масел, ограничить прием медикаментов, влияющих на перистальтику кишечника (белладонна, пилокарпин и др.) и на окраску кала (железо, висмут, сернокислый барий), в течение 72 часов до сбора кала.
- Женщинам исследование (процедуру взятия урогенитального мазка или сбор мочи) рекомендуется производить до менструации или через 2-3 дня после ее окончания.
Общая информация об исследовании
Золотистые стафилококки (Staphylococcus aureus) – грамположительные условно-патогенные бактерии рода Staphylococcus, являющиеся наиболее частой причиной стафилококковых, в частности внутрибольничных, инфекций. Золотистые стафилококки в норме могут располагаться на коже, слизистой оболочке носа и реже в гортани, влагалище, кишечнике. Они встречаются у 30 % здоровых людей.
Если у человека слабая иммунная система или нарушен нормальный состав микрофлоры, то при повреждении кожи (слизистых оболочек) золотистый стафилококк может приводить к разнообразным местным и системным инфекционно-воспалительным поражениям:
- кожи (карбункулам, импетиго, фолликулиту),
- молочных желез (маститу),
- дыхательных путей и ЛОР-органов (тонзиллиту, гаймориту, отиту, фарингиту, ларинготрахеиту, пневмонии),
- мочевыводящих путей (уретриту, циститу, пиелонефриту),
- пищеварительной системы (энтероколиту, аппендициту, перитониту, парапроктиту, холециститу),
- костно-суставной системы (остеомиелиту, артриту).
В отдельных случаях возможна генерализация инфекции с развитием септикопиемии. Производимый золотистым стафилококком энтеротоксин вызывает пищевые отравления и синдром токсического шока. Основные источники инфекции: здоровые (носители) и больные люди, домашние и сельскохозяйственные животные, а также пища, содержащая возбудителя инфекции (чаще всего это сахаросодержащие молочные продукты). Инфицирование может происходить контактным и воздушно-пылевым путем. Возможно аутоинфицирование.
Для идентификации золотистого стафилококка проводится посев клинического материала на питательные среды, где при наличии S. aureus через 18-24 часа наблюдается рост колоний золотистого цвета.
Определение количества бактерий может потребоваться, например, чтобы понять, нужно ли проводить лечение: в некоторых случаях, если количество небольшое, лечение не проводится. Решение о его необходимости зависит от клинических проявлений, а также от количества стафилококка. При небольшом содержании микробов и отсутствии симптоматики лечение может вообще не понадобиться, т. к. и в норме на слизистой могут находиться эти микробы. Стафилококк в кишечнике обнаруживается постоянно, это не повод для лечения, но если его количество превышено, тогда нужны меры (бактерия может вызывать колики и расстройства). Стафилококк в мазке без симптомов вагинита также является нормой, в то время как большие количества стафилококка в мазке, наряду с повышением лейкоцитов, требуют лечения.
Наличие стафилококка не обязательно означает инфекцию, это может быть бессимптомное носительство, например при посеве мазков из носа и зева носительством считается количество бактерий до 10 3 . Однако более высокие показатели говорят нам о золотистом стафилококке как о причине заболевания, и это уже далеко не бессимптомное носительство.
Многое зависит от возраста пациента. Например, золотистый стафилококк в количестве 10 4 является вполне нормальным показателем для детей старше 1 года, но у грудных детей в таком количестве уже потребует лечения.
В любом случае наличие стафилококка при отсутствии симптомов болезни – еще не повод к назначению лекарств.
Количество стафилококка может определяться до и после лечения. Если выясняется, что рост возбудителя обильный, значит, инфекция набирает обороты, предыдущая терапия была неудачной и срочно требуется новый курс лечения; умеренный и скудный рост микроорганизмов по результатам последних анализов говорит об успешности терапии. Кроме того, в дальнейшем необходимо контролировать количество стафилококков в течение 1 или 2 месяцев после пройденного лечения.
Отмечено также, что после пребывания больных в хирургической клинике стафилококк обнаруживался у них вдвое чаще, чем при поступлении. У больных, поступающих в стационары, наблюдается замена антибиотикочувствительных стафилококков на антибиотикоустойчивые.
Лечение больных стафилококковой болезнью препаратами пенициллина или другими давно применяемыми антибиотиками часто остается безрезультатным, поскольку такие препараты нередко только усугубляют тяжесть течения инфекции. Поэтому так важно установить, какие антибиотики будут эффективны при лечении стафилококка.
Для чего используется исследование?
- Для определения целесообразности лечения.
- Для дифференциации бактерионосительства и опасного инфицирования.
- Для контроля за состоянием пациента после проведенного лечения.
- Для того чтобы подтвердить, что стафилококк является причиной возникшего заболевания (об этом свидетельствуют высокие показатели посева).
Что означают результаты?
Референсные значения: нет роста.
Золотистый стафилококк в мазке в небольших количествах является частью нормальной микрофлоры человека. Значительное повышение стафилококка в мазке может быть симптомом воспалительного процесса, кожных инфекций (угри и пр.) и очень опасных заболеваний (пневмония, остеомиелит, эндокардит и др.). Результат посева интерпретирует врач исходя из того, в каком количестве выделены микроорганизмы.
Кто назначает исследование?
Терапевт, врач общей практики, педиатр, ЛОР, инфекционист.

Осень – пора частых простуд и вирусных инфекций. Если вы часто болеете, не спешите пить антибиотики. А вдруг ваше заболевание спровоцировал стафилококк? На него антибиотики не действуют, нужно специальное лечение.
“Ангины” и “простуды”
В этой статье речь пойдет о стафилококке – провокаторе множества болезней. Стафилококк – это бактерия, которая обитает на кожном покрове каждого человека без исключения. Также стафилококк любит пребывать в слизистой оболочке, в глотке, в носу и во рту.
При наличии определенных, располагающих к этому условий бактерия может проявлять активность и вызвать воспалительный процесс любого органа или группы органов. Это может быть кожа, нервная ткань, мозг, сердце, пищеварительная система.Чаще всего стафилококк “расцветает” в носоглотке. Отсюда частые “ангины” и “простуды”. На самом деле в носоглотке может быть превышена норма стафилококков, заявляют медики . И если это так, то полоскать ромашкой и пить антибиотики – лишний перевод денег и вред организму.
Стафилококк устойчив к антибиотикам. Здесь нужен особый подход. Попросите у терапевта направление на мазок из носа и горла и сдайте его. Этот анализ (он делается во многих поликлиниках бесплатно) поможет выявить, не превышено ли у вас число стафилококков. Опасность стафилококков состоит в том, что они вырабатывают токсины и ферменты, которые разрушают клетки организма. Эти бактерии разрушительно влияют на соединительные ткани, кожу и подкожную клетчатку. Они вызывают ряд опаснейших заболеваний, среди которых сепсис, токсический шок, расстройства центральной нервной системы, пневмония, гнойные кожные поражения, общая интоксикация организма.
Часто именно со стафилококковой инфекцией связывают осложнения после воспалительных заболеваний и хирургических операций.Стафилококки устойчивы в окружающей среде и имеют достаточно высокую сопротивляемость действию антибиотиков. Поэтому если вы заметили, что у вас часто болит горло и вам не помогают обычные лекарства, сдайте мазок из горла. Возможно, у вас стафилококк, который лечится очень узкой группой препаратов, которые должен назначить врач.
27 штаммов
Стафилококк имеет большое количество штаммов (27), наиболее распространенными и патогенными из которых являются золотистый, эпидермальный, сапрофитный и гемолитический стафилококки. Существуют три вида стафилококка, которые наиболее распространены и вредоносны для человеческого организма.
Сапрофитный стафилококк – чаще всего поражает женщин, вызывая у них воспалительные заболевания мочевого пузыря (цистит) и почек. Бактерии сапрофитного стафилококка локализуются в слоях кожи гениталий и слизистой оболочке мочеиспускательного канала. Из всех видов стафилококка он вызывает наименьшие поражения.
Эпидермальный стафилококк – может обитать на всех слизистых и любом участке кожи человека. При нормальном иммунитете организм справляется с этой бактерией, и она не вызывает каких-либо болезней. Но если каким-то образом эпидермальный стафилококк попадает с кожи в кровь человека со слабым иммунитетом (после хирургической операции), вследствие заражения крови может развиться воспаление эндокарда (внутренней оболочки сердца).
Золотистый стафилококк является самым распространенным и опасным видом. Заражению подвержены в равной степени взрослые и дети, мужчины и женщины. Бактерия может поражать любые органы, провоцируя воспалительные заболевания, количество которых превышает сотню. Это чрезвычайно стойкий и живучий микроорганизм, отмечают медики. Он выдерживает высокие температуры, воздействие прямых солнечных лучей, 100%-го этилового спирта, перекиси водорода и ряда антибиотиков. Золотистый стафилококк становится причиной гнойных поражений кожи – чириев, фурункулов, ячменей.
Он также вызывает большое количество инфекций: стафилококковый сепсис, пневмонию, токсический шок, образование гнойников в мозге, сердце, печени и почках, остеомиелит, пищевое отравление.
От насморка до воспаления легких
Можно выделить следующие, наиболее часто встречающиеся заболевания, вызванные стафилококком: Пиодермия. В результате внедрения бактерии под кожу возникает гнойный воспалительный процесс. В некоторых случаях происходит повышение температуры, могут наблюдаться рвота и тошнота.
Ринит. Вызывая воспалительный процесс в слизистой оболочке носа, бактерия приводит к обильному выделению слизи, которая затрудняет носовое дыхание.
Синусит. Характеризуется воспалительным процессом, локализующимся в придаточных пазухах носа. Чаще других страдают гайморовы и лобные отделы, что приводит к развитию таких болезней, как гайморит или фронтит.
Бронхит. Чаще всего начинается с развития патологического процесса в верхних дыхательных путях с постепенным переходом на гортань, трахею и бронхи. Пневмония. При поражении легочной ткани стафилококковой инфекцией заболевание имеет тяжелое течение. Пищевое отравление, спровоцированное стафилококком, развивается остро.
Внештатный специалист министерства здравоохранения АО по инфекционным заболеваниям Татьяна Аршба пояснила, что стафилококк живет у каждого из нас. И мы с ним сосуществуем вполне мирно, до определенного момента.
Врачи различных специальностей получают множество сведений о состоянии здоровья пациентов не только из его жалоб и полученных во время осмотра данных. Ценную информацию дают современные микроскопические исследования (бактериоскопия) — анализы на микрофлору. Их результаты можно получить довольно быстро, при этом мазки на микрофлору позволяют оценить функциональное состояние органов и систем, выявить заболевания или определить, насколько эффективно лечение.
Анализ мазка на микрофлору: что это и зачем он нужен?
Мазок на микрофлору — это бактериоскопический метод исследования биологического материала. К его основным преимуществам относят доступность и быстроту получения результата. Делается он очень просто: врач аккуратно собирает отделяемое со слизистой оболочки. После этого полученный материал может быть окрашен, обработан солевым раствором или раствором КОН, а затем он тщательно изучается под микроскопом.
Сдав мазок на микрофлору, можно выявить бактерии, грибы и простейшие. Но не всегда можно верно определить их род и вид, ведь они часто бывают схожи или меняются под действием лекарств и других факторов, иногда их концентрация может быть недостаточной. А вот узнать количество микроорганизмов, оценить их форму, размеры и расположение при проведении такого анализа вполне реально. Это позволит получить представление о функциональном состоянии различных органов, оценить наличие или отсутствие воспалительного процесса и степень его выраженности, даже если он протекает без особых проявлений.
Кроме изучения под микроскопом, собранный биологический материал может быть использован для бактериологического анализа-посева на микрофлору. Это лабораторное исследование поможет максимально точно выявить возбудителей инфекций, их пропорциональное соотношение и даже чувствительность к тем или иным антибиотикам.
Существует несколько видов такого лабораторного исследования:
1. Гинекологический мазок на микрофлору . Биоматериалом для проведения гинекологической бактериоскопии служит отделяемое со слизистой влагалища, мочеиспускательного канала или шейки матки.
Показаниями к проведению анализа на микрофлору у женщин являются:
- боли внизу живота при мочеиспускании;
- зуд или жжение во влагалище;
- наличие выделений из влагалища;
- раздражение в области половых органов;
- длительный прием антибиотиков.
Это исследование требуется проходить женщинам при планировании беременности и/или в случаях, когда повышен риск заражения инфекциями, передающимися половым путем.
2. Мазок на микрофлору у мужчин . У мужчин материалом для исследования является секрет предстательной железы, сперма и соскоб из уретры.
Такой анализ, как мазок на микрофлору из уретры назначается всем без исключения при обращении к врачу урологического отделения или венерологу при профилактическом осмотре. Он необходим при:
- наличии непривычных выделений из наружного отверстия мочеиспускательного канала;
- подозрении бесплодия;
- ощущении боли или дискомфорта в мочеиспускательном канале;
- любом заболевании, передающимся половым путем.
3. Мазок из носа и зева на микрофлору . Материалом для проведения анализа на микрофлору из зева или носа является отделяемое со слизистой оболочки этих органов.
Назначается он при:
- ангине с налетом, стенозирующем ларинготрахеите, гнойных образованиях рядом с миндалинами или мононуклеозе на фоне инфекции;
- туберкулезе;
- рините, синусите и фарингите;
- частом насморке или болезнях горла.
Мазок изо рта на микрофлору — это еще и обязательный анализ при подозрении на дифтерию или коклюш.
4. Мазок из уха на микрофлору . Мазок на микрофлору из уха назначают при наружных, средних и внутренних отитах гнойного или серозного характера, так как данный анализ показывает, что вызвало заболевание и какой следует назначить антибиотик. Материал берется только со слизистой наружного уха.
Результаты посева мазка на микрофлору будут достоверными и информативными в том случае, если пациент соблюдает правила подготовки к забору биологического материала, а процедура выполнена врачом правильно.
Мазок на микрофлору в гинекологии проводится только в то время, когда у женщины нет менструального кровотечения. За 1–2 дня перед этим анализом нельзя:
- вступать в половой контакт;
- делать спринцевания;
- пользоваться лубрикантами;
- принимать ванную.
В день проведения гинекологической бактериоскопии не желательно мыть наружные половые органы, используя моющие средства, а за 2–3 часа до анализа их не рекомендуется даже мочить.
Если врач-уролог назначил мужчине проведение мазка из мочеиспускательного канала, ему следует:
- за 1–2 дня до проведения исследования отказаться от половых контактов;
- вечером накануне взятия биоматериала провести гигиену наружных половых органов;
- за 2–3 часа до визита к врачу постараться не мочиться;
- за 7 дней до обследования прекратить прием лекарств, использование которых не согласовывалось с врачом.
Забор мазка на микрофлору из мочеиспускательного канала мужчины длится всего 2–3 минуты. В мочеиспускательный канал вводится специальный зонд на глубину 4–5 сантиметров и извлекается вращательными движениями.
Довольно часто мазок из зева на микрофлору дает ложный результат. Это связано с тем, что пациент нарушает правила подготовки к исследованию. А ведь они очень просты! Во время подготовки к сдаче мазка из зева на микрофлору нужно:
- ничего не есть до обследования;
- за 2 часа до анализа ничего не пить;
- не чистить зубы и не полоскать горло до забора материала.
Также, перед тем как сдавать мазок из зева на микрофлору, нельзя использовать растворы для полоскания горла или спреи, содержащие противомикробные средства или антибиотики. Сама процедура получения образца биологического материала безболезненна и проста. Берется он ватной палочкой, которая вводится в рот и осторожно прижимается к поверхности задней стенки глотки и миндалин.
За несколько суток до проведения анализа из носа на микрофлору нужно исключить применение растворов и мазей для носа, содержащих антибиотики. Биологический материал извлекается ватной палочкой и наносится на предметное стекло.
Анализ на микрофлору из уха точно и достоверно показывает, что вызвало отит, если проводится до начала антибактериальной терапии. Мазок берется ватной палочкой и наносится перекатыванием на предметное стекло. Каждое стекло маркируется, чтобы можно было различить исследование, взятое из левого и правого уха.
Цена анализа на микрофлору у женщин невысокая по сравнению с другими комплексными гинекологическими обследованиями. Но при этом анализ позволяет выявить:
- бактериальный вагиноз;
- аэробный и атрофический вагинит;
- кандидоз;
- воспаление, вызванное гонореей или трихомониазом;
- другие заболевания.
В результатах лабораторного исследования гинекологического мазка на флору указываются следующие данные:
Мазок на микрофлору у мужчин помогает выявить уретрит, простатит, хламидиоз, гонорею, трихомониаз, уреапламоз и микоплазмоз. В расшифровке результата встречаются:
- лейкоциты — присутствие лейкоцитов допустимо в количестве не более 5-ти. Показатели выше нормы свидетельствуют о наличии воспалительного процесса, простатита или уретрита.
- эпителий — если эпителия в мазке более 10-ти, в мочеиспускательном канале проходит воспалительный процесс.
- гонококки — их присутствие в мазке свидетельствует о гонорее.
- прочие кокки (стрептококки, стафилококки или энтерококки) — в большой концентрации они являются признаком уретрита.
- трихомонады — их выявление является подтверждением трихомониаза.
В результатах мазка из уха дается информация о количестве условно-патогенных микроорганизмов (стрептококков, стафилококков или энтерококков) и дрожжеподобных грибов. Нормальный показатель — не более 10 4 КОЕ/тампон.
В мазке из носа или зева на микрофлору обычно обнаруживаются такие организмы, как:
- коринобактерии дифтерии;
- гемолитические стрептококки;
- пневмококки;
- золотистый стафилококк;
- менингококк;
- гемофильная палочка;
- листерия;
- другие микробы.
Если их содержание не превышает 10 4 КОЕ/мл, нет никакой необходимости проводить профилактическое лечение, чтобы очистить от них горло или нос.
Итак, мазок на микрофлору — достоверный и простой метод диагностирования различных заболеваний с широким спектром применения. Но только при верной расшифровке, которую может дать квалифицированный врач, лабораторные данные такого исследования дадут возможность поставить верный диагноз, подобрать соответствующее лечение и предотвратить переход болезней в хроническую форму.
Читайте также:


