Стафилококк фурункулез у детей
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний яв
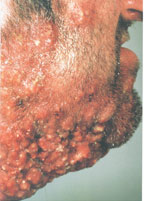
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний является хронический рецидивирующий фурункулез (ХРФ). Фурункул развивается в результате острого гнойно-некротического воспаления волосяного фолликула и окружающих его тканей. Как правило, фурункул является осложнением остеофолликулита стафилококковой этиологии. Фурункулы могут возникать как одиночно, так и множественно (так называемый фурункулез).
В случае рецидивирования фурункулеза диагностируется хронический рецидивирующий фурункулез. Как правило, он характеризуется частыми рецидивами, длительными, вялотекущими обострениями, толерантными к проводимой антибактериальной терапии. В зависимости от количества фурункулов, распространенности и выраженности воспалительного процесса ХРФ классифицируется по степени тяжести (Л. Н. Савицкая, 1987).
Тяжелая степень: диссеминированные, множественные, непрерывно рецидивирующие небольшие очаги со слабой местной воспалительной реакцией, не пальпируемыми или слегка определяющимися регионарными лимфатическими узлами. Тяжелое течение фурункулеза сопровождается симптомами общей интоксикации: слабостью, головной болью, снижением работоспособности, повышением температуры тела, потливостью.
Средняя степень тяжести — одиночные или множественные фурункулы больших размеров, протекающие с бурной воспалительной реакцией, с рецидивами от 1 до 3 раз в год. Иногда сопровождается увеличением регионарных лимфатических узлов, лимфангоитом, кратковременным повышением температуры тела и незначительными признаками интоксикации.
Легкая степень тяжести — одиночные фурункулы, сопровождающиеся умеренной воспалительной реакцией, с рецидивами от 1 до 2 раз в год, хорошо пальпируемыми регионарными лимфатическими узлами, без явлений интоксикации.
Чаще всего пациенты, страдающие фурункулезом, получают лечение у хирургов, в лучшем случае на амбулаторном этапе им проводится исследование крови на сахар, аутогемотерапия, некоторым назначают и иммуномодулирующие препараты без предварительно проведенного обследования, и в большинстве случаев они не получают положительного результата от проведенной терапии. Цель нашей статьи — поделиться опытом ведения больных с ХРФ.
Основным этиологическим фактором ХРФ считается золотистый стафилококк, который встречается, по разным данным, в 60–97% случаев. Реже ХРФ вызывается другими микроорганизмами — эпидермальным стафилококком (ранее считавшимся апатогенным), стрептококками групп А и В и другими видами бактерий. Описана вспышка заболеваемости фурункулезом нижних конечностей у 110 пациентов, являвшихся пациентами одного и того же педикюрного салона. Возбудителем данной вспышки являлся Mycobacterium fortuitium, причем этот микроорганизм был выявлен в ванночках для ног, используемых в салоне. В большинстве случаев ХРФ из гнойных очагов высеваются антибиотикорезистентные штаммы золотистого стафилококка. По данным Н. М. Калининой, St. aureus в 89,5% случаев резистентен к пенициллину и ампициллину, в 18,7% — резистентен к эритромицину и в 93% случаев чувствителен к клоксациллину, цефалексину и котримоксазолу. В последние годы отмечается достаточно широкое распространение метициллин-резистентных штаммов этого микроорганизма (до 25% пациентов). По данным зарубежной литературы, наличие на коже или на слизистой оболочке носа патогенного штамма St. aureus считается важным фактором развития заболевания.
ХРФ имеет сложный и до сих пор недостаточно изученный патогенез. Установлено, что дебют и дальнейшее рецидивирование заболевания обусловлены целым рядом эндо- и экзогенных факторов, среди которых наиболее значимыми считаются нарушение барьерной функции кожных покровов, патология ЖКТ, эндокринной и мочевыделительной систем, наличие очагов хронической инфекции различной локализации. По данным проведенных нами исследований, очаги хронической инфекции различной локализации выявляются у 75–99,7% пациентов, страдающих ХРФ. Наиболее часто встречаются очаги хронической инфекции ЛОР-органов (хронический тонзиллит, хронический гайморит, хронический фарингит), дисбактериоз кишечника с увеличением содержания кокковых форм. У больных хроническим фурункулезом патология ЖКТ (хронический гастродуоденит, эрозивный бульбит, хронический холецистит) определяется в 48–91,7% случаев. У 39,7% пациентов диагностируется патология эндокринной системы, представленная нарушениями обмена углеводов, гормонпродуцирующей функции щитовидной и половых желез. У 39,2% больных с упорно текущим фурункулезом имеется латентная сенсибилизация, у 4,2% — клинические проявления сенсибилизации к аллергенам домашней пыли, пыльцы деревьев и злаковых трав, у 11,1% — повышенная концентрация сывороточного IgE.
Таким образом, для большинства больных ХРФ характерны непрерывно рецидивирующее течение заболевания (41,3%) при тяжелой и средней тяжести течения фурункулеза (88%) и длительные обострения (от 14 до 21 дня — 39,3%). У 99,7% пациентов выявлены хронические очаги инфекции различной локализации. В 39,2% случаев определялась латентная сенсибилизация к различным аллергенам. Основным возбудителем является St. aureus.
В возникновении и развитии хронического фурункулеза, наряду с особенностями возбудителя, его патогенными, вирулентными и инвазивными свойствами, наличием сопутствующей патологии, большая роль отводится нарушениям нормального функционирования и взаимодействия различных звеньев иммунной системы. Иммунная система, призванная обеспечить биологическую индивидуальность организма и, как следствие, выполняющая защитную функцию при контакте с инфекционными, генетически чужеродными агентами, в силу разных причин может давать сбой, что ведет к нарушению защиты организма от микробов и проявляется в повышенной инфекционной заболеваемости.
При ХРФ выявляются нарушения практически всех звеньев иммунной системы. По данным Н. Х. Сетдиковой, 71,1% больных фурункулезом имели нарушения фагоцитарного звена иммунитета, что выражалось в снижении внутриклеточной бактерицидности нейтрофилов, дефектах образования активных форм кислорода. Дефекты, приводящие к нарушению миграции гранулоцитов, могут приводить к хроническим бактериальным инфекциям, что продемонстрировали в своей работе Kalkman и соавторы в 2002 г. Дефекты утилизации патогенов внутри фагоцитов могут быть обусловлены разными причинами и иметь тяжелые последствия (так, например, дефект НАДФН-оксидазы приводит к незавершенному фагоцитозу и развитию соответствующей тяжелой клинической картины). Низкие показатели уровня сывороточного железа, возможно, могут обусловливать снижение эффективности оксидативного киллинга патогенных микроорганизмов нейтрофилами. Рядом авторов выявлено снижение общего количества Т-лимфоцитов периферической крови. Как правило, у больных ХРФ снижено количество CD4-лимфоцитов (у 20–50% пациентов) и повышено количество CD8-лимфоцитов (у 14–60,4% пациентов).
У 26–35% больных, страдающих хроническим фурункулезом, снижается количество В-лимфоцитов. При оценке компонентов гуморального иммунитета у больных фурункулезом выявляются различные дисиммуноглобулинемии. Наиболее часто встречаются снижение уровней IgG и IgM. Отмечено снижение аффинности иммуноглобулинов у больных ХРФ, причем выявлена корреляция между частотой встречаемости этого дефекта, стадией и тяжестью заболевания. Тяжесть нарушений лабораторных показателей коррелирует с тяжестью клинических проявлений фурункулеза.
Из вышесказанного следует, что изменения показателей иммунного статуса у больных ХРФ носят разноплановый характер: у 42,9% отмечено изменение субпопуляционного состава лимфоцитов, у 71,1% — фагоцитарного и у 59,5% — гуморального звена иммунной системы. В зависимости от выраженности изменений в показателях иммунного статуса больных ХРФ можно разделить на три группы: легкой тяжести, средней и тяжелого течения, что коррелирует с клиническим течением заболевания. При легком течении фурункулеза у большинства больных (70%) показатели иммунного статуса находятся в пределах нормы. При средней и тяжелой степени преимущественно выявляются изменения фагоцитарного и гуморального звеньев иммунной системы.
Исходя из вышеуказанных патогенетических особенностей ХРФ алгоритм диагностики должен включать в себя выявление очагов хронической инфекции, диагностику сопутствующих заболеваний, оценку лабораторных параметров состояния иммунной системы (рис.).
В нашем институте был разработан план обследования больных ХРФ.
- Обязательное лабораторное исследование:
- клинический анализ крови;
- общий анализ мочи;
- биохимический анализ крови (общий белок, белковые фракции, общий билирубин, мочевина, креатинин, трансаминазы - АСТ, АЛТ);
- RW, ВИЧ;
- анализ крови на наличие гепатита В и С;
- посев содержимого фурункула на флору и чувствительность к антибиотикам;
- гликемический профиль;
- иммунологическое обследование (фагоцитарный индекс, спонтанная и индуцированная хемилюминесценция (ХЛ), индекс стимуляции (ИС) люминолзависимой хемилюминесценции ЛЗХЛ), бактерицидность нейтрофилов, иммуноглобулины A, M, G, аффинность иммуноглобулинов);
- бактериологическое исследование фекалий;
- анализ кала на яйца глистов;
- посев из зева на флору и грибы.
- Дополнительное лабораторное исследование:
- определение уровня гормонов щитовидной железы (Т3,Т4, ТТГ, АТ к ТГ);
- определение уровня половых гормонов (эстрадиол, пролактин, прогестерон);
- посев крови на стерильность трехкратно;
- посев мочи (по показаниям);
- посев желчи (по показаниям);
- определение базальной секреции;
- иммунологическое обследование (субпопуляции Т-лимфоцитов, В-лимфоциты);
- общий IgE.
- Инструментальные методы обследования:
- гастроскопия с определением базальной секреции;
- УЗИ органов брюшной полости;
- УЗИ щитовидной железы (по показаниям);
- УЗИ женских половых органов (по показаниям);
- дуоденальное зондирование;
- функции внешнего дыхания;
- ЭКГ;
- рентгенография органов грудной клетки;
- рентгенография придаточных пазух носа.
- Консультации специалистов: отоларинголога, гинеколога, эндокринолога, хирурга, уролога.
Тактика лечения больных ХРФ определяется стадией заболевания, сопутствующей патологией и иммунологическими нарушениями. В стадии обострения ХРФ требуется проведение местной терапии в виде обработки фурункулов антисептическими растворами, антибактериальными мазями, гипертоническим раствором; в случае локализации фурункулов в области головы и шеи или наличия множественных фурункулов — проведение антибактериальной терапии с учетом чувствительности возбудителя. В любой стадии заболевания необходима коррекция выявленной патологии (санация очагов хронической инфекции, лечение патологии ЖКТ, эндокринной патологии и т. д.). При выявлении у больных ХРФ латентной сенсибилизации или при наличии клинических проявлений аллергии необходимо в период поллинации добавлять к лечению антигистаминные препараты, назначать гипоаллергенную диету, проводить хирургическое вмешательство с премедикацией гормональными и антигистаминными препаратами.
В последнее время в комплексной терапии больных ХРФ все чаще используют препараты, оказывающие корригирующее действие на иммунную систему.
Разработаны показания к назначению иммуномодуляторов в зависимости от доминирующего типа нарушений иммунного статуса и степени заболевания. Так, в стадии обострения ХРФ рекомендовано применение следующих иммуномодуляторов.
- При наличии изменений фагоцитарного звена иммунитета целесообразно назначение полиоксидония по 6-12 мг внутримышечно в течение 6-12 дней.
- При снижении аффинности иммуноглобулинов - галавит 100 мг № 15 внутримышечно.
- При снижении уровня В-лимфоцитов, нарушении соотношения CD4/CD8 в сторону уменьшения показано применение миелопида по 3 мг в течение 5 дней внутримышечно.
- При снижении уровня IgG на фоне тяжелого обострения ХРФ при клинической неэффективности применения галавита используются препараты иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин).
В период ремиссии возможно назначение следующих иммуномодуляторов.
- Полиоксидоний 6-12 мг внутримышечно в течение 6-12 дней - при наличии изменений фагоцитарного звена иммунитета.
- Ликопид 10 мг в течение 10 дней перорально - при наличии дефектов образования активных форм кислорода.
- Галавит 100 мг № 15 внутримышечно - при снижении аффинности иммуноглобулинов.
Применение ликопида целесообразно также при вялотекущем, непрерывно рецидивирующем фурункулезе. При упорном рецидивировании ХРФ на фоне изменений гуморального звена иммунитета показано назначение препаратов иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин). В некоторых случаях целесообразно комбинированное применение иммуномодулирующих препаратов (например, при обострении фурункулеза возможно назначение полиоксидония, в дальнейшем, при выявлении дефекта аффинности иммуноглобулинов, добавляется галавит и т. д.).
Несмотря на значительные успехи, достигнутые в области клинической иммунологии, эффективное лечение ХРФ остается достаточно сложной задачей. В связи с этим требуется дальнейшее изучение патогенетических особенностей этого заболевания, а также разработка новых подходов к терапии ХРФ.
В настоящее время продолжается поиск новых иммуномодулирующих препаратов, способных оказывать положительное влияние на течение воспалительного процесса при фурункулезе. Проводятся клинические испытания новых отечественных иммуномодуляторов, таких, как серамил, неоген. Серамил является синтетическим аналогом эндогенного иммунорегуляторного пептида — миелопептида-3 (МП-3). Серамил применялся в составе комплексной терапии больных ХРФ как в стадии обострения, так и в стадии ремиссии по 5 мг № 5 внутримышечно. После лечения препаратом отмечались нормализация уровня В-лимфоцитов, а также снижение уровня СD8-лимфоцитов. Выявлено значительное удлинение сроков ремиссии заболевания (до 12 мес у 30% пациентов).
Неоген является синтетическим трипептидом, состоящим из L-аминокислотных остатков изолецитина, глютамина и триптофана. Неоген применялся в составе комплексной терапии, проводимой больным хроническим фурункулезом. Внутримышечные инъекции препарата неогена проводились по 1 мл 0,01% раствора 1 раз в сутки ежедневно, курс — 10 инъекций. Применение неогена в комплексной терапии больных хроническим фурункулезом на стадии ремиссии заболевания вызывает достоверную нормализацию изначально измененных иммунологических показателей (относительного и абсолютного количества лимфоцитов, относительного количества CD3 + , CD8 + , CD19 + , CD16 + -лимфоцитов, поглотительной способности моноцитов по отношению к St. aureus) и увеличение показателей спонтанной ХЛ и аффинности анти-ОАД-антител, количества HLA-DR+-лимфоцитов, а следовательно, позволяет продлить период ремиссии заболевания по сравнению с группой контроля.
Таким образом, из вышеизложенного следует, что ХРФ протекает под воздействием сложного комплекса этиологических и патогенетических факторов и его нельзя рассматривать только как местное воспаление. Больным с ХРФ необходимо проводить всестороннее обследование с целью выявления возможных очагов хронической инфекции, которые являются источником септицемии и при нарушении элиминации микробов в крови в результате снижения иммунологической реактивности организма приводят к возникновению фурункулов. Так как назначение иммунокорригирующих препаратов может вызвать обострение основного заболевания, мы считаем, что лечение больных необходимо начинать с санации выявленных очагов инфекции.
Вопрос о назначении иммунокорригирующих препаратов должен решаться индивидуально, с учетом стадии заболевания, наличия сопутствующей патологии и типа иммунологического дефекта. При выявлении у больного сенсибилизации к различным аллергенам лечение фурункулеза необходимо проводить на фоне противоаллергенной терапии.
Н. Х. Сетдикова, доктор медицинских наук
К. С. Манько
Т. В. Латышева, доктор медицинских наук, профессор
Фурункулез – это дерматологическое заболевание, характеризующееся воспалением волосяного фолликула и развитием гнойно-воспалительного процесса. Возбудителем патологии выступает золотистый стафилококк. Проявляется болезнь воспалением и покраснением кожи вокруг очага поражения, а также скоплением гноя. Фурункул отличается от ячменя по месту расположения и причинами возникновения.
Фурункулез у детей требует особого внимания и квалифицированного лечения. Самолечение категорически запрещено из-за высокого риска развития осложнений – сепсиса или абсцесса. Как распознать фурункулез у ребенка и какие методы лечения используются для устранения патологии?
Причины фурункулеза у детей
Развитию фурункулеза способствует попадание патогенного организма в кожу, где он в результате своей жизнедеятельности выделяет токсины, провоцирует появление гнойно-некротического процесса. Золотистый стафилококк проникает в кожу через травмы, порезы или другие повреждения. При фурункулезе поражается волосяная луковица и окружающие ее ткани.
Однако не всегда попадание стафилококка в организм провоцирует развитие патологии. Как правило, недуг развивается на фоне сниженного иммунитета или при наличии других предрасполагающих факторов. Так, повышает риск возникновения фурункулеза у детей хронические заболевания (гипотиреоз, сахарный диабет, иммунодефицит), нарушения кровообращения, нервное или физическое истощение, стресс. Спровоцировать патологию способно неправильное питание, употребление в большом количестве сладкой и жирной пищи. Способствует развитию недуга несоблюдение правил личной гигиены.
Локализуются фурункулы на лице, ушах, шее, ягодицах и других частях тела. Зачастую выявляются одиночные очаги, однако возможно масштабное поражение и появление сразу нескольких фурункулов.
Признаки фурункулеза у детей
Фурункулез проявляется воспалением фолликулов, которое может локализоваться на разных участках тела. На начальном этапе развития болезни появляется пустула – полость, наполненная гноем. Позже развивается инфильтрация и появляется уплотнение тканей вокруг очага поражения.
Вокруг волосяной луковицы развивается гнойно-некротический процесс со стержнем внутри. Со временем омертвленные ткани отвергаются и фурункул затягивается. Небольшие очаги поражения проходят бесследно, а на месте крупных остаются рубцы.
Фурункулез вызывает боль и зуд в месте поражения, доставляет дискомфорт и мешает привычной жизни. Патология провоцирует появление симптомов общей интоксикации: слабость, нарушение сна, снижение аппетита, быстрая утомляемость, повышение температуры тела до субфебрильных показателей.
Как вылечить фурункулез у детей
Прежде чем приступать к лечению фурункулеза необходимо проконсультироваться с врачом. Специалист проводит визуальный осмотр новообразования и бактериологическое исследование. В случае частых рецидивов или при длительном не заживлении фурункулов требуется проведение анализа крови, бакпосева из носоглотки, изучение иммунологического статуса.
После проведения обследования врач назначает соответствующее лечение.
Родителям категорически запрещено самостоятельно выдавливать или прокалывать фурункул. Это грозит развитием вторичной инфекции. Не стоит самостоятельно принимать решение о приеме или отмене антибиотиков.
Болезнь на начальной стадии можно лечить без применения антибактериальных препаратов, используя физиотерапевтические процедуры – ультрафиолет. Если фурункул перешел в стадию созревания назначается медикаментозное лечение. Как правило, прописывается пероральная форма антибиотиков. Однако возможно инъекционное введение препарата вокруг очага поражения. В качестве антибиотиков используется Эритромицин, Оксациллин, Левофлоксацин и прочие.
Ускорить заживление поможет нанесение ихтиоловой мази два раза в сутки. Терапия продолжается до полного исчезновения патологии – вскрытия и заживления чирки.
После вскрытия гнойника рану следует обработать перекисью водорода или фурацилином. Может использоваться раствор хлорида натрия, который наносится на повязку и прикладываются к очагу.
Для укрепления иммунитета и ускорения выздоровления назначаются витаминно-минеральные комплексы и иммуностимуляторы. Дополнительно в рацион питания следует включать свежие фрукты и овощи. Обязательно корректируется режим дня, чтобы ребенок мог полноценно отдохнуть.
В особо сложных случаях проводится хирургическое вмешательство. Во время операции вскрывается папула и удаляется стержень, что устраняет воспаление и ускоряет выздоровление.
Если заболевание на протяжении длительного времени остается без лечения развиваются серьезные осложнения: развитие хронической формы болезни, тромбофлебит, флегмона, абсцесс или сепсис.
Фурункулез у детей – крайне опасное состояние, которое приносит серьезный дискомфорт и боль, а в случае запущенной болезни вызывает серьезные осложнения. В качестве лечения применяется антибактериальная терапия, физиотерапевтические процедуры и хирургическое вмешательство. В случае частого проявления фурункулов требуется оценка работы иммунной системы и проведение полного обследования ребенка.

Фурункул (чирей) очень часто доставляет массу неприятностей. Это воспаление вызывается чаще золотистым, реже белым стафилококком. Развивается в результате загрязнение кожи и микротравмы, ослабление защитных сил организма из-за хронических заболеваний , авитаминоза, сахарного диабета и др.
Симптомы при образовании фурункула (чирей)
Ощущается легкий зуд и покалывание. На 1-2-е сутки возникают выделения. Они выступают конусообразно над кожей, которая краснеет и становится болезненной при прикосновении. На вершине отмечается небольшое скопление гноя с черной точкой в центре.
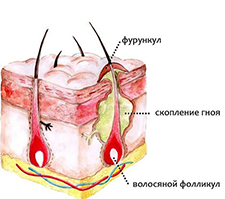
Нарыв обычно прорывается и подсыхает, а на 3-7 сутки в виде стержня вместе с остатками волоса выделяются с гноем. Образовавшаяся рана очищается, заполняется грануляционной тканью и заживает. Отек вокруг нее постепенно уменьшается, боли исчезают. На месте воспаления остается небольшой, белесоватый, несколько втянутый рубец.
Множественные поражения фурункулами, которые появляются одновременно или последовательно один за другим на различных участках тела - называется фурункулезом. Когда он длится с небольшими ремиссиями в течение нескольких лет, то является хроническим, рецидивирующим.
На местах, лишенных волос (ладони и ладонная поверхность пальцев, подошвы) фурункулы не развиваются. Наиболее часто наблюдаются на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Обычно фурункул не вызывает значительных нарушений самочувствия. Боли бывают умеренные, но при локализации, например, в наружном слуховом проходе, в носу - значительные. В области лица (губы, лоб), а также на мошонке фурункулы сопровождаются значительным отеком окружающих тканей, что объясняется рыхлостью подкожной клетчатки.
Лечение фурункулеза
- довольно серьезное заболевание, относиться к которому следует с большой осторожностью и ни в коем случае не заниматься самолечением. Не следует делать компрессы, использовать ихтиол и мазь Вишневского – в большинстве случаев это приводит к распространению воспалительного процесса.
Лечение фурункула только хирургическое, ибо никакая другая терапия не приведет к успеху, если не будет своевременно удален или вскрыт и дренирован очаг гнойного воспаления. Основной принцип гнойной хирургии "Ubi pus, ibi evacua" (где гной, там иссеки и вскрой), известный со времен Гиппократа, не утратил своей значимости до сегодняшнего времени, несмотря на применение антибактериальных высокоэффективных препаратов, мощной дезинтоксикационной, иммунной терапии и т. д.
Вскрытие фурункула как правило производится под местной анестезией и для пациента проходит безболезненно. Смысл лечения фурункула, как и любого гнойного очага - дать отток гнойному отделяемому, и затем обеспечить постоянный дренаж из раны.
Простые (не осложненные) фурункулы могут лечиться амбулаторно и не требуют госпитализации. Но в случае тяжелого течения, если у пациента появляется отек мягких тканей щеки, губы или глаза - необходима неотложная госпитализация в хирургическое отделение для постоянного контроля за развитием процесса и предупреждения осложнений.
При высокой температуре назначают строгий постельный режим, жидкую пищу, больному запрещают разговаривать, жевать.
Чем опасны фурункулы (чирии)
Тяжелое клиническое течение нередко наблюдается при фурункулах верхней губы, носогубной складки, носа, суборбитальной (окологлазной) области. Особенности развития венозной и лимфатической сети на лице способствует быстрому распространению микробов.
при фурункуле лица может распространиться по анастомозам на венозные синусы твердой мозговой оболочки, что ведет к их тромбозу, создавая угрозу гнойного базального менингита. Быстро нарастает отек лица, пальпируются плотные болезненные вены, резко ухудшается общее состояние больного, температура тела достигает высокого уровня (40-41 С), может быть выражена ригидность затылочных мышц, нарушение зрения (поражение хиазмы).
Особую опасность представляют бурно прогрессирующие острый тромбофлебит и сепсис.
Острый тромбофлебит обычно развивается при фурункулах, располагающихся вблизи крупных подкожных вен, а сепсис - при фурункулах лица. Они нередко являются следствием попыток выдавить содержимое фурункула, срезывания его во время бритья, травме при массаже. Прогноз при этих осложнениях очень серьезен. Заживает чирей всегда с образованием рубца.
- одиночный фурункул;
- локализованный фурункулез, когда элементы последовательно возникают в одном и том же районе, например, на предплечье, пояснице и пр.
Причинами локализованного фурункулеза чаще всего являются неправильные методы терапии и режима (применение компрессов, недолечивание остаточного уплотнения, мытье места, где появляются элементы); общий (рассеянный) фурункулез - хроническое появление все новых и новых элементов на различных участках кожного покрова.
Фурункулез – это хроническое заболевание, при котором на различных участках кожи возникают фурункулы – остро-некротические воспаления волосяного фолликула.
Заболевание начинается с того, что кожа вокруг волосяного фолликула отекает, краснеет, становится немного болезненной. Примерно на 3-и или 4-е сутки очаг поражения достигает 1-3 см в диаметре и приобретает вид конуса, в центре которого формируется гнойно-некротический стержень, а на поверхности – пустула. Боль в месте возникновения фурункула усиливается, пациент жалуется на повышение температуры, слабость, головную боль.
Через некоторое время гнойник вскрывается, или его вскрывают искусственно, из фурункула изливается гной с примесью крови и желто-зеленый некротический стержень. После отторжения стержня боль уходит, отек спадает, рана рубцуется.
При остром фурункулезе фурункулы образуются в большом количестве на протяжении 1-2 месяцев. При хроническом фурункулезе заболевание длится дольше, но фурункулов образуется меньше.
Причина фурункулеза – стафилококки – неподвижные грамположительные круглые бактерии, которые живут на коже и слизистых оболочках человека. Опасность для человека представляют три вида этих микроорганизмов – золотистый стафилококк (Staphylococcus aureus), сапрофитный стафилококк (Staphylococcus saprophyticus) и эпидермальный стафилококк (Staphylococcus epidermidis). Самый опасный из них – золотистый стафилококк, который чаще всего и вызывает фурункулез. В нормальных условиях эти микроорганизмы могут находиться на коже человека не причиняя вреда, однако при ослаблении организма они могут активизироваться, и тогда начинается воспаление. Стафилококки в большинстве случаев обитают в волосяном фолликуле, воспаление развивается там же. Поэтому в центре фурункула всегда будет волос.
Факторы риска фурункулеза:
- несоблюдение личной гигиены;
- постоянная травматизация кожи, в том числе и натирание одеждой;
- хронические заболевания (сахарный диабет, ожирение, хронический гастродуоденит, хронический холецистит, болезни крови, хронический тонзиллит, хронический гайморит и хронический фарингит);
- алкоголизм;
- постоянные перегревания или переохлаждения;
- гипо- и авитаминозы;
- истощение организма;
- прием некоторых лекарственных препаратов.
Фурункулез чаще развивается весной или осенью. Мужчины страдают этим заболеванием чаще, чем женщины.
Выделяют три степени тяжести фурункулеза:
- при фурункулезе легкой степени тяжести на теле страдающего 1-2 раза в год появляются единичные фурункулы, при этом патологический процесс протекает без явлений интоксикации;
- при фурункулезе средней тяжести заболевание рецидивирует 1-3 раза в год, на теле пациента появляются одиночные или множественные фурункулы, заболевание сопровождается увеличением лимфатических узлов, незначительным повышением температуры, симптомами интоксикации, которые, правда, выражены незначительно;
- при фурункулезе тяжелой степени тело пациента постоянно покрыто фурункулами, патологический процесс сопровождается симптомами интоксикации – головной болью, слабостью, лихорадкой, потливостью, ознобом. Лимфатические узлы увеличены незначительно.
Фурункулы могут возникать на любом участке тела. Однако наиболее опасны фурункулы, возникающие на лице. Даже если это единичный фурункул, у страдающего отекает лицо, поднимается температура, ухудшается общее состояние. При прокалывании, выдавливании фурункула на лице может развиться тромбоз вен головного мозга – патологическое состояние, сопровождающееся головной болью, рвотой, нарушениями сознания, судорогами, параличами и парезами. Кроме того, фурункулез лица может привести к менингиту или менингоэнцефалиту.
Если фурункулы возникли в области сустава, то из-за отека тканей ограничивается его подвижность.
Фурункулы промежности также доставляют много неудобств страдающим. Во-первых, за ними трудно правильно ухаживать, во-вторых, их легко повредить, а значит, разнести инфекцию, и в-третьих, они мешают ходить.
Тем, у кого фурункулы появляются на шее, очень больно двигать головой.
Фурункулы нельзя расчесывать или выдавливать. Их даже одеждой травмировать не рекомендуется, так как в результате стафилококки разносятся по коже и с током крови, что может привести к лимфангииту, лимфадениту, сепсису.
Диагноз ставит дерматолог. В несложных случаях проводится осмотр пациента, назначаются общий и биохимический анализы крови, посев крови на стерильность, общий анализ мочи, микроскопическое исследование соскоба с очага поражения и высеивания исследуемого материала на питательную среду. Также делают анализ крови на сахар и определяют чувствительность возбудителя к антибиотику.
Для выявления причины заболевания может потребоваться консультация оториноларинголога, гастроэнтеролога, эндокринолога, проводится фиброгастродуоденоскопия, ультразвуковое исследование органов брюшной полости, щитовидной железы, рентгенография придаточных пазух носа.
Самостоятельно лечить фурункулез не стоит. Особенно не рекомендуется выдавливать фурункулы, так как часто при этом кожа дополнительно обсеменяется стафилококками, а часть гнойно-некротического стержня остается внутри. Все это приводит к хронизации заболевания. Поэтому лучше обратиться к дерматологу.
Врач накладывает повязки с антисептиками, зоны поражения обкалывают анестетиками и антибиотиками для снятия болевого синдрома и предотвращения распространения гнойного процесса на здоровые ткани. Антибиотики внутрь назначаются только при хроническом фурункулезе или при абсцедировании процесса.
На всех этапах фурункулеза показана физиотерапия – УФО и УВЧ.
Обязательно назначаются витамины и общеукрепляющие средства. Страдающий фурункулезом должен соблюдать диету, отказаться от жирного, жареного, острого, алкоголя.
При образовании абсцесса фурункул вскрывают под местной анестезией, удаляют гнойно-некротические массы, промывают рану и накладывают повязку с антибиотиком.
В большинстве случаев водные процедуры при фурункулезе не приветствуются, но при обширных поражениях полезны будут чуть теплые ванны с перманганатом калия. В остальных случаях рекомендуется просто протирать кожу раствором фурацилина.
Для профилактики фурункулеза необходимо соблюдать гигиену, при необходимости принимать витамины, избегать переохлаждений и перегревов, своевременно лечить инфекционные заболевания. Важно следить за весом, правильно питаться и свести к минимуму употребление алкоголя. При наличии хронических заболеваний необходимо тщательно соблюдать предписания лечащего врача.
Читайте также:


