Лейкоэнцефалопатия с субкортикальными кистами
Обзор литературы, история открытия и гипотезы патогенеза болезни. Анализ данных нейроморфологии, клинических проявлений, дифференциальной диагностики и описание собственного единичного наблюдения редкой наследственной лейкоэнцефалопатии у детей.
| Рубрика | Медицина |
| Вид | статья |
| Язык | русский |
| Дата добавления | 23.02.2014 |
| Размер файла | 671,7 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
HTML-версии работы пока нет.
Cкачать архив работы можно перейдя по ссылке, которая находятся ниже.
Определение гастроэзофагеальной рефлюксной болезни (ГЭРБ) и ишемической болезни сердца (ИБС), их симптомы. Общие положения дифференциальной диагностики болей при ГЭРБ и ИБС. Алгоритм дифференциальной диагностики ГЭРБ и ИБС. Клинический разбор больного.
реферат [24,8 K], добавлен 10.04.2008
Требования к проведению гигиенической и хирургической антисептики для обработки рук медицинских работников, и техника ее проведения. Общая характеристика миеломной болезни, описание ее симптомов и клинических проявлений. Диагностика, лечение и прогноз.
реферат [24,5 K], добавлен 27.02.2014
Причины развития ишемической болезни сердца. Постановление предварительного диагноза "Прогрессирующая стенокардия напряжения. Постинфарктный кардиосклероз" на основании жалоб, анамнеза и клинических проявлений. Обследование пациента, назначение лечения.
история болезни [37,8 K], добавлен 23.01.2012
Основные признаки наследственной патологии. Оценка общих особенностей клинических проявлений наследственных болезней. Болезнь Дауна, нейрофиброматоз, ахондроплазия, хорея Гентингтона. Биохимические, иммунологические и иммуноферментные методы исследования.
презентация [4,1 M], добавлен 21.09.2015
Представление о болезни, ее этиологии, патогенезе и клиническом течении, формы патологии почек. Роль наследственности в развитии болезни, методы инструментальной и лабораторной диагностики. Методы постановки диагноза, этапы дифференциальной диагностики.
реферат [14,3 K], добавлен 11.04.2010
Исследование механизма развития, этиологии и патогенеза быстропрогрессирующего гломерулонефрита. Характеристика клинических проявлений, морфологических изменений в клубочках почек. Особенности диагностики, методы лечения и прогноз заболевания у детей.
презентация [565,8 K], добавлен 07.12.2012
Частота бронхоэктазов, их патогенез, морфологические и функциональные закономерности, многообразие клинических проявлений. Цилиндрические, мешотчатые, веретенообразные и смешанные бронхоэктазы. Контрастное рентгенологическое исследование бронхоэктаза.
реферат [20,6 K], добавлен 08.06.2010
Характеристика патогенеза, диагностики и лечения идиопатической артериальной гипотензии. Анализ собственных данных о возрастной динамике клинических проявлений этого заболевания. Особенности состояния вегетативной сферы и нервно-мышечных структур.
книга [551,0 K], добавлен 28.11.2010
Причины заболевания менингококк и основные источники инфицирования ребенка. Клинические формы менингококковой инфекции: локализованные и генерализованные. Методы диагностики болезни: опрос родителей, осмотр ребенка врачом, анализ клинических проявлений.
презентация [684,9 K], добавлен 21.06.2015
Изучение этиологии, клинических проявлений, методов диагностики и способов лечения риккетсиозов или группы острых инфекционных заболеваний, вызванных внутриклеточными паразитами. Эпидемический сыпной тиф, болезнь Брилла, пятнистая лихорадка скалистых гор.
реферат [83,6 K], добавлен 20.10.2013

Работы в архивах красиво оформлены согласно требованиям ВУЗов и содержат рисунки, диаграммы, формулы и т.д.
PPT, PPTX и PDF-файлы представлены только в архивах.
Рекомендуем скачать работу.
У 5% пациентов с энцефалопатией Ван дер Кнаап не удаётся обнаружить ни одного из вышеперечисленных генетических дефектов.
Уже при рождении (а чаще, на первом году жизни) становится заметной макроцефалия, которая присутствует практически у всех пациентов. После года рост окружности головы замедляется и вскоре размеры её начинают приближаться к норме. Вначале умственное и физическое развитие как правило соответствуют возрастной норме, однако, постепенно становится заметным несущественное отставание (умственное развивается позже и протекает мягче физического).

Внешний вид ребёнка с энцефалопатией Ван дер Кнаап (источник: Abdel-Salam G.M.H., Abdel-Hamid M.S., Ismail S.I. et al. Megalencephalic leukoencephalopathy with cysts in twelve Egyptian patients: novel mutations in MLC1 and HEPACAM and a founder effect // Metab. Brain Dis., 2016. – Vol.31. – P.1171-1179)
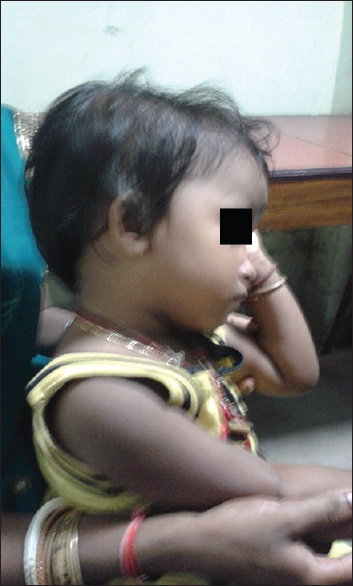
Внешний вид ребёнка с энцефалопатией Ван дер Кнаап (источник: Bhattacharyya K.B., Rai S. Megaencephalic leukoencephalopathy with subcortical cysts in a young Bengali girl // Neurol. India, 2015. – Vol.63. – P.436-743)
Когда ребёнок начинает ходить, становятся заметными нарушения походки – она неуверенная, дети часто падают. Мышечный тонус при этом имеет тенденцию к понижению, за исключением тонуса стоп, который обычно повышен. В первые годы жизни отмечается медленное прогрессирование нарушений моторики, однако, на первый план постепенно начинает выходить статическая и динамическая атаксия, атаксия походки. Также постепенно присоединяется дизартрия, иногда – с дисфагией. Появляются пирамидные знаки, спастичность, реже – экстрапирамидные нарушения (дистония, атетоз, тики). Способность к самостоятельному передвижению постепенно утрачивается, и к 10-20 годам многие пациенты становятся прикованы к инвалидной коляске; в более благоприятных случаях она сохраняется до 50 лет.
Иногда возникают поведенческие расстройства, аутизм. Очень характерны эпилептические приступы, развивающиеся на первом году жизни; обычно они хорошо поддаются лечению, но нередки (15-20%) эпилептические статусы, как правило, развивающиеся в течение нескольких лет после дебюта эпилептического синдрома. Даже малейшая травма головы может приводить к временному нарастанию клинических проявлений, в особо тяжёлых случаях – вплоть эпилептического статуса или до коматозного состояния.
Выделяют 2 разновидности фенотипической картины заболевания – классическую (варианты MLC1 и MLC2A) и благоприятную (вариант MLC2B). По сравнению с вышеописанными проявлениями классического фенотипа, благоприятный вариант характеризуется более мягкой манифестацией и улучшением двигательных функций после года жизни, более редким развитием эпилептического синдрома (лишь у 10% пациентов).
У родителей пробанда – носителей мутаттного гена – может наблюдаться макроцефалия без нарушений двигательных и когнитивных функций, в некоторых случаях – когнитивные/поведенческие расстройства и неловкость движений.
Типичными МРТ-признаками классической формы являются: 1) мегалэнцефалия; 2) диффузное двухстороннее симметричное поражение полушарного белого вещества (гиперинтенсивное в режиме Т2 и гипоинтенсивное в режимеТ1) с признаками его незначительного отёка; 3) относительная сохранность центральных структур (мозолистого тела, внутренней капсулы, ствола мозга); 4) относительно несущественное поражение белого вещества мозжечка без признаков отёка; 5) практически патогномоничное наличие субкортикальных кист в передних отделах височных долей, а также зачастую – и лобно-теменных областях; 6) регресс отёчности белого вещества со временем, приводящий к появлению картины атрофии мозга; 7) повышенная проницаемость отёчного белого вещества в режиме DWI (диффузионно-взвешенных изображений).
В некоторых случаях субкортикальные кисты могут увеличиваться в размерах и количестве. Иногда они достигают больших размеров, распространяясь на значительные объёмы белого вещества лобно-теменных областей. Возможен также и регресс патологических изменений белого вещества.
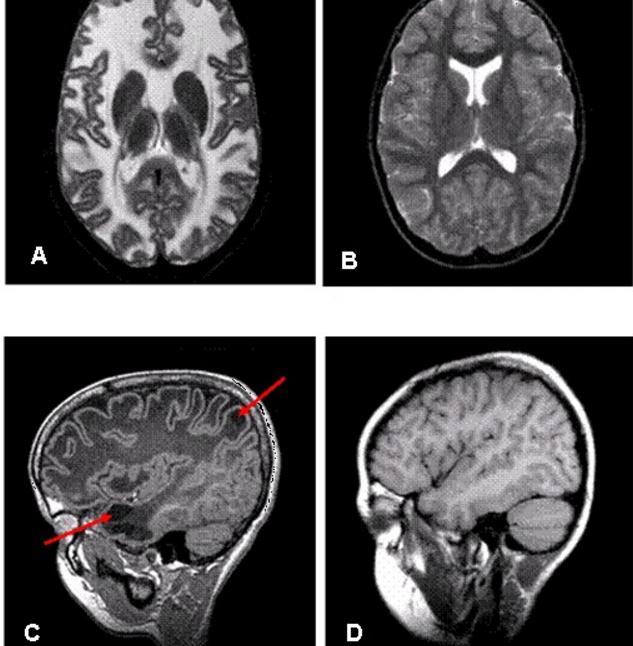
МРТ-картина энцефалопатии Ван дер Кнаап (рис. А,С) и нормального головного мозга (рис.B, D). А – Т2-взвешенное поперечное изображение головного мозга 9-летнего ребёнка с энцефалопатией Ван дер Кнаап: видно диффузное поражение белого вещества полушарий с признаками его отёка; С – Т2-взвешенное сагиттальное изображение головного мозга того же ребёнка, на котором видны субкортикальные кисты в передневисочной и теменной областях (показаны стрелками) (источник: Van der Knaap MS., Abbink T.E.M., Min R. Megalencephalic Leukoencephalopathy with Subcortical Cysts. Synonym: Van der Knaap Disease. – in: Adam M.P., Ardinger H.H., Pagon R.A. et al., eds. Gene Reviews // Seattle (WA): University of Washington, Seattle; 1993-2018)
МРТ-картина благоприятной формы энцефалопатии Ван дер Кнаап на первом году не отличается от таковой при классической форме (за исключением разве что практически интактного белого вещества мозжечка); в последующем наблюдается существенный регресс патологических изменений – через несколько лет головной мозг может выглядеть практически нормальным, с минимальным поражением белого вещества лобной и теменной областей и сохранившимися субкортикальными кистами в передневисочных областях.
Верификацию диагноза можно осуществить методом секвенирования – вначале производится секвенирование гена MLC1, затем, при отрицательном результате – гена HEPACAM (при благоприятном варианте вначале проводится анализ гена HEPACAM). Если патогенетический вариант не найден, возможно применение метода поиска делеции/дупликации в этих генах.
Описаны случаи повышения уровня глицина в ликворе
Дифференциальный диагноз проводится с рядом заболеваний, ядром клинической картины которых является макроцефалия с диффузной лейкоэнцефалопатией: болезнью Канаван(–Ван-Богарта – Бертрана), болезнью Александера, GM2-ганглиозидозами (I типа – болезнь Тея – Сакса, II типа – болезнь Зандхоффа(–Яцкевича(–Пильца)), GM1-ганглиозидозами (ранний и поздний инфантильные типы), L-2-оксиглутаровой ацидурией. Кроме того, некоторые случаи мерозин-дефицитной врождённой мышечной дистрофии типа 1А могут протекать с макроцефалией. Детали клинической картины и течение этих заболеваний, как правило, всё же имеют отличия; МРТ-картина ни одного из них не включает все признаки энцефалопатии Ван дер Кнаап. Если к году жизни окружность головы больного ребёнка существенно превышает норму, то с весьма высокой вероятностью у него нет энцефалопатии Ван дер Кнаап.
Прогноз для жизни при этом заболевании в целом благоприятный, хотя описаны случаи смерти в возрасте 10-20 лет. Если пациент сохраняет способность к ходьбе, самостоятельной или с поддержкой, к 15 годам, то скорее всего он будет оставаться ходячим и в последующем.
Патогенетического лечения до настоящего времени не разработано. Применение таких препаратов, как диуретики, ацетазоламид, креатинина моногидрат не продемонстрировало эффективности. Показана физиотерапия, логопедическая помощь, обучение по индивидуальному плану, антиконвульсанты при развитии эписиндрома. Учитывая высокий риск осложнений при травмах головы в потенциально травматичных ситуациях рекомендуется ношение шлема.

КЛИНИКА НЕРВНЫХ И ПСИХИЧЕСКИХ ЗАБОЛЕВАНИЙ
Клинические проявления и молекулярно-генетическая диагностика лейкоэнцефалопатии с преимущественным поражением ствола мозга, спинного мозга и повышенным лактатом у детей
С.В. МИХАЙЛОВА 1,4 , Е.Ю. ЗАХАРОВА 2 , А.В. БАНИН 1,2 , А.А. ДЕМУШКИНА 1 , А.С. ПЕТРУХИН 3
Clinical and molecular diagnosis of leukoencephalopathy with brainstem and spinal cord involvement and lactate elevation in children
S.V. MIKHAYLOVA, E.YU. ZAKHAROVA, A.V. BANIN, A.A. DEMUSHKINA, A.S. PETRUKHIN
1 Российская детская клиническая больница; 2 Медико-генетический научный центр РАМН; 3 Российская медицинская академия
последипломного образования; 4 Кафедра неврологии и нейрохирургии Российского государственного медицинского университета,
Лейкоэнцефалопатия с преимущественным поражением ствола мозга, спинного мозга и повышенным лактатом (LBSL)
— недавно описанное наследственное заболевание с аутосомно-рецессивным типом наследования. Найден ген болезни DARS2, кодирующий митохондриальную аспартил-тРНК-синтетазу. Приведены данные 31 пациента с характерными клиническими и нейрорадиологическими данными LBSL. Заболевание подразделено на две формы в зависимости от возраста манифестации основных клинических проявлений — с ранним и поздним дебютом. В группе LBSL с ранним дебютом первыми признаками являются регресс двигательных навыков с нарушениями мышечного тонуса по спастическому типу, а атактические и интеллектуальные расстройства присоединяются позднее. У больных с поздним началом — мозжечковая и сенситивная атаксия, нарушение мышечного тонуса по спастическому типу преимущественно в ногах, полиневропатический, в редких случаях — психоорганический синдром. При МРТ головного мозга у всех пациентов визуализируется негомогенный гиперинтенсивный на T2W сигнал в перивентрикулярных областях, стволе головного мозга и спинном мозге. Большинство пациентов являлись компаунд гетерозиготами по частым мутациям гена DARS2, выявлено 4 новые мутации при LBSL.
Ключевые слова: лейкоэнцефалопатия с преимущественным поражением ствола мозга, спинного мозга и повышенным лактатом, LBSL, атаксия, тетрапарез, лактат, ген DARS2.
Leukoencephalopathy with brainstem and spinal cord involvement and lactate elevation (LBSL) is a recently described disorder with autosomal recessive model of inheritance. Mutations in the DARS2 gene, which encode mitochondrial aspartyl-tRNA synthetase, have been found. We present 31 cases with characteristic clinical and neuroimaging findings of this disorder. Patients have been stratified into two groups (early and late forms) by age-at-onset and clinical symptoms. The early form was characterized clinically by progressive pyramidal dysfunction, cerebellar and intellectual problems appeared later. Patients with the late form had cerebellar and sensitive ataxia, disturbances of muscle tonus, spastic type, mostly in the low extremities, polyneuropathic and rarely – psychoorganic syndrome. The brain MRI of all patients was characterized by inhomogeneous T2W signal abnormalities in the periventricular and deep white matter and a strikingly selective involvement of certain brainstem and spinal tracts. Most of the patients were compound-heterozygous for common mutations in the DARS2. We found 4 new mutations associated with LBSL. This is the first clinical and molecular-genetic investigation of this rare leukoencephalopathy in Russia.
Key words: leukoencephalopathy with brainstem and spinal cord involvement and lactate elevation, LBSL, ataxia, tetraparesis, lactate, DARS2 gene.
Заболевания нервной системы, характеризующиеся поражением белого вещества, — одна из важных и недостаточно изученных проблем педиатрической неврологии. К этой группе относятся заболевания как наследственной, так и ненаследственной природы: наследственные болезни обмена веществ (органические ацидурии, лизосомные болезни накопления, митохондриальные энцефаломиопатии), аутоиммунные заболевания (рассеян-
ный склероз, группа коллагенозов), лейкоэнцефалиты, неопластические процессы.
В структуре так называемых дисмиелинизирующих болезней по частоте доминирует группа наследственных заболеваний, характеризующихся прогрессирующим течением, нарушением двигательных и психических функций. Для большинства из них методы эффективного лечения не разработаны, однако диагностика этих заболева-
3 Москва, Ленинский пр-т, д. 117
Zh Nevrol Psikhiatr Im SS Korsakova 2009;109:9:16
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2015
Общая информация
Прогрессирующая сосудистая лейкоэнцефалопатия (болезнь Бинсвангера) – это хроническое прогрессирующее заболевание головного мозга, развивающееся при гипертонической болезни, клинико-морфологическим выражением которого является субкортикальная артериосклеротическая энцефалопатия, приводящая в конечном итоге к деменции и протекающая с эпизодами острого развития очаговой симптоматики или с прогрессирующими неврологическими расстройствами, связанными с поражением белого вещества полушарий головного мозга 1.
Главным предрасполагающим фактором развития болезни Бинсвангера является артериальная гипертония (примерно в 95—98 % всех случаев). Известно, что болезнь Бинсвангера может настичь даже в относительно молодом возрасте – до 35 лет.
Также причинами заболевания могут являться амилоидная ангиопатия и CADASIL – церебральная аутосомно-доминантная артериопатия с субкортикальными инфарктами и лейкоэнцефалопатией [7].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Прогрессирующая сосудистая лейкоэнцефалопатия. Болезнь Бинсвангера.
Код протокола:
Код(ы) МКБ-10:
I67.3 Прогрессирующая сосудистая лейкоэнцефалопатия. Болезнь Бинсвангера.
Исключен: субкортикальная сосудистая деменция (F01.2)
Сокращения, используемые в протоколе:
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые пациенты с прогрессирующей сосудистой лейкоэнцефалопатией (болезнью Бинсвангера).
Пользователи протокола: невропатологи, терапевты, врачи общей практики, кардиологи, врачи скорой неотложной помощи, врачи лучевой диагностики.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств:
Классы рекомендаций:
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения
Класс IIа – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия
Класс IIb – польза / эффективность менее убедительны
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика |


Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных (обязательных) диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
• когнитивные шкалы (приложение 1,2,3,4)
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводится.
Диагностические критерии постановки диагноза**
Жалобы на:
• "субкортикальные" неврологические расстройства.
• в поздних стадиях заболевания существенно ограничена трудоспособность и социальная адаптация больных.
Инструментальные исследования:
ЭКГ: возможны гипертрофия левого желудочка;
УЗДГ: возможны признаки нарушения кровотока по магистральным артериям головы;
Офтальмоскопия (исследование глазного дна): застойные изменения дисков зрительных нервов в сочетании с ретинопатией.
ЭЭГ (при наличии судорожного синдрома): выявление эпилептической активности.
МРТ (в Т2 режиме и последовательности FLAIR) или КТ:
Дифференциальный диагноз
Дифференциальный диагноз
МРТ-показатели сосудистого поражения головного мозга имеют значение только в совокупности с клиническими данными. Отсутствие сосудистого поражения мозга по данным МРТ свидетельствует против сосудистой этиологии деменции.
Диагностические критерии сосудистой деменции в соответствии с МКБ-10
| 1. Диагноз синдрома деменции |
| 2. Неравномерное поражение высших мозговых функций с более тяжелым положением одних когнитивных сфер и относительной сохранностью других |
| 3. Признаки очагового поражения мозга, по крайней мере одно из следующих: |
| • односторонний спастический парез конечностей; |
| • анизорефлексия; |
| • симптом Бабинского; |
| • псевдобульбарный паралич. |
| 4. Анамнестические, клинические или инструментальные признаки сосудистого поражения головного мозга, которое лежит в основе деменции. |
| 1. Инфаркты в области васкуляризации крупных сосудов |
| • двусторонние инфаркты в бассейне передних мозговых артерий; |
| • инфаркт в бассейне задней мозговой артерии; |
| • инфаркт теменно-височной и височно-затылочных ассоциативных зон; |
| • инфаркт передней лобной и теменной зоны смежного кровоснабжения. |
| 2. Прогрессирующая сосудистая лейкоэнцефалопатия |
| • лакуны в области базальных ганглиев и в белом веществе лобных долей; |
| • двусторонние таламические инфаркты; |
| • выраженные изменения белого вещества (не менее 25 % объема белого вещества). |
| расширение желудочков, в первую очередь боковых, в меньшей степени – расширение субарахноидального пространства полушарий мозга. |
Лечение
• максимальное ограничение приема препаратов, способных ухудшить когнитивные функции, в том числе психотропных средств (особенно бензодиазепинов, барбитуратов, нейролептиков), средств с антихолинергической активностью.
• контроль питания, выполнение гигиенических мероприятий.
Симптоматическая терапия
Препараты для коррекции когнитивных нарушений:
• декстран 200 - 400 мл внутривенно капельно 3-5 дней.
• диазепам, раствор для инъекций 10 мг (2мл).
Препараты для коррекции когнитивных нарушений:
• декстран 200 - 400 мл внутривенно капельно 3-5 дней.
Перечень дополнительных лекарственных средств:
Препараты для коррекции функций мочеиспускания:
• диазепам, раствор для инъекций 10 мг (2мл).
Препараты для коррекции когнитивных нарушений:
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: не проводится.
Другие виды лечения
Другие виды лечения, оказываемые на амбулаторном уровне:
Другие виды лечения, оказываемые на этапе скорой медицинской помощи: не проводится.
Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в амбулаторных условиях: не проводится.
Хирургическое вмешательство, оказываемое в стационарных условиях: не проводится.
Дальнейшее ведение
Диспансерное наблюдение:
| Галантамин (Galantamine) |
| Декстран (Dextran) |
| Десмопрессин (Desmopressin) |
| Диазепам (Diazepam) |
| Донепезил (Donepezil) |
| Мемантин (Memantine) |
| Оксибутинин (Oxybutynin) |
| Сертралин (Sertraline) |
| Флуоксетин (Fluoxetine) |
Госпитализация
Показания к госпитализации
Показания для экстренной госпитализации: нет.
Показания плановой госпитализации:
Информация
III. Организационные аспекты внедрения протокола
Список разработчиков:
Указание условий пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Пациенту дается для запоминания список из 5 слов, которые надо рассортировать по семантическим группам (например – посуда, транспорт, здание, насекомое).
Исследуется непосредственное воспроизведение без подсказки, при наличии затруднений используют подсказки – названия семантических групп.
Затем проводят тест рисования часов (интерферирующее задание) и вновь исследуют воспроизведение, как свободное, так и с подсказкой.
Рекомендованные слова:
ЛИМОНАД
БЛЮДЦЕ
ГРУЗОВИК
КИНОТЕАТР
КУЗНЕЧИК
4 балла – утрачена целостность часов, при этом часть чисел отсутствует или расположена вне круга;
3 балла – числа и циферблат более не связаны друг с другом;
2 балла – деятельность больного показывает, что он пытается выполнить инструкцию, но безуспешно;
1 балл – больной не делает попыток выполнить инструкцию
3. Шкала общего снижения (сокращенный вариант) по B. Reisberg, 2008) [14].
4. Краткая шкала оценки психического статуса (КШОПС) (Mini-Mental State Examination —MMSE) (Folstein M.F. et al., 1975)
Инструкция
1. Ориентировка во времени. Максимальный балл (5) дается, если больной самостоятельно и правильно называет число, день недели, месяц, год и время года. Каждая ошибка или отсутствие ответа снижает оценку на 1 балл.
5. Память. Просят больного вспомнить слова, которые заучивались в п. 3. Каждое правильно названное слово оценивается в 1 балл.

Интерпретация результатов
Максимально в этом тесте можно набрать 30 баллов, что соответствует наиболее высоким когнитивным способностям. Чем меньше результат теста, тем более выражен когнитивный дефицит. По данным разных исследователей, результаты теста могут иметь следующее значение:
28-30 баллов —нет нарушений когнитивных функций
25-27 баллов —недементные когнитивные нарушения
20-24 балла —деменция легкой степени выраженности
11-19 баллов —деменция умеренной степени выраженности
0-10 баллов —тяжелая деменция
Однако приведенная выше интерпретация является ориентировочной. При наличии доказательных признаков нарушений профессиональной, социальной и бытовой адаптации диагноз деменции правомерен и при наличии высокого балла по данной шкале. Напротив, только низкий балл при достаточной адаптации пациента к повседневной жизни не является основанием для диагностики деменции. Кроме того, недостатком Краткой шкалы оценки психического статуса является ее низкая чувствительность к когнитивным нарушениям лобного характера.
Читайте также:


