| Администрирование | Зайти на сайт
|
![]()
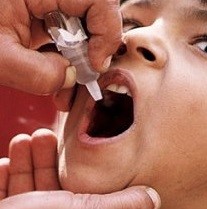
| ПРОФИЛАКТИКА ПОЛИОМИЕЛИТА. РОДИТЕЛЯМ НА ЗАМЕТКУ | 14.04.2016 | | Памятка для родителей: ПРОФИЛАКТИКА ПОЛИОМИЕЛИТА |
Полиомиелит – это вирусное инфекционное заболевание, поражающее нервную систему человека и вызывающее полный паралич.
Вирус попадает в организм через рот и размножается в кишечнике. Первоначальными симптомами являются высокая температура, усталость, головная боль, тошнота, боль в конечностях.
Один из 200 случаев инфицирования приводит к необратимому параличу (обычно ног). Из числа заболевших 5%–10% умирают. Источником инфекции являются больные и вирусоносители. Вирус устойчив во внешней среде (в воде сохраняется до 100 суток, в испражнениях – до 6 месяцев), хорошо переносит замораживание, высушивание. Не разрушается пищеварительными соками и антибиотиками.
Механизм передачи возбудителя фекально-оральный
Пути передачи - водный, пищевой и бытовой.
Важное значение имеет и аспирационный механизм с воздушно-капельным и воздушно-пылевым путями передачи.
Длительность инкубационного периода при остром полиомиелите колеблется от 4 до 30 дней. Наиболее часто этот период длится от 6 до 21 дня. Естественная восприимчивость людей высокая, однако клинически выраженная инфекция встречается гораздо реже носительства.
Поэтому случаи бессимптомного носительства представляют большую опасность для окружающих. С 1997 года в нашей стране не регистрировались случаи заболевания полиомиелитом, вызванные диким вирусом.
Последние случаи заболевания полиомиелитом в России были зарегистрированы в 1996 году в Чечне, в связи с отсутствием прививок среди населения (следствием этого стала эпидемия полиомиелита: 156 детей остались инвалидами, 6 детей умерли).
В 2002 году Всемирной организацией здравоохранения Европейский регион, в том числе и Россия, сертифицирован как территория, свободная от полиомиелита, но это не значит, что теперь прививки против полиомиелита можно не делать.
Пока полиомиелит еще не ликвидирован в глобальном масштабе, и инфекция может попасть на свободную от нее территорию из другой страны. До тех пор, пока в мире не останется ни одного ребенка, инфицированного вирусом полиомиелита, риску заражения этой болезнью будут подвергаться дети во всех странах.
Полиовирус легко импортируется в страну, свободную от полиомиелита, и может быстро распространиться среди неиммунизированных групп населения.
В 2010 г. в результате заноса этой инфекции из Республики Таджикистан впервые за много лет в России зарегистрированы случаи заболевания полиомиелитом у непривитых детей, в том числе на сопредельных территориях: в Республике Дагестан и Чеченской Республике.
Профилактика. Наиболее мощным, доступным и эффективным средством предупреждения паралитического полиомиелита является вакцинация.
Полиомиелит неизлечим, но его можно предупредить с помощью вакцинации. Вакцинация проводится в соответствии с Национальным календарем профилактических прививок.
Побочные эффекты и осложнения от вакцинации отсутствуют. Иммунизация – мера необходимая. Отказываясь от прививок, Вы подвергаете своих детей риску развития тяжелого неизлечимого заболевания, и поступаете, по меньшей мере, безответственно.
Уважаемые жители Грязовецкого района!
Дети, рождённые в 2002 году, должны быть ревакцинированы против полиомиелита до 26 апреля 2016 года. Убедительная просьба: создайте, пожалуйста, беспрепятственные условия для вакцинации вашего ребенка! Отказываясь от прививок, Вы подвергаете своих детей риску развития тяжелого неизлечимого заболевания, и поступаете, по меньшей мере, безответственно.
![]()
В связи с высокой востребованностью гражданами информации о мерах профилактики кори, а также значительным количеством случаев кори в мире с 4 по 18 марта Роспотребнадзор организовал горячую линию по вопросам профилактики кори.
Специалисты Управления Роспотребнадзора будут консультировать всех желающих по различным вопросам, касающимся профилактики кори, вакцинации, иммунитета к указанному заболеванию.
Специалисты службы расскажут об основных правилах профилактики кори, в том числе вакцинации, а также о мерах, которые необходимо предпринять при возможных контактах с заболевшим. Сотрудники ведомства готовы предоставить рекомендации для родителей, как уберечь детей от инфекции, озвучить правила профилактики инфекционных заболеваний.
Памятка по профилактике кори
По информации Всемирной организации здравоохранения (ВОЗ) в 2018 г. только в странах Европы корью заболело 82 596 человек, из них в 72 случаях заболевание закончилось летально.
Крупные вспышки кори в 2018 году регистрировались в Великобритании, Германии, Бельгии, Болгарии, Швейцарии, Словакии, Польше, Казахстане, а также в странах других регионов мира – Венесуэле, Бразилии, США, Австралии, Мадагаскаре и др.
В 2019 году крайне неблагополучная ситуация по кори сложилась в Грузии, Украине, Албании, Черногории, Греции, Румынии, Франции и ряде других стран. Уже зарегистрированы случаи заболеваний, в том числе групповых, в Москве, Санкт-Петербурге, Екатеринбурге, Владимире. Среди заболевших преобладают непривитые лица, прибывшие из-за рубежа.
Широкое распространение и рост заболеваемости корью в разных странах по данным ВОЗ является следствием недостаточных и неравномерных охватов вакцинацией против кори населения.
Указанная ситуация оказывает влияние на ситуацию по кори в Российской Федерации – в течение 2018 увеличилось число завозов коревой инфекции из неблагополучных стран. Вместе с тем, в нашей стране, несмотря на рост заболеваемости корью по сравнению с 2017 годом, эпидемиологическая ситуация по кори более благополучная. Показатель заболеваемости корью в Российской Федерации в 2018 году в десятки раз ниже, чем в странах Европейского региона.
Распространению кори на территории Российской Федерации препятствует достаточный уровень популяционного иммунитета у населения к вирусам кори, поддерживаемый в результате системной плановой работы по иммунизации против кори граждан в рамках национального календаря профилактических прививок, а также широкие противоэпидемические и профилактические мероприятия, проводимые при регистрации первых случаев заболевания.
Корь – острое инфекционное вирусное заболевание, передающееся воздушно-капельным путем.
Вирус кори – один из самых заразных и летучих вирусов. 90% лиц, непривитых и контактных с больным корью, заболевают. Вирус кори может распространяться с током воздуха на расстояние до 400 метров, не теряя при этом своей активности. Правда, он не живет долго и погибает при комнатной температуре за 3-4 часа, чувствителен к солнечному свету и бактерицидному облучению, боится дезинфицирующих средств.
Типичная корь протекает со следующими клиническими проявлениями:
- инкубационный период от 7 до 21 дня;
- начинается заболевание по типу ОРВИ – температура 38°С и выше, кашель и/или насморк, конъюнктивит, общая слабость;
- на 4-5 день болезни появляется сыпь (1 день – лицо, шея; 2 день – туловище; 3 день – ноги, руки).
Корь может протекать достаточно тяжело, особенно у взрослых, с развитием серьезных осложнений (коревая пневмония, воспаление гортани, с риском остановки дыхания, поражение головного мозга, возрастает риск развития аутоиммунных заболеваний).
Единственный способ предотвратить заболевание – привиться против кори. По рекомендациям ВОЗ, охваты иммунизацией против кори должны составлять не менее 95% от численности населения.
Специфического эффективного лечения против кори нет.
В соответствии с приказом Министерства здравоохранения Российской Федерации от 21.03.2014 №125н в рамках национального календаря прививок иммунизации подлежат бесплатным прививкам граждане РФ:
- дети в 12 месяцев – вакцинация
- дети в 6 лет – ревакцинация
- дети от 1 года до 18 лет (включительно) и взрослые до 35 лет (включительно), не болевшие, не привитые, привитые однократно, не имеющие сведения о прививках против кори;
- взрослые от 36 до 55 лет (включительно), относящиеся к группам риска (работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы; лица, работающие вахтовым методом и сотрудники государственных контрольных органов в пунктах пропуска через государственную границу Российской Федерации), не болевшие, не привитые, привитые однократно, не имеющие сведений о прививках против кори.
Лица, которым противопоказана вакцинация или не имеют желания прививаться, могут обследоваться на наличие защитных IgG антител (обследование платное).
Иммунизация лиц, не являющихся гражданами РФ. Вакцинация проводится на платной основе в коммерческих медицинских центрах – средняя цена услуги 400-500 руб.
При проведении прививок:
- обращайте внимание врача на наличие сопутствующих заболеваний, аллергии
- минимизировать социальные контакты
- в течение 1-ой недели после прививки старайтесь не употреблять аллергенных продуктов, контактов с больными корью
Если Вы или Ваш ребенок заболели:
- вызывайте врача на дом, не зависимо от наличия полиса ОМС или иных документов
- сведите контакты с другими людьми до минимума
- при чихании закрывайте нос и рот платком, мойте чаще руки и лицо
- используйте марлевую повязку или медицинскую маску.
![]()
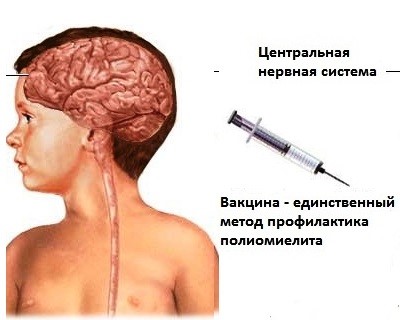
Полиомиелит — это острое вирусное заболевание, поражающее центральную нервную систему, в первую очередь спинной мозг, и иногда вызывающее паралич. Основным способом распространения считается прямой или непрямой контакт с больным (через руки, носовые платки, одежду и т.п.). Также распространяется через продукты, воду, с воздухом.
Что это такое? Возбудителем полиомиелита являются полиовирусы (poliovirus hominis) семейства Picornaviridae рода Enterovirus. Выделяют три серотипа вируса (преобладает I тип): I — Брунгильда (выделен от больной обезьяны с той же кличкой), II -Лансинг (выделен в местечке Лансинг) и III -Леон (выделен от больного мальчика Маклеона).
В некоторых случаях заболевание протекает в стертой или бессимптомной форме. Человек может являться носителем вируса, выделяя его во внешнюю среду вместе с калом и выделениями из носа, и при этом чувствовать себя абсолютно здоровым. Между тем восприимчивость к полиомиелиту достаточно высокая, что чревато быстрым распространением заболевания среди детского населения.
Как передается полиомиелит, и что это такое?
Полиомиели́т (от др.-греч. πολιός — серый и µυελός — спинной мозг) — детский спинномозговой паралич, острое, высококонтагиозное инфекционное заболевание, обусловленное поражением серого вещества спинного мозга полиовирусом и характеризующееся преимущественно патологией нервной системы.
В основном протекает в бессимптомной или стертой форме. Иногда случается так, что полиовирус проникает в ЦНС, размножается в мотонейронах, что приводит к их гибели, необратимым парезам или параличам иннервируемых ими мышц.
Заражение происходит несколькими путями:
- Воздушно-капельный путь – реализуется при вдыхании воздуха с взвешенными в нем вирусами.
- Алиментарный путь передачи – заражение происходит при употреблении в пищу загрязненных продуктов питания.
- Контактно-бытовой путь – возможен при использовании одной посуды для приема пищи разными людьми.
- Водный путь – вирус попадает в организм с водой.
Особенно опасными в инфекционном плане являются лица, переносящие заболевания бессимптомно (в инаппаратной форме) или с неспецифическими проявлениями (небольшой лихорадкой, общей слабостью, повышенной утомляемостью, головной болью, тошнотой, рвотой) без признаков поражения ЦНС. Такие люди могут заразить большое количество контактирующих с ними, т.к. диагноз заболевшим поставить очень сложно, а, следовательно, изоляции эти лица практически не подвергаются.
Прививка от полиомиелита
Специфическая профилактика – это вакцинация против полиомиелита. Существует 2 типа вакцин против полиомиелита:
- живая вакцина Себина (ОПВ – содержит живые ослабленные вирусы)
- инактивированная (ИПВ – содержит полиовирусы всех трех серотипов, убитых формалином).
Другие препараты для проведения вакцинации традиционно закупаются за рубежом. Однако в феврале 2015 года предприятие представило первые образцы инактивированной вакцины собственной разработки. Начало её использования запланировано на 2017 год.
![]()
Симптомы полиомиелита
Согласно данным ВОЗ полиомиелит поражает, в основном, детей в возрасте до 5 лет. Инкубационный период длится от 5 до 35 дней, симптомы зависят от формы полиомиелита. По статистике чаще всего заболевание протекает без нарушения двигательных функций — на один паралитический случай приходится десять непаралитических. Начальной формой заболевания выступает форма препаралитическая (непаралитический полиомиелит). Для нее характерны следующие симптомы:
- Недомогание общего характера;
- Повышение температуры в пределах до 40°C;
- Снижение аппетита;
- Тошнота;
- Рвота;
- Мышечные боли;
- Боли в горле;
- Головные боли.
Перечисленные симптомы в течение одной-двух недель постепенно исчезают, однако в некоторых случаях могут длиться и более долгий срок. В результате головной боли и лихорадки возникают симптомы, свидетельствующие о поражении нервной системы.
В этом случае больной становится более раздражительным и беспокойным, наблюдается эмоциональная лабильность (неустойчивость настроения, постоянное его изменение). Также возникает ригидность мышц (то есть их онемелость) в области спины и шеи, проявляются указывающие на активное развитие менингита признаки Кернига-Брудзинского. В дальнейшем перечисленные симптомы препаралитической формы могут перерасти в форму паралитическую.
Абортивная форма полиомиелита
При абортивной форме полиомиелита больные дети жалуются на повышение температуры тела до 38 °С. На фоне температуры наблюдают:
- недомогание;
- слабость;
- вялость;
- несильную головную боль;
- кашель;
- насморк;
- боль в животе;
- рвоту.
Кроме того, наблюдается покраснение горла, энтероколит, гастроэнтерит или катаральная ангина как сопутствующие диагнозы. Длительность срока проявления данных симптомов составляет порядка 3-7 дней. Полиомиелит в данной форме характеризуется ярко выраженным кишечным токсикозом, в целом имеется значительное сходство в проявлениях с дизентерией, течение заболевания также может быть холероподобным.
Менингиальная форма полиомиелита
Данная форма характеризуется собственной остротой, при этом отмечаются аналогичные с предыдущей формой симптомы:
- температура;
- общая слабость;
- недомогание;
- боли в животе;
- головные боли различной степени интенсивности;
- насморк и кашель;
- снижение аппетита;
- рвота.
При осмотре горло красное, может быть налет на нёбных дужках и миндалинах. Такое состояние длится 2 дня. Затем температура тела нормализуется, уменьшаются катаральные явления, ребенок выглядит здоровым в течение 2-3 дней. После этого начинается второй период повышения температуры тела. Жалобы становятся более отчетливыми:
- резкое ухудшение состояния;
- сильная головная боль;
- рвота;
- боль в спине и конечностях, как правило, ногах.
При объективном обследовании диагностируют симптомы, характерные для менингизма (положительность симптома Кернига и Брудзинского, ригидность в области спины и затылочных мышц). Улучшение состояния достигается ко второй неделе.
![]()
Паралитический полиомиелит
Развивается достаточно редко, но, как правило, приводит к нарушению многих функций организма и, соответственно, к инвалидности:
- Бульбарная. Особую тяжесть составляет развитие бульбарного паралича. Поражается вся группа каудальных нервов. Избирательное поражение одного, двух нервов для полиомиелита нетипично. При поражении ретикулярной формации, дыхательного и сосудистого центров может нарушаться сознание, дыхательные расстройства центрального генеза.
- Понтинная. Для этого вида полиомиелита характерно развитие парезов и параличей лицевого нерва, при которых происходит частичная или полная утрата мимических движений.
- Энцефалитическая. Поражается вещество мозга и подкорковые ядра (очень редко). Развиваются центральные парезы, судорожный синдром, афазия, гиперкинезы.
- Спинальная. Слабость и боль в мышцах постепенно сменяются параличом, как общим, так и частичным. Поражение мышц при данной форме полиомиелита может быть симметричным, но встречается паралич отдельных групп мышц по всему туловищу.
В течении заболевания выделяют 4 периода:
- препаралитический;
- паралитический;
- восстановительный;
- резидуальный.
Препаралитическая стадия
Отличается довольно острым началом начало, высокими цифрами температуры тела, общим недомоганием, головной болью, расстройствами ЖКТ, ринитом, фарингитом. Такая клиническая картина сохраняется 3 дня, далее состояние нормализируется на 2-4 суток. После наступает резкое ухудшение состояния с теми же симптомами, но более выраженной интенсивности. Присоединяются такие признаки:
Паралитическая стадия
Это стадия, когда внезапно больного разбивает паралич (за пару часов). Длиться эта стадия от 2-3 до 10-14 дней. Больные на этот период часто погибают от тяжелого расстройства дыхания и кровообращения. Он имеет такие симптомы:
- вялый паралич;
- расстройства акта дефекации;
- пониженный тонус мышц;
- ограничение или полное отсутствие активных движений в конечностях, теле;
- поражение преимущественно мышц рук и ног, но могут пострадать и мышцы шеи, туловища;
- спонтанный болевой мышечный синдром;
- повреждение продолговатого мозга;
- расстройства мочеиспускания;
- поражение и паралич диафрагмы и дыхательных мышц.
В восстановительном периоде полиомиелита, который длится до 1 года, происходит постепенная активизация сухожильных рефлексов, восстанавливаются движения в отдельных мышечных группах. Мозаичность поражения и неравномерность восстановления обусловливает развитие атрофии и мышечных контрактур, отставание пораженной конечности в росте, формирование остеопороза и атрофии костной ткани.
Резидуальный период, или период остаточных явлений, характеризуется наличием стойких парезов и параличей, сопровождающихся мышечной атрофией и трофическими расстройствами, развитием контрактур и деформацией в пораженных конечностях и участках тела.
Постполиомиелитный синдром
После перенесенного полиомиелита у некоторых пациентов на долгие годы (в среднем 35 лет) сохраняются ограниченные возможности и ряд проявлений, наиболее частые из которых:
- прогрессирующая мышечная слабость и боль;
- общая разбитость и усталость после минимальных нагрузок;
- атрофия мышц;
- нарушения дыхания и глотания;
- нарушения дыхания во сне, особенно ночное апноэ;
- плохая переносимость низких температур;
- когнитивные нарушения — такие, как снижение концентрации внимания и трудности с запоминанием;
- депрессия или перепады настроения.
Диагностика
В случае полиомиелита диагностика основывается на лабораторных исследованиях. В первую неделю заболевания вирус полиомиелита может быть выделен из секрета носоглотки, а начиная со второй – из каловых масс. В отличие от других энтеровирусов, возбудителя полиомиелита крайне редко удается изолировать из спинномозговой жидкости.
При невозможности изоляции и изучения вируса проводится серологический анализ, в основе которого лежит выделение специфических антител. Данный метод является довольно чувствительным, однако он не позволяет различать постпрививочную и естественную инфекции.
Лечение
Мероприятия, направленные против полиомиелита, требуют обязательной госпитализации. Назначаются постельный режим, прием обезболивающих и успокоительных, а также тепловые процедуры.
При параличах проводится комплексное восстановительное лечение, а затем поддерживающее лечение в санаторно-курортных зонах. Такие осложнения полиомиелита как нарушения дыхания требуют срочных мер по восстановлению дыхания и реанимации пациента. Очаг заболевания подлежит дезинфекции.
Прогноз для жизни
Легкие формы полиомиелита (протекающие без поражения ЦНС и менингеальная) проходят бесследно. Тяжелые паралитические формы могут приводить к стойкой инвалидизации и летальному исходу.
Благодаря многолетней целенаправленной вакцинопрофилактике полиомиелита в структуре заболевания преобладают легкие инаппарантная и абортивная формы инфекции; паралитические формы возникают только у невакцинированных лиц.
![]()
Профилактика
Неспецифическая направлена на общее укрепление организма, увеличение его устойчивости к различным инфекционным агентам (закаливание, правильное питание, своевременная санация хронических очагов инфекции, регулярные физические нагрузки, оптимизация цикла сон-бодровствание и др.), борьба с насекомыми, которые являются разносчиками патогенных микроорганизмов (различные виды дезинсекции), соблюдение правил личной гигиены (в первую очередь это мытье рук после улицы и после посещения туалета), тщательная обработка овощей, фруктов и других продуктов перед употреблением их в пищу.
Для предотвращения развития полиомиелита используется вакцинация, которая проводится с помощью живых ослабленных вирусов – они не могут вызвать развитие заболевания, но вызывают специфический иммунный ответ организма с формированием длительного устойчивого иммунитета. С этой целью в большинстве стран мира противополиомиелитная вакцинация включена в календарь обязательных прививок. Современные вакцины являются поливалентными – содержат все 3 серологические группы вируса полиомиелита.
Полиомиелит сегодня – это очень редкая инфекция благодаря применению вакцинации. Несмотря на это, отдельные случаи заболевания еще регистрируются на планете. Поэтому знание основных симптомов и способов профилактики просто необходимо. Предупрежден – значит вооружен!
Иммунопрофилактика, начатая Э. Дженнером в 1796 г., вступила в свой четвертый календарный век. Из 30 лет, на которые возросла средняя продолжительность жизни в развитых странах в ХХ веке, 25 лет приходятся на долю эры вакцинопрофилактики. В начале XXI века ускорился процесс создания новых вакцин. Эффективность вакцинации во всем мире общепризнана, ни одна другая программа здравоохранения не дала столь впечатляющих результатов. При всей эффективности санитарных мер, улучшения водоснабжения, антибиотиков и т.д. под полный контроль целевые инфекции взять не удается. Благодаря иммунопрофилактике в течение жизни одного поколения были ликвидированы или сведены к минимуму более десятка тяжелых инфекций. За последние 15 лет достижения иммунопрофилактики внушительны. В мире ежегодное число случаев смерти детей 0–5 лет от управляемых инфекций снизилось за эти годы с 0,9 до 0,4 миллионов.
Вакцинация – это инвестиция в здоровье и благополучие детей на всю жизнь. Благодаря вакцинам большинство детей и взрослых в Европейском регионе имеет иммунитет к кори, краснухе, эпидемическому паротиту, дифтерии, коклюшу, столбняку и полиомиелиту. Помимо этого, все больше людей прививаются от пневмококковых инфекций, вируса папилломы человека и вируса гепатита В, чтобы предотвратить тяжелые формы заболеваний, которые они могут вызвать.
Право на защиту от болезней, которые можно предупредить – это право каждого человека. Профилактические прививки осуществляются в рамках Национального календаря прививок, который предусматривает обязательную вакцинацию против 12 заболеваний. Кроме того, прививки проводятся по эпидемическим показаниям отдельным профессиональным группам, людям, проживающим на территориях с высоким уровнем заболеваемости природно-очаговыми болезнями, выезжающим в страны, неблагополучные по особо опасным инфекциям, и в очагах инфекций.
Основными тезисами ВОЗ по вопросам иммунопрофилактики являются:
– Вакцинация защищает от болезней, спасает человеческие жизни и служит залогом для здоровья и долголетия.
– Вакцинация против инфекционных болезней позволяет защитить не только самого человека, которому сделали прививку, но и окружающих.
– Именно вакцинация позволила уменьшить заболеваемость полиомиелитом на 99 % по сравнению с 1988 г. Вместе мы можем ликвидировать полиомиелит.
– Вакцинация против вируса папилломы человека (ВПЧ) позволяет предотвратить вплоть до 90 % случаев рака шейки матки. Вакцина против ВПЧ в сочетании с регулярным скринингом – самый эффективный способ профилактики рака шейки матки.
– Корь – одна из наиболее вирулентных болезней в мире. Наибольший риск заболеть корью с осложнениями вплоть до летального исхода угрожает маленьким детям, не прошедшим вакцинацию.
– Заражение краснухой во время беременности может привести к гибели плода или к врожденным дефектам. Вакцинация против краснухи в детском возрасте обеспечивает человеку защиту на всю жизнь.
– Вакцина против гепатита B обеспечивает 95-процентную защиту от заражения вирусом гепатита B и развития вызванного им хронического заболевания и рака печени.
– Применение комбинированных вакцин – например, вакцины против коклюша, дифтерии и столбняка (АКДС) позволяет провести вакцинацию с минимальным числом визитов в клинику и минимальным числом инъекций, тем самым снижая стресс для ребенка.
Пробелы в охвате иммунизацией открывают дверь для инфекционных заболеваний, что позволяет им распространяться среди тех, кто не был привит. Плата за отказ от иммунизации очевидна. При снижении уровня привитости среди населения возвращаются такие инфекции как дифтерия, корь, паротит и т.д. Примером этому является эпидемическая ситуация, сложившаяся в 2018 году в Европейском регионе: более 82 000 человек заболели корью и 72 человека умерли от связанных с инфекцией осложнений.
Прививки для взрослого и детского населения проводятся бесплатно в амбулаторно-поликлинических учреждениях по месту жительства:
– в Консультативно-диагностической поликлинике для детей – ул. Первомайская, д. 30.;
– в филиале Консультативно-диагностической поликлиники для детей — пр. Коммунистический, д. 25;
– в Консультативно-диагностическом центре № 1 – ул. Царевского, д. 1а.;
– в Консультативно-диагностическом центре № 2– ул. Курчатова, д. 10;
– в Самусьской больнице – п. Самусь, ул. Пекарского, д. 22.
Дети, посещающие дошкольные учреждения и школы, прививаются в медицинских кабинетах своих учреждений.
Благополучие нашей жизни — отсутствие угрозы тяжелых инфекций, достигнуто исключительно благодаря широкому проведению профилактических прививок.
Обезопасьте себя и своих близких от инфекций! Сделайте прививку!
Обращения граждан принимаются по следующим телефонам: 8-800-350-44-55, 8 (3822)44-67-32, 8(3822) 24-97-18.
Также информацию можно получить в ФБУЗ Центр гигиены и эпидемиологии в Томской области по телефону: 8 (3822) 40-69-90.
![]()
Управление Роспотребнадзора по Смоленской области в связи с высокой востребованностью гражданами информации о мерах профилактики кори, а также значительным количеством случаев кори в мире с 4 по 18 марта Управлением Роспотребнадзорапо Смоленской области проводится горячая линия по вопросам профилактики кори.
Специалисты Управлений Роспотребнадзора по Смоленской области по телефонам "горячих линий" и в консультационных пунктах для потребителей будут консультировать всех желающих по различным вопросам, касающимся профилактики кори, вакцинации, иммунитета к указанному заболеванию.
Специалисты службы расскажут об основных правилах профилактики кори, в том числе вакцинации, а также о мерах, которые необходимо предпринять при возможных контактах с заболевшим. Сотрудники ведомства готовы предоставить рекомендации для родителей, как уберечь детей от инфекции, озвучить правила профилактики инфекционных заболеваний.
- Управление Роспотребнадзора по Смоленской области 30-48-06, 30-47-96, 30-47-98
- территориальный отдел Управления Роспотребнадзора по Смоленской области в Вяземском,Угранском, Темкинском районах 48(131) 6 13 46
- территориальный отдел Управления Роспотребнадзора по Смоленской области в Гагаринском, Новодугинском, Сычевском районах 48(135) 6 38 35
- территориальный отдел Управления Роспотребнадзора по Смоленской области в Починковском, Глинковском, Ельнинском, Монастырщинском, Хиславичском районах 48(149) 4 13 32
- территориальный отдел Управления Роспотребнадзора по Смоленской области в Рославльском, Ершичском, Шумячском районах 48(134) 4 17 38
- территориальный отдел Управления Роспотребнадзора по Смоленской области в Сафоновском, Дорогобужском, Холм-Жирковском районах 48(142) 3 48 56
- территориальный отдел Управления Роспотребнадзора по Смоленской области в Ярцевском, Духовщинском, Кардымовском районах 48(143) 7 43 18
Корь передается воздушно-капельным путем.
Источником заражения является больной человек, который выделяет вирус кори при чихании, кашле, с капельками слюны.
Корь в типичной форме характеризуется совокупностью следующих клинических проявлений:
- кашель и/или насморк, конъюнктивит;
- общая интоксикация, температура 38°С и выше;
- поэтапное высыпание пятнисто-папулезной сливной сыпи с 4 - 5 дня болезни (1 день - лицо, шея; 2 день - туловище; 3 день - ноги, руки) и пигментация.
В период высыпания температура достигает более высоких цифр, нарастает интоксикация, усиливается насморк, кашель, светобоязнь.
Особенности течения кори у взрослых:
- протекает более тяжело (температурная реакция выше, температура держится дольше, чем у детей (до 3-8 дней)).
Осложнениями кори являются:
- тяжелые пневмонии – у 1% - 6% больных;
- воспаление среднего уха – в 7% - 9% случаев;
- энцефалит – в среднем 1 случай на 1000 заболевших.
Единственной мерой эффективной и длительной защиты от кори является вакцинация.
Своевременно проведенная вакцинация позволяет не только существенно снизить осложнения от кори, но и в целом предотвратить заболевание.
В России, как и во всех других развитых странах, прививки против коридетям проводят два раза:
1 прививка – на втором году жизни (с 12-ти месячного возраста), т.е. в тот срок, когда ребенок утрачивает защитные антитела, полученные от матери;
2 прививка – в 6 лет – перед поступлением в школу.
Взрослым прививки против кори проводят до 35-ти лет (включительно) и взрослым от 36 до 55 лет (включительно), относящимся к группам риска (работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы; лица, работающие вахтовым методом, и сотрудники государственных контрольных органов в пунктах пропуска через государственную границу Российской Федерации), не болевшие, не привитые, привитые однократно, не имеющие сведений о прививках против кори.
Поэтому если Вам 35 лет (включительно) или от 36 до 55 лет (включительно) и относитесь к группам риска и по каким-то причинам Вы:
- не привиты ранее против кори,
- не имеете сведений о прививках против кори,
- не болели корью ранее
то Вам необходима двукратная вакцинацияпротив корис интервалом не менее 3-х месяцев между прививками;
- привиты ранее однократно против кори, т.е имеется отметка только о вакцинации
то Вам необходима однократная ревакцинация против кори.
Дети в возрасте до 18 лет против кори и взрослые в возрасте 35 лет (включительно) и от 36 до 55 лет (включительно) из групп риска вакцинируютсябесплатно.
Коревую вакцину также можно использовать и для экстренной профилактики кори в случае контакта не болевшего, непривитого или однократно привитого ребенка, взрослого с больным корью.
Надо знать, что защитный эффект при этом проявится только в том случае, когда вакцина будет введена в течение 3-х суток после контакта с больным.
Поэтому при контакте с больным корью не откладывайте обращение к врачу.
В 2018 году на территории Смоленской области не регистрировались заболевания корью. По итогам отчётного года на территории области достигнуты высокие показатели привитости против кори – более 95% во всех возрастных группах детского населения и среди взрослых в группах риска в возрасте 18-55 лет. В течение 2018 года на территории области прививки против кори получили 4020 взрослых в возрасте 18-55 лет, в том числе 820 вакцинировано и 3200 – ревакцинировано (соответственно, 100% и 100% от плана) и 19080 детей, в том числе вакцинировано и ревакцинировано 8810 и 10270, соответственно.
Если вы планируете путешествие в другие страны и не привиты против кори, рекомендуем вам за месяц до выезда привиться против кори.
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции
|