Что мы знаем о полиомиелите
Полиомиелит — это высоко контагиозное заболевание, вызванное полиовирусом. Он поражает нервную систему и может вызвать паралич или даже смерть всего за несколько часов.
Дикий полиовирус (ДП) попадает в организм через рот с водой или пищей, которые были загрязнены фекалиями зараженного лица. Вирус размножается в кишечнике и выделяется с фекалиями зараженного лица, через которые он может быть передан другим людям.
Первоначальными симптомами полиомиелита являются:
- высокая температура
- усталость
- головная боль
- рвота
- ригидность затылка
- боль в конечностях.
Полиомиелит поражает главным образом детей в возрасте до 5 лет.
Полиомиелит вызывает следующие последствия:
- У одного из каждых 200 человек, зараженных полиомиелитом, наступает необратимый паралич (обычно ног).
- Из числа парализованных лиц 5%-10% умирают при параличе дыхательных мышц, вызванном вирусом.
Нет, средства от полиомиелита не существует. Полиомиелит можно предотвратить только с помощью иммунизации. Существует безопасная и эффективная вакцина от полиомиелита — оральная полиовакцина (ОПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно.
Передача полиомиелита никогда не прекращалась в 3 странах — Афганистане, Нигерии и Пакистане. Однако полиомиелит может распространяться и распространяется из этих стран в соседние и более отдаленные страны. Следует помнить, что появление полиомиелита где-либо является угрозой для детей во всем мире. Он не считается с границами или социальным положением и легко перемещается.
Полиомиелит не считается с границами: любой невакцинированный ребенок подвергается риску. На каждый случай паралича от 200 до 1000 детей заражаются бессимптомно. Поэтому выявление полиомиелитa затруднено, равно как и предотвращение его перемещения. Особенно уязвимы дети, живущие в районах, где уровни иммунитета являются низкими. Лучшая защита от завоза полиомиелита — это искоренение вируса. Только в этом случае все дети будут в безопасности.
Чтобы остановить полиомиелит нам следует:
- вовлечь все общество в усилия по охвату каждого остающегося ребенка;
- разработать специальные планы обеспечения охвата детей из мобильных групп населения, из числа мигрантов, в зонах конфликтов или в отдаленных районах;
- усилить плановую иммунизацию, которая является наилучшей национальной защитой против полиомиелита;
- улучшить эпиднадзор в зонах высокого риска;
- побуждать правительства охватывать беднейшее население другими государственными услугами;
- продолжать располагать высочайшим уровнем политической приверженности правительств стран и многосторонних учреждений;
- устранить дефицит финансирования — для финансирования деятельности в 2011-2012 годах все еще требуются 590 миллионов долларов США;
- сделать пожертвование.
Полиомиелит является одной из немногих болезней, которые можно полностью ликвидировать, как это произошло с оспой. Искоренив полиомиелит, мы принесем пользу детям всего мира, и ни одному ребенку не придется больше ощутить боль паралича, вызванного полиомиелитом. Большинство болезней, например ВИЧ и малярию, искоренить невозможно, поскольку для этого пока не существует возможностей. Полиомиелит не имеет непосредственного хозяина (т.е. он не поражает животных, и его вирус не может существовать среди животных, подобно тому, как малярия существует, например, в москитах); для защиты детей от полиомиелита существует безопасная и эффективная вакцина, он не выживает в течение продолжительного времени в окружающей среде и хотя он является заразным, его инфекционный период относительно непродолжителен. Деятельность по ликвидации полиомиелита также способствует усилению повседневного медицинского обслуживания. Благодаря деятельности по ликвидации полиомиелита во всех странах была создана активная сеть эпиднадзора за этой болезнью, в которую сегодня интегрируются другие болезни, включая корь. Инфраструктура по ликвидации полиомиелита используется также для оказания других медицинских услуг, например распространения таблеток для дегельминтизации, витамина A и противомоскитных сеток.
Полиовакцина является единственным средством защиты от полиомиелита — парализующей болезни, от которой нет лекарства. Важно обеспечить иммунизацию каждого ребенка в возрасте до 5 лет от полиомиелита. Оральная полиовакцина является безопасной и эффективной, и поскольку она используется перорально, ее могут раздавать добровольцы.
Оральная полиовакцина (ОПВ) является одной из наиболее безопасных вакцин, которые когда-либо создавались. Она настолько безопасна, что ее можно давать больным детям и новорожденным. Она используется во всем мире для защиты детей от полиомиелита и позволила спасти от постоянного паралича, вызванного полиомиелитом, по крайней мере 5 миллионов детей. В чрезвычайно редких случаях аттенуированный вирус в оральной полиовакцине может мутировать и вновь стать вирулентным. Риск заболеть полиомиелитом для детей значительно выше, чем риск побочных последствий от применения полиовакцины.
Оральная полиовакцина (ОПВ) безопасна и была провозглашена халяльной исламскими лидерами всего мира — Великим шейхом Тантави из Аль-Азхарского университета, Великим муфтием Саудовской Аравии и Советом улемов Индонезии.
Да, давать детям неоднократные дозы полиовакцины безопасно. Эта вакцина предназначена для неоднократного применения, чтобы обеспечить полную защиту. В тропических регионах для обеспечения полной защиты ребенка необходимо использовать несколько доз полиовакцины, иногда более 10. Эта вакцина безопасна для всех детей. Каждая дополнительная доза способствует дальнейшему усилению уровня иммунитета ребенка против полиомиелита.
Оральную вакцину следует применять несколько раз, чтобы она подействовала в полной мере. Количество доз, необходимых для иммунизации ребенка, всецело зависит от его здоровья и нутритивного статуса и числа других вирусов, воздействию которых он подвергся. До полной иммунизации ребенка он подвергается риску заболевания полиомиелитом. Это подчеркивает необходимость иммунизации всех детей в ходе каждого раунда национальных дней иммунизации. В организме каждого непривитого ребенка может скрываться вирус полиомиелита.
Да. Оральная полиовакцина (ОПВ) безопасна и эффективна, и каждая дополнительная доза означает, что ребенок получает дополнительную защиту от полиомиелита. Для достижения полного иммунитета против полиомиелита необходимы несколько доз ОПВ. Если ребенок получал вакцину ранее, то дополнительные дозы, полученные в ходе национальных или субнациональных дней иммунизации, обеспечат ценный дополнительный иммунитет против полиомиелита.
Да. Оральная полиовакцина безопасна для больных детей. На самом деле крайне важно вакцинировать в ходе кампаний больных детей и новорожденных, поскольку их уровень иммунитета ниже, чем у других детей. Всех больных детей и новорожденных следует вакцинировать в ходе предстоящих кампаний, чтобы обеспечить им защиту от полиомиелита, в которой они столь нуждаются.
Все страны мира кроме двух (Швеции и Исландии) использовали оральную полиовакцину (ОПВ) с целью ликвидации полиомиелита и продолжали пользоваться ОПВ обычно до конца 1990-х годов, когда некоторые из них переключились на инактивированную полиовакцину в связи с достигнутым прогрессом в направлении окончательного искоренения полиомиелита (когда риск дикого полиовируса снизился). Большинство стран пользуются ОПВ, поскольку она обладает уникальной способностью вызывать формирование местного иммунитета кишечника, что означает, что она может прервать передачу дикого полиовируса в природной окружающей среде. Это невозможно в случае использования ИПВ — инактивированной полиовакцины, которая стимулирует лишь очень низкий уровень иммунитета против полиовируса в кишечнике и в результате обеспечивает индивидуальную защиту против полиомиелита, однако в отличие от ОПВ не способна предотвратить распространение дикого полиовируса.
Что такое вакцинация, почему от гриппа прививаются каждый год и какие вакцины нужно ставить после 18 лет
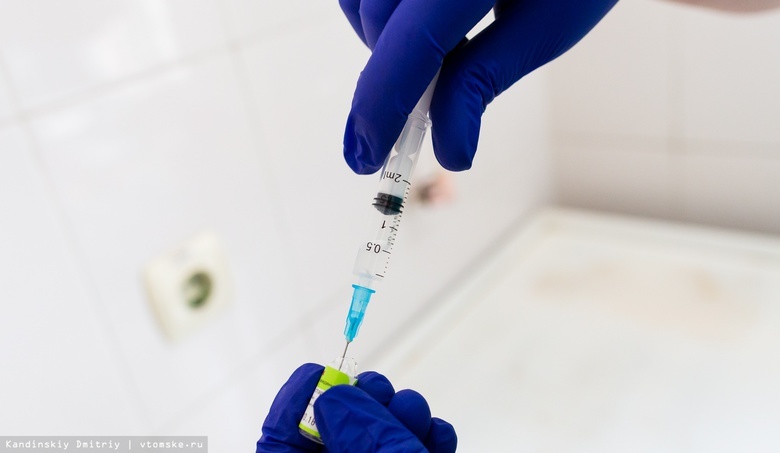
Вакцинация (а также иммунизация или прививка) — это введение в организм вакцины для стимулирования иммунной системы к защите от инфекции или болезни. Во время этого процесса вырабатываются антитела, борющиеся с заболеванием. Вакцины бывают живые (делаются на основе ослабленных штаммов микроорганизма) и инактивированные (приготавливаются из микробов, которые были выращены в лабораторных условиях, а затем убиты). По оценкам Всемирной организации здравоохранения, иммунизация позволяет ежегодно предотвратить несколько миллионов случаев смерти.
— Светлана Викторовна, первая вакцинация ребенка происходит еще в роддоме. До года жизни малыш получает массу прививок. Почему так?
— Верно, когда малыш появляется на свет, его вакцинируют. Большое количество прививок до года жизни и двух лет нужны, чтобы максимально защитить организм ребенка от болезней. Чтобы он приобрел иммунитет. Вакцинация — самый простой и надежный путь.
— Какие прививки получает ребенок сразу после рождения?
— В первые сутки после рождения ребенок обязательно получает вакцину против гепатита B. На третий-седьмой день жизни ставятся прививки против туберкулеза. В возрасте одного месяца делается вторая вакцинация от гепатита B. Третья проводится в шесть месяцев.
Гепатит B — вирусная инфекция, поражающая печень. Вирус передается при контакте с кровью или другими жидкостями организма инфицированного человека. Гепатит В может приводить к развитию хронической болезни печени и создавать высокий риск смерти от цирроза и рака печени. По оценкам ВОЗ, около двух миллиардов людей во всем мире были инфицированы этим вирусом, более 350 миллионов людей больны.
От гепатита C вакцины не существует. От гепатита A прививки ставятся по эпидемическим показаниям — лицам как с высокой возможностью заражения, так и с высокой опасностью для окружающих в случае их заболевания.
— Прививки ставятся в любом случае?
— Как удается переломить ситуацию?
— Стараемся максимально донести информацию о важности вакцинации. Мы не знаем, кто с нами едет в маршрутке, ходит в торговые центры, кто в парке гуляет. Я всегда говорю, что туберкулез — это не всегда кашель. Дети тяжело его переносят. Нередко патология у них заканчивается летально. Поэтому важно защитить новорожденного от заражения туберкулезной палочкой. Бывают и семейные очаги, когда кто-то из родственников имеет туберкулез, ребенка при рождении не вакцинировали, а потом удивляются — откуда у него заболевание.
Долгое время в СМИ были волнения, что после постановки прививки от гепатита B у новорожденных появляется желтуха. Этого нет. Проводились исследования, информация не подтвердилась. Недоношенность ребенка также не является противопоказанием к вакцинации. Такие дети даже больше нуждаются в защите.
— В возрасте двух месяцев еще проводится первая вакцинация от пневмококковой инфекции, вторая — в 4,5 месяца и ревакцинация — в 15 месяцев. Очень долго мы боролись с отказами от этой прививки: родители боялись и не вакцинировались. В рамках нацкалендаря прививки ставились только дети с рождения и до двух лет. За счет средств областного бюджета вакцина закупалась для вакцинации детей в возрасте до пяти лет. Детям старшего возраста ставили прививки более охотно.
Туберкулез — одна из наиболее распространенных в мире болезней. Возбудителем является бактерия (Mycobacterium tuberculosis), которая чаще всего поражает легкие. Распространяется от человека к человеку по воздуху. Для инфицирования достаточно вдохнуть лишь незначительное количество бактерий-возбудителей. По данным ВОЗ, около двух миллиардов людей инфицированы бактериями туберкулеза. Болеют далеко не все, многие просто выступают переносчиками. Однако у таких людей сохраняется риск, что они заболеют.
— Что делаете с отказниками?
— Стараемся работать с каждым и объяснять, что это не наше желание — поставить прививку, а необходимость защитить здоровье вашего ребенка. Когда в начале лета появилась информация про вспышку кори, люди стали переживать, родители начали звонить, спрашивать, активнее вакцинировать детей. Хочется, чтобы они делали это более осознанно, а не когда ситуация станет острой.
— Некоторые врачи показывают фотографии.
— Да, и на некоторых это действует. Потому что. Когда просто думаешь о заболевании, это что-то такое далекое. Когда человек видит (как болезнь протекает), правда, страшно становится.
Полиомиелит — высоко инфекционное вирусное заболевание. Оно — неизлечимое, можно только предотвратить вакцинацией. В основном полиомиелит поражает детей в возрасте до пяти лет. Первыми симптомами являются лихорадка, усталость, головная боль, рвота и боли в конечностях. Может протекать бессимптомно. В некоторых случаях вирус поражает нервную систему, из-за чего развивается необратимый паралич (обычно ног). 5-10 % из числа таких парализованных детей умирают из-за наступающего паралича дыхательных мышц.
— В каком возрасте ставится первая прививка от полиомиелита?
Дифтерия — инфекционное заболевание, вызываемое бактерией. Чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы. Инфекция передается воздушно-капельным путем. Тяжесть протекания болезни обусловлена ядовитым токсином, который выделяет дифтерийная палочка. Он поражает нервную, сердечно-сосудистую системы и представляет главную опасность для жизни. Жертвами дифтерии в основном являются дети. Введение в 1994 году массовой иммунизации против дифтерии позволило обеспечить достаточную защиту населения России от этой инфекции.
Вторая вакцинация против полиомиелита, дифтерии, коклюша, столбняка происходит в 4,5 месяца, третья — в 6 месяцев. Также в 4,5 месяца нужно сделать ревакцинацию против пневмококковой инфекции.
— Большой набор.
— Да, как и говорили, до года ребенок получает большое количество вакцин. В 12 месяцев ставятся прививки против кори, краснухи и паротита. Далее идут ревакцинации. В 15 месяцев — против превмококковой инфекции, в 18 месяцев — первая ревакцинация против полиомиелита и дифтерии, коклюша, столбняка.
Столбняк вызывается токсичными штаммами палочковидной бактерии. Она попадает в организм через рану или порез, часто инфицирование происходит при ожогах и обморожениях. У большинства больных столбняк начинается внезапно — со спазмами и затруднением открывания рта. Далее патологический процесс быстро захватывает мышцы спины, живота, конечностей. Иногда наступает полная скованность туловища и конечностей, за исключением кистей и стоп. Летальность при заболевании столбняком очень высока. Единственным средством профилактики является прививка.
Коклюш — одна из самых распространенных детских инфекций; вызывается бактерией, которая передается от инфицированного воздушно-капельным путем. Болезнь характеризуется своеобразным судорожным кашлем. Особенностью коклюша является полное отсутствие к нему врожденного иммунитета. Инфекция очень опасна для детей младше двух лет. Внедрение программ вакцинации позволило значительно снизить число случаев коклюша и числа смертельных исходов от него среди детей.
Вторая ревакцинация против полиомиелита проводится в 20 месяцев, а вот против дифтерии и столбняка — в шесть-семь лет. Ревакцинация против кори, краснухи и паротита делается в этом же возрасте.
Есть еще вакцинация против гемофильной инфекции, она — для групп риска. Для детей, имеющих иммунодефицит, в том числе и ВИЧ-инфекцию, ребятишек с онкогематологическими заболеваниями, воспитанников домов ребенка, где большое количество детей проживают вместе.
— Могут ли родители отказаться от прививок после роддома, где дают согласие?
— Да, педиатр на приеме должен обязательно взять у родителя согласие на вакцинацию и на какую. Аналогично — в детском саду. Всем разъясняется необходимость иммунопрофилактики. Но есть мамы, которые пишут отказ от всех прививок, которые входят в национальный календарь.
— Какие тогда можно поставить?
— Никакие. Мама по сути отказалась от всех, прописав этот пункт. Ведь календарь может изменится, Минздрав может что-то включить в него или внести другие изменения.
— Как обстоит ситуация с вакцинацией против гриппа? Если у всех остальных количество прививок ограничивается, то от гриппа призывают прививаться каждый год.
— Вакцина от гриппа ненадежна в плане времени. Вирус очень быстро подстраивается под окружающую среду, мутирует, меняется. Поэтому иммунитет вырабатывается на один эпидемический сезон. Дальше может прийти грипп другого серотипа (подтипа), нужно снова делать вакцинацию. Из-за этого идут постоянные баталии в интернете. Среди родительского сообщества ходит информация, что вакцинируют чем попало. Это не так. По результатам эпидсезона ВОЗ смотрит, против каких серотипов вакцинировали, и изготавливается новая вакцина с включением тех серотипов, которые были в прошлые разы. Каждый год в новую вакцину включается компонент, который был в прошлом году. Поэтому от одной вакцины на несколько лет защита не получается.
Гриппом может заболеть каждый, но некоторые группы людей имеют более высокий риск развития тяжелых осложнений. Это пожилые люди, маленькие дети, беременные женщины и люди с определенными проблемами со здоровьем. Вакцина — лучший из имеющихся в нашем распоряжении инструментов для профилактики гриппа и снижения риска возникновения серьезных осложнений и даже летальных исходов.
— Много отказов по гриппу?

— В целом неплохая ситуация, иммунологическую прослойку в 40 % вакцинированных мы создаем. Считается, что защитная прослойка должна составлять 95 %. То есть на каждые 100 человек 95 должны быть привиты. Оставшиеся пять человек растворяются в общей массе, но угрозы при их заболевании для остальных уже такой нет. Если процентное соотношение будет наоборот, мы получим большую вспышку.
— Какие меры нужно принимать при вспышках гриппа?
— При гриппе очень важно разобщение. Чтобы люди между собой не пересекались. Как бы банально это ни звучало, меньше контактов — распространение вируса не выходит за пределы семьи. Если люди будут более сознательными и при заболевании станут оставаться дома, а не ходить на работу, вспышку можно предотвратить быстро. Если все в семье будут вакцинированы, заболевание пройдет в легкой форме. И, конечно, нужно обратиться к врачу.
— То же самое, когда детей в садик не пускают?
— Да, отстранение невакцинированных детей от посещения детского сада при подъеме заболевания делается не для наказания. Ребенок не вакцинирован, значит не защищен. Привитые ребятишки при заболевании будут переносить грипп в легкой форме, для невакцинированных грипп можно пройти с осложнениями и даже с летальным исходом. Вакцинация ребенка от гриппа начинается с шести месяцев.
Когда происходит эпидподъем, в соответствии с постановлением главного государственного санитарного врача Томской области, непривитые сотрудники образовательной, медицинской организаций и дети, посещающие учреждения, будут отстранены от работы и учебы.
— Речь же только о госучреждениях?
— Да, но частным компаниям мы рассылаем рекомендательные письма, предупреждаем о подъеме заболевания, предлагаем провести вакцинацию сотрудников. К сожалению, очень редко компании соглашаются на покупку вакцин для работников.
— Кроме гриппа, какие еще прививки получает ребенок в школе?
— В 14 лет делается третья ревакцинация против дифтерии и столбняка, а также полиомиелита.
— Ревакцинацию каких прививок нужно делать после 18 лет?
— Раз в десять лет — дифтерию и столбняк. То есть поставили ее вам в 14 лет в школе, дальше вы самостоятельно в 24-25 лет обращаетесь в поликлинику за ревакцинацией. Потом в 34, 44 и так далее.
Девушке от 18 до 25 лет могут поставить прививку от краснухи, если: нет информации, была ли она привита; прививка ставилась только раз без ревакцинации или вообще не ставилась; если девочка не болела.
Также возможна вакцинация от гепатита B, если до этого по каким-то причинам ее не сделали или у вас нет информации — ставилась эта прививка или нет. Аналогично — корь.
Некоторые прививки ставятся по показаниям. Например, вакцинацию от пневмококковой инфекции могут сделать пожилым людям с хроническими заболеваниями (бронхолегочной, сердечно-сосудистой систем, ожирение, сахарный диабет). По эпидимическим показаниям в Томской области ставятся прививки от клещевого энцефалита. Ее игнорировать не стоит. (Подробнее о вакцинации против энцефалита смотрите тут).
— Как понять: какие прививки были поставлены, а какие нет?

— Во-первых, у вас на руках должен быть прививочный сертификат. К сожалению, многие не считают его важным документом: хранят ненадлежащим образом, могут потерять. Очень часто, когда человеку исполняется 18 лет, он забирает себе медицинскую документацию из детской поликлиники. Соответственно, там о нем информации не остается. Сохранятся ли все данные — будет зависеть только от самого человека. Если сейчас мы все стараемся сохранить в информационной системе, то раньше такого не было. Большая часть данных пациента, которому сейчас 60 лет, занесена на бумагу. Поэтому не стоит забирать медицинскую карту к себе домой.
Другой вариант проверить, нужна ли вам та или иная прививка, — сдать кровь на напряженность иммунитета. Эти исследования проводит Роспотребнадзор. Он занимается проверкой того, как идет иммунопрофилактика — выбирает возраст людей, учреждения, город, область. Население приглашают на сдачу крови, чтобы посмотреть напряженность иммунитета. У троих он может быть, а у четвертого не будет, значит его нужно вакцинировать повторно. Однако не все соглашаются на исследование.
Можно самостоятельно узнать у врача информацию о необходимой вакцинации, какие прививки нужны и когда.
— Как вы можете оценить российский нацкалендарь прививок, насколько он полон?
— Коллеги ездили в другие страны и рассказывали, что наш нацкалендарь по сравнению с другими небольшой. Также в некоторых странах за границей установлены жесткие правила: если родители не вакцинируют своих детей, любое лечение ребенка будет идти за их счет. Не могу сказать — хорошо это или плохо. Но родители должны задумываться. Когда мама делает такой выбор за ребенка, она уверена, что в дальнейшем он скажет ей спасибо?
— В июле Минздрав поддержал идею включения в национальный календарь прививок вакцину от вируса папилломы человека (ВПЧ). Как вы на это смотрите? Что еще можно ввести в календарь?
— У нас была программа по вакцинации от ВПЧ. Ей занимался НИИ онкологии. Набирали целевую группу девочек в предпубертатном и пубертатном периодах, вакцинировали. Вакцина очень хорошая и само мероприятия важное. Но не очень активно откликались люди. Это было году в 2011-м или 2012-м.
Обсуждение о расширении нацкалендаря ведется постоянно. Нам бы хотелось, чтобы ввели и ВПЧ, и ветряную оспу, менингококк. Обсуждалось также включение вакцины против ротавирусной инфекции.
Сегодня, по оценкам ВОЗ, во многих странах уровень иммунизации стремится к 100 %. Однако есть места, где вакцинопрофилактикой охвачено меньше 90 %, 80 % и даже 60 %. В основном это страны африканского континента. Специалисты отмечают, что как только процент иммунизации населения начнется снижаться, можно ждать вспышек разных заболеваний.
Данный материал и изложенную в нем информацию нельзя приравнивать к назначению врача. Прежде чем поставить прививку, обязательно проконсультируйтесь со специалистом.

Российские СМИ не прекращают выражать свою озабоченность по поводу редких случаев заболевания полиомиелитом, в том числе и в мире. Но так ли опасна эта болезнь? Так ли полезна вакцина против полиомиелита в действительности.
В мире снова тревожно, оказывается, вся Россия обложена странами, где свирепствует полиомиелит. Хорошо хоть главный санитарный врач России не спит, ну и, конечно же, ВОЗ и ЮНИСЕФ подсуетились, и заранее продали нам миллионы доз вакцин для борьбы со злом.
Снова родители будут подвергаться критике только за мысли о том, что с прививками что-то не ладно, и тем более, за отказ от прививок. И снова весь шум исчезнет внезапно, как будто и не было, чтобы появиться вновь спустя короткое время в иной форме.

И снова неверно, болеют и полностью привитые, о чём сообщает статистика!
Кому-то очень нужно попугать общество, кому-то очень не нравится, что всё больше родителей отказываются от прививок. В целом, риск получить осложнение после заболевания полиомиелитом, присутствует для одного заболевшего из тысячи. И кто может получить осложнение, скажите – не привитый? Как бы не так – ведь и вакцинированные болеют и получают осложнения. Рискует получить осложнение тот, у кого ослаблен иммунитет! Это главное правило: слабый иммунитет – риск осложнений от любой болезни.
А у кого ослаблен иммунитет? Более всего он ослаблен у тех, кто получает прививки! Каждая прививка – это удар по иммунитету! Иногда фатальный. Подумайте только, сколько получает прививок грудной ребёнок в первые месяцы своей жизни! И сколько продолжает получать, вплоть до окончания школы.
Что мы знаем об этой болезни?
В 90-95% случаев болезнь будет протекать бессимптомно, в 4-8% случаев больной будет чувствовать лёгкое недомогание. В 1-2% случаев болезнь может вызвать менингит, не вызывающий паралича. В 0,1-0,5% случаев может наступить паралич.
1. Что такое полиомиелит?
Полиомиелит — инфекционное заболевание, вызываемое кишечным вирусом, который может поражать нейроны головного и спинного мозга. Проявляется следующими симптомами: лихорадка, головная боль, воспаление горла, рвота. В некоторых случаях развивается неврологические осложнения, включая ригидность шеи и спины, слабость мышц, боли в суставах, паралич одной или более конечностей или дыхательных мышц. В тяжёлых случаях при параличе дыхательной мускулатуры возможен летальный исход.
2. Как передается полиомиелит?
Полиомиелит может передаваться через контакт с заражёнными фекалиями (например, при смене подгузника), воздушно-капельным путём, с пищей или водой. Вирус проникает в организм через нос или рот, далее попадает в тонкий отдел кишечника, где проходит инкубационный период. Далее он попадет в кровоток, где к нему вырабатываются антитела. В большинстве случаев это останавливает развитие вируса, и индивид приобретает пожизненный иммунитет против заболевания.
Инъекции. Исследования показали, что инъекции (антибиотиков или других вакцин) повышают восприимчивость к полиомиелиту. Уже с начала 1900-х было известно, что паралитический полиомиелит часто провоцируется инъекцией.

3. Излечим ли полиомиелит?
Полиомиелитный паралич редко остаётся на всю жизнь. Обычно всё заканчивается полным выздоровлением. Мышечная сила начинает возвращаться через несколько дней и продолжает нарастать в течение следующих 12-24 месяцев. В небольшом проценте случаев можно наблюдать остаточный паралич. В редких случаях паралич дыхательной мускулатуры приводит к смерти.
Лечение в основном заключается в соблюдении постельного режима и расслаблении поражённых конечностей. Если затронуты дыхательные функции, могут использоваться респиратор или искусственная вентиляция лёгких. Может также потребоваться физиотерапия.
4. Существует ли вакцина против полиомиелита?
В апреле 1954 г. среди детей школьного возраста была начата первая национальная иммунизационная кампания. Однако вскоре после этого сотни людей заразились полиомиелитом через вакцину Солка, многие погибли. Вирусы в этой вакцине не были, вероятно, полностью инактивированы. Вакцина была доработана, и в 1955 г. в Соединённых Штатах было использовано более 4 миллионов доз. К 1959 г. вакцина Солка использовалась уже более чем в 100 странах.
Вакцина Сэбина – ОПВ (оральная полиовакцина) с живым вирусом, которая использовалась по всему миру, также давала заболевания и осложнения. Но опасность проявилась ещё и там, где её не ждали (люди)…

Записаться на прививку
Полиомиелит — это опасная вирусная инфекция, поражающая нервную систему. Болезнь может напоминать обычную простуду, но иногда течение полиомиелита оказывается тяжелым, и поражение нервных клеток приводит к необратимым параличам, остановке дыхания и даже смерти. Чаще и тяжелее болеют дети до 5 лет.
Описано 3 типа полиовируса. Они попадают в организм с водой или пищей, которые были загрязнены фекалиями зараженного человека. Также описан воздушно–капельный путь передачи (при кашле, чихании).
Мышечная слабость после перенесенного полиомиелита может сохраняться в течение всей жизни. У некоторых пациентов спустя годы развивается постполиомиелитический синдром, включающий, помимо мышечной слабости, выраженную утомляемость, проблемы с глотанием, дыханием и др.
По данным ВОЗ, с помощью вакцинации удалось сократить количество случаев заболевания с 350 тысяч в 1988 году до 33 случаев в 2018 году. Также благодаря вакцинации был ликвидирован 2 тип вируса полиомиелита, и с 2014 года не зафиксировано ни одного случая заболевания 3 типом вируса.
Несмотря на прогресс в борьбе с полиомиелитом, сохраняется опасность того, что полиовирус может быть ввезен в страну, свободную от полиомиелита, из более неблагоприятных регионов, и тогда возможно быстрое распространение инфекции среди тех, кто не был вакцинирован.
Вакцины, используемые в DocDeti
Российский национальный календарь прививок предусматривает вакцинацию от полиомиелита:
- на первом году жизни — трёхкратно (в 3, 4,5, 6 месяцев);
- на втором году жизни — двукратно (в 18 и 20 месяцев);
- в возрасте 14 лет — однократно.
Согласно календарю РФ, первые две прививки делают инактивированной вакциной (ИПВ), остальные — живой оральной вакциной (ОПВ).
Согласно CDC, курс вакцинации проводится только инактивированными вакцинами, однако ВОЗ не рекомендует использовать такую схему (без ОПВ) в странах с низким охватом иммунизацией и высоким риском завоза дикого полиовируса.
Введение двух доз ОПВ обеспечивает более высокий уровень местной защиты в кишечнике, а последовательная схема с использованием живых вакцин только после инактивированных снижает риск развития вакциноассоциированного полиомиелита.
Противопоказания к введению живой полиомиелитной вакцины:
- Тяжелая аллергическая реакция на предыдущую дозу или на компоненты вакцины, а также сильная реакция на предыдущее введение.
- Беременность.
- Первичные иммунодефициты, иммуносупрессия и злокачественные новообразования.
Согласно Национальному календарю профилактических прививок, детей, относящихся к группам риска (рожденных от матерей с ВИЧ-инфекцией, имеющих аномалии развития кишечника и др.) прививают только инактивированными полиомиелитными вакцинами. Так же поступают в том случае, если в семье есть непривитые дети (по возрасту или имеющие противопоказания).
Противопоказания к введению инактивированной полиомиелитной вакцины:
- Тяжелая аллергическая реакция на предыдущую дозу или на компоненты вакцины, а также сильная реакция на предыдущее введение.
- При использовании комбинированных вакцин необходимо учитывать противопоказания к другим компонентам вакцин (в частности, к коклюшному).
Не рекомендована вакцинация при острых инфекциях и обострении хронических заболеваний. При ОРВИ и кишечных инфекциях вакцинацию лучше отложить до нормализации температуры тела.
После вакцинации инактивированными вакцинами возможны местные реакции (покраснение, боль и отек в месте инъекции), а также кратковременное ухудшение самочувствия (подъем температуры тела, беспокойство). Эти реакции возникают редко и самостоятельно проходят в течение 1–3 дней.
После вакцинации живой оральной вакциной описаны единичные случаи развития вакциноассоциированного полиомиелита, однако наличие двух доз инактивированной вакцины сводит вероятность этого осложнения практически к нулю.
Совместимость с другими вакцинами
Почему наши пациенты выбирают делать прививки в DocDeti?
8 очевидных причин
Все доступные
импортные вакцины
в наличии
Вакцинация
по российскому
и международному
календарю
Отдельная комната
ожидания для пациентов,
пришедших
на вакцинацию
Подарки детям
за смелость
Профессиональные
медсестры, которые
умеют отвлечь
и успокоить малыша
Осмотр педиатра перед
вакцинацией без доплат
Контроль после
вакцинации
Составление графика
догоняющей вакцинации

Екатерина Кайсина

Екатерина Трунова

Мария Ревенок

Татьяна Иванова

Иван Лукьянченко

Ксения Параничева

Ирина Шейкина
(Еловикова)

Александра Жуковская

Павел Гущин

Белла Брагвадзе

Елена Орлова

Екатерина Дюкорева
- M-M-R II
- АДС-М
- АКДС
- АС-анатоксин
- Адасель
- Альгавак М
- БиВак Полио
- Варилрикс
- Гардасил
- Инфанрикс
- Инфанрикс Гекса
- Инфлювак
- Клещ-Э-Вак
- Коревая
- Краснушная
- Менактра
- Паротитная
- Паротитно-коревая
- Пентаксим
- Пневмо 23
- Полимилекс
- Превенар 13
- Регевак
- РотаТек
- Синфлорикс
- Ульрикс Квадри
- Ультрикс
- Хаврикс
- Хиберикс
- Церварикс
- Энджерикс В
- Энцепур
- Эувакс В
Прививки детям. Частые вопросы:
Никакой специальной подготовки перед вакцинацией не требуется. На приеме врач оценит состояние маленького пациента и при отсутствии противопоказаний даст допуск на вакцинацию. Перед прививкой нет необходимости в профилактическом назначении антигистаминных препаратов и обезболивающих. Это не рекомендовано и никак не влияет на ход вакцинации.
Легкая ОРВИ и ОКИ не являются противопоказанием к вакцинации. Она может быть проведена сразу после нормализации температуры, но если в этом нет крайней необходимости, то оптимально дождаться, когда пройдет период заразности, чтобы другие пациенты в очереди не подхватили инфекцию.
После инфекционных заболеваний средней и высокой степени тяжести (ветряная оспа, грипп) неживые вакцины могут вводиться сразу после выздоровления. А вот перед живыми инъекционными вакцинами стоит сделать перерыв, так как вакцинация в более ранний срок может оказаться менее эффективной. Достаточно 1 месяца. Живые оральные вакцины можно делать сразу после выздоровления.
Большинство вакцин являются неживыми, и привитый человек никак не влияет на окружающих. Часть вакцин содержит живые ослабленные патогены, которые привитый может выделять в окружающую среду. Эти ослабленные патогены (вирусы) не опасны для абсолютного большинства, но в некоторых ситуациях следует соблюдать осторожность. Наибольшее количество ограничений существует для живой оральной вакцины от полиомиелита (ОПВ), так как привитый в течение 60 дней выделяет вакцинный вирус в окружающую среду:
1. Тесный контакт вакцинированных с полностью невакцинированными от полиомиелита детьми нежелателен из-за риска возникновения вакцино-ассоциированного полиомиелита у восприимчивых лиц. По этой же причине при вакцинации от полиомиелита первые две дозы делаются неживой вакциной. Игра в песочнице, совместная прогулка и даже поход в гости не являются тесным контактом! Передача вакцинного вируса происходит фекально-оральным путем, так что соблюдение правил гигиены нивелируют риски.
2. Вакцинация с применением ОПВ старших детей, если мама беременна и находится на поздних сроках, не желателен, так как разобщение старшего ребенка и непривитого новорожденного может быть проблематично. В этом случае вакцинацию ОПВ лучше отложить до момента, когда у малыша будет сделано 2 дозы инактивированной вакцины от полиомиелита (ИПВ) и сделать ОПВ обоим детям одновременно, либо, по возможности, заменить на ИПВ.
3. Взрослым и детям в состоянии иммуносупрессии также необходимо избегать тесных контактов с привитыми ОПВ.
Суммарный риск ВАПП для контактных непривитых и для детей, получивших ОПВ в качестве первой дозы — 2-4 случая на 1 000 000. Как правило, речь идет о детях с иммунодефицитными состояниями, которые сами по себе очень редкие.
Привитый оральной вакциной от ротавирусной инфекции также может выделять в окружающую среду вакцинный вирус, но для контактных он не опасен.
При совместном проживании с лицами в состоянии иммуносупрессии следует соблюдать меры гигиены, так как у них вакцинный вирус может вызывать гастроэнтерит.
Привитый от ветряной оспы может выделять вакцинный вирус в случае, если в качестве реакции на вакцину у него появляется сыпь. Для передачи вируса необходим непосредственный контакт с сыпью. Его рекомендуется избегать непривитым и ранее не болевшим людям, находящимся в состоянии иммуносупрессии, а также неимунным беременным женщинам. Для всех остальных контакт с привитым совершенно безопасен!
Привитые живыми вакцинами от кори, краснухи, паротита и туберкулеза не опасны для окружающих с любым иммунным статусом!
Некоторые прививки не входят в национальный календарь профилактических прививок, но это не значит, что они менее нужные. Просто государство не финансирует их закупку для массового применения. Дополнительные прививки, которые можно сделать по желанию и, как правило, за отдельную плату. Против:
— вируса папилломы человека
Кроме того, вы можете внести корректировки в календарь вакцинации своего ребенка, введя до года дополнительную дозу от пневмококковой инфекции, что обеспечит лучшую защиту, чем схема из 2-х доз, предусмотренная национальным календарем. Вакцинация от коклюша для подростков и взрослых, также не предусмотренная законодательством, защитит вашу семью и новорожденного от этой инфекции.
К нормальным вакцинальным реакциям, которые могут возникнуть примерно у 10% детей, относятся: повышение температуры; местные проявления (краснота, припухлость, отечность); изменение настроения, капризность, плаксивость, потеря аппетита.
Если речь идет о неживых вакцинах, то все эти явления, как правило, проявляются в первые сутки и в течение трех дней сходят на нет. После вакцинации живыми инъекционными вакцинами (КПК, ветряная оспа), реакции отсрочены и проявляют себя через 1-2 недели после прививки.
Есть и более редкие реакции на живые вакцины. В указанные выше сроки в зависимости от вакцины может появиться сыпь, увеличение слюнных желез, легкий кашель, першение в горле, небольшой насморк (уменьшенные симптомы болезни, от которой была сделана прививка).
Никакого специального лечения эти состояния не требуют. Облегчить симптомы можно при помощи жаропонижающих / болеутоляющих в возрастной дозировке. В редких случаях подъем температуры может вызвать фебрильные судороги.
Единственным способом сокращения риска осложнений является соблюдение противопоказаний к вакцинации. Для каждой вакцины еще на этапе клинических испытаний накапливается огромное количество данных о ее безопасности. Если выявляется, что у людей с состоянием Х вакцина приводит к неблагоприятному последствию Y, то указания об этом появятся в инструкции по применению и врач при сборе анамнеза должен будет выяснить, нет ли у вас состояния Х прежде, чем сделать вам прививку.
Никакие анализы и профилактический прием антигистаминных, жаропонижающих, витаминов никак не влияют на частоту истинных осложнений, которые невозможно предсказать.
Однако, следует отметить, что не все состояния, перечисленные в противопоказаниях в сочетании с вакцинацией обязательно дадут осложнения. Некоторые противопоказания существуют потому, что при вакцинации на их фоне невозможно различить истинную причину неблагоприятного события.
Читайте также:


