Чем отличается холера от дизентерии
Основные факты
- Холера представляет собой острое диарейное заболевание, которое при отсутствии лечения может через несколько часов закончиться смертельным исходом.
- По оценкам исследователей, во всем мире ежегодно происходит от 1,3 до 4,0 миллионов случаев заболевания холерой и 21 000–143 000 случаев смерти от холеры (1).
- У большинства инфицированных симптомы либо отсутствуют, либо проявляются в мягкой форме, и болезнь успешно лечится с помощью оральных регидратационных растворов.
- Тяжелые случаи требуют быстрого лечения с использованием внутривенных вливаний и антибиотиков.
- Обеспечение безопасной воды и средств санитарии имеет решающее значение для борьбы с распространением холеры и других болезней, передающихся через воду.
- Безопасные оральные вакцины против холеры должны использоваться в сочетании с мерами по улучшению водоснабжения и санитарии в целях борьбы со вспышками холеры и для профилактики в районах, подверженных высокому риску распространения холеры.
- В 2017 г. была принята глобальная стратегия по борьбе с холерой, призванная сократить смертность от холеры на 90%.
Холера
Симптомы
Холера — чрезвычайно опасная болезнь, которая может вызывать тяжелую острую водянистую диарею. Между попаданием в организм зараженных пищевых продуктов или воды и появлением симптомов у заболевшего проходит от 12 часов до 5 дней 2 . Холера поражает как детей, так и взрослых и при отсутствии лечения может за несколько часов приводить к смерти.
У большинства людей, инфицированных бактерией V. cholerae, не развивается никаких симптомов, хотя в течение 1–10 дней после инфицирования в их фекалиях присутствуют бактерии, которые, поступая обратно в окружающую среду, потенциально могут инфицировать других людей.
Среди людей, у которых развиваются симптомы, в большинстве случаев болезнь протекает с легкими и умеренными симптомами, в то время как у меньшинства заболевших развивается острая водянистая диарея с тяжелой степенью обезвоживания. При отсутствии лечения это может приводить к смерти.
История
В XIX веке холера распространилась по всему миру из своего первоначального резервуара в дельте реки Ганг в Индии. В дальнейшем произошло шесть пандемий, которые унесли жизни миллионов людей на всех континентах. Текущая (седьмая) пандемия началась в 1961 году в Южной Азии, в 1971 году распространилась на Африку, а в 1991 году — на Америку. В настоящее время холера является эндемической болезнью во многих странах.
Штаммы Vibrio cholerae
Существует много серогрупп V. cholerae, но только две из них — O1 и O139 — вызывают вспышки болезни. Причиной всех недавних вспышек стал штамм V. cholerae O1. Штамм V. cholerae O139, который был впервые выявлен в Бангладеше в 1992 году, вызывал вспышки в прошлом, но в последнее время выявляется только в спорадических случаях. Он никогда не был зарегистрирован за пределами Азии. Болезнь, вызванная любой из двух серогрупп, протекает одинаково.
Эпидемиология, факторы риска и бремя болезни
Передача холеры может носить эндемический или эпидемический характер. Эндемичный по холере район — это район, где подтвержденные случаи холеры выявлялись в течение трех последних лет и имеются фактические данные, подтверждающие местную передачу болезни (то есть, случаи не завезены откуда-либо извне). Вспышка/эпидемия холеры может возникать как в эндемичных странах, так и в странах, где холера обычно отсутствует.
В эндемичных по холере странах вспышка может иметь сезонный или спорадический характер и определяется как превышение ожидаемого числа случаев заболевания. В стране, где холера не возникает регулярно, вспышка определяется как появление не менее одного подтвержденного случая холеры с фактическим подтверждением местной передачи в районе, где холера обычно отсутствует.
Передача холеры тесно связана с отсутствием надлежащего доступа к чистой воде и средствам санитарии. К типичным районам повышенного риска относятся примыкающие к городским кварталам трущобы, где отсутствует основная инфраструктура, а также лагеря для внутренне перемещенных лиц или беженцев, где не удовлетворяются минимальные потребности в чистой воде и средствах санитарии.
Последствия гуманитарных кризисов, такие как разрушение систем водоснабжения и санитарии или перемещение населения в переполненные и ненадлежащим образом оборудованные лагеря, могут повышать риск передачи холеры при наличии или внедрении бактерий. Трупы людей, не инфицированных холерой, никогда не являлись причиной эпидемий.
Число случаев заболевания холерой, сообщения о которых поступали в ВОЗ за последние несколько лет, остается по-прежнему высоким. В 2017 году сообщалось о 1 227 391 случае в 34 странах, 5654 из которых закончились смертельным исходом 3 . Расхождения между этими численными данными и оцениваемым бременем болезни объясняются тем фактом, что многие случаи заболевания не регистрируются из-за ограниченных возможностей систем эпиднадзора и из-за опасений, связанных с негативными последствиями для торговли и туризма.
Профилактика и борьба
Решающую роль в профилактике холеры, борьбе с ней и снижении смертности от это болезни играет многосторонний подход. В нем используется сочетание таких мер, как эпиднадзор, мероприятия по улучшению водоснабжения, санитарии и гигиены, мобилизация общественности, лечение и оральные вакцины против холеры.
Эпиднадзор
Эпиднадзор за холерой должен осуществляться в составе комплексной системы эпиднадзора за болезнями, включающей в себя обратную связь на местном уровне и обмен информацией на глобальном уровне.
Случаи холеры выявляются на основе клинических подозрений у пациентов с тяжелой острой водянистой диареей. Далее подозрение подтверждается путем выявления бактерий V. cholerae в образцах кала соответствующих пациентов. Выявление случаев может быть упрощено за счет применения диагностических экспресс-тестов (ДЭТ), при котором положительный результат тестирования одного или более образцов служит основанием для оповещения о вспышке холеры. Образцы направляются в лабораторию на посев в целях подтверждения диагноза. Местные возможности для выявления (диагностики) и мониторинга (сбора, компиляции и анализа данных) заболеваемости холерой играют центральную роль в обеспечении эффективной работы системы надзора и планировании мер борьбы.
Странам, расположенным по соседству с пострадавшими от холеры районами, рекомендуется укреплять эпиднадзор за болезнью и повышать национальную готовность к быстрому выявлению вспышек и реагированию на них на тот случай, если холера распространится через границы. В соответствии с Международными медико-санитарными правилами, уведомление обо всех случаях заболевания холерой более не является обязательным. Тем не менее события в области общественного здравоохранения, связанные с холерой, следует всегда оценивать по критериям, приведенным в Правилах, чтобы определить, существует ли необходимость в официальном уведомлении.
Мероприятия в области водоснабжения и санитарии
В долгосрочной перспективе решение проблемы по установлению контроля над холерой заключается в экономическом развитии и обеспечении всеобщего доступа к безопасной питьевой воде и надлежащей санитарии.
Действия в отношении окружающей среды включают в себя внедрение адаптированных долгосрочных решений в области водоснабжения, санитарии и гигиены для обеспечения того, чтобы наиболее подверженные риску холеры группы населения пользовались безопасными источниками воды, базовыми средствами санитарии и надлежащими методами соблюдения гигиены. Такие мероприятия позволяют предупредить не только холеру, но и широкий диапазон других болезней, передающихся с водой, а также способствуют достижению целей, касающихся нищеты, неполноценного питания и образования. Решения WASH для борьбы с холерой соответствуют Целям в области устойчивого развития (ЦУР 6).
Многие из этих мероприятий требуют значительных долговременных инвестиций и непрерывного технического обслуживания, что усложняет их финансирование и обеспечение со стороны наименее развитых стран, где такие мероприятия особенно необходимы.
Лечение
Холера представляет собой легко излечимую болезнь. Большинство людей можно с успехом лечить, своевременно предоставляя им оральные регидратационные соли (ОРС). Стандартный пакет ОРС ВОЗ/ЮНИСЕФ разводят в 1 литре (л) чистой воды. В первый день для лечения обезвоживания средней степени взрослым пациентам может потребоваться до 6 л ОРС.
Пациентам с тяжелой степенью обезвоживания грозит дегидратационный шок, и необходимы срочные внутривенные вливания. В ходе лечения взрослому, весящему 70 кг, требуется не менее 7 л внутривенных вливаний, а также ОРС. Кроме того, таким пациентам назначают и соответствующие антибиотики для сокращения длительности диареи, уменьшения объема необходимых регидратационных жидкостей и сокращения количества и периода выделения V. cholerae в фекалиях.
Массовое применение антибиотиков не рекомендуется, так как оно не оказывает подтвержденного воздействия на распространение холеры и может способствовать повышению устойчивости к противомикробным препаратам.
Во время вспышки холеры ключевая роль отводится быстрому доступу к лечению. Возможность оральной регидратации должна обеспечиваться в общинах, наряду с существованием более крупных центров, где есть возможности для проведения внутривенных вливаний и оказания круглосуточной помощи. При своевременном и надлежащем лечении летальность не должна превышать 1%.
Важной дополнительной терапией для детей в возрасте до пяти лет служит прием препаратов цинка, которые также сокращают длительность диареи и могут предупреждать дальнейшие эпизоды возникновения других причин острой водянистой диареи.
Следует также поощрять грудное вскармливание.
Повышение уровня соблюдения правил гигиены и мобилизация общественности
Кампании по просвещению в области здравоохранения, адаптированные к местной культуре и верованиям, должны способствовать выполнению надлежащих правил гигиены, таких как мытье рук с мылом, безопасное приготовление и хранение пищевых продуктов и безопасное удаление детских фекалий. Похороны людей, умерших от холеры, должны быть организованы так, чтобы избежать инфицирования присутствующих.
Помимо этого, во время вспышек болезни следует организовывать кампании по повышению осведомленности и предоставлять общинам информацию о потенциальном риске и симптомах холеры, профилактических мерах во избежание заражения, а также о том, куда и когда необходимо сообщать о выявленных случаях, а при возникновении симптомов без промедления обращаться за медицинской помощью. Следует также распространять информацию о местоположении соответствующих пунктов оказания медицинской помощи.
Ключевым условием долгосрочных изменений в поведении людей и успешной борьбы с холерой является участие общественности в этой деятельности.
Оральные вакцины против холеры
В настоящее время существуют три пероральные вакцины против холеры, прошедшие предварительную квалификацию ВОЗ: Dukoral®, Shanchol™ и Euvichol-Plus®. 5 Для обеспечения полной защиты от болезни все три упомянутые вакцины должны предоставляться в двухдозовом режиме. 4
Dukoral® предоставляется в забуференном растворе, для приготовления которого требуется 150 мл чистой воды, если речь идет о взрослых пациентах. Dukoral® можно назначать всем лицам старше двух лет. Интервал между приемами каждой дозы должен составлять как минимум семь дней и не более шести недель. Дети в возрасте от двух до пяти лет должны получить третью дозу. Dukoral® используется в основном среди путешественников. Две дозы Dukoral® обеспечивают защиту от холеры в течение двух лет.
Shanchol™ и Euvichol-Plus®, по сути, представляют собой одну и ту же вакцину, выпускаемую двумя разными производителями. Для их применения не требуется забуференного раствора, в связи с чем их проще распространять среди большого числа людей в чрезвычайных ситуациях. Они предоставляются всем лицам в возрасте старше одного года. Интервал между приемами каждой дозы этих двух вакцин должен составлять не менее двух недель. Две дозы Shanchol™ и Euvichol-Plus® обеспечивают защиту от холеры в течение двух лет, а одна доза обеспечивает кратковременную защиту.
Вакцины Shanchol™ и Euvichol-Plus® в настоящее время предоставляются для кампаний массовой вакцинации из Глобального запаса оральных вакцин против холеры. Этот запас поддерживается Альянсом по вакцинам ГАВИ.
На основании имеющихся фактических данных в документе ВОЗ с изложением позиции по холерным вакцинам, выпущенном в августе 2017 г., отмечается следующее:
- оральные вакцины против холеры должны использоваться в районах, где она эндемична, в гуманитарных кризисных ситуациях с высоким риском заболеваемости холерой и во время вспышек холеры; всегда в сочетании со стратегиями по профилактике и борьбе с инфекцией;
- вакцинация не должна нарушать хода других высокоприоритетных мероприятий в области здравоохранения по борьбе со вспышками холеры и их предотвращению.
Деятельность ВОЗ
В 2014 году Глобальная целевая группа по борьбе с холерой, Секретариат которой работает на базе ВОЗ, получила новый импульс для активизации своей деятельности. Глобальная целевая группа представляет собой объединение, включающее в себя более 50 партнеров, участвующих в борьбе с холерой на глобальном уровне, в том числе академические учреждения, неправительственные организации и учреждения Организации Объединенных Наций.
Силами Глобальной целевой группы по борьбе с холерой и при поддержке доноров ВОЗ осуществляет деятельность в следующих областях:
- оказание поддержки разработке и осуществлению глобальных стратегий, направленных на содействие наращиванию потенциала для профилактики холеры и борьбы с ней в глобальных масштабах;
- предоставление платформы для обмена техническими знаниями, координации и сотрудничества по вопросам, связанным с холерой, для укрепления потенциала стран в области профилактики холеры и борьбы с ней;
- оказание поддержки странам в деле внедрения эффективных стратегий борьбы с холерой и мониторинга прогресса;
- распространение технических руководящих принципов и оперативных руководств;
- поддержка разработки программы научных исследований с акцентом на оценку инновационных подходов к профилактике холеры и борьбе с ней в пострадавших странах;
- привлечение дополнительного внимания к холере как важной проблеме глобального общественного здравоохранения путем распространения информации о профилактике холеры и борьбе с ней и проведение информационно-разъяснительной работы и мероприятий по мобилизации ресурсов в поддержку профилактики холеры и борьбы с ней на национальном, региональном и глобальном уровнях.
Глобальная дорожная карта имеет три стратегических приоритета:
Чтобы обеспечить действенное и эффективное распространение материалов, необходимых для расследования и подтверждения вспышек холеры, а также для лечения пациентов, заболевших холерой, ВОЗ разработала набор комплектов для борьбы с холерой.
После консультации с партнерами по осуществлению в 2016 году ВОЗ пересмотрела комплекты для борьбы с холерой, чтобы они в большей степени соответствовали потребностям на местах. В общей сложности имеется 6 комплектов:
- 1 для проведения исследований
- 1 с лабораторными материалами для подтверждения
- 3 для общинного, периферийного и центрального уровня
- 1 комплект с вспомогательными материалами, такими как солнечные лампы, заграждения, резервуары и краны для воды.
Каждый комплект для лечения содержит материалы, которых достаточно для лечения 100 пациентов. Пересмотренные комплекты для борьбы с холерой предназначены для оказания поддержки в подготовке к потенциальной вспышке холеры и помощи первичным мерам реагирования в течение первого месяца их осуществления.
Многие родители паникуют, путая ротавирус, дизентерию и отравление.
Врачи предупреждают, что одно из главных отличий – характер стула.
- при дизентерии характерны выделения с примесями прожилок крови и слизи;
- при ротавирусе стул водянистый.
Но в любом случае, поставить верный диагноз может только врач!

Важно знать!
На сегодняшний день надежным способом защиты от ротавирусной инфекции и дизентерии является специфическая профилактика – вакцинация!
Большое значение для успешного выздоровления играет диагностика болезни: для оперативного уточнения детальной картины – отравление это, дизентерия или ротавирус, существует экспресс-тест на ротавирус.
Ротавирус – это инфекционная болезнь, которая часто встречается у детей дошкольного возраста. Возбудитель – специфический РНК-вирус.
Микроб локализуется в клетках слизистой оболочки кишечника и проявляется симптомами, которые характерны для многих других инфекционных заболеваний – сальмонеллез, дизентерия, холера, пищевые токсикоинфекции, менингит.
Как распознать ротавирус у ребенка своевременно, какие отличительные признаки болезни?
Общие клинические отличия ротавируса
Ротавирусная инфекция редко протекает в тяжелой форме, требующей госпитализации. Есть некоторые признаки, по которым можно заподозрить болезнь:
- наиболее частые пациенты – малыши от 6 месяцев до 2 лет (> 95% случаев);
- первые проявления наступают на четвертые сутки после заражения;
- рвота однократная в первый день (постоянной рвоты не бывает);
- в кале не бывает крови.
При этой инфекции редко бывает острое начало с ярко выраженным обезвоживанием.
Также дифференцировать заболевание и определить ротавирус у ребенка помогает правильно собранный анамнез – данные о начале болезни, возможном пути заражения, контакте с потенциальными носителями вируса.
Отличительные особенности ротавируса и дизентерии (гастроэнтерита)
Так как вирус поражает эпителий тонкого кишечника, для заболевания характерны такие же симптомы, как и при многих инфекционных болезнях. Но педиатры и инфекционисты способны распознать и отличить основные признаки.
При сборе сведений не берут во внимание такие симптомы, как тошнота, изжога, потеря аппетита, они при любых инфекциях актуальны.
Но характер и течение рвоты и диареи существенно отличаются.
При ротавирусной инфекции рвота у ребенка всегда случается однократно, в начале болезни, когда поднимается температура тела до 37,5°. При гастроэнтерите рвота, как правило, многократная, приносящая кратковременное облегчение, по частоте происходит каждый час. При бактериальном поражении слизистой рвотный рефлекс активизируется даже после питья воды, напитков, при попытке приема пищи.
При ротавирусе рвотные массы в виде остатков содержимого желудка. При энтерите они содержат слизь, желудочный сок, желчь, которая забрасывается из двенадцатиперстной кишки в желудок. Иногда в рвотных массах могут встречаться прожилки крови.
При ротавирусной инфекции диарея наступает не сразу. Ей предшествует ухудшение общего состояния, однократная рвота, подъем температуры. И только после проявления всех этих признаков наступает жидкий, водянистый стул. У младенцев можно видеть испражнения в виде желтой воды. Частота стула зависит от степени поражения эпителия и защитных функций организма ребенка. В среднем продолжительность диареи составляет 3-4 дня.
При вирусной инфекции никогда не бывает примесей крови в каловых массах. Если у ребенка в стуле кровь, даже скрытая, которая обнаружилась при лабораторном исследовании, это говорит о бактериальном поражении слизистой.
Этим ротавирус отличается от кишечной инфекции.
При гастроэнтерите диарея появляется первой или одновременно с рвотой. Частота стула может достигать раз в сутки, а в тяжелых случаях еще чаще.
В каловых массах обнаруживается много слизи, гной, кровь, не переваренные остатки пищи.
Отличие кишечной инфекции от ротавируса также заключается в степени обезвоживания организма.
При вирусной инфекции она развивается постепенно. Для ее устранения достаточно своевременно и в полном объеме давать питье ребенку. Если соблюдать питьевой режим, то осложнения (судороги, пневмония, остановка почек), связанные с потерей жидкости, развиваются крайне редко.
Острый гастроэнтерит приводит к сильному обезвоживанию, как взрослого, так и детского организма, которое стремительно развивается с первого дня заболевания. Такое состояние требует экстренной помощи и парентерального (внутривенного) введения регидратационных растворов для восполнения солей и воды.
Следует также сказать об общем состоянии детей:
- Ротавирус начинается с легкого недомогания, которое нарастает постепенно. Ребенок капризничает, плохо ест, вялый, неактивный, в течение дня сонливое состояние.
- Бактериальная инфекция начинается остро. Малыш полностью обессилен, находится в постели, лежит с закрытыми глазами, ему тяжело говорить, повышена чувствительность к световым и звуковым раздражителям. При высокой температуре может быть полуобморочное состояние.
Продолжительность ротавирусной инфекции, которая протекает в легкой форме, не более 2-3 дней, максимально дети болеют 5-6 дней. Острые инфекционные болезни длятся не менее 8-10 дней при своевременном лечении, а в тяжелых случаях 2-3 недели.
Лечение ротавируса в большинстве случаев не требует госпитализации и специфического лечения и проходит самостоятельно.
При бактериальных инфекциях детей доставляют в инфекционное отделение для обследования, наблюдения, правильной и своевременной терапии.
Ротавирусная инфекция и отравление имеют схожие симптомы.
Больной жалуется на боли, дискомфорт в желудке, его мучают рвота и расстройство стула. Это так называемые симптомы местного характера.
Есть и общие симптомы: слабость, повышение температуры, головные боли. При этом природа заболеваний разная, поэтому и курсы лечения значительно отличаются между собой.
Вот почему для правильной диагностики и назначения грамотной терапии важно знать, как отличить ротавирус от отравления.
Причины отравления и ротавирусной инфекции
Поскольку симптоматика двух заболеваний схожая, важно понимать, как отличить отравление от ротавируса, что невозможно сделать без понимания этиологии заболевания.
Одно из самых главных различий состоит в том, что ротавирус обычно проникает в организм через носителя, то есть происходит заражение вирусом. Также бактерии попадают в организм из-за грязных рук или плохой воды, в которой оказались патогенные микроорганизмы.
При отравлении все начинается с попадания в желудочно-кишечный тракт токсина или бактерий (дизентерийной шигеллы, сальмонеллы и другие). Свою роль может сыграть недостаточная термическая обработка продуктов, прием в пищу грязных овощей и фруктов. Отравления часто вызывают грибы, фальсифицированный алкоголь, химикаты и прочие ядовитые вещества.
Хотя оба недуга могут протекать тяжело, есть общие и отличительные признаки заболеваний, и их важно различить как можно быстрее.
Ротавирусную инфекцию медики еще называют ротавирусный гастроэнтерит, и он является одной из форм острой кишечной инфекции. Человек заражается либо через носителя инфекции, либо заболевает фекально-оральным способом, то есть через грязную воду, в которой оказываются растворенными микроскопические частицы фекалий больного ротавирусом.
Какие еще симптомы помогают понять: ротавирус это или отравление?
Инкубационный период при ротавирусной инфекции может длиться 5 дней: внезапно человек чувствует боли в желудке, который начинает сжиматься, спазмировать, открывается рвота, стул становится похожим на воду желтоватого цвета.
Популярными признаками являются:
- Повышение температуры тела.
- Общая слабость.
- Ломота в теле.
- Насморк.
- Кашель.
- Конъюнктивит.
Особенно болезненно кишечный грипп протекает у ребенка: на фоне недомогания дети становятся капризными, они отказываются от питья, еды, беспрерывно плачут и требуют внимания. При осмотре врач может обнаружить симптомы, схожие с простудой: покраснения в горле и отеки слизистых тканей. Но как при отравлении, так и при ротавирусе детям особенно сильно грозит обезвоживание.
Отравление проявляет себя несколько иначе, и каждый раз это зависит от того, какой токсин или микроорганизм стал причиной интоксикации. Помимо классических симптомов, вроде тошноты и рвоты, больной может чувствовать и прочие неприятные ощущения, вплоть до начала галлюцинаций (они часто появляются после отравления грибами).
Различить интоксикацию можно по следующим симптомам
- Снижение аппетита.
- Больного бросает то в пот, то в жар (они могут резко сменять друг друга).
- Повышается выделение слюны.
- Снижается артериальное давление.
- Расстраивается зрение.
- Нарушаются функции нервной системы.
- Могут начаться сильные боли в мышцах и суставах.
Чем еще принципиально отличается ротавирус от интоксикации?
Разница заключается в том, что при интоксикации больной чувствует себя плохо уже через час-полтора после употребления отравленной пищи (либо отравления химикатами), а ротавирус может не давать о себе знать целую неделю.
При отравлении боли в животе очень часто стихают сразу после рвоты, тогда как при кишечном гриппе они периодически мучают больного, практически до полного выздоровления.
Можно ли лечить эти болезни в домашних условиях?
Только после вызова на дом врача или скорой помощи.
Полное обследование помогает распознать болезнь, понять на ранней стадии – ротавирус или отравление, получить консультацию врача и правильные назначения.
 |
Чума
Способы передачи: контактный, воздушно-капельный. От зараженных животных чума передается при укусах блох. Симптомы: головная боль, повышение температуры, слабость, боли в конечностях, галлюцинации, воспаление лимфатических узлов. Возможно развитие подкожного кровотечения, появление на коже кровоподтеков, а иногда язв.
За последние полвека чума регистрировалась в 38 странах, причем в шести из них — практически ежегодно (Бразилия, Конго, Мадагаскар, Перу, США и Вьетнам). В начале 1990-х годов наблюдался рост заболеваемости чумой в Африке. И хотя за пределы природных очагов инфекция не распространяется, в связи с усилением миграции населения и военными конфликтами существует реальная опасность завоза чумы в любую страну мира, в том числе и в Россию.
В СССР и странах СНГ за последние полвека выявлено свыше ста случаев заболеваний чумой. За последние десять лет случаи чумы регистрировали среди людей в Казахстане и Узбекистане. Хотя в России с 1984 года случаев чумы среди людей не отмечено, в стране активно действуют природные очаги этой инфекции: территории, на которых возбудитель чумы постоянно циркулирует между животными. Природные очаги чумы расположены на Кавказе, в Ставропольском крае, Дагестане, Чечне, Калмыкии, в Астраханской области и в Республике Горный Алтай.
Холера
Способ передачи: употребление зараженной воды или продуктов, помытых зараженной водой. Холерный вибрион быстро гибнет под воздействием хлора, но может долго сохраняться в кубиках льда, в соленой и минеральной воде. Симптомы: неожиданно начинающийся водянистый понос, приводящий к обезвоживанию организма. В некоторых случаях смерть наступает в течение 4-12 часов.
Широкое распространение холеры в ряде стран Азии, Африки и Латинской Америки создает постоянную угрозу завоза ее на территорию России. По информации ВОЗ, в прошлом году холерой заболело более 250 тыс. человек, из которых около 10 тыс. умерло. Крупные вспышки были отмечены на Мадагаскаре, в Мозамбике, ЮАР, Сомали, Конго.
В России в прошлом году было зарегистрировано четыре случая заболевания холерой из-за злоупотребления сырой водой.
Геморрагическая лихорадка
Способ передачи: укусы инфицированных клещей, контакт с кровью и другими выделениями инфицированных людей и животных. Симптомы: головная боль, озноб, тошнота, рвота, общая сыпь. Специфического лечения не существует. Возможен смертельный исход.
Лучше других известна в нашей стране конго-крымская геморрагическая лихорадка. Заболевание практически ежегодно регистрируется на юге европейской части России, где обитают клещи — переносчики заболевания. В 1999 году эта болезнь получила широкую известность благодаря необычайно сильной вспышке в станице Обливская, где погибли шесть человек. По данным на 16 мая нынешнего года, на территории России зарегистрировано 11 случаев заболевания крымской геморрагической лихорадкой. Двое умерли. Все случаи заболевания имели место в южных районах: Ставрополье, Дагестане, Калмыкии, Астраханской и Волгоградской областях. В этих регионах помимо 11 заболевших были госпитализированы на предмет обследования еще 27 человек.
По словам главного санитарного врача России Геннадия Онищенко, в этом году благодаря ранней засушливой жаре, наступившей в апреле, клещ "поднялся", т. е. ожил и пошел в приплод на месяц раньше обычных сроков. Население не ожидало столь раннего "нападения". А поскольку первые симптомы заболевания очень похожи на ОРЗ, первые заболевшие или обратились за помощью поздно, или диагноз был поставлен не сразу, отсюда тяжелое течение болезни и летальные исходы.
Бешенство
Способ передачи: укусы или контакт со слюной инфицированных животных. Человек обычно заражается через укусы домашних или бездомных собак и кошек. Симптомы: лихорадка, головная боль, возбуждение, гидрофобия. Первоначальные симптомы сменяются учащенным дыханием, нарушениями речи, параличом, сердечной аритмией и заканчиваются комой. Человек, заболевший бешенством, неизбежно погибает.
В мире от бешенства ежегодно умирает до 30 тыс. человек (в основном в развивающихся странах). В России ежегодно регистрируется от шести до 12 случаев заболевания бешенством.
Профилактику бешенства затрудняет чисто российское наплевательское отношение граждан к своему здоровью и их надежда на авось. Каждый пятый пациент, укушенный подозрительным животным и получивший назначение на прививки, самостоятельно прерывает курс вакцинации. По данным историй болезни, около 50-70% заболевших бешенством не обращались за медицинской помощью до начала заболевания.
Особую опасность представляет некомпетентность медицинских работников и отсутствие у них настороженности в отношении этой инфекции. В этом году в Волгоградской области умер ребенок, укушенный бездомной кошкой. Курс вакцинации ему не назначался, так как ветеринарными работниками по данным визуального наблюдения за бездомной кошкой без ее помещения в карантин была выдана справка о том, что животное клинически здорово. После окончания этого "наблюдения" кошка исчезла.
Дизентерия
Способ передачи: фекально-оральный. Симптомы: лихорадка, боли в животе, понос с кровью и слизью.
Эпидемии дизентерии периодически случаются в Африке и Центральной Америке. Последняя крупная эпидемия в Центральной Америке случилась в 1968 году, в Африке — в 1979-м. В России наблюдалось резкое снижение заболеваемости дизентерией в период с 1985 по 1990 год и заметный подъем с 1992 года. Причиной массовых вспышек дизентерии чаще всего было употребление зараженной микроорганизмами водопроводной воды. В дальнейшем заболеваемость дизентерией, как и почти всеми кишечными инфекциями, имела тенденцию к снижению, число больных этой инфекцией в 1997 году по сравнению с 1995 годом сократилось в три раза. В последние два года число заболевших дизентерией снова существенно увеличилось, причем особенно резко — в Восточной Сибири и на Дальнем Востоке, что свидетельствует о санитарном неблагополучии этих регионов.
Брюшной тиф
Способ передачи: фекально-оральный. Симптомы: язвенное поражение лимфатической системы тонкой кишки, явления интоксикации, лихорадка, кожная сыпь, увеличение печени и селезенки.
За последние 20 лет число зарегистрированных случаев брюшного тифа в России снизилось в семь раз. Однако в период хозяйственно-экономической разрухи начала 90-х годов наблюдался всплеск заболеваемости. Заражение брюшным тифом чаще всего происходит за счет недостаточно очищенных или вовсе неочищенных фекальных стоков. В прошлом году отмечались массовые вспышки брюшного тифа в Чечне и в Тамбове среди переселенцев из Таджикистана.
Сыпной тиф
Способ передачи: укусы платяной вши. Симптомы: лихорадка, интоксикация, острое поражение нервной и сердечно-сосудистой систем, появление на теле сыпи.
В России в прошлом вспышки сыпного тифа отмечали ежегодно. В период гражданской войны началась пандемия сыпного тифа, в течение которой переболело около 25 млн человек. За время второй мировой войны на оккупированных территориях СССР от сыпного тифа погибли тысячи больных. В 50-е годы заболеваемость сыпным тифом на территории бывшего СССР постепенно снижалась. В 1997 году в России зарегистрировано всего пять случаев сыпного тифа. Учитывая, что в стране почти 200 тыс. человек заражены педикулезом, почва для распространения этой инфекции остается благоприятной.
Клещевой энцефалит
Способ передачи: укус клеща Ixodes persulcatus или употребление сырого козьего молока от инфицированных животных. Симптомы: сходны с симптомами гриппа, впоследствии развивается инфекция мозговых оболочек, приводящая к параличу конечностей и мышц спины и шеи.
Клещевой энцефалит открыт и изучен в 1937-1939 годах на Дальнем Востоке. На протяжении последующей четверти века было установлено его широкое распространение от восточных до западных границ России — от Приморья до Карелии. Вирус клещевого энцефалита передается иксодовыми клещами, обитающими в таежных лесах.
На юге Дальнего Востока, где это заболевание было впервые обнаружено, уже длительное время наблюдается относительно невысокая заболеваемость. Сейчас клещевым энцефалитом больше всего заболевают в Удмуртии, Томской, Курганской и Пермской областях. На втором месте — Свердловская, Тюменская, Челябинская области и Красноярский край. В последние годы среди заболевших преобладают горожане, заразившиеся в пригородных лесах и на садовых и огородных участках. Главными причинами роста заболеваемости специалисты считают прекращение обработок территории из-за запрещения использования ДДТ и сокращение масштабов профилактики.
АННА ФЕНЬКО
Летние болезни в России
| Болезнь | Число больных (чел.) | Заболеваемость (чел. на 100 тыс. населения) | Рост, снижение (%) | ||
|---|---|---|---|---|---|
| 1999 | 1998 | 1999 | 1998 | ||
| Бешенство | 11 | 7 | 0,007 | 0,005 | 57,14 |
| Бруцеллез | 280 | 343 | 0,191 | 0,234 | -18,37 |
| Брюшной тиф | 224 | 271 | 0,153 | 0,185 | -17,34 |
| Геморрагическая | 5432 | 4408 | 3,702 | 3,004 | 23,23 |
| лихорадка | |||||
| Дизентерия | 178 738 | 93 783 | 121,806 | 63,911 | 90,59 |
| Клещевой боррелиоз | 7638 | 7710 | 5,205 | 5,254 | -0,93 |
| (болезнь Лайма) | |||||
| Клещевой энцефалит | 9427 | 6987 | 6,424 | 4,762 | 34,92 |
| Лихорадка Ку | 23 | 102 | 0,016 | 0,070 | -77,45 |
| Малярия | 705 | 997 | 0,480 | 0,679 | -29,29 |
| Гепатит А | 32 349 | 39 538 | 22,045 | 26,944 | -18,18 |
По данным Госсанэпиднадзора РФ, 2001.
Как болеют в мире (чел. в год)
| Россия | Западная Европа | Северная Америка | Африка | Индия | Китай | |
|---|---|---|---|---|---|---|
| Гепатит | 108 000 | 26 000 | 18 000 | 253 000 | 300 000 | 475 000 |
| Дизентерия | 178 000 | 171 000 | 83 000 | 24 231 000 | 22 005 000 | 2 491 000 |
| Малярия | 700 | 0 | 0 | 34 506 000 | 577 000 | 3000 |
| Холера | 4 | 6 | 6 | 206 746 | 7 157 | 1 163 |
| Чума | 0 | 0 | 8 | 1161 | нет данных | нет данных |
По данным ВОЗ, 2000.
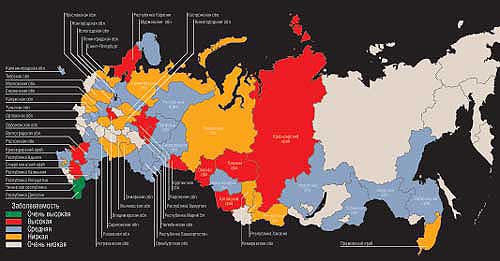 |
Куда не стоит ездить этим летом
Регион — диагноз
Адыгея — вирусный гепатит А; Алтайский край — клещевой энцефалит, сибирский клещевой тиф, бешенство; Амурская обл. — вирусный гепатит А, сальмонеллез; Архангельская обл. — лихорадка Ку; Астраханская обл. — туляремия, лихорадка Ку; Башкирия — клещевой энцефалит, геморрагическая лихорадка; Владимирская обл. — малярия, туляремия, геморрагическая лихорадка; Волгоградская обл. — геморрагическая лихорадка, дизентерия; Вологодская обл. — вирусный гепатит А, клещевой энцефалит; Воронежская обл. — дизентерия, вирусный гепатит А; Дагестан — геморрагическая лихорадка, холера, брюшной тиф, бруцеллез, дизентерия; Иркутская обл. — болезнь Лайма (клещевой боррелиоз), клещевой энцефалит; Калининградская обл. — клещевой энцефалит, болезнь Лайма (клещевой боррелиоз); Калужская обл. — бешенство; Калмыкия — геморрагическая лихорадка, дизентерия; Карелия — клещевой энцефалит, вирусный гепатит А, сальмонеллез; Кемеровская обл. — клещевой энцефалит; Кировская обл. — дизентерия, клещевой энцефалит, болезнь Лайма (клещевой боррелиоз); Коми — вирусный гепатит А, клещевой энцефалит; Краснодарский край — дизентерия, вирусный гепатит А; Красноярский край — клещевой энцефалит, вирусный гепатит А, болезнь Лайма (клещевой боррелиоз); Костромская обл. — болезнь Лайма (клещевой боррелиоз); Курганская обл. — клещевой энцефалит, болезнь Лайма (клещевой боррелиоз), бешенство; Ленинградская обл. — клещевой энцефалит; Марий Эл — болезнь Лайма (клещевой боррелиоз), вирусный гепатит А; Московская обл. — бешенство, туляремия; Мурманская обл. — сальмонеллез, вирусный гепатит А; Нижегородская обл. — дизентерия; Новгородская обл. — клещевой энцефалит, брюшной тиф; Новосибирская обл. — клещевой энцефалит, бешенство; Омская обл. — геморрагическая лихорадка, дизентерия, бешенство; Оренбургская обл. — геморрагическая лихорадка, бешенство; Орловская обл. — геморрагическая лихорадка, вирусный гепатит А; Пермская обл. — клещевой энцефалит, болезнь Лайма (клещевой боррелиоз); Приморский край — болезнь Лайма (клещевой боррелиоз); Ростовская обл. — вирусный гепатит А, туляремия, лихорадка Ку; Рязанская обл. — бешенство; Самарская обл. — клещевой энцефалит; Санкт-Петербург — вирусный гепатит А; Саратовская обл. — вирусный гепатит А; Свердловская обл. — клещевой энцефалит, болезнь Лайма (клещевой боррелиоз); Смоленская обл. — бешенство; Ставропольский край — геморрагическая лихорадка, бруцеллез, туляремия; Удмуртия — дизентерия, болезнь Лайма (клещевой боррелиоз), клещевой энцефалит; Ульяновская обл. — малярия; Тверская обл. — бешенство; Томская обл. — клещевой энцефалит, дизентерия, болезнь Лайма (клещевой боррелиоз); Тульская обл. — бешенство, туляремия Тыва — дизентерия; Тюменская обл. — клещевой энцефалит; Челябинская обл. — дизентерия, сальмонеллез; Чечня — вирусный гепатит А, холера, туляремия, дизентерия, брюшной тиф; Читинская обл. — вирусный гепатит А, бешенство; Хабаровский край — сальмонеллез, клещевой энцефалит Хакасия — клещевой энцефалит; Ярославская обл. — болезнь Лайма (клещевой боррелиоз), клещевой энцефалит.
Как составлялась карта
Регион признавался опасным с точки зрения заражения тем или иным заболеванием в случае выполнения одного из перечисленных ниже условий.
1. Болезнь отмечалась в данном регионе в этом году.
2. Болезнь устойчиво фиксируется в данном регионе на протяжении последних десяти лет.
3. Вспышку болезни прогнозируют Минздрав, Министерство по чрезвычайным ситуациям, Госсанэпиднадзор или региональные медицинские учреждения.
Читайте также:


