Воспаление придатков при вич
Производится перенаправление с сайта
Всероссийской акции по тестированию на ВИЧ-инфекцию

- Главная
- Лечение
- ВИЧ-инфекция и поражение почек

Очень часто ВИЧ-инфекция может протекать бессимптомно в течение длительного времени. Этот период может длиться полгода или даже более десяти лет. Несмотря на подобное развитие болезни в организме, вирус иммунодефицита оказывает действие абсолютно на все внутренние органы человека. Именно поэтому, порой, люди часто путают вторичные признаки ВИЧ-инфекции с другими заболеваниями (например, лихорадка, диарея, увеличение лимфатических узлов и др.). Очень важно вовремя обратить внимание на свое самочувствие и пройти тест на ВИЧ.
Как писалось ранее, вирус иммунодефицита беспощадно поражает все органы человека. Люди, заразившиеся ВИЧ, больше других подвержены заболеваниям почек.
Существует множество вариантов поражения почек при ВИЧ-инфекции. Во-первых, именно ВИЧ-положительные в большей степени подвержены заболеванию гепатитом В и С, а также образованию злокачественных опухолей (саркома Капоши и лимфома), которые дают метастазы в почки. Во-вторых, у таких людей, живущих с ВИЧ, в почках, чаще, чем у других, размножаются бактерии и вирусы, способные вызвать поражение тубулоинтерстициального аппарата.
Одной из причин появления почечной недостаточности у людей с вирусом иммунодефицита человека является ВИЧ-ассоциированная нефропатия (особый вид поражения почек, обусловленный появлением ВИЧ в тканях почек). Чаще всего ВИЧ- ассоциированная нефропатия возникает у афроамериканцев из-за врожденных особенностей почечной ткани, а также у тех, кто прибегает к парентеральному, т.е. инъекционному введению наркотических средств.
К особенностям ВИЧ-ассоциированной нефропатии относятся быстро развивающаяся почечная недостаточность и высокая протеинурия, при этом артериальное давление у больного может оставаться в норме или незначительно меняться. Для облегчения болей или их временного притупления, ВИЧ-позитивным часто назначают лекарственные средства, которые подавляют активность вируса в тканях почек, таким образом, работоспособность почек улучшается. Больным прописывают, как правило, противовирусные препараты, для прекращения развития почечной недостаточности.
Бывает и так, что одна из почек утрачивает свои функции из-за поражения вирусом иммунодефицита человека. Человеку, не зараженному ВИЧ-инфекцией, врачи посоветовали бы трансплантацию почки для того, чтобы вернуть прежнюю работоспособность, но, к сожалению, ВИЧ-положительным не проводят таких процедур из-за большого риска ускорения прогрессирования ВИЧ-инфекции под действием иммунодепрессантов, которые назначают после операции.
В настоящее время существуют препараты, которые способны снизить активность вирусов и повысить работоспособность почек. Все они направлены на повышение иммунитета и способность организма бороться с вирусом самостоятельно. К сожалению, в большинстве случаев, такие препараты помогают на короткий период. Именно поэтому ВИЧ-инфицированным людям необходимо беречь себя от любых инфекций и вирусов, а также проходить лечение препаратами антиретровирусной терапии.
Вирус иммунодефицита человека действует беспощадно, это стоит помнить всегда. Поэтому необходимо знать, как себя обезопасить. Правила безопасности очень просты и доступны каждому человеку. Во-первых, личная гигиена - пользуйтесь только своим маникюрным набором, бритвой и зубной щеткой. Во-вторых, следует избегать прямого контакта с кровью, а если же контакт неизбежен, стоит надеть резиновые перчатки. В - третьих, избегать случайного незащищенного секса. Закаливание и правильное питание поможет организму стать крепче, и быстрее подавлять все инфекции и вирусы. Обязательно каждые полгода проходить тестирование на ВИЧ.
Если порой вас охватывает чувство вины за свое заражение, страх за себя и за близких, отчаяние.
Если вы не можете рассказать даже самым любимым людям о том, что вас тревожит. то вы переживаете то же, что и большинство женщин с ВИЧ, живущих в мире.
Существуют некоторые расстройства и заболевания, которые у женщин связаны с ВИЧ-инфекцией.
Нарушения менструального цикла наблюдаются примерно у трети всех женщин с ВИЧ. К ним относятся:
- аменорея (отсутствие менструаций). Аменорея чаще встречается у женщин с низким иммунным статусом (CD4 ниже 50), а также при употреблении алкоголя, наркотиков, недостаточном питании.
- длительные, нерегулярные, болезненные менструации, кровотечения между менструациями также встречаются у женщин с ВИЧ чаще, чем у ВИЧ-отрицательных.
Эти нарушения, как правило, связаны не с деятельностью яичников, а с гормональными расстройствами, вызванными ВИЧ-инфекцией.
Оральный и вагинальный кандидоз - грибковая инфекция полости рта или влагалища. Оральный кандидоз чаще появляется при низком иммунном статусе и при курении.
При ВИЧ-инфекции в 3-8 раз возрастает риск появления или развития злокачественных новообразований на шейке матки.
Очень опасно для женщин с ВИЧ воспаление тазовых органов. Это целый спектр инфекционных заболеваний женских половых органов. Когда какая-либо инфекция из влагалища или шейки матки проникает в маточные трубы, матку, яичники, прилегающие ткани, в результате развивается тяжелое воспаление органов и тканей брюшной полости и малого таза. Симптомы воспаления тазовых органов - повышение температуры, боль в нижней части живота, необычные выделения. Лечение - высокие дозы антибиотиков. Иногда требуется хирургическое вмешательство. При отсутствии лечения воспаление тазовых органов может быть смертельно опасным.
Часто воспаление малого таза бывает вызвано венерическими инфекциями - хламидиозом и гонореей. К воспалению может привести туберкулез, послеродовые инфекции и некоторые другие заболевания.
Как избежать онкозаболеваний и воспаления тазовых органов?
Чтобы вовремя распознать болезнь и начать лечение, рекомендуется не реже двух раз в год проходить гинекологическое обследование.
Как вы предохраняетесь?
Внутриматочная спираль - не лучшее средство предохранения для женщин с ВИЧ, т.к. может облегчить путь инфекциям в матку. При этом ВМС все же лучше, чем аборт.
Беременность и роды
Родить ребенка или прервать беременность - это решение остается за вами. Никто не имеет права оказывать на вас давление. Но к этому вопросу вы должны подойти со всей ответственностью, учитывая, что:
- ваше здоровье может ухудшиться в результате беременности и родов. Бессимптомная ВИЧ-инфекция может перейти в стадию СПИДа.
- ребенок может родиться с ВИЧ-инфекцией.
Каков риск передачи ВИЧ-инфекции ребенку? От чего он зависит?
Состояние здоровья матери. Чем выше уровень вируса в крови или влагалищных секрециях матери и чем ниже ее иммунный статус, тем выше риск передачи вируса ребенку. Если есть болезненные симптомы - риск выше.
Полноценное питание матери, особенно достаточное количество витамина А, снижает опасность для ребенка. Не увлекайтесь синтетическими витаминами: передозировка витамина А опасна. Хороший естественный источник витамина А - морковь с растительным маслом или сметаной.
Длительность второй стадии родов: риск тем меньше, чем короче промежуток времени между полным раскрытием шейки матки и появлением ребенка на свет.
Воспаление или преждевременный разрыв околоплодных оболочек: повышенный риск передачи ВИЧ новорожденному.
Кесарево сечение: Многие исследования показали, что при кесаревом сечении, особенно если оно производится до разрыва околоплодных оболочек, риск рождения ребенка с ВИЧ снижается. Применение АЗТ во время операции позволило еще более снизить процент рождения детей с ВИЧ.
Прочие факторы: Язвочки и трещины слизистой оболочки влагалища (обычно они возникают в результате инфекций) повышают риск рождения ребенка с ВИЧ. Как преждевременные, так и переношенные роды - повышенный риск.
Грудное вскармливание: Матерям с ВИЧ не рекомендуется вскармливать детей грудью, поскольку при этом повышается риск передачи ВИЧ. Единственное исключение составляют те редкие случаи, когда у матери нет условий для приготовления детских смесей (нет чистой питьевой воды, невозможно кипятить бутылочки и соски).
В целом, риск рождения ребенка с ВИЧ можно максимально снизить, сочетая
- антиретровирусные препараты (АЗТ и др.),
- своевременное лечение инфекций родовых путей,
- снижение длительности родов, или
- кесарево сечение до начала родов.
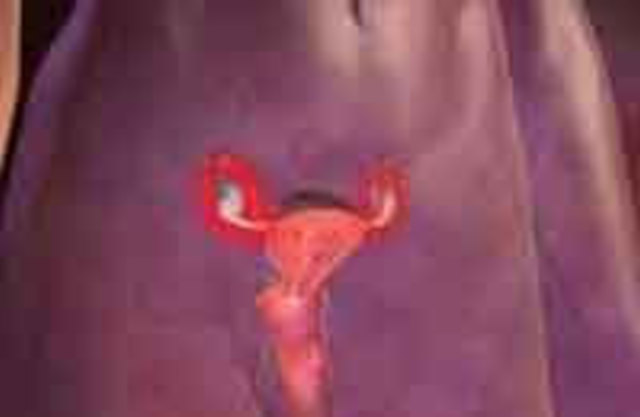

Сальпингоофорит (аднексит) — воспаление яичников и маточных труб.
Устаревшее название — воспаление придатков матки. Обычно возникает при распространении из влагалища инфекции, передающейся половым путём. Часто протекает без клинических проявлений, поэтому обнаруживается уже с опозданием, на фоне появления осложнений.
Причины сальпингоофорита
Причиной воспаления придатков являются различные типы бактерий, но самые распространённые из них — возбудители гонореи и хламидиаза. Инфицирование происходит, как правило, во время незащищённого секса. Реже бактерии проникают через нарушенный естественный барьер шейки матки, что происходит после родов, выкидыша или искусственного аборта.
Факторы риска
Риск развития воспаления придатков яичника повышается при наличии следующих факторов:
- молодая сексуально активная женщина моложе 25 лет;
- несколько сексуальных партнеров;
- близкие отношения с человеком, у которого больше одного полового партнера;
- секс без презерватива;
- регулярные спринцевания, которые нарушают влагалищную микрофлору и могут маскировать проявления болезни;
- воспалительные болезни органов малого таза или половые инфекции в прошлом.
Осложнения
Без лечения воспаление придатков может формировать рубцовые спайки. Помимо этого, могут образовываться скопления гноя (абсцессы) в маточных трубах.
Прочие осложнения могут включать:
- Внематочная беременность. Воспаление придатков — главная причина трубной (внематочной, эктопической) беременности. В этом случае рубцовые спайки препятствуют продвижению оплодотворённой яйцеклетки из фаллопиевой (маточной) трубы в матку. Трубная беременность может привести к обильному, угрожающему жизни кровотечению, требуя экстренной медицинской помощи.
- Бесплодие. Сальпингоофорит способен повредить репродуктивные женские органы и привести к бесплодию — неспособности зачать ребёнка. Чем больше эпизодов воспаления было в жизни, тем выше риск развития бесплодия. Риск бесплодия также резко возрастает, если заболевание не лечить.
- Синдром хронической тазовой боли. Воспаления органов малого таза могут приводить к боли, длящейся месяцами и даже годами. Рубцовые спайки в фаллопиевых трубах могут вызывать боли во время половой близости или овуляции.
- Тубоовариальный абсцесс. Аднексит способен приводить к образованию гнойников (абсцессов) в маточных трубах и в яичниках. При отсутствии лечения гнойная инфекция абсцессов может угрожать жизни.
Симптомы сальпингоофорита
- боль внизу живота, над лобком (над лоном);
- густые влагалищные выделения с неприятным запахом;
- аномальные кровотечения из матки, особенно между менструациями;
- боль или кровотечение во время полового акта;
- повышение температуры, иногда с ознобом;
- болезненное или затрудненное мочеиспускание.
Диагностика сальпингоофорита
Диагноз устанавливается на основании проявлений, осмотра, анализа вагинальных выделений и мазка из шейки матки, а также анализа мочи.
Для подтверждения диагноза рекомендуются следующие методы исследования:
- Анализы крови и мочи. Они позволяют подсчитать количество лейкоцитов и лимфоцитов, что является индикатором инфекции и маркером воспаления. Также понадобятся лабораторное определение ВИЧ-инфекции и других инфекций, передающихся половым путём.
- Ультразвуковое исследование (УЗИ) органов малого таза.
- Лапароскопия. В случае неопределённости диагноза может потребоваться лапароскопия, во время которой через прокол брюшной стенки вводится световод, позволяющий непосредственно увидеть состояние органов малого таза и брюшной полости. В случае обнаружения признаков экстренного состояния, метод позволяет быстро перейти от диагностики к хирургическому вмешательству.
Лечение сальпингоофорита
- Антибиотики. На основании жалоб и внешнего осмотра врач может назначить антибактериальную терапию, не дожидаясь результатов клинических анализов. После получения лабораторного уточнения характера инфекции, гинеколог способен дополнить назначения. Чтобы лечение было максимально эффективным, необходимо следовать всем врачебным назначениям весь обозначенный срок. После некоторого облегчения состояния на фоне приема лекарственных средств возникает соблазн прервать терапию, чего делать категорически нельзя.
- Чтобы предотвратить повторное инфицирование, половому партнеру тоже следует пройти обследование и лечение. Инфекции, передающиеся половым путём часто могут никак себя не проявлять.
- Временное воздержание. Избегайте половых контактов, пока не закончится курс лечения, а лабораторные исследования не подтвердят полного уничтожения инфекции у всех сексуальных партнеров.
Большинству пациенток достаточно лечиться амбулаторно (в домашних условиях), но при тяжелой степени заболевания, беременности или безуспешности пероральных (в таблетках) антибиотиков может понадобиться госпитализация. В условиях стационара проще контролировать предписанный режим инъекций антибактериальных лекарственных средств. Хирургическое вмешательство требуется очень редко — в случае разрыва или угрозы разрыва гнойника (абсцесса). Операция также может понадобиться, если антибиотики оказываются неэффективны или отсутствует уверенность в диагнозе.
Если вам бывает некогда позаботиться о себе, потому что вы заняты работой по дому, уходом за детьми, пожилыми и больными членами семьи.
Если порой вас охватывает чувство вины за свое заражение, страх за себя и за близких, отчаяние.
Если вы не можете рассказать даже самым любимым людям о том, что вас тревожит.
. то вы переживаете то же, что и большинство женщин с ВИЧ, живущих в мире.
Существуют некоторые расстройства и заболевания, которые у женщин связаны с ВИЧ-инфекцией.
Нарушения менструального цикла наблюдаются примерно у трети всех женщин с ВИЧ. К ним относятся:
- аменорея (отсутствие менструаций). Аменорея чаще встречается у женщин с низким иммунным статусом (CD4 ниже 50), а также при употреблении алкоголя, наркотиков, недостаточном питании.
- длительные, нерегулярные, болезненные менструации, кровотечения между менструациями также встречаются у женщин с ВИЧ чаще, чем у ВИЧ-отрицательных.
Эти нарушения, как правило, связаны не с деятельностью яичников, а с гормональными расстройствами, вызванными ВИЧ-инфекцией.
Оральный и вагинальный кандидоз - грибковая инфекция полости рта или влагалища. Оральный кандидоз чаще появляется при низком иммунном статусе и при курении.
При ВИЧ-инфекции в 3-8 раз возрастает риск появления или развития злокачественных новообразований на шейке матки.
Очень опасно для женщин с ВИЧ воспаление тазовых органов. Это целый спектр инфекционных заболеваний женских половых органов. Когда какая-либо инфекция из влагалища или шейки матки проникает в маточные трубы, матку, яичники, прилегающие ткани, в результате развивается тяжелое воспаление органов и тканей брюшной полости и малого таза. Симптомы воспаления тазовых органов - повышение температуры, боль в нижней части живота, необычные выделения. Лечение - высокие дозы антибиотиков. Иногда требуется хирургическое вмешательство. При отсутствии лечения воспаление тазовых органов может быть смертельно опасным.
Часто воспаление малого таза бывает вызвано венерическими инфекциями - хламидиозом и гонореей. К воспалению может привести туберкулез, послеродовые инфекции и некоторые другие заболевания.
Как избежать онкозаболеваний и воспаления тазовых органов?
Чтобы вовремя распознать болезнь и начать лечение, рекомендуется не реже двух раз в год проходить гинекологическое обследование.
Внутриматочная спираль - не лучшее средство предохранения для женщин с ВИЧ, т.к. может облегчить путь инфекциям в матку. При этом ВМС все же лучше, чем аборт.
Родить ребенка или прервать беременность - это решение остается за вами. Никто не имеет права оказывать на вас давление. Но к этому вопросу вы должны подойти со всей ответственностью, учитывая, что:
- ваше здоровье может ухудшиться в результате беременности и родов. Бессимптомная ВИЧ-инфекция может перейти в стадию СПИДа.
- ребенок может родиться с ВИЧ-инфекцией.
Каков риск передачи ВИЧ-инфекции ребенку? От чего он зависит?
Состояние здоровья матери. Чем выше уровень вируса в крови или влагалищных секрециях матери и чем ниже ее иммунный статус, тем выше риск передачи вируса ребенку. Если есть болезненные симптомы - риск выше.
Полноценное питание матери, особенно достаточное количество витамина А, снижает опасность для ребенка. Не увлекайтесь синтетическими витаминами: передозировка витамина А опасна. Хороший естественный источник витамина А - морковь с растительным маслом или сметаной.
Длительность второй стадии родов: риск тем меньше, чем короче промежуток времени между полным раскрытием шейки матки и появлением ребенка на свет.
Воспаление или преждевременный разрыв околоплодных оболочек: повышенный риск передачи ВИЧ новорожденному.
Кесарево сечение: Многие исследования показали, что при кесаревом сечении, особенно если оно производится до разрыва околоплодных оболочек, риск рождения ребенка с ВИЧ снижается. Применение ВААРТ во время операции позволило еще более снизить процент рождения детей с ВИЧ.
Прочие факторы: Язвочки и трещины слизистой оболочки влагалища (обычно они возникают в результате инфекций) повышают риск рождения ребенка с ВИЧ. Как преждевременные, так и переношенные роды - повышенный риск.
Грудное вскармливание: Матерям с ВИЧ не рекомендуется вскармливать детей грудью, поскольку при этом повышается риск передачи ВИЧ. Единственное исключение составляют те редкие случаи, когда у матери нет условий для приготовления детских смесей (нет чистой питьевой воды, невозможно кипятить бутылочки и соски).

Дата публикации: 08.11.2016 2016-11-08
Статья просмотрена: 2570 раз
Женское здоровье во многом зависит от состояния микрофлоры половых органов. Микроорганизмы, встречающиеся в норме и являющиеся условно-патогенными, то есть естественными обитателями женских половых органов, могут перейти в патогенную форму и привести к различным заболеваниям. Патогенные микроорганизмы могут попасть в женский организм из-за невнимательного отношения к гигиеническим нормам и нестерильности медицинских процедур. Ярким примером клинического проявления нарушения микрофлоры женских половых органов служит воспаление придатков матки, аднексит, он же салпингоофорит.
Ключевые слова: аднексит, воспаление придатков матки, микроорганизмы.
Воспаления внутренних женских половых органов являются одним из наиболее распространённых гинекологических патологий, они выявляются у 60–65 % гинекологических больных [1,12,14,13]. За последнее десятилетие отмечается не снижение, а рост уровня заболеваемости. В мире ежегодно заболевает воспалительными заболеваниями органов малого таза (ВЗОМТ) около 350 млн. женщин [15]. У большинства из них заболевания приобретают хронический характер, что в свою очередь приводит в 40–80 % к бесплодию [2,3,16]. Таким образом, актуальность проблемы воспалений половых органов основана на частоте такого рода заболеваний, на нарушении репродуктивной функции женщины.
Аднексит (сальпингоофорит) — воспаление придатков матки, при котором маточная труба спаивается с яичником, образуя единый очаг воспаления. К придаткам матки относятся фаллопиевые трубы, яичники, связки. Реакция воспаления — это универсальная защитная реакция организма на действие различных патогенных факторов, с обезвреживанием и уничтожением факторов, вызвавших повреждение [4].
Факторы, которые способствуют развитию аднексита можно разделить на две группы. Первая группа — социальные факторы, которые способствуют предрасположенности к инфекционным заболеваниям и снижению стойкости организма: низкий уровень жизни (неспособность человека обеспечить организм качественной пищей в достаточном количестве), раннее начало половой жизни, ведение нездорового образа жизни (наркомания, алкоголизм, курение), частая и неразборчивая смена половых партнёров, нетрадиционные виды совокупления (анальный, орогенитальный) психологические расстройства. Во вторую группу относятся факторы, которые способствуют инфицированию женского организма: осложнение родов, снижение иммунитета вследствие ВИЧ-инфекции (вирус иммунодефицита человека), сахарный диабет, перенесённое инфекционное заболевание, пренебрежение правилами интимной гигиены, последствие аборта (искусственное прерывание беременности), выскабливания полости матки, введение спирали, гистероскопия (лечебно-диагностическая процедура, позволяющая осмотреть канал шейки матки, полость матки и устья маточных труб) [1].
В зависимости от рода и вида микроорганизмов, которые вызывают воспаление придатков матки, выделяют специфический и неспецифический аднексит. Неспецифический вызывается такими микробами как бледная трепонема (Treponema pallidum), трихомонадами (Trichomonas vaginalis), хламидиями (Chlamidiatrachomatis), микоплазмами (Mycoplasmahominis), уреплазмами (Ureaplasma urealyticum), гарднереллами (Gardnerella vaginalis), кандидами (Geotrichum candidum), стафилококки, стрептококки и другие. Специфический аднексит вызван зачастую гонококками, палочкой туберкулёза. В развитии воспалений придатков матки могут участвовать 2–6 возбудителя, в таком случае инфекция является комбинированной. Считается, что в начале патогенного процесса участвует только один вид микроорганизма. Он же создает благоприятные условия для размножения других микроорганизмов, воздействуя к тому же на локальный иммунитет. Наиболее тяжело протекающей формой аднексита является вызванный анаэробными микроорганизмами. При этом если концентрация микроорагнизмов достигает критического уровня, это приводит к клинической манифестации (проявления) заболевания, если концентрация в очаге воспаления снижается, то возникает ремиссия (исчезновение или ослабление симптомов), но заболевание может обостриться заново. Выздоровление должно сопровождаться полным уничтожением возбудителей воспаления [1,3,5,8].
Зачастую, воспаление придатков матки развивается за счёт проникновения при неблагоприятных условиях в женскую половую систему представителей нормальной микрофлоры наружных половых органов и кишечника. Аднексит возникает при попадании патогенных микроорганизмов в нижние половые пути, затем в матку. После по восходящему пути инфицирования микроорганизмы распространяются на маточные трубы, а затем и на яичники. Признан пассивный транспорт (то есть без затраты энергии) в процессе инфицирования внутренних женских половых органов, но сами механизмы пока ещё не исследованы. Одна из главных теорий это помощником переноса микроорганизмов является сократительная деятельность матки и маточных труб [2,5,8]. Аднексит бывает острый и хронический.
Острый аднексит начинается с эндосальпингита, то есть с воспаления слизистой оболочки маточной трубы, которое постепенно распространяется на подслизистую, мышечную и серозную оболочки [5]. В просвете маточной трубы скапливается серозный экссудат, который по мере прогрессирования процесса может становиться гнойным [5]. Воспаление яичников, зачастую, является вторичным и возникает не всегда, его предшественником является периоофорит — поражение покровного эпителия, после овуляции (процесс выхода яйцеклетки из яичника в маточную трубу, в следствие разрыва зрелого фолликула) вовлекается последующий короковый слой [5]. Инфицирование происходит в области лопнувшего фолликула [6]. Примерно у 50 % больных воспаление является двусторонним [11]. Характерная клиническая картина острого аднексита включает в себя: высокую температуру тела (до 38–39 градусов), боли внизу живота, иррадиация в область крестца, поясницы, лихорадка, озноб, тошнота, рвота, отсутствие аппетита, нарушение менструального цикла, что, зачастую, проявляется в виде межменструальных кровотечений. Область придатков при пальпации (прощупывании) болезненна, наблюдается обильное выделение серозного или гнойного экссудата из канала шейки маткис неприятным запахом [11,2].
Хронический аднексит. Острое воспаление придатков матки приобретает хронический характер в случае некачественного лечения или отсутствия терапии вовсе. При этом наблюдаются периодические обострения. Боли всё так же локализованные внизу живота, носят тупой и ноющий характер. Нарушается менструальный цикл, что связано с отсутствием овуляций из-за произошедших изменений в структуре яичника во время острой формы воспаления. Замечается фригидность, то есть отсутствие или снижение полового влечения, а также диспареуния, то есть боли в гениталиях во время полового акта. Больным с хроническими заболеваниями присущи проблемы эффективности фагоцитарной системы организма. Снижается иммунный статус. Нарушается процесс образования антител, вследствие чего иммунные реакции могут быть направлены и против клеток своего организма, что приводит к развитию аутоиммунных процессов. [8,11]
Достаточно часто встречается стёртое течение заболевания, что вызывает трудности в его диагностике. Но чем дольше затягивается диагностика и лечение воспаления придатков матки, тем более неблагоприятные последствия заболевания и тяжёлый процесс выздоровления. Прогрессируя, аднексит осложняется возникновением пельвиоперитонита, то есть воспалением части тазовой брюшины или перитонита, то есть воспаления брюшины из-за проникновения инфекции в полость таза или в брюшную полость воспалённого яичника и выход его гнойного или серозного содержимого [5,7].
Несмотря на объёмный комплекс диагностических процедур, при признаках воспаления, вызванного микроорганизмами, необходимо назначить антибиотики широкого спектра действия. Лечение аднексита лучше производить в стационаре. А после точного установления диагноза и выявления патогенного возбудителя заболевания скорректировать лечение. Антибиотики бывают цидого типа действия, которые уничтожают микроорганизмы, а бывают статического — они прекращают или приостанавливают размножение возбудителя. Терапия так же включает в себя физиопроцедуры, диету (исключающую соль, перец, углеводы) принятие иммуномодуляторов, то есть средств, которые обладают иммунотропной активностью и восстанавливают функции иммунных систем и витаминов. Больную наблюдают. Если наблюдается улучшение, значит терапия подходит. В случае ухудшения состояния пациентки требуется хирургическое вмешательство. При начальных формах острого аднексита рекомендуется эвакуация воспалительного экссудата и санация брюшной полости растворами антисептиков, рассечение спаек. Так же производят дренирование гнойников под контролем УЗИ. При особо запущенных и сложных случаях удаляют матку и её придатки. Хотя сейчас медицина развивается, стремясь к органосохраняющим операциям, радикальное хирургическое вмешательство считается эффективным устранением очага инфекции. Зачастую, пытаются сохранить максимально возможную часть и количество органов [10,11].
Восстановление длительное, включает регулярный санаторный отдых, регулярный осмотр у гинеколога.
Таким образом, воспаление придатков матки — очень серьёзное заболевание. Диагностику и лечение которого нельзя затягивать, поскольку это может привести к тяжёлым последствиям. Методы лечения совершенствуются с каждым годом, что даёт надежду на то, что даже после тяжёлых случаев получится сохранить репродуктивную функцию женщины.
- Макаров О. В., Алешкина В. А., Савченко Т. Н. Инфекции в акушерстве и гинекологии. — 2-е изд. — М.: МЕДпресс-информ, 2009. — 464 с.
- Нурадилова Д. М. Современный взгляд на проблему воспалительных заболеваний органов малого таза у женщин репродуктивного возраста (обзор литературы) // Вестник Казахского Национального медицинского университета. — 2015. — № 4. — С. 21–26.
- Привалова М. А. Изменение местного иммунитета при воспалительных заболеваниях женских половых органов // Вестник новых медицинских технологий. — 2008. — № 2. — С. 55–56.
- Овчарук Э. А. Хронический аутоиммунный эндометрит как одна из главных причин нарушения репродуктивной функции (обзор литературы) // Вестник новых медицинских технологий. — 2013. — № 1. — С. 224.
- Синчихин С. Л., Мамиев О. Б., Лахилова Е. В., Буров А. В. Некоторые современные аспекты этиологии, клинической картины и лечения острых воспалительных заболеваний придатков матки // Гинекология. — 2010. — № 5. — С. 10–14.
- Кузьмин В. Н. Воспалительные заболевания органов малого таза у женщин // Лечащий врач. — 2002. — № 1–2. — С. 18–23.
- Юрасов И. В., Пестрикова Т. Ю. Воспалительные заболевания органов малого таза: современные аспекты тактики // Дальневосточный медицинский журнал. — 2013. — № 1. — С. 130–133.
- Серов В. Н., Твердикова М.А, Вересова А. А. Иммуномодуляторы в комплексной терапии воспалительных заболеваний органов малого таза // Русский медицинский журнал. — 2011. — № 20. — С. 1218–1222.
- Юрасов И. В., Пестрикова Т. Ю., Юрасова Е. А. Клинические проявления и дифференциальная диагностика воспалительных заболеваний органов малого таза // Дальневосточный медицинский журнал. — 2013. — № 4. — С. 92–95
- Юрасов И. В., Юрасова Е. А. Антимикробная терапия при воспалительных заболеваниях органов репродуктивной системы у женщин. // Дальневосточный медицинский журнал. — 2013. — № 2. — С. 105–108.
- Подонина Н. М. Оптимизация тактики ведения больных с гнойными воспалительными заболеваниями придатков матки: автореф. дис. … канд. мед. наук. Кемерово, 2015. — 138 с.
- Петров Ю. А. Роль микробного фактора в генезе хронического эндометрита // Кубанский научный медицинский вестник. -2016. -№ 3. — С. 113–118.
- Петров Ю. А. Аспекты микробиологической и иммунной диагностики хронического эндометрита // Современные проблемы науки и образования. 2016. -№ 4. — С.9.
- Петров Ю. А. Роль иммунных нарушений в генезе хронического эндометрита // Вестник Российского университета дружбы народов. Серия: Медицина. — 2011. — № 6. –С. 282–289.
- Петров Ю. А. Микробиологические детерминанты хронического эндометрита // Известия высших учебных заведений. Северо-Кавказский регион. Серия: Естественные науки. — 2011. -№ 6. -С.110–113.
- Широкова Д. В. Морфофункциональная вариабельность эндометрия как основа дифференцированного лечения бесплодия / Широкова Д. В., Калинина Е. А., Полина М. Л., Петров Ю. А.// Современные проблемы науки и образования. -2015. -№ 6–0. — С. 270.
Читайте также:


