Вич инфекция у детей рожденных вич инфицированными матерями
Аннотация научной статьи по наукам о здоровье, автор научной работы — Садовникова Валентина Николаевна, Чумакова О. В., Вартапетова Н. В., Карпушкина А. В.
Похожие темы научных работ по наукам о здоровье , автор научной работы — Садовникова Валентина Николаевна, Чумакова О. В., Вартапетова Н. В., Карпушкина А. В.
CHILDREN BORN BY HIV POSITIVE MOTHERS. WAYS OF IMPROVEMENT OF MEDICAL AND SOCIAL AID
RESULTS OF COMPLEX RESEARCH AIMED AT THE STUDY OF DYNAMICS OF INCIDENCE AND MORTALITY CAUSED BY HUMAN IMMUNODEFICIENCY VIRUS (HIV) AMONG CHILDREN , THEIR MEDICAL AND SOCIAL CHARACTERISTICS, PROBLEMS OF SOCIAL ADAPTATION OF REJECTED CHILDREN , ARE PRESENTED. IT IS SHOWN THAT IN THE DYNAMICS OF HIV INCIDENCE AMONG CHILDREN A STEADY GROWTH TREND IS OBSERVED, MOSTLY DUE TO CHILDREN BORN BY HIV POSITIVE MOTHERS. THE NUMBER OF HIV POSITIVE CHILDREN DUE TO PERINATAL TRANSMISSION, INCREASED BY 9 TIMES IN 2000-2006. 43,6 PER CENT OF CHILDREN BORN BY HIV POSITIVE MOTHERS HAD SIGNIFICANT DEVIATIONS IN THE HEALTH STATUS, 21,6 PER CENT OF INFANTS WERE TRANSFERRED TO THE 2ND STAGE OF NURSING. HIGH LEVEL OF STILLBIRTHS, PERINATAL AND EARLY NEONATAL MORTALITY OF INFANTS BORN BY HIV POSITIVE MOTHERS, WAS OBSERVED. THOUGH THERE IS A CERTAIN TREND OF DECREASING THE NUMBER OF REJECTED CHILDREN BOTH IN THE GENERAL POPULATION AND AMONG HIV POSITIVE MOTHERS, THE ABSOLUTE NUMBER OF SUCH CASES IS INCREASING IN THE LATTER GROUP. CHILDREN ABANDONED BY THEIR PARENTS IN MOST CASES ARE ISOLATED AND DO NOT RECEIVE THE NECESSARY SOCIAL AND PSYCHOLOGICAL AID.
Социальная педиатрия и организация здравоохранения
В.Н. Садовникова1, О.В. Чумакова2, Н.В. Вартапетова2, А.В. Карпушкина2
1 Департамент медико-социальных проблем семьи, материнства и детства Минздравсоцразвития РФ, Москва
2 Институт здоровья семьи, Москва
Дети, рожденные ВИЧ-инфицированными матерьми. Пути совершенствования медико-социальной помощи
Садовникова Валентина Николаевна, кандидат медицинских наук, заместитель начальника отдела Департамента медико-социальных проблем семьи, материнства и детства Минздравсоцразвития России Адрес: 127994, Москва,
ГСП-4, Рахмановский пер., д. 3, тел. (495) 692- 30-44 Статья поступила 11.06.2007 г., принята к печати 28.01.2008 г.
По данным UNAIDS в мире живет 1,2 млн детей и 14,8 млн женщин, инфицированных вирусом иммунодефицита человека (ВИЧ) или страдающих от синдрома приобретенного иммунодефицита (СПИД), вызванного эти вирусом. Ежегодно женщины с ВИЧ-инфекцией рожают около 600 тыс. инфицированных новорожденных. У детей СПИД является одной из 6 наиболее частых причин смерти. Инфицирование ВИЧ у 75-80% детей отмечается вследствие перинатального контакта и примерно у 20% детей — через кровь, ее препараты и инфицированные иглы [1].
Охрана здоровья матерей и детей — одно из приоритетных направлений государственной социальной политики, деятельности Правительства Российской Федерации (РФ) на долгосрочную перспективу [2]. В последние годы достигнуты определенные успехи в снижении детской инфекционной заболеваемости, однако проблемы ВИЧ-инфекции у детей, профилактики передачи ВИЧ от матери ребенку, социальной адаптации детей, рожденных ВИЧ-позитивными матерьми, является наиболее острой и актуальной в РФ 5. По данным Федерального научно-методического центра по профилактике и борьбе со СПИДом, в России на 30.06.2006 г. было зарегистрировано 2380 ВИЧ-инфицированных
V.N. Sadovnikova1, O.V. Chumakova2, N.V. Vartapetova2, A.V. Karpushkina2
1 Ministry of Public Health and Social Development of the Russian Federation, Department of Medical and Social Problems of Family, Motherhood
2 Family Health Institute, Moscow
Children born by HIV positive mothers. Ways of improvement of medical and social aid
RESULTS OF COMPLEX RESEARCH AIMED AT THE STUDY OF DYNAMICS OF INCIDENCE AND MORTALITY CAUSED BY HUMAN IMMUNODEFICIENCY VIRUS (HIV) AMONG CHILDREN, THEIR MEDICAL AND SOCIAL CHARACTERISTICS, PROBLEMS OF SOCIAL ADAPTATION OF REJECTED CHILDREN, ARE PRESENTED. IT IS SHOWN THAT IN THE DYNAMICS OF HIV INCIDENCE AMONG CHILDREN A STEADY GROWTH TREND IS OBSERVED, MOSTLY DUE TO CHILDREN BORN BY HIV POSITIVE MOTHERS. THE NUMBER OF HIV POSITIVE CHILDREN DUE TO PERINATAL TRANSMISSION, INCREASED BY 9 TIMES IN 2000-2006. 43,6 PER CENT OF CHILDREN BORN BY HIV POSITIVE MOTHERS HAD SIGNIFICANT DEVIATIONS IN THE HEALTH STATUS, 21,6 PER CENT OF INFANTS WERE TRANSFERRED TO THE 2ND STAGE OF NURSING. HIGH LEVEL OF STILLBIRTHS, PERINATAL AND EARLY NEONATAL MORTALITY OF INFANTS BORN BY HIV POSITIVE MOTHERS, WAS OBSERVED. THOUGH THERE IS A CERTAIN TREND OF DECREASING THE NUMBER OF REJECTED CHILDREN BOTH IN THE GENERAL POPULATION AND AMONG HIV POSITIVE MOTHERS, THE ABSOLUTE NUMBER OF SUCH CASES IS INCREASING IN THE LATTER GROUP. CHILDREN ABANDONED BY THEIR PARENTS IN MOST CASES ARE ISOLATED AND DO NOT RECEIVE THE NECESSARY SOCIAL AND PSYCHOLOGICAL AID.
KEY WORDS: HIV INFECTION, CHILDREN, PERINATAL MORTALITY, SOCIAL ADAPTATION.
детей, из них инфицированных ВИЧ вследствие перинатального контакта 1106 (46,5%) детей, больных СПИДом — 215 детей, при этом умерли от СПИДа 142 ребенка [6]. Целями настоящего исследования были изучение распространенности ВИЧ-инфекции у детей, рожденных ВИЧ-инфицированными матерьми, формулирование их медико-социальной характеристики для обоснования мер оптимизации профилактики передачи ВИЧ-инфекции от матери ребенку, улучшения качества оказания им медико-социальной помощи.
В динамике заболеваемости ВИЧ-инфекцией детей, рожденных ВИЧ-инфицированными матерьми, отмечается стойкая тенденция к росту. В период 2000-2006 гг. число детей, у которых подтвержден диагноз ВИЧ-инфекции вследствие перинатального контакта, увеличилось в 9 раз (с 68 детей в 2000 г. до 603 — в 2006 г.; рис. 2). Частота передачи ВИЧ-инфекции от матери ребенку составила 11%, но в ряде субъектов страны этот показатель в 2-3 раза превышал среднероссийский.
В 2006 г. умерли 39 ВИЧ-инфицированных детей, в том числе 32 ребенка — в возрасте 0-14 лет, в 2005 г. — соответственно 28 и 23 ребенка.
ВИЧ-инфекция среди детей регистрируется на всей территории РФ. Наибольшее число, инфицированных ВИЧ вследствие перинатального контакта, составило 61,3% (п = 1 361) и зарегистрировано в Приволжском — 21,8% (п = 483), Центральном — 20,2% (п = 448) и Уральском — 19,2% (п = 430) федеральных округах (рис. 3). Число ВИЧ-инфицированных детей, нуждающихся в антиретровирусной (АРВ) терапии, ежегодно возрастает.
Рост числа детей, рожденных ВИЧ-инфицированными матерьми, связан с увеличением в асоциальном контингенте доли молодых женщин, что определяет значительный (по сравнению с общей популяцией) удельный вес женщин, не наблюдающихся в связи с беременностью в лечебных учреждениях [7].
На здоровье будущего ребенка существенное влияние оказывает здоровье матери. Комплексная оценка состояния здоровья ВИЧ-инфицированных женщин, беременность которых закончилась родами (по данным анализа 1457 историй родов), показала, что у каждой 3-й ВИЧ-инфицированной женщины, закончившей беременность родами, выявляются инфекции, передающиеся половым путем: сифилис (2,8%), гонорея (0,2%), хламидиоз (4,6%), герпес (9,2%), уреаплазма (6,5%), трихомониаз (6,4%), кандидоз, микоплазма, токсоплазма, цитомегалоривус-ная инфекция (6,9%). В структуре заболеваний наиболее значимы вирусные гепатиты (ВГ) в 48% случаев, в том чис-
Рис. 1. Возрастная структура ВИЧ-инфицированных детей в Российской Федерации
Рис. 2. Динамика заболеваемости ВИЧ-инфекцией у детей, рожденных ВИЧ-инфицированными матерьми
1987- 1998 1999 2000 2001 2002 2003 2004 2005 2006 1997
1=1 Число детей, родившихся у ВИЧ-инфицированных матерей в текущем году
Число ВИЧ-инфицированных детей
Рис. 3. ВИЧ-инфекция у детей, рожденных ВИЧ-инфицированными матерьми, в Федеральных округах РФ на 31.12.2006 г. (в %)
ле ВГ тип В (2,3%), ВГ тип С (39,9%), их сочетание (5,7%), наркомания (27,6%), алкоголизм (0,7%), различные психические расстройства — эпилепсия, олигофрения, нейро-токсическая энцефалопатия (0,5%).
Использование наркотиков ВИЧ-инфицированными женщинами является ведущей причиной отказа от приема
Аннотация научной статьи по наукам о здоровье, автор научной работы — Бузуева Д.З., Журавлёва К.И., Чуйкова Е.А.
В статье приведен обзор литературы, посвященной особенностям трехэтапной профилактики передачи ВИЧ-инфекции от матери к ребенку, наблюдения детей раннего возраста , рожденных от женщин с ВИЧ-инфекцией и организации социально-психологической помощи детям и их родителям.
Похожие темы научных работ по наукам о здоровье , автор научной работы — Бузуева Д.З., Журавлёва К.И., Чуйкова Е.А.
At present, the number of childbearing age women with HIV infection is growing. The number of children born from HIV-positive women is also growing steadily. The problems of prevention of HIV transmission from mother-to-child, the monitoring of children at the outpatient stage and the diagnosis of HIV infection in these children are widespread. A three-phase prevention of HIV transmission from mother to child has been developed, including antiretroviral therapy during pregnancy, during childbirth and in newborn babies, and also the exclusion of breastfeeding. At the moment, prevention is the main method of fighting HIV infection in young children.
УДК 616.98:571 ББК 55.145
ОСОБЕННОСТИ ВЕДЕНИЯ ДЕТЕЙ РАННЕГО ВОЗРАСТА, РОЖДЕННЫХ ОТ МАТЕРЕЙ
БУЗУЕВА Д.З., ЖУРАВЛЁВА К.И., ЧУЙКОВА Е.А. ФГБОУВО ЮУГМУМинздрава России, Челябинск, Россия e-mail: dburanshina@,gmail.com
В статье приведен обзор литературы, посвященной особенностям трехэтапной профилактики передачи ВИЧ-инфекции от матери к ребенку, наблюдения детей раннего возраста, рожденных от женщин с ВИЧ-инфекцией и организации социально-психологической помощи детям и их родителям.
Ключевые слова: ВИЧ-инфекция, профилактика, дети раннего возраста, антиретровирусная терапия.
Актуальность. В последние годы отмечено значительное увеличение числа женщин детородного возраста с ВИЧ-инфекцией. Количество детей, рожденных ВИЧ-инфицированными женщинами, также неуклонно растет. Следовательно, проблемы профилактики передачи ВИЧ от матери к ребенку, ведения детей на амбулаторном этапе и диагностика ВИЧ-инфекции у таких детей приобретают широкое распространение.
Цель работы. Изучить литературу, в которой описан алгоритм профилактики передачи ВИЧ от матери ребенку на разных этапах, тактика диспансерного наблюдения детей раннего возраста, рожденных от ВИЧ-инфицированных матерей и алгоритм действий для постановки или исключения диагноза ВИЧ у детей раннего возраста.
Материалы и методы. Проведен анализ научной литературы по вопросам профилактики передачи ВИЧ-инфекции от матери ребенку во время беременности, в период родов и вскармливания, диспансерного наблюдения детей, рожденных от ВИЧ-инфицированных женщин.
Результаты исследования. Передача ВИЧ от матери ребенку возможна на 3 этапах: 1) во время беременности; 2) в период родов и 3) при естественном вскармливании [2]. Риск передачи ВИЧ-инфекции от матери ребенку при отсутствии проведения профилактических мероприятий достигает 40%. Внутриутробное инфицирование встречается в 15-25% случаев, в период родов - 60-85%, а при грудном вскармливании 12-20% [5]. Профилактика
предотвращению передачи ВИЧ-инфекции от матери ребёнку при благоприятно протекающей беременности снижают риск инфицирования ребёнка до 0,8-1% [5]. Стоит отметить, что мероприятия по профилактике передачи данной инфекции осуществляются только при наличии добровольного информированного согласия женщины. Также необходимо назначение индивидуальной схемы антиретровирусной терапии (АРТ), регулярное медицинское наблюдение беременной женщины,
формирование приверженности к АРТ, психологическая поддержка во время беременности и родов. Совокупность этих мероприятий будет определять качество жизни и состояние здоровья будущего ребенка. Согласно клиническим рекомендациям по проведению профилактики передачи ВИЧ-инфекции от матери ребенку, профилактика делится на три этапа. Первый этап включает в себя профилактику передачи ВИЧ-инфекции от матери ребёнку во время беременности. Беременная с ВИЧ-инфекцией наблюдается в женской консультации, а также у врача-инфекциониста и акушера-гинеколога в центре
профилактики и борьбы со СПИДом. Антиретровирусную терапию начинают до наступления беременности или на 13 неделе беременности. При этом риск передачи ВИЧ будет минимальным. Если АРТ была начата на 14-27 неделе, риск передачи ВИЧ-инфекции ребенку увеличивается в 2,3 раза, при начале с 28 недели беременности и позже риск передачи увеличивается в 4,5 раза. АРТ, назначаемая беременным, должна включать не менее 3-х антиретровирусных препаратов (АРВП): два нуклеозидных ингибитора обратной транскриптазы и бустированный ингибитор протеазы (или ненуклеозидный ингибитор обратной транскриптазы) [5]. Существуют рекомендации для выбора схемы АРТ: 1) схема должна включать в себя Зидовудин; 2) в первом триместре беременности необходимо исключить приём Эфавиренза; 3) использование антиретровирусных препаратов из числа препаратов выбора; 4) назначение Невирапина при количестве CD4+-лимфоцитов Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
1. Воронин Е.Е. Диспансеризация детей, рожденных ВИЧ-инфицированными матерями. Наблюдение и лечение детей с ВИЧ-инфекцией: рекомендации для педиатров амбулаторно-поликлинической сети, медицинских, социальных и образовательных учреждений, врачей общей практики /Е.Е. Воронин. - М., 2006. - 82 с.
2. Инфекционные болезни: национальное руководство / под ред. Н.Д. Ющука, Ю.Я. Венгерова. - М.: ГЭОТАР-Медиа, 2009. - 1056 с.
3. Клинические рекомендации по профилактике передачи ВИЧ-инфекции от матери ребенку / Л.Ю. Афонина, Е.Е. Воронин, Ю.А. Фомин. - Москва, 2009. - 54 с.
4. Пилюткевич Т.В. Правовые аспекты оказания помощи ВИЧ-инфицированным женщинам и детям / Т.В. Пилюткевич //ВИЧ-инфекция и иммуносупрессия. - 2012. - №1. - С. 106-118.
5. Проведение профилактики передачи ВИЧ-инфекции от матери ребенку / Клинические рекомендации под ред. Н.Н. Володина. -М., 2015 - 37 с.
6. Ястребова Е.Б. Комплексный подход к оказанию медико-социальной помощи женщинам и детям с ВИЧ-инфекцией /Е.Б. Ястребова //ВИЧ-инфекция и иммуносупрессия. - 2011. - №3. - С. 47-51.
MONITORING OF EARLY AGE CHILDREN, BORN FROM MOTHERS WITH HIV
BUZUEVA D.Z., ZHURA VLYOVA K.I., CHUIKOVA E.A. FSBEI HE SUSMUMOH Russia, Chelyabinsk, Russia e-mail: dburanshina@gmail.com
At present, the number of childbearing age women with HIV infection is growing. The number of children born from HIV-positive women is also growing steadily. The problems of prevention of HIV transmission from mother-to-child, the monitoring of children at the outpatient stage and the diagnosis of HIV infection in these children are widespread. A three-phase prevention of HIV transmission from mother to child has been developed, including antiretroviral therapy during pregnancy, during childbirth and in newborn babies, and also the exclusion of breastfeeding. At the moment, prevention is the main method of fighting HIV infection in young children.
Keywords: HIV infection, prevention, young children, antiretroviral therapy.
* Научные руководители: к.м.н. Медведева Л.В., к.м.н. Минина Е.Е.
Тревожной тенденцией в развитии эпидемии ВИЧ-инфекции является вовлечение в эпидемию женщин и детей. В последние годы в России отмечается увеличение числа ВИЧ-инфицированных женщин, сохраняющих беременность. По-прежнему, до 30 % случаев ВИЧ-инфекции у беременных женщин выявляется впервые при обследовании в связи с беременностью.
Тест на ВИЧ предлагается всем беременным женщинам. Во время наблюдения в женской консультации проводится 2-хкратное тестирование:
-при первичном обращении по поводу беременности;
-в сроке беременности 28-30 недель.
Беременным женщинам, являющимся контактными по ВИЧ-инфекции, следует обследоваться на ВИЧ методом ИФА ежемесячно с момента постановки на учёт до поступления в родильное отделение.
Внутривенное употребление психоактивных веществ и/или незащищённые половые контакты с ВИЧ-инфицированным партнёром являются факторами высокого риска инфицирования беременной. Заражение во время беременности ВИЧ-инфекцией приводит к развитию острой стадии заболевания и значительному повышению риска передачи ВИЧ ребёнку. Поэтому очень важно исключить незащищённый секс и употребление психоактивных веществ.
Раньше наличие ВИЧ-инфекции являлось препятствием для того, чтобы женщина решилась стать мамой: страх передачи вируса будущему малышу превосходил желание иметь детей. Зачастую беременность в сочетании с ВИЧ-инфекцией была слишком сильной нагрузкой для женского организма и создавала угрозу жизни. Но медицина не стоит на месте, и благодаря современным препаратам появилась возможность выносить и родить здорового ребёнка.
Тем не менее, ВИЧ-инфекция и беременность – это риск. Зная о нем, нужно тесно сотрудничать с лечащим врачом, соблюдая все его рекомендации, и строго придерживаться курса противовирусной терапии. Без надлежащих мер предосторожности во время беременности, родов и после них риск инфицирования новорожденного ВИЧ составляет 25%-45%. При своевременно начатой профилактике он может быть снижен до 1-2%.
ВИЧ может передаваться от женщины к малышу только тремя способами:
1. Внутриутробно (особенно на поздних сроках беременности - после 30 недель).
2. Во время родов.
3. При грудном вскармливании.
Выявление ВИЧ-инфекции у беременной женщины является показанием к проведению профилактики передачи ВИЧ от матери ребенку.
Максимальная эффективность профилактических мероприятий, направленных на предотвращение передачи ВИЧ-инфекции от матери ребенку, достигается снижением вирусной нагрузки в крови матери до неопределяемого уровня (во время беременности и родов) и предотвращением контакта ребенка с биологическими жидкостями матери (во время и после родов - кровь, вагинальное отделяемое, грудное молоко).
Как предупредить заражение?
1. Медикаментозная профилактика. Для того, чтобы снизить концентрацию вируса в крови и предотвратить инфицирование ребенка, беременной назначается курс лекарств, применяемых для лечения ВИЧ-инфекции. Антиретровирусные препараты также назначаются женщине во время родов (внутривенно) и новорожденному (в виде сиропа). Своевременное начало приема лекарств позволяет снизить количество вируса в крови беременной до неопределяемого и практически полностью предотвратить заражение малыша.
Антиретровирусные препараты (АРВП) назначаются женщине не позднее 24-27 недель беременности (если у женщины нет показаний для назначения постоянной антиретровирусной терапии),
2. Кесарево сечение. Если профилактика антиретровирусными препаратами по каким-либо причинам не проводилась или была неэффективна, то женщинам, живущим с ВИЧ, рекомендуют плановое кесарево сечение. Проведение этой операции позволяет избежать дополнительного контакта с кровью при естественных родах и снизить возможный риск заражения ребенка.
Важно! Окончательное решение о необходимости кесарева сечения принимается акушером-гинекологом индивидуально, с учетом состояния здоровья беременной.
3. Отказ от грудного вскармливания. Чтобы обезопасить ребенка от заражения ВИЧ-инфекцией через грудное молоко, маме необходимо применять только искусственное вскармливание. В настоящее время смеси для замены грудного молока полностью адаптированы к потребностям младенца и гарантируют его отличный рост и развитие.
Опасна ли беременность для мамы?
Нет никаких научных данных о том, что беременность может ускорить развитие ВИЧ-инфекции. Однако, чтобы обезопасить малыша от патологий развития и внутриутробных заболеваний, как и все беременные, женщины с ВИЧ - позитивным статусом должны изменить свой образ жизни на более здоровый. Это означает полный отказ от алкоголя, сигарет и, разумеется, психоактивных веществ. Женщине также необходимо полноценно питаться и выполнять все рекомендации лечащего врача.
Посоветуйтесь с врачом
Прежде чем забеременеть, женщина, живущая с ВИЧ - позитивным статусом, обязательно должна обратиться к своему врачу, чтобы узнать о том, как ей защитить своего партнера и будущего ребенка от ВИЧ-инфицирования. Врач также решит, какие дополнительные исследования потребуются перед беременностью и во время нее, и назначит изменения в схеме лечения.
В результате организационной и методической работы охват химиопрофилактикой ВИЧ-инфицированных беременных женщин в Российской Федерации вырос до 95,1 %, в Ивановской области до 99,3%. Ежегодно в Ивановской области проходит более ста родов у женщин с ВИЧ-инфекцией (в 2012г. -139), всего родов было 963 за всё время регистрации ВИЧ-инфекции, при этом родилось 954 малыша, и только 68 детей оказались инфицированными (данные на 31.05.2013г.).
После рождения ребёнок в течение 1,5 лет наблюдается врачом Центра. Мать всегда передаёт ребёнку свои антитела (клетки, которые вырабатывает организм в ответ на любую инфекцию), которые, в отличие от вируса иммунодефицита человека, гораздо меньше размером и могут проникать через плацентарный барьер. Но антитела не могут вызвать ВИЧ-инфекцию. Все дети, рождённые ВИЧ-положительными матерями, имеют сразу после рождения положительный результат традиционных тестов крови на антитела к ВИЧ, потому что у всех детей присутствуют материнские антитела. Антитела матери сохраняются у ребёнка до 18 мес.
Для диагностики ВИЧ-инфекции у детей в возрасте до 12 месяцев, рожденных ВИЧ-инфицированными матерями, используют методы, направленные на выявление генетического материала ВИЧ, (ДНК или РНК). Получение положительных результатов обследования на ДНК ВИЧ или РНК ВИЧ в двух отдельно взятых образцах крови у ребенка старше одного месяца является лабораторным подтверждением диагноза ВИЧ-инфекции. Получение двух отрицательных результатов обследования на ДНК ВИЧ или РНК ВИЧ в возрасте 1–2 месяцев и 4–6 месяцев (при отсутствии грудного вскармливания) свидетельствует против наличия у ребенка ВИЧ-инфекции, однако снятие ребенка с диспансерного учета по поводу интранатального и перинатального контакта по ВИЧ-инфекции может производиться в возрасте старше 1 года.

Вич-инфекция – медленно прогрессирующее инфекционное заболевание, вызываемое ретровирусами, поражающими иммунную и центральную нервную системы, с развитием иммунодефицитного состояния, приводящего к смерти больного от оппортунистических инфекций и опухолей.
Для нас, как педиатров, важно помнить, что основным в развитии ВИЧ-инфекции у детей является вертикальный путь передачи – от ВИЧ-инфицированной матери ее новорожденному ребенку.
Поэтому наблюдаемая в последние годы тенденция к постоянному увеличению доли женщин среди всех зарегистрированных в Российской Федерации случаев инфицирования ВИЧ настораживает. Особенно обращает на себя внимание тот факт, что подавляющие большинство ВИЧ-позитивных женщин находятся в фертильном возрасте.
На сегодняшний день для нас важно, что с каждым годом возрастает доля ВИЧ- инфицированных женщин, принявших решение сохранить беременность. Это и есть первая точка отсчета, с этого момента врач обязан провести все необходимые профилактические мероприятия для предотвращения заражения плода, который в дальнейшем будет взят под наблюдение по перинатальному контакту с ВИЧ-инфицированной матерью.
В качестве мероприятий, проводимых в рамках этой профилактики, важны своевременная диагностика ВИЧ-инфекции и выявление факторов высокого риска заражения ВИЧ у беременных, химиопрофилактика, проводимая с помощью антиретровирусных препаратов (АРВП) женщине и ребенку, тактика ведения беременности и родов, а также ведение ребенка в первые полтора года жизни, включающее отказ от грудного вскармливания [1].
Каждой конкретной женщине тактика профилактики передачи ВИЧ от матери ребенку подбирается строго индивидуально, по совокупности эпидемиологических, клинических, лабораторных показателей и консультирования с соответствующими специалистами.
Применение комплекса вышеперечисленных мероприятий, направленных на профилактику вертикального пути передачи ВИЧ-инфекции, позволяет снизить риск инфицирования ребенка от матери до 1–2 % даже на поздних стадиях ВИЧ-инфекции [5].
Но нельзя забывать, что, несмотря на достаточно высокую эффективность проводимых профилактических мероприятий, все же остается небольшой процент детей, рожденных ВИЧ-инфицированными матерями и перешедших в статус ВИЧ- инфицированных. Это вторая точка отсчета, с этого момента врачу важно оказать специализированную медицинскую помощь и постараться сделать все возможное для увеличения продолжительности жизни ребенка. Для этого нужно понять, что является наиболее опасным фактором, приводящим к летальности у таких детей [4].
В последнее время особую тревогу вызывает высокий показатель заболеваемости туберкулезом, сочетанным с ВИЧ- инфекцией. Давно известный факт, что ВИЧ и туберкулез представляют собой смертельное сочетание, компоненты которого ускоряют развитие друг друга [3]. На поздних стадиях ВИЧ-инфекции туберкулез развивается более чем у 50 % и приводит к четверти всех случаев смерти. Для нас является важным тот факт, что все дети, рожденные ВИЧ-инфицированными матерями, входят в группу риска по туберкулезу [2].
Определить качество оказываемой помощи ВИЧ-инфицированным женщинам и их детям, включая мероприятия по раннему выявлению и предупреждению распространения туберкулеза.
Материалы и методы
Ретроспективное исследование учетных форм № 25 детей, рожденных ВИЧ- инфицированными матерями, проведено на базе ГБ УЗ Самарского областного центра по профилактике и борьбе со СПИД и инфекционными заболеваниями. В исследование входили дети, снятые с диспансерного наблюдения по перинатальному контакту с ВИЧ, и дети, перешедшие в статус ВИЧ-инфицированных и взятых на учет по туберкулезу.
Результаты и обсуждение
Возраст исследуемых пациентов на момент снятия с учета по перинатальному контакту с ВИЧ колебался от 14 до 22 месяцев. Средний возраст составил 17,5 месяцев. Среди всех пациентов 48 % составили девочки, 52 % – мальчики.
При оценке акушерско-гинекологического анамнеза нами было выявлено: срок гестации на момент рождения пациентов колебался от 33 до 41 недели, абсолютное большинство обследованных рождены на сроке 37–40 недель, преждевременные роды наблюдались лишь в 7 %, на сроке гестации 33 и 35 недель. Родоразрешение естественным путем отмечалось у 44 % матерей пациентов, тогда как оперативным путем 56 %. Среди всех обследованных 15 % рождены от первой беременности, 30 % от второй беременности, 7 % от третей беременности и 15 % от четвертой. В 23 % случаев порядковый номер родов не был известен. У 44 % матерей наблюдалось осложненное течение беременности (гестоз у 15 %, анемия – у 26 %, хроническая фетоплацентарная недостаточность – 11 %, хронический пиелонефрит – у 7 %, по одному случаю – бронхиальная астма, хроническая почечная недостаточность в стадии декомпенсации, хроническая героиновая зависимость). У 56 % – беременность протекала без особенностей или отсутствовали данные о течении беременности. Осложненное течение родов отмечалось у двоих матерей (по одному случаю – преждевременного излития околоплодных вод и стремительных родов).
Из анамнеза жизни детей известно, что 27 % из них до снятия с учета перенесли ОРВИ, 86 % – ППП ЦНС, 15 % – анемию, 7 % – врожденный дакриоцистит, а также по одному случаю – инвагинации кишечника, наркотического абстинентного синдрома, стрептодермии.
В ходе оценки наличия комплексной профилактики вертикального пути передачи ВИЧ-инфекции нами были выявлено, что в 81 % случаев проводилась трех-этапная профилактика ВИЧ-инфекции. На 1 этапе – применения матерью АРВП во время беременности, на 2 этапе – внутривенное введение ретровира в родах, на 3 этапе – пероральное применение раствора ретровира новорожденным в течение 6 недель. В 7 % случаев – 2 этапная профилактика ВИЧ (внутривенное введение ретровира в родах, применения ретровира у новорожденного), еще в 7 % – 1 этапная (только ретровир новорожденному), и лишь у одного пациента полностью отсутствовали все 3 этапа профилактики.
Но несмотря на достаточно высокую эффективность проводимых профилактических мероприятий, в Самарской области все же остается небольшой процент детей, рожденных ВИЧ- инфицированными матерями и перешедших в статус ВИЧ-инфицированных. Все дети входят в группу риска по туберкулезу. В 2012 году в Самарской области у ВИЧ-инфицированных пациентов зарегистрирован 1 случай туберкулеза. В 2013 году зарегистрировано 8 случаев туберкулеза у ВИЧ-инфицированных пациентов (из них 4 случая – дети, наблюдающиеся в Центре СПИД в г. Тольятти, 4 – в Самарском Центре СПИД).
В 2012 году был зарегистрирован 1 случай туберкулеза внутригрудных лимфоузлов (девочка, 2 года). Диагноз к моменту постановки на учет: ВИЧ-инфекция 3 стадия. Туберкулез внутригрудных лимфатических узлов. 1А. МБТ- .На момент постановки диагноза ребенок в антиретровирусной терапии не нуждался, взята на АРВТ-терапию в феврале 2013 года. Вакцинация БЦЖ не проводилась. Средний возраст пациентов на момент постановки диагноза туберкулез в 2013 году – 8 лет.
Среди нозологических форм туберкулеза, зарегистрированных в 2013 году, преобладает туберкулез внутригрудных лимфоузлов – 6 случаев, зарегистрирован 1 случай туберкулезной интоксикации, 1 случай инфильтративного туберкулеза в стадии распада. Активного бактериовыделения зарегистрировано не было (рис.1).
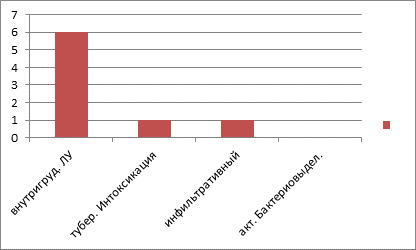
Рис.1. Нозологические формы туберкулеза, зарегистрированные в 2013 году у детей в возрастной группе от 0 до 17 лет с сочетанной патологией ВИЧ+ туберкулёз в Самарской области 2012–2013 год
По принадлежности к полу: 3 мальчика, 5 девочек. По анализу заболеваемости за 2013 год было выявлено, что у детей с сочетанной патологией ВИЧ+туберкулез, 62,5 % детей имело 3 стадию ВИЧ-инфекции, у 30 % была зарегистрирована 4 А стадия и 1 ребенок с 4 В стадией. 40 % из них получали АРВ-терапию (рис. 2).
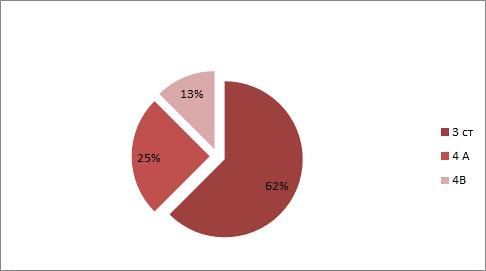
Рис. 2. Стадии ВИЧ-инфекции у детей в возрастной группе от 0 до 17 лет с сочетанной патологией ВИЧ+ туберкулёз в Самарской области в период за 2012–2013 год
Социально-бытовые условия большинства детей с сочетанной патологией неудовлетворительные, дети из неблагополучных семей. Никому из детей БЦЖ-вакцинация не проводилась.
По анализу смертности детей с сочетанной патологией: в 2012 году летальных исходов зарегистрировано не было, в 2013 году был зарегистрирован 1 случай смерти ребенка с диагнозом ВИЧ-инфекция 4 В стадия (С3). Милиарный туберкулез легких. Ребенок умер в возрасте 5 лет 8 месяцев. Ребенок из неблагополучной семьи. Обследовался нерегулярно. Причина смерти: Болезнь, вызванная ВИЧ, с проявлениями микобактериальной инфекции (B 20.0). Ребенок был вакцинирован БЦЖ 14.01.2008 г. Корреляцию между летальным исходом умершего ребенка и проведением ему вакцинации БЦЖ не представляется возможным в связи с невозможностью выявления закономерности на основании единичного случая.
Таким образом, количество пациентов, рожденных естественным путем (44 %), близко к числу пациентов, рожденных путем кесарева сечения (56 %). При этом матери всех детей, рожденных естественным путем, получали АРВП во время беременности. Возможность ведения родов у ВИЧ-инициированной женщины естественным путем говорит о наличии у нее ВН менее 1000 коп РНК/мл. Данные факты свидетельствуют о высокой эффективности применения АРВП во время беременности, как одного из этапов комплексной профилактики вертикального пути передачи ВИЧ.
В абсолютном большинстве случаев у 81 % обследованных имела место трехэтапная профилактика ВИЧ-инфекции. Учитывая, что у 100 % пациентов отсутствовали клинико- лабораторные данные, подтверждающие реализацию ВИЧ, можно говорить о высоком результате применения комплексной профилактики ВИЧ-инфекции.
У детей, перешедших в статус ВИЧ- инфицированных, среди нозологических форм преобладал туберкулез внутригрудных лимфоузлов, активных бактериовыделителей выявлено не было. Никому из заболевших в 2012–2013 гг. детей вакцинация БЦЖ не проводилась. Все дети имели неблагоприятный социальный анамнез. Средний возраст к моменту постановки диагноза туберкулез составил 7 лет. По принадлежности к полу заболевших детей закономерность не выявлена. Более половины детей (62,5 %) на момент постановки диагноза туберкулез имели 3 стадию ВИЧ-инфекции, в специфической антиретровирусной терапии не нуждались.
Учитывая все аспекты рассмотренных выше вопросов, нами была определена последовательность мероприятий для раннего выявления и предупреждения распространения туберкулеза среди ВИЧ-инфицированных детей:
- усилить противоэпидемическую работу с контактными лицами, выявление источников инфекции;
- проведение регулярных обследований на туберкулез ВИЧ-инфицированных детей;
- усиление взаимодействия амбулаторно-поликлинического звена и специализированных учреждений, обеспечивающих диспансерное наблюдение за лицами с сочетанной патологией;
- привлечение органов опеки и попечительства для обеспечения диспансерного наблюдения;
- обеспечение приверженности терапии детей с сочетанной патологией ВИЧ+туберкулез.
Читайте также:


