Прогрессирующее течение первичного туберкулезного комплекса может привести
Изменение общественно-политического строя России привело не только к серьезному ухудшению эпидемиологической ситуации по туберкулезу, но и к резкому ухудшению структуры впервые выявленного туберкулеза легких. В клиническую классификацию туберкулеза в 1994 году вновь внесены тяжелые его формы, многие годы не встречавшиеся среди населения. Это казеозная пневмония и миллиарный туберкулез легких, характеризующиеся остропрогрессирующим течением и неблагоприятным прогнозом. Среди различных факторов, обуславливающих появление таких форм, наряду со снижением общей реактивности организма и изменением биологических свойств микобактерий туберкулеза, определенную роль играет снижение объема профилактических мероприятий и выполнения целевых флюорографических осмотров населения. Последнее способствовало значительному увеличению числа больных туберкулезом, выявляемых по обращаемости в лечебно-профилактические учреждения с разнообразными жалобами, свидетельствующими о значительной давности заболевания. Следует обратить особое внимание на выявление остропрогрессирующих форм туберкулеза, так как подавляющее большинство больных первоначально госпитализируются в соматические больницы по поводу различных острых респираторных заболеваний или пневмонии. Несвоевременная диагностика туберкулеза у них создает неблагоприятные эпидемиологические условия для окружающих больных, что может привести к госпитальной вспышке туберкулеза и требует проведения противотуберкулезных мероприятий в отделениях, где выявляются больные туберкулезом, а также детального анализа причин несвоевременной диагностики заболевания. Контроль за выполнением этих необходимых мер должны осуществлять участковые фтизиатры и служба СЭС. Одновременно необходимо постоянно повышать уровень знаний среди врачей общей лечебной сети об основных принципах диагностики туберкулеза.
(Профессор М.С. Греймер Кафедра фтизиатрии медицинской академии последипломного образования, г. Санкт-Петербург)
Концепция туберкулеза как исчезающей болезни оказалась глубоко ошибочной как в России, так и во многих зарубежных странах. В конце века туберкулез встал как тень прошлого и вновь сохраняет за собой лидерство среди инфекционных болезней, представляя опасность многим миллионам людей. 1/3 населения земного шара инфицирована туберкулезом. Ежегодно у 8-10 миллионов людей (по некоторым данным - у 20 миллионов) инфицированность переходит в заболевание, причем 75% больных составляют лица трудоспособного возраста.
В России с конца 80-х - начала 90-х годов отмечается неуклонный рост основных показателей по туберкулезу. Изменение социально-экономического курса в стране, повсеместное снижение качества жизни привело к прогрессирующему распространению инфекции. Заболеваемость среди взрослого населения за период 1991-1997 гг. увеличилась в 1,9 раза, смертность - в 2 раза. Инфицированность среди детей возросла в 15 раз, и как следствие растет детская заболеваемость. Ежегодно 12 тысяч детей болеют туберкулезом.
Эти новые реалии жизни послужили основой для отрицательного патоморфоза туберкулезного процесса, когда казеозный вариант воспаления стал доминировать в течении туберкулеза. Вновь, как много лет назад, регистрируются распространенные, острые, генерализованные формы, т.е. клинически тяжелый и трудно излечиваемый туберкулез. Частота выявления подобных форм туберкулеза колеблется от 60 до 81%.
Такое течение процесса стали диагностировать не только при классических острых формах туберкулеза (миллиарном туберкулезе и казеозной пневмонии), которые спустя 20 лет (в 1994 г.) были повторно включены в клиническую классификацию туберкулеза, но и при других формах. Это послужило основанием для объединения больных с подобным течением туберкулезного процесса под единым названием "остропрогрессирующий туберкулез легких" (ОПТЛ).
Прогрессирующее течение туберкулеза стало основной причиной смерти больных. Смерть в течение первого года выявления болезни, в основном, происходит по причине развития остропрогрессирующего процесса. Среди больных ОПТЛ показатели смертности также высоки - 67%.
Постепенно термин "остропрогрессирующий туберкулез" стал как бы размываться, рамки остротекущего процесса стали искусственно расширяться. Поэтому возникла необходимость определить границы и признаки, по которым туберкулезный процесс можно считать остропрогрессирующим, дать четкое определение ОПТЛ.
"Остропрогрессирующий туберкулез легких - это понятие, объединяющее различные клинические формы туберкулеза органов дыхания, характеризующиеся острым началом заболевания и тяжелым прогрессирующим течением с резко выраженным интоксикационным синдромом, преобладанием эксудативно-казеозной тканевой реакции, обширными поражениями и быстрым образованием деструкций".
Социально-эпидемиологическая оценка ОПТЛ отражает все негативные тенденции нашей современной общественной жизни. Болеют ОПТЛ в основном мужчины (7:1), социально-дезадаптированные лица, лица-БОМЖ, прибывшие из мест лишения свободы. Только 31,2% больных имеют трудовую занятость, 53,5% страдают алкоголизмом или бытовым пьянством и т.д.
Остропрогреесирующее течение туберкулеза обуславливает развитие целого ряда патогенетических нарушений (рис. 1).
Это в первую очередь - интоксикационный синдром. Проявления интоксикации доминируют в клинической картине. Интоксикация приводит к тяжелым расстройствам гомеостаза и является основной причиной летального исхода. Эндотоксины активизируют множественные биологические системы с инициированием освобождения биологически активных веществ, что образно названо в литературе "метаболической анархией". Это приводит к дезорганизации организма как единого целого с развитием полиорганной недостаточности.
ОПТЛ сопровождается нарушениями коагуляции. Гиперкоагуляция провоцирует нарушения микроциркуляции. Возникает тромбоз сосудов, и развивается ДВС-синдром.
Синдром дыхательных расстройств проявляется кашлем с мокротой, зачастую гнойного характера, одышкой, цианозом, болями в грудной клетке, нарушениями внешнего дыхания, газообмена. В зависимости от выраженности изменений у больных регистрируется респираторный синдром, дыхательная или легочно-сердечная недостаточность.
ОПТЛ сопровождается выраженными нарушениями иммунитета. Иммунодефицит проявляется в виде глубоких структурно-метаболических и функциональных нарушений и повышенной гибели иммунокомпетентных клеток (ИКК). Развиваются разнообразные нарушения цитокинового комплекса.
Важным аспектом патогенеза ОПТЛ является бактериовыделение. У половины больных бактериовыделение массивное; микробы быстрорастущие, вирулентные, жизнеспособные. При ОПТЛ выделяют типичные и резистентные МВТ, причем лекарственная устойчивость (ЛУ) является как причиной, так и следствием развития туберкулезного процесса по остропрогрессирующему варианту. Первичная ЛУ регистрируется у 20-35% больных, вторичная - у 25,4-41,5%. МВТ обнаруживают не только традиционно в мокроте, промывных водах бронхов, но и в крови. Бактериемия составляет от 48 до 63%.
В последнее время появилась тенденция считать всех больных ОПТЛ больными одной клинической формой с едиными однотипными нарушениями. В то же время это понятие объединяет различные клинические формы туберкулеза: казеозную пневмонию, варианты диссеминированного туберкулеза, включая милиарный, остротекущий инфильтративный туберкулез, фиброзно-кавернозный туберкулез при развитии казеозной пневмонии в интактных участках легочной ткани (рис. 2).
Несмотря на то, что казеозное воспаление доминирует у больных ОПТЛ, не следует все случаи остротекушего туберкулеза считать казеозной пневмонией. Как показали углубленные клинико-рентгенологические, биохимические и иммунологические исследования, каждая из форм, входящая в ОПТЛ, имеет наряду со сходством определенные различия, которые необходимо учитывать в оценке патогенеза и при назначении терапии.
Казеозная пневмония (КП) - пожалуй, самая яркая форма ОПТЛ.
Частота регистрации такого диагноза отражает тенденции, указанные выше - от 4,7% до 45%. КП - одна из наиболее тяжелых форм ОПТЛ. Она может возникать самостоятельно и как финал прогрессирования при других формах. Это, так сказать, признак злокачественного течения туберкулезного процесса. КП, как правило, двухсторонняя, в 32% - тотальная.
Процесс характеризуется наличием многообразных разноплановых патогенетических сдвигов. При КП отмечается выраженный интоксикационный синдром, развивается дыхательная и легочно-сердечная недостаточность, ДВС-синдром. 54%-82% больных выделяют лекарственно устойчивые МБТ. Исследование иммунного статуса выявило глубокие нарушения иммунитета как по количеству ИКК, так и их функциональной активности. Кроме того, у больных этой группы отмечается наиболее низкий уровень иммунных комплексов.
Объяснить это явление можно, вспомнив предположение М.М. Авербаха, что именно фиксация циркулирующих иммунных комплексов (ЦИК) в легочной ткани обуславливает развитие туберкулезного процесса по казеозному варианту, гибель больных КП составляет от 15,3 до 30%, у остальных больных процесс переходит в фиброзно-кавернозный туберкулез.
Диссеминированный туберкулез (ДТ), по данным некоторых авторов, составляет от 16 до 34,5% ОПТЛ. В условиях снижения иммунитета ДТ приобретает острое прогрессирующее течение. Классической острой формой ДТ является острый гематогенный диссеминированный туберкулез, т.е. милиарный туберкулез. Изучение клинической картины современного МТ выявило некоторые особенности, отличающие его от классических описаний 40-50-х годов. Заболевание протекает не классически остро, а с постепенным в течение 1-3 месяцев ухудшением состояния, после чего появляется острая вспышка болезни. Интоксикационный синдром, будучи ярко выраженным, не манифестирует по тифоидному варианту. Процесс протекает в основном генерализованно с внелегочными проявлениями, иногда множественными. Причем внелегочные симптомы поражения приводят к ошибкам в диагностике МТ.
Все чаще диагностируется лимфобронхогенный вариант ДТ, ранее почти не определяемый. ДТ в условиях снижения иммунитета развивается по варианту экссудативно-некротического воспаления с образованием ацинозно-лобулярных, сливных лобулярных и сегментарных фокусов КП с расплавлением и образованием пневмониогенных каверн. При несвоевременной и неадекватной терапии процесс переходит в КП.
Остропрогрессирующий инфильтративный туберкулез легких (ИТ) - это, как правило, лобит с очагами и фокусами бронхогенного обсеменения. ИТ - наиболее благоприятная форма ОПТЛ, при длительной химиотерапии у 84,3% больных наступает клиническое излечение в виде прекращения бактериовыделения и закрытия полостей распада.
Существует несправедливое мнение, что лечение больных ОПТЛ бесперспективно, такие больные некурабельны. Безусловно, лечение этих пациентов представляет большие сложности. С одной стороны, ОПТЛ обусловлен существенными изменениями характеристик микроба (МВТ вирулентные полирезистентные, популяция массивна, часто присоединяется сопутствующая инфекция), а с другой стороны - остропрогрессирующее течение туберкулезного процесса провоцируется изменениями в макроорганизме (иммунодефицит, разрегулирование дезинтоксикационной системы, метаболические нарушения). Поэтому лечение должно быть обязательно комплексным этиопатогенетическим, основанным на клинико-лабораторных и рентгенологических данных и предусматривающим особенности каждой клинической формы ОПТЛ (рис. 3).
Основой лечения является химиотерапия. Терапия должна проводиться не менее 8-10 месяцев: первые 2 месяца, когда лечение наиболее эффективно, - 5 препаратами, далее - 4 препаратами. Более длительное лечение, как предупреждал Л.К. Богуш (1978 г.), неэффективно, т.к. насыщение антибактериальными препаратами подавляет естественные иммунные реакции, при этом активизируется неспицифическая флора. Следует выбирать не только адекватные противотуберкулезные препараты, но и наиболее эффективные методы введения лекарств. Для больных ОПТЛ особенно важно определение степени активации ГИНК, т.к. при выраженной интоксикации быстрая активация ГИНК требует альтернативных методов введения (минуя печень).
Химиотерапия назначается с учетом ЛУ, т.к. именно ЛУ - одна из причин не успеха в лечении больных ОПТЛ. Учитывая высокую частоту выявления полирезистентных МВТ, показано применение резервных антибиотиков широкого спектра действия, часть из которых действует непосредственно на микроб, часть - потенцирует действие противотуберкулезных препаратов. Терапия ЛУ ОПТЛ осложняется низкой БАК крови. Резервные антибиотики повышают БАК.
Патогенетическое лечение должно заключаться в проведении в первую очередь дезинтоксикационной терапии, которая помогает снять напряженность интоксикационного синдрома, устранить мультиорганные нарушения, обусловленные интоксикацией, и предупредить развитие синдрома Ляриша. Дезинтоксикационная терапия включает в себя инфузионные методы, внутривенную лазеро-терапию, плазмаферез, УФО крови.
Учитывая глубокие нарушения метаболизма при ОПТЛ, важным разделом лечения следует считать метаболическую патогенетическую терапию, включающую: витамины, антигипоксанты, антиоксиданты.
Одной из серьезных проблем химиотерапии у больных ОПТЛ является быстрое появление токсических побочных реакций, причем у 7,7% больных они становятся неустранимыми и требуют отмены препарата навсегда. Побочные реакции провоцируются в значительной мере интоксикацией, а также методами введения противотуберкулезных препаратов. Учитывая нежелательность их развития (необходимость отмены препарата, риск развития ЛУ и ауто-инфекций), патогенетическая терапия должна предусматривать профилактику побочных реакций и их быстрое устранения.
Излечение при ОПТЛ зависит от целого комплекса факторов, в первую очередь от того, какой клинической формой представлен ОПТЛ. При ИТ излечение составляет 88,9%, ДТ - 76,5%, КП - 30-45%. У 20-28% больных химиотерапия неэффективна.
Таким образом, характерной особенностью патоморфоза туберкулеза в последние годы можно считать возвращение остропрогрессирующих форм туберкулеза легких. В рамках остропрогрессирующего процесса ведущим является казеозный тип воспаления с быстрым распространением инфекции, расплавлением легочной ткани и образованием множественных деструкций. Это приводит к развитию целого каскада патогенетических нарушений, основополагающими из которых является интоксикация и иммунодефицит. В то же время каждая форма ОПТЛ сохраняет свои особенности, что обуславливает разноплановые биохимические и иммунные сдвиги.
Лечение больных ОПТЛ должно учитывать все эти нюансы, однако в первую очередь оно должно основываться на необходимости элиминации микробной популяции и устранения интоксикационных и метаболических нарушений.
3. Осложнения Кровохарканье и легочное кровотечение, спонтанный пневмо-
торакс, легочно*сердечная недостаточность, ателектаз, амилои* доз, почечная недостаточность, свищи бронхиальные, торакальные и др.
4. Остаточные изменения после излеченного туберкулеза Органов дыхания: фиброзные, фиброзно*очаговые, буллезно*
дистрофические, кальцинаты в легких и лимфатических узлах, плевропневмосклероз, цирроз, состояние после оперативного вмешательства и др.
Других органов: рубцовые изменения и их последствия, обызвествление, состояние после оперативных вмешательств.
Для изучения эпидемической ситуации, определения показаний к оперативному вмешательству, оценки результатов лечения в нашей стране используют также более простую классификацию туберкулеза органов дыхания, в которой различают малые, распространенные и деструктивные формы этого заболевания.
В соответствии с клинической классификацией туберкулеза
в практической работе диагноз формулируют по следующим рубрикам:
• клиническая форма туберкулеза;
• локализация поражения (для легких по долям и сегментам);
• бактериовыделение (МБТ+) или его отсутствие (МБТ—);
В качестве примера можно привести следующую формулировку диагноза: инфильтративный туберкулез VI сегмента правого легкого в фазе распада и обсеменения, МБТ+, кровохарканье.

Первичный туберкулез развивается в результате первого проникновения МБТ в организм человека (инфицирования) при несостоятельности его иммунной системы.
В условиях напряженной эпидемической ситуации инфицирование МБТ чаще происходит у детей и подростков, реже в старшем возрасте. Обычно инфицирование не вызывает клинических симптомов, но может быть выявлено туберкули* нодиагностикой.
У людей пожилого и старческого возраста туберкулез с клинико*рентгенологической картиной первичного туберкулеза наблюдается весьма редко. В таких случаях, как правило, имеется повторное заражение МБТ после перенесенного в детстве или молодости первичного туберкулезного процесса, который завершился клиническим излечением.
Исход первичного инфицирования определяется количеством и вирулентностью МБТ, длительностью их поступления и в значительной степени — иммунобиологическим состоянием организма.
У 90—95 % инфицированных МБТ туберкулез не развивается. Инфицирование протекает у них скрыто в виде малых специфических изменений с формированием устойчивого противотуберкулезного иммунитета. Это объясняется высоким уровнем естественной резистентности человека к туберкулезной инфекции и развитием иммунитета после вакцинации. У людей с общим иммунодефицитом, не вакцинированных БЦЖ или вакцинированных с нарушением правил, первичное инфицирование МБТ может привести к заболеванию.
Риск заболевания первичным туберкулезом впервые инфицированных лиц обусловливает необходимость повышенного внимания к состоянию их здоровья.
Различные клинические формы первичного туберкулеза выявляют у 10—20 % детей и подростков и менее чем у 1 % взрослых, заболевших туберкулезом. В целом первичный туберкулез диагностируют у 0,8—1 % впервые выявленных больных туберкулезом.
Патогенез и патологическая анатомия. При первичном туберкулезе поражение обычно локализуется в лимфатических узлах, легком, плевре, а иногда и в других органах: почках, суставах, костях, брюшине. Зона специфического воспаления
может быть очень небольшой и при обследовании оставаться скрытой. При большем объеме поражения его обычно обнаруживают при клиническом и лучевом исследованиях пациента.
Различают три основные формы первичного туберкулеза:
— туберкулез внутригрудных лимфатических узлов;
— первичный туберкулезный комплекс.
Патогенез первичного туберкулеза представлен на схеме 8.1.
Туберкулезная интоксикация — самая ранняя клиническая форма первичного туберкулеза с минимальным специфическим поражением. Она развивается у людей с относительно небольшими нарушениями в иммунной системе.
Элементы специфического воспаления, которое возникает при взаимодействии макроорганизма с МБТ, обычно локализуются во внутригрудных лимфатических узлах в виде единичных туберкулезных гранулем с казеозным некрозом в центре. Выявить их в клинических условиях не удается из*за недостаточной разрешающей способности методов диагностики.
Проникновение в организм человека МБТ вызывает каскад сложных иммунологических реакций, направленных на формирование клеточного иммунитета. При дисбалансе иммунных реакций в клетках — участниках иммунного ответа — происходят избыточный синтез и накопление биологически активных веществ, способных повреждать мембраны и вызывать грубые нарушения клеточного метаболизма. В результате образуются токсичные продукты, которые проникают в кровь и затем в различные органы и системы, обусловливая развитие многих функциональных расстройств. Так возникает интоксикационный синдром — характерный признак начальной формы первичного туберкулеза. Транзиторная (периодически возникающая) бактериемия и токсемия усиливают специфическую сенсибилизацию тканей к МБТ и продуктам их жизнедеятельности и повышают наклонность к выраженным, нередко гиперергическим, токсико*аллергическим тканевым реакциям.
Отдельные признаки туберкулезной интоксикации могут отмечаться уже в предаллергическом периоде, однако полная картина заболевания развивается позже — в периоде формирования ПЧЗТ и туберкулезных гранулем.
МБТ при туберкулезной интоксикации в основном находятся в лимфатической системе, постепенно оседая в лимфатических узлах. Их присутствие обусловливает гиперплазию лимфоидной ткани. В результате многие периферические лимфатические узлы увеличиваются, сохраняя при этом мяг* коэластическую консистенцию. Со временем в увеличенных лимфатических узлах развиваются склеротические процессы. Лимфатические узлы уменьшаются в размерах и становятся плотными.

С х е м а 8.1. Патогенез первичного туберкулеза
Изменения, происходящие в периферических лимфатических узлах, называют микрополиаденопатией. Ее первые признаки можно обнаружить в начальном периоде туберкулезной интоксикации. Различные проявления микрополиаденопатии характерны для всех форм первичного туберкулеза.

Туберкулезная интоксикация — ранняя клиническая форма первичного туберкулеза без ясной локализации специфических изменений. Она проявляется различными функциональными расстройствами, высокой чувствительностью к туберкулину и микрополиаденопатией.
Длительность туберкулезной интоксикации как формы первичного туберкулеза не превышает 8 мес. Протекает она чаще благоприятно. Специфическая воспалительная реакция постепенно затихает, единичные туберкулезные гранулемы подвергаются соединительнотканной трансформации. В зоне туберкулезного некроза откладываются соли кальция и формируются микрокальцинаты.
Иногда туберкулезная интоксикация приобретает хроническое течение или прогрессирует с формированием локальных форм первичного туберкулеза. Обратное развитие туберкулезной интоксикации ускоряется при лечении противотуберкулезными препаратами.
Туберкулез внутригрудных лимфатических узлов — самая частая клиническая форма первичного туберкулеза. Она развивается при углублении иммунных нарушений, увеличении популяции МБТ и прогрессировании специфического воспаления во внутригрудных лимфатических узлах.
В патологический процесс могут вовлекаться различные группы внутригрудных лимфатических узлов. Однако вследствие закономерностей оттока лимфы из легких воспаление обычно развивается в лимфатических узлах бронхопульмо* нальной и трахеобронхиальной групп. Туберкулезное поражение лимфатических узлов бронхопульмональной группы часто называют бронхоаденитом.
Долгое время считали, что воспаление внутригрудных лимфатических узлов возникает вслед за специфическим поражением легочной ткани. Полагали, что без образования первичного туберкулезного очага в легком развитие туберкулеза во внутригрудных лимфатических узлах невозможно. Однако позже было установлено, что МБТ обладают выраженной лимфотропностью и вскоре после инфицирования могут находиться во внутригрудных лимфатических узлах без локальных изменений в легочной ткани. В лимфатических узлах развивается гиперпластическая реакция, а затем образуются туберкулезные гранулемы и возникает казеозный некроз. Про* грессирование специфического воспаления приводит к постепенному замещению лимфоидной ткани туберкулезными грануляциями (рис. 8.1). Зона казеозного некроза со временем может значительно увеличиваться и распространяться почти на весь узел (рис. 8.2). В прилежащих к лимфатическому узлу клетчатке, бронхах, сосудах, нервных стволах, медиастиналь* ной плевре возникают параспецифические и неспецифиче*

ния. Общий объем ло-
Рис. 8.1. Туберкулезные гранулемы в
лимфатическом узле. Гистологический
ская форма первичного туберкулеза, которая обычно развивается без форми-
рования специфических воспалительных изменений в ткани легкого (рис. 8.3).
В зависимости от величины пораженных внутригрудных лимфатических узлов и характера воспалительного процесса условно выделяют инфильтративную и туморозную (опухолевидную) формы заболевания. Под инфильтративной формой понимают преимущественно гиперпластическую реакцию ткани лимфатического узла с незначительным казеозным некрозом и перифокальной инфильтрацией. Туморозную форму ассоциируют с выраженным казеозным некрозом в лимфатическом узле и весьма слабой инфильтративной реакцией в окружающих его тканях.
Течение неосложненного туберкулеза внутригрудных лимфатических узлов чаще благоприятное, особенно при его ранней диагностике и своевременно начатом лечении. Пери*
рассасывается, на месте казе*
пает в среднем через 2—3 го-
Рис. 8.2. Казеозный некроз в
да от начала заболевания.
лимфатическом узле. Гистотопо*
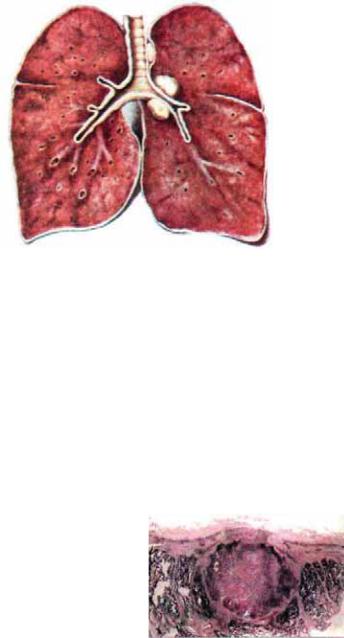
Рис. 8.3. Туберкулез внутригрудных лимфатических узлов. Рисунок с макропрепарата.
кулеза внутригрудных лимфатических узлов может привести к специфическому поражению легочной ткани. Лимфогема* тогенная и бронхогенная генерализация процесса наблюдается у больных с прогрессирующими нарушениями в иммунной системе, которые углубляются на фоне туберкулеза. Чаще это происходит при позднем выявлении заболевания и неадекватном лечении больного.
Первичный туберкулезный комплекс — наиболее тяжелая форма первичного туберкулеза, которая, как правило, поражает органы дыхания, но может иметь и другую локализацию. Возникновение первичного туберкулезного комплекса связывают с высокой вирулентностью МБТ и значительными нарушениями в иммунной системе организма.
Первичный туберкулезный комплекс с поражением легкого и внутригрудных лимфатических узлов развивается двумя путями.
При массивном аэрогенном заражении вирулентными МБТ вначале образуется легочный компонент первичного туберкулезного комплекса. В месте внедрения микобактерий в легочную ткань
возникает первичный легочный аффект в виде ацинозной или лобулярной казеозной пневмонии. Аффект локализуется в хорошо вентилируемых отделах легкого, обычно субплеврально (рис. 8.4). Вокруг легочного аффекта развивается зона пери* фокального воспаления. Воспалительная реакция распространяется на стенки лимфатических сосудов. МБТ с ортоградным током лимфы проникают в регионарные лимфатические узлы. Внедрение микобактерий приводит к гиперплазии лимфоид* ной ткани и развитию воспаления, которое после кратковременной неспецифической экссудативной фазы приобретает специфический характер. Так формируется комплекс, состоящий из пораженного участка легкого, специфического лимфангита и зоны туберкулезного воспаления в регионарных лимфатических узлах.
Этот путь развития первичного туберкулезного комплекса был детально изучен патологоанатомами и долгое время считался единственным. Однако дальнейшие исследования доказали возможность иной последовательности процессов.
При аэрогенном инфицировании МБТ могут проникать через неповрежденную слизистую оболочку бронха в пери* бронхиальные лимфатические сплетения, а затем в лимфатические узлы корня легкого и средостения. В лимфатических узлах развивается специфическое воспаление. В прилежащих к ним тканях возникает неспецифическая воспалительная реакция. Нормальное лимфообращение может быть нарушено. Возникающие динамические расстройства приводят к лимфо* стазу и расширению лимфатических сосудов. Не исключаются ретроградный ток лимфы и перемещение МБТ из лимфатических узлов в легочную ткань (лимфогенный ретроградный путь). При распространении воспаления из лимфатического узла на стенку прилежащего бронха микобактерии могут проникнуть в легочную ткань и бронхогенным путем. Внедрение микобактерий в легочную ткань обусловливает развитие воспалительной реакции, которая обычно захватывает терминальную бронхиолу, несколько ацинусов и долек. Воспаление быстро приобретает специфический характер — образуется зона казеозного некроза, окруженная грануляциями. Так вслед за поражением внутригрудных лимфатических узлов формируется легочный компонент первичного туберкулезного комплекса.
В случаях заражения алиментарным путем первичный туберкулезный аффект образуется в стенке кишки. Он быстро преобразуется в язву. Микобактерии по лимфатическим сосудам брыжейки распространяются в регионарные брыжеечные лимфатические узлы, которые подвергаются казеозному некрозу. В кишке и брыжеечных лимфатических узлах формируется первичный туберкулезный комплекс. Возможно и изолированное поражение брыжеечных лимфатических узлов.
Профилактика туберкулёза
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
Специфическими агентами, обусловливающими инфекционную природу заболевания, служат микобактерии туберкулеза (МБТ). В 1882 г. Роберт Кох впервые описал основные свойства возбудителя и доказал его специфичность, поэтому бактерия получила имя своего первооткрывателя – палочка Коха. Микроскопически микобактерии туберкулеза имеют вид прямой или слегка изогнутой неподвижной палочки, шириной 0,2-0,5 нм и длиной 0,8-3 нм. Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем. Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются: неблагоприятные социально-бытовые условия, курение, недостаточное питание, иммуносупрессия ( ВИЧ-инфекция , прием глюкокортикоидов, состояние после трансплантации органов), силикоз , сахарный диабет , ХПН , онкологические заболевания и др. В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму первичного туберкулезного комплекса (ПТК), туберкулеза внутригрудных лимфоузлов (ВГЛУ) или хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные клинические формы вторичного туберкулеза представлены очаговым, инфильтративным, диссеминированным, кавернозным (фиброзно-кавернозным), цирротическим туберкулезом, туберкуломой.
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов ), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит . При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития: 1) инфильтративной, 2) распада и обсеменения, 3) рассасывания очага 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография ).
Чаще возникает подостро: больного беспокоит сухой кашель , субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель , боль в груди, одышка ). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Туберкулез внутригрудных лимфоузлов
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов , сегментарными или долевыми ателектазами легких , хронической пневмонией , экссудативным плевритом . При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Очаговый туберкулез легких
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Инфильтративный туберкулез легких
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония , ателектаз легкого, легочное кровотечение и др.
Диссеминированный туберкулез легких
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии . При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность . Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса , тяжелых легочных кровотечений, амилоидоза внутренних органов.
Кавернозный и фиброзно-кавернозный туберкулез легких
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье . Часто присоединяется туберкулез бронхов и неспецифический бронхит .
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит . Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек , туберкулезным менингитом , сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Цирротический туберкулез легких
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких , обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце . Цирротические изменения в легких необратимы.
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза.
Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких . Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. К методам туберкулинодиагностики относятся пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких , периферическим раком легкого , доброкачественными и метастатическими опухолями, пневмомикозами , кистами легких , абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию , плевральную пункцию , биопсию легкого .
Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно.
Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
Патогенетическая терапия при туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия . При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию , торакопластику , плеврэктомию, резекцию легких .
Читайте также:


