Кровоточат десны причины и вич
ВНИМАНИЕ. ![]()
УВАЖАЕМЫЕ ПАЦИЕНТЫ.
С 4 апреля 2020 г. поликлиника работает только для оказания экстренной медицинской помощи по стоматологии.
Плановая стоматологическая помощь приостановлена до особого распоряжения.
При возникновении необходимости в экстренной и неотложной медицинской помощи по стоматологии пациентам с инфекцией COVID -19 и контактным 1-го уровня, находящимся на дому в самоизоляции, необходимо позвонить в регистратуру территориальной поликлиники для организации оказания помощи на дому.
ВИЧ-инфекция. Проявления ВИЧ в полости рта
Выпадает система постоянного иммунного надзора, сдерживающего активацию условно-патогенной микрофлоры. Параллельно в организме могут запускаться и аутоиммунные реакции, при этом чужеродными воспринимаются не только инфицированные, но и здоровые клетки организма. Ослабляется система сдерживания опухолевого роста.

В результате развивается синдром приобретённого иммунного дефицита (СПИД), организм больного теряет возможность защищаться от инфекций и опухолей, возникают вторичные оппортунистические заболевания (вызванные возбудителями, которые не вызывают заболевания у человека с нормальным иммунитетом, но могут быть смертельно опасны для больных с резко сниженным иммунитетом).
Источниками инфекции являются больные люди в любой период болезни или носители вируса. Достаточная концентрация вируса для заражения ВИЧ содержится только в крови, сперме, влагалищном секрете и грудном молоке. Также вирус содержится в слюне, поте, слезах, экскрементах, моче, однако концентрация вируса там значительно меньше.
ВИЧ передается:
· Через половые контакты. Презерватив не является 100% надежным средством защиты от ВИЧ, поскольку размер вируса меньше пор в материале, из которого изготавливаются механические контрацептивы.
· Через контакт кровь-кровь (совместное использование шприцев, игл для введения наркотиков, при использовании общей посуды для приготовления наркотиков и промывания шприца; через нестерильный медицинский инструментарий, при нанесении татуировок, пирсинга нестерильными инструментами, попадании заражённой крови на повреждённую кожу или слизистые, при переливании непроверенной донорской крови, пересадке органов).
· От матери ребёнку (во время беременности, родов либо при кормлении грудью).
ВИЧ не передается:
· Через общую посуду для еды, при пользовании общим туалетом, душем, ванной комнатой, постельным бельем.
- При рукопожатиях и объятиях.
· Через поцелуй (при отсутствии повреждений слизистой полости рта у партнёров).
- Через пот или слезы.
- При кашле и чихании.
· Вирус иммунодефицита очень неустойчив во внешней среде, он способен выжить только в организме человека и погибает во внешней среде. Невозможно заразиться ВИЧ в бассейне, при занятиях спортом, через укус насекомого или общение с животными.
В развитии ВИЧ-инфекции выделяют несколько стадий:
1) Острая ВИЧ-инфекция (от 3 недель до 3 месяцев от момента заражения).
Основные признаки: острый тонзиллит и фарингит (воспаление миндалин и глотки), повышение температуры тела, протекающее с познабливанием и потливостью. Характерны боли в мышцах, суставах, головные боли, увеличение лимфоузлов, печени, селезенки, возможны высыпания на коже как при краснухе или кори. Первичные проявления могут также протекать в виде гриппоподобного варианта либо реакций, где ведущими симптомами являются головная боль, повышение температуры тела и увеличение лимфатических узлов (мононуклеозоподобный синдром).
2) Бессимптомная ВИЧ-инфекция (может длиться годами).
В данный период отсутствуют какие-либо симптомы болезни или ее клинические проявления.
3) Синдром генерализованной лимфаденопатии.
Увеличивается не менее 2 лимфоузлов не менее чем в двух разных областях, реакция сохраняется более 3 месяцев. Чаще всего поражаются лимфоузлы, расположенные по задней поверхности кивательной мышцы, над- и подключичные и подмышечные. Более чем в 50 % случаев реагируют подподбородочные, поднижнечелюстные, околоушные группы узлов.
4) СПИД-ассоциированный комплекс. Характеризуется 4 признаками:
− потеря массы тела 10 % и более;
− немотивированные длительные лихорадка и диарея;
− проливной ночной пот;
− синдром хронической усталости.
В данный период проявляются признаки заболевания в полости рта (грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек).
5) Терминальная стадия – собственно СПИД.
Развитие угрожающих жизни инфекций и злокачественных новообразований, имеющих необратимое течение: пневмоцистная пневмония, кишечный криптоспоридиоз, токсоплазмоз мозга, кандидоз пищевода, бронхов, трахеи, легких, внелегочный криптококкоз, гистоплазмоз, атипичные микобактериозы, прогрессирующая энцефалопатия и др.
Некоторые проявления ВИЧ-инфекции в полости рта
Поражения полости рта у лиц, зараженных ВИЧ-инфекцией, относятся к числу первых симптомов заболевания!
Наиболее часто с ВИЧ связаны:
1) Кандидоз (молочница) полости рта.
Кандидоз полости рта встречается у 75 % людей со СПИД-ассо- циированным комплексом и СПИДом. Это грибковое поражения слизистой оболочки полости рта, вызываемое грибами рода Candida. Ощущения у больного могут отсутствовать или появляются жалобы на сухость во рту, ощущение жжения, боли в сосочках языка, чувство стягивания слизистой губ.
Выделяют несколько форм кандидоза:
- Псевдомембранозный (дифтерийный) кандидоз - характеризуется наличием белого или желтоватого налета на ярко-красной слизистой оболочке полости рта. При соскабливании налет снимается, обнажая красные или кровоточащие пятна. В процесс может вовлекаться любой отдел слизистой оболочки полости рта.
- Эритематозный (атрофический) кандидоз - проявляется в виде красного, плоского, едва различимого поражения спинки языка или твердого либо мягкого неба. Цвет пораженной слизистой оболочки варьирует от светло-розового до багряно-красного, налета нет. Больные жалуются на жжение во рту, чаще всего — при приеме соленой или острой пищи и употреблении кислых напитков.
- Хронический гиперпластический кандидоз – наиболее редкая форма. На слизистой появляются белые темно-коричневатые поражения, которые возвышаются над слизистой и не соскабливаются, имеют шероховатую поверхность. Поражения могут быть в виде пятна, полос, колец.
3) ВИЧ-гингивит – характеризуется острым и внезапным воспалением дёсен, как правило в переднем участке верхнего и нижнего зубного ряда, сопровождается самопроизвольными кровотечениями. Признаки могут ненадолго исчезать, но затем возникают рецидивы. Воспаление возникает даже при хорошей гигиене полости рта и отсутствии местных факторов риска.
4) ВИЧ-некротизирующий гингивит – начинается внезапно (реже постепенно) с кровоточивости десен при чистке зубов, боли, неприятного запаха изо рта. Десна становится ярко-красной, отечной, краевая десна и межзубные сосочки отмирают, приобретая желто-серый цвет;
5) ВИЧ-периодонтит – любое деструктивное заболевание связочного аппарата зубов с потерей костной ткани, образованием глубоких карманов, подвижностью зубов, но без признаков изъязвления, отмирания тканей. Проводимое лечение как правило не оказывает ощутимого эффекта.
6) Саркома Капоши – злокачественное новообразование, наиболее часто развивающееся у мужчин. Связано с вирусом герпеса человека типа 8. В большинстве случаев сначала поражается кожа, а затем слизистая оболочка полости рта. Кожные поражения у ВИЧ-инфицированных лиц чаще располагаются на туловище, руках, голове и шее. На лице чаще всего поражается кожа носа. В полости рта очаги саркомы преимущественно обнаруживаются на твердом небе и деснах. Начало болезни острое, внезапное. Появляются пятна ярко-красной, багровой, фиолетовой окраски с кровоизлияниями. В более поздних стадиях элементы темнеют, увеличиваются в размерах, могут возвышаться, разделяться на дольки и изъязвляться. Изъязвления в полости рта встречаются более часто, чем на коже. На десне поражения могут проявляться в виде эпулиса (очаг разрастания соединительной ткани на десне).
7) Неходжкинские лимфомы – проявляется образованием плотного, эластичного, красноватого или слабо-фиолетового набухания, которое может изъязвляться. Наиболее частая локализация поражений – десна и слизистая оболочка твердого и мягкого неба.
8) Проявления вирусных инфекций:
Диагностика
Необходимы консультации большого количества специалистов, в том числе инфекциониста, иммунолога, онколога, стоматолога и других, в зависимости от специфики течения заболевания.
Группы риска заражения ВИЧ:
· лица, использующие инъекционные наркотические препараты, а также общую посуду, требуемую в приготовлении таких препаратов, сюда же причисляются и половые партнеры таких лиц;
· лица, которые вне зависимости от актуальной для них ориентации, практикуют любые незащищенные половые контакты;
· лица, которым была проведена процедура переливания донорской крови без ее предварительной проверки;
- врачи различного профиля;
- лица, больные тем или иным венерическим заболеванием;
· лица, непосредственным образом задействованные в сфере проституции, а также лица, пользующиеся их услугами.
Разнообразные клинические проявления ВИЧ-инфекции имеют общие особенности – упорное течение и устойчивость к терапии .
Должны насторожить:
· указание на недавно перенесенное острое заболевание с гриппоподобным или мононуклеозоподобным (похожим на симптомы инфекционного мононуклеоза: лихорадка, поражения носоглотки в виде синусита, ангины или фарингита, увеличение более двух групп лимфоузлов, увеличение печени, селезенки, специфические изменения показателей крови) синдромом вне эпидемии;
· продолжительная лихорадка с неясной причиной;
· увеличение лимфоузлов разных групп;
· затяжные гнойно-воспалительные заболевания;
· саркома Капоши в молодом возрасте.
Лабораторные тесты:
Иммуноферментный анализ (ИФА, ELISA)
ИФА-положительный результат требует обязательной проверки с использованием другой серии тест-систем. При получении повторного ИФА-положительного результата необходимо подтверждение методом иммуноблотинга (определение антител к отдельным антигенам вируса).
Для того, чтобы пациента признали ВИЧ-инфицированным, у него должны быть получены дважды положительные результаты ИФА, подтвержденные положительным результатом иммуноблотинга.
Следует помнить, что в течение достаточно длительного времени (в среднем до 3, а иногда до 6 месяцев и более) ВИЧ-инфицированные лица остаются серонегативными (то есть результаты анализов в этот период будут отрицательными). Антигенные маркеры ВИЧ обнаруживаются в крови значительно раньше, чем антитела (до 8 недель).
Информативной может быть полимеразная цепная реакция (ПЦР), позволяющая выявить генетический материал вируса в крови.
Стадию заболевания, тактику лечения и прогноз также можно определить по уровню CD4+ Т-лимфоцитов и соотношению CD4+/CD8+.
Профилактика
· Необходимо избегать случайных половых партнеров. При любых таких сексуальных контактах нужно использовать механические средства контрацепции;
· Отказ от приема наркотиков. Человек под действием психоактивных веществ теряет способность критически мыслить, и может, в частности, допустить использование одного шприца среди целой группы наркоманов, где может оказаться ВИЧ-положительный;
· Для предотвращения передачи инфекции от матери к ребенку, следует соблюдать предписания лечащего врача, планировать беременность и приходить на контрольные осмотры. Лечебные мероприятия входят в план подготовки ВИЧ-инфицированной беременной к родам и последующему уходу за ребёнком. В частности, понадобится отказ от грудного вскармливания.
· Периодически необходимо проходить лабораторное обследование на ВИЧ, особенно лицам в группах риска. Если же инфекция обнаружена, нужно сразу же приступить к своевременному, адекватному лечению, назначенному врачом. Чем раньше начато лечение, тем лучше прогноз и больше вероятность предотвратить тяжёлые последствия действия вируса на организм и развитие СПИД.
Кровоточивость дёсен нельзя игнорировать. Она может быть симптомом серьёзных проблем со здоровьем и предвестницей потери зубов.
Почему кровоточат дёсны
Зубы только кажутся крепкими, а дёсны — надёжными. На самом деле у них довольно много врагов, любой из которых способен вызвать проблемы с ротовой полостью. Вот самые распространённые причины Bleeding gums кровоточивости дёсен:
- Зубной камень. Если зубной налёт не удалять регулярно, в том числе с помощью стоматолога, день за днём он будет становиться всё толще и твёрже и однажды превратится в полноценный зубной камень. Живущие в нём бактерии — основная причина гингивита. А кровоточивость при чистке зубов или использовании зубной нити — первый симптом этого заболевания.
- Слишком энергичная чистка зубов. Щётка неподходящей жёсткости или, например, неаккуратное движение зубной нитью может повредить десну и вызвать небольшое кровотечение. Кстати, через подобную царапинку можно занести инфекцию, которая спровоцирует дальнейшее появление розовой пены.
- Дефицит витаминов. Витамины влияют на состояние сосудов (прочность их стенок) и свёртываемость крови. В некоторых случаях при недостатке витаминов сосудистые стенки истончаются, а потому кровотечение может вызвать любое, даже лёгкое воздействие на зуб или десну. К счастью, при полноценном питании с такой проблемой вы вряд ли столкнётесь.
- Диабет (преддиабетические состояния). Это гормональное заболевание, помимо прочего, снижает сопротивляемость дёсен инфекциям. Поэтому диабетикам нужно очень внимательно относиться к гигиене полости рта.
- Беременность или приём некоторых гормональных контрацептивов. Изменения гормонального фона Estrogen and progestin опять-таки влияют на состояние ткани дёсен: она легче отекает, становится более рыхлой и, как следствие, менее устойчивой к повреждениям.
- Излишне жёсткая установка протезов. Стоматологические протезы являются одной из наиболее частых причин развития гингивита. Если у вас во рту имеется любая ортопедическая конструкция, гигиенические процедуры должны быть особо тщательными и регулярными.
- Внутренние заболевания. Кровь на зубной щётке может быть симптомом куда более неприятных недугов, нежели гингивит. В частности, так проявляют себя нарушения свёртываемости крови, гастрит, цирроз печени и даже ВИЧ. Но, надеемся, это не ваш случай.
Можно ли не обращать внимания на кровоточивость дёсен
Нет. Даже если вы на 100% уверены, что по-настоящему неприятных внутренних нарушений у вас нет, розовую пену не стоит игнорировать.
Во-первых, гингивит коварен Gingivitis . Хотя дёсны могут быть опухшими, красными и легко кровоточить при чистке зубов, чаще всего они не болят, а потому гингивит не воспринимается как нечто серьёзное. Между тем вызванное бактериями воспаление развивается, вызывая постоянный неприятный запах изо рта, а затем прогрессирует в более сложную форму — пародонтит. А это уже воспаление пародонта — тканей десны, непосредственно удерживающих зуб. Повреждённая десна отступает, зубы начинают шататься, а потом выпадают.
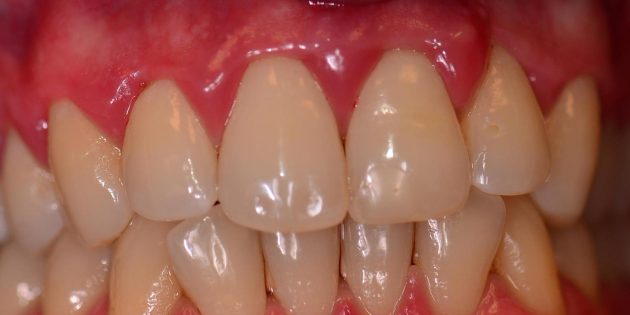
Так выглядит гингивит / PerioPeak.com
Во-вторых, бактерии во рту размножаются и могут попасть в кровоток. Откуда они атакуют уже не только полость рта, но и внутренние органы. Расстройства пищеварения, повышение риска инсульта или сердечного приступа, неприятности с поджелудочной железой — оно вам надо?
Как лечить кровоточивость дёсен
Оптимальный вариант — отнести челюсть к стоматологу. У этого медика достаточно квалификации, чтобы быстро выяснить, почему кровоточат дёсны.
Если проблема носит сугубо стоматологический характер, дантист почистит полость рта, откорректирует положение протезов (если они есть), расскажет, как снять воспаление и какой зубной щёткой и пастой надо пользоваться именно вам.
Если виноват дефицит витаминов, специалист порекомендует максимально эффективную (с учётом возраста, пола, нагрузок) витаминную добавку, от которой станет лучше не только зубам, но и организму в целом.
Если под подозрением окажутся гормональные причины и внутренние заболевания, стоматолог отправит на консультацию к терапевту, а уже тот даст направление на все необходимые анализы и обследования.
Что можно сделать прямо сейчас
Съесть мороженое или выпить холодной воды. Холод сузит сосуды, уменьшит скорость распространения возможной инфекции и, скорее всего, остановит кровотечение. Можно приложить к десне марлевый тампон, смоченный в ледяной воде.
Попробуйте также прополоскать рот стоматологическим ополаскивателем или смазать дёсны стоматологическим гелем.
Не используйте спиртовые и солевые растворы: при воспалении дёсен они лишь ухудшают состояние.
А вот с бабушкиными средствами будьте осторожны! Стоматологи мрачно шутят, что народные рецепты — прекрасный способ временно снять симптомы и усугубить проблему. Например, популярные полоскания ромашкой или эвкалиптом на первых порах помогут избавиться от кровоточивости за счёт дубильных веществ. Но в перспективе те же дубильные вещества ускорят Foods and Habits отложение зубного камня со всеми вытекающими из этого последствиями.
Что делать, чтобы дёсны больше не кровоточили
- Чистите зубы не реже двух раз в день. Щётка должна быть средней жёсткости или мягкой.
- Каждые полгода посещайте стоматолога и следуйте его рекомендациям.
- Сбалансируйте рацион и сократите количество сахара.
- Бросьте пить и курить. Табак и алкоголь дополнительно раздражают слизистую оболочку рта и снижают местный иммунитет, а значит, дёсны могут кровоточить чаще, чем хотелось бы.

Кровотечение из десны – возникает в результате различных механических повреждений либо системных заболеваний. При этом кроме выделения крови, у пациента могут отекать и краснеть десна, они становятся болезненными, а в запущенных случаях – зубы могут начать шататься.
Причины
Возможные причины кровотечения из десны можно разделить на 2 группы:
- болезни, травмы внутри полости рта, десен (локальные причины);
- общие заболевания, которые приводят к поражению сосудов или снижению свертываемости крови.
Так, локальные проявления кровотечений десен могут быть вызваны:
- их воспалением (гингивитом);
- травмами десен из-за механического воздействия (например, царапин от жесткой зубной щетки), ожогов по причине употребления чрезмерно горячей пищи или напитков, токсических веществ;
- воспалительным процессом вокруг зуба/зубов (пародонтитом);
- местной аллергической реакцией (например, на пломбировочный материал, зубные протезы);
- неправильным уходом за ротовой полостью и даже неправильным прикусом;
- операцией по удалению зуба — кровотечение из лунки, как правило, останавливается спустя 2 часа;
- воспалением ротовой полости, языка, внутренней поверхности щек с появлением кровоточащих, болезненных язвочек (стоматит).
Нужно понимать, что если не удалять регулярно зубной налет дома или во время профессиональной чистки у врача-стоматолога, то он в итоге превратится в зубной камень. Это чревато воспалением десен и их кровоточивостью.
Другие причины кровоточивости десен:
- чересчур интенсивная чистка зубов;
- гормональные изменения при беременности;
- слишком жесткая установка протезов;
- инфекция, связанная с зубами или деснами;
- применение препаратов для разжижения крови;
- неправильное пломбирование зуба;
- отравление тяжелыми металлами.
Общие причины уже действуют на всю сосудистую систему, поэтому кровотечение из десны обычно сочетается с другими кровотечениями (например, носовыми, маточными, кишечными), кожной сыпью, болезненностью суставов или кровохарканьем.
Патология сосудов может быть спровоцирована:
- разнообразными нарушениями свертываемости крови;
- гормональными изменениями у подростков, беременных женщин и пациентов с сахарным диабетом в анамнезе;
- недостатком в пище определенных витаминов (чаще всего С, Р, В12, К, фолиевой кислоты) или нарушением их усвоения и синтеза при поражении кишечника, печени (например, при гепатите, циррозе);
- длительным лечением препаратами, снижающими свертываемость крови, обычно назначаются пациентам с ишемией сердца и мозга, нарушениями ритма, гипертензией;
- пиогенной гранулемой, проще говоря, доброкачественным разрастанием десны;
- ангиоматозным эпулисом, т.е. опухолевидным разрастанием соединительной ткани на десне, чаще возникает у женщин, бывает и доброкачественным, и злокачественным.
Кровотечение из десен при беременности обычно обусловлено общей гормональной перестройкой или анемией (В12 и железодефицитной). Первопричина может быть связана с неполноценным питанием. В таком случае воспаление десен проходит самостоятельно после изменений в рационе питания и проведения местных процедур.
Диагностика
Обследование для установления причины кровотечения из десны понадобится только, если у врача имеются подозрения на какое-то общее заболевание организма.
- общий анализа крови;
- обязательный подсчет тромбоцитов и эритроцитов;
- точный анализ осадка мочи;
- определение показателей коагулограммы;
- анализ кала на скрытую кровь.
В стоматологии оценивают состояние десен по индексу кровоточивости, обращая внимание на: степень воспаления, количество зубного налета, выраженность отека, покраснение.
Исследование осуществляется с помощью пародонтального зонда. В заключении указывается одна из шести степеней кровоточивости. Также врач может провести общую оценку индекса PBI (склонности пациента к пародонтиту и кровотечениям), это осуществляется по средним величинам после определения в разных зонах прикуса.
Во время каких болезней проявляется?
Кровотечения из десны опаснее, чем может показаться на первый взгляд. Они могут быть связаны с лейкемией и общим нарушением свертываемости крови
Заболевания, на которые может указывать кровоточивость десен:
- лейкозы;
- заболевания кожи и слизистых оболочек (например, плоский лишай, пузырчатка, системная волчанка, капилляротоксикоз);
- врожденные формы гемофилии;
- сахарный диабет;
- заболевания вирусной этиологии (например, группа геморрагических лихорадок, корь, герпес, цитомегаловирусная инфекция, грипп, вирус папилломы, СПИД, ангина, ОРВИ);
- расстройства ЖКТ;
- повышение риска сердечного приступа или инсульта;
- авитаминоз;
- цинга;
- рак поджелудочной железы.
Также кровотечение из десен может возникать по причине стоматологических проблем: гингивита, пародонтита, пародонтоза.
К какому врачу обратиться?
Для проведения диагностики, лечения изначально нужно обратиться к врачу-стоматологу.
Профилактика
Чтобы избежать кровоточивости десен важно проходить профилактические осмотры у врача-стоматолога каждые полгода, в том числе для профессионального удаления зубного налета/камней.
Нужно верно ухаживать за ротовой полостью (т. е. чистить зубы минимум дважды в сутки мягкой зубной щеткой, а лучше – после каждого приема пищи), сократить потребление сахара, правильно питаться и не курить.

Что такое ВИЧ-инфекция и СПИД?
ВИЧ — вирус иммунодефицита человека, вызывающий заболевание — ВИЧ-инфекцию, последняя стадия которой известна как СПИД. Распространение ВИЧ-инфекции связано с попаданием содержащих вирус биожидкостей непосредственно в кровоток человека (при переливании крови, использовании зараженных вирусом шприцев, игл) и незащищенным половым контактом. К тому же возможна передача вируса от инфицированной матери ребенку во время беременности и родов или при грудном вскармливании.
СПИД – синдром приобретенного иммунодефицита – является поздней стадией заболевания ВИЧ-инфекцией, когда нарушения в работе иммунной системы нарастают до такой степени, что организм практически не способен бороться с определенными болезнями и инфекциями. Возникновение и прогрессирование оппортунистических инфекций связано со снижением общей сопротивляемости организма.
Как узнать, есть ли у меня ВИЧ-инфекция и СПИД?
Стоматологические проблемы такие, как кровоточивость дёсен, герпес полости рта, а также грибковые и кандидозные поражения могут быть первыми симптомами СПИД. Однако это не означает, что у Вас есть это заболевание только при наличии перечисленных признаков, так как они часто встречаются во всей популяции. Единственный способ постановки диагноза ВИЧ-инфекции – это лабораторный анализ. Проконсультируйтесь со своим врачом.
Положительный результат анализа на ВИЧ-инфекцию не означает, что пациент болен СПИДом. СПИД - это медицинский диагноз, который может поставить только врач на основании определённых критериев. В то же время при диагностике ВИЧ-инфекции нельзя полагаться только на симптомы. Многие люди, живущие с ВИЧ, не имеют никаких симптоматических проявлений инфекции в течение многих лет.
Следующие симптомы могут указывать на возможность наличия ВИЧ-инфекции:
- Быстрое потеря веса
- Сухой кашель
- Повторяющиеся периоды повышения температуры тела и обильное ночное потоотделение
- Сильная утомляемость, не объяснимая другими причинами
- Увеличение и воспаление лимфатических узлов – подмышечных, паховых и шейных
- Диарея длительностью более недели
- Белёсые пятна или нетипичные язвы языка, полости рта или гортани
- Пневмония
- Красноватые, розовые или синеватые пятна под кожей или на её поверхности или в полости рта, носа или на веках глаз
- Амнезия и другие неврологические заболевания
Как предотвратить ВИЧ-инфекцию и СПИД?
Передача ВИЧ-инфекции может произойти при прямом попадании крови, спермы, влагалищного секрета или грудного молока (для младенцев) непосредственно в организм человека. Лучший способ защиты от ВИЧ - избегать видов деятельности, ведущих к повышению риска передачи вируса. Для получения информации о профилактике передачи и заражения ВИЧ-инфекцией/СПИД проконсультируйтесь у врача.
Многих пациентов волнует риск передачи ВИЧ-инфекции во время переливания крови. Начиная с 1985 года в США вся донорская кровь проходит скрининг на заражение ВИЧ-инфекцией. Запас донорской крови США считается одним из самых безопасных в мире. В России анализ донорской крови на ВИЧ также является обязательным.
Можно ли заразиться ВИЧ-инфекцией в стоматологическом кабинете?
Из-за инвазивности стоматологических процедур многие пациенты боятся передачи ВИЧ-инфекции во время стоматологического лечения. Для предотвращения передачи инфекций, в том числе ВИЧ, от пациента к пациенту в медицине применяются универсальные меры безопасности.
Эти меры требуют использования стоматологами, гигиенистами и их ассистентами одноразовых перчаток, масок и защитных очков, а также стерилизации инструментов (например, сверл бормашин) и других согласно инструкциям и регламентам. Инструменты, не подлежащие стерилизации, выбрасывают в специальные контейнеры. После каждого нового контакта с пациентом врач выбрасывает использованные перчатки, тщательно моет руки и надевает новую пару перчаток.
Если Вы обеспокоены, спросите стоматолога об универсальных мерах безопасности – это займет всего несколько минут и поможет Вам преодолеть страх.
Как лечить ВИЧ-инфекцию и СПИД?
Современные способы лечения замедляют прогрессирование ВИЧ-инфекции и разрушения иммунной системы человека. Существуют и другие способы лечения, которые могут предотвратить или контролировать заболевания, сопутствующие ВИЧ-инфекции. Как и при любом диагнозе, раннее обнаружение - залог более эффективного лечения.
Каждый третий житель России когда-либо страдал от кровоточивости дёсен. Часто к проблеме относятся несерьёзно, поэтому она переходит в хроническую форму. Вовремя найти причину и начать грамотное лечение — залог не только здоровья дёсен, но и красоты улыбки, ведь запущенное заболевание вызывает выпадение зубов.
Причины кровоточивости дёсен
Кровь из дёсен может пойти по механическим или патологическим причинам. К первой группе относят удар в область челюсти или мелкие травмы из-за неправильно подобранной коронки или пломбы. В таком случае кровоточивость проходит сразу же после устранения проблемы. Оценить, правильно ли подобрана коронка или установлена пломба, сможет только врач на очном приёме, ведь самостоятельно увидеть такие нюансы трудно.
Травмировать дёсны может также слишком жёсткая щётка, интенсивное использование зубной нити, неаккуратное воздействие другими предметами в попытке полностью удалить остатки пищи. В этом случае кровоточивость появляется только после процедуры и пропадает через несколько минут.

Патологические причины связаны с заболеваниями полости рта и других органов. Кровоточивость — это симптом:
- гингивита — воспаления дёсен;
- стоматита — язвы на слизистой ротовой полости;
- пародонтита — воспаления мягких тканей около зуба (локализованного — у нескольких единиц, или генерализованного с поражением всей челюсти);
- лейкоза (лейкемии) — рака крови с характерным снижением иммунитета;
- интоксикации тяжёлыми металлами (свинцом, ртутью);
- сахарного диабета, вызывающего слабость дёсен и сосудов из-за характерной ангиопатии.
Кровоточивость дёсен часто появляется на фоне гормональной перестройки. Она может быть вызвана беременностью, нарушениями менструального цикла, половым созреванием.
У большинства пациентов дёсны не кровоточат постоянно. Симптомы проявляются только во время чистки зубов или при употреблении жёсткой пищи. Это возникает по нескольким причинам:
- воспаление дёсен делает их более уязвимыми к травмированию;
- усиливается процесс слущивания эпителия слизистой оболочки полости рта, что истончает ткань;
- капилляры, расположенные близко с дёснам, становятся более проницаемы, легче открывается кровотечение.
Сочетание всех трёх факторов приводит к тому, что при чистке зубов возникает кровоточивость дёсен. Не стоит обходить вниманием этот симптом. Вылечить заболевание на ранней стадии значительно быстрее и дешевле, чем в запущенной форме. А появление крови при чистке зубов не считается нормой, это всегда признак патологии.

Кровоточивость дёсен и зубная боль
Сама по себе кровоточивость дёсен часто остаётся незамеченной длительное время, ведь она не приносит неприятных ощущений. Но иногда она сопровождается зубной болью. Это значит, что процесс переходит в запущенную стадию. Воспаление распространяется с дёсен на зубы, вызывая неприятные ощущения. Есть не обратиться к врачу на этой стадии, болезнь станет хронической и вылечить её будет гораздо сложнее.
Предрасполагающие факторы
Причиной кровоточивости дёсен становятся травмы или заболевания. Но есть ряд факторов, при которых риск появления этого симптома становится выше. Кровоточивость дёсен появляется у пациентов:
- с хроническими воспалительными заболеваниями ротовой полости;
- с ксеростомией — сухостью во рту;
- со сниженным иммунитетом, включая ВИЧ и СПИД;
- с авитаминозом, особенно С и К;
- с ротовым дыханием;
- с плохой или нерегулярной гигиеной ротовой полости.
Эти факторы нельзя назвать причиной, но они способствуют развитию кровоточивости дёсен. У тех, кому не подходит ни один пункт, шансов не узнать о такой проблеме гораздо больше.

Пик кровоточивости ночью или по утрам говорит о неподходящей зубной щётке. Во время чистки дёсны травмируются. В таком случае нужно посетить стоматолога и пройти урок гигиены с подбором средств личной гигиены.
Кровоточивость дёсен не может быть нормой. Обязательно стоит узнать причину и вылечить её, пока болезнь не перешла в хроническую стадию.
Неприятный запах изо рта при кровоточивости дёсен
Выделение крови из дёсен часто сопровождается неприятным запахом изо рта. Этому есть несколько причин:
- размножение бактерий на фоне воспаления;
- скопление мягкого и твёрдого зубного налёта;
- наличие отложений под десной, которые не видно невооружённым взглядом.
Неприятный запах — грозный симптом, так как он появляется не сразу. А значит болезнь уже прогрессирует. Самостоятельно выяснить причину и устранить её невозможно; патология станет хронической, вылечить её будет сложнее.
Шишка с гноем на десне на фоне кровоточивости
Появление на десне новообразования способно напугать любого. Наличие округлой припухлости на фоне кровоточивости дёсен говорит об одном из заболеваний:
- периодонтит — разрушение мягких тканей вокруг зуба с образованием характерной шишки;
- пародонтит — наличие капсулы с гноем на десне из-за разрушения корня зуба;
- внутридесневый свищ — шишка с гноем внутри, содержимое которой при прорыве выходит наружу, значительно облегчая самочувствие больного;
- периостит (флюс) — красное шаровидное образование на десне, появление которого сопровождается опуханием щёк и увеличением ближайших лимфоузлов;
- эпулис — новообразование, не содержащее гноя, возникающее из-за механического повреждения мягких тканей ротовой полости;
- гингивит — безболезненная шишка на десне.
Большинство этих состояний требует срочного медицинского вмешательства. Попадание гноя в кровоток или во внутренние ткани зуба приводит не только к тяжёлым болям, но и несёт смертельную опасность. При появлении шишки на десне стоит немедленно отправиться на приём к стоматологу-хирургу. Он определит причину её образования и подберёт лечение.
Действительно ли, если дёсны кровоточат — это ВИЧ?
Это миф. Да, 90% ВИЧ-инфицированных имеют проблемы с кровоточивостью дёсен. Но сам по себе симптом не является причиной для подозрения у пациента этой инфекции. Хотя сдать анализ на ВИЧ перед хирургическим лечением у стоматолога всё равно придётся, чтобы правильно выбрать тактику терапии.
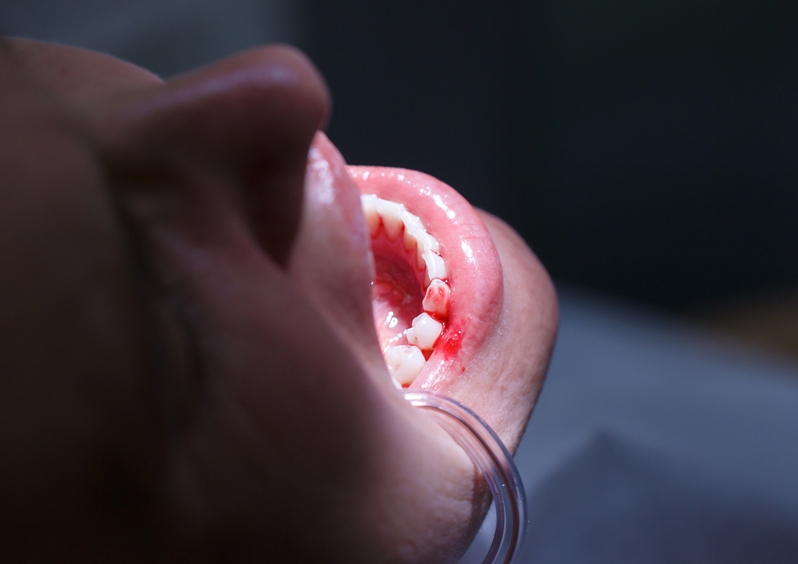
Кровоточивость дёсен у беременных
Во время вынашивания ребёнка организм женщины перестраивается: начинают вырабатываться специальные гормоны, изменяется тело. Это касается и полости рта. У каждой второй беременной обнаруживается гипертрофический гингивит. Он проявляется увеличением десневых сосочков и появлением кровоточивости.
Причиной такого состояния у беременной может стать и скопление бактерий из-за увеличения глубины десневых карманов. В них скапливаются бактерии, возникает воспаление. Избежать развития кровоточивости десен помогает грамотная чистка. Лучше использовать для этого ирригатор и ополаскиватели для полости рта.
Кровоточивость дёсен у детей
Меньше всего чистить зубы нравится маленьким детям. Если родители не контролируют качество гигиены ротовой полости, возникает гингивит. При этом основным симптомом заболевания становится кровоточивость десен.
Физиологической причиной такого состояния у детей становится процесс прорезывания зубов. При этом целостность десны нарушается, она может кровоточить.
Проблемы с дёснами провоцирует и неправильный прикус. В этом случае мягкие ткани травмируются зубами, которые неправильно расположены относительно друг друга.
Ношение ортодонтических конструкций способно нарушить целостность десны. Это особенно часто происходит при ношении брекет-систем с неровными краями. Для предотвращения травм замки нужно обрабатывать специальным воском. Но дети часто забывают это делать, в итоге брекеты повреждают мягкие ткани, вызывая кровотечение.
Некоторые родители считают, что лечить молочные зубы детям не нужно, ведь они всё равно сменятся на коренные. Это мнение ошибочно, ведь кариес вызывают бактерии, а постоянное присутствие их во рту приводит к периодонтиту. Для заболевания характерны не только кровоточивость дёсен, но и появление шишек с гноем. Такое состояние требует немедленного медицинского вмешательства, иначе возникают грозные осложнения.
Какой врач поможет
С кровоточивостью дёсен стоит обратиться к стоматологу. При отсутствии осложнений специализация врача роли не играет.
SOS-средства против кровоточивости дёсен
Иногда попасть к врачу никак не получается и нужно продержаться до приёма 1-2 дня. В этом случае поможет несколько SOS-средств.
- Полоскания: хлоргексидин, отвар коры дуба, ополаскиватели LACALUT Aktiv с лактатом алюминия и фторидом натрия, PRESIDENT Antibacterial с растительными экстрактами — снимают воспаление, предотвращают кровоточивость.
- Гели: Холисал, Пародонтоцид — уменьшают боль, убирают признаки воспаления.
- Пасты: Лесной бальзам — содержит кору дуба, останавливает кровотечение, укрепляет дёсны.
Все средства нужно использовать комплексно. Сначала проводят чистку зубов, затем полоскания (1 минуту). После этого раствор сплёвывают и просушивают дёсны марлей: так лучше фиксируется гель. Затем используют мази, нанося пальцем на всю воспалённую поверхность. Если во время обработки выделилась слюна, глотать её нельзя, нужно сплёвывать.
После процедуры стоит воздержаться от питья на 30 минут, от еды на 2 часа. Обработка проводится дважды в день: после завтрака и на ночь.
Самое эффективное средство от заболеваний, вызывающих кровоточивость дёсен - антибиотики. Они помогают быстро снять воспаление и улучшить самочувствие. Но отпускаются они по рецепту, а принимаются только по назначению врача. Поэтому самостоятельно купить и назначить себе антибиотики не получится. Лучше сразу записаться на приём к специалисту, чтобы не тратить время и деньги на то, что не решит проблему, а лишь отсрочит неизбежное.
Ошибки в лечении
Пытаясь самостоятельно избавиться от кровоточивости дёсен, пациенты совершают ряд ошибок. Никогда не стоит:
- начинать приём антибиотиков без назначения — они могут и не понадобиться, а удар по организму будет нанесён;
- переставать чистить зубы — это приведёт лишь к ухудшению состояния;
- слишком увлекаться гигиеной ротовой полости — это не спасёт от осложнений и не вылечит, а лишь усугубит ситуацию из-за систематического травмирования мягких тканей;
- бояться идти к стоматологу — современные методики лечения безболезненны и не доставляют дискомфорта, в отличие от гнойных осложнений.
Отсутствие своевременного и грамотного лечения кровоточивости дёсен приводит к распространению воспаления на костные образования. В результате происходит расшатывание и выпадение зубов, вместо которых придётся вставлять имплантаты. Это значительно дороже, чем вовремя обратиться к специалисту и решить проблему с дёснами.
Читайте также:



