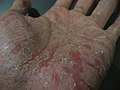
После лечения чесотки может быть дисгидроз
Дисгидроз – это специфическая дерматологическая патология, при которой наблюдается образование внутриэпидермальных пузырьков с преимущественным поражением кожи кистей и стоп.
Данная разновидность экземы носит распространенный характер и встречается в 20-25% случаев экземы ладоней.
Эта патология специфична для людей с повышенным потоотделением,что также является и усугубляющим течение заболевания фактором. Чаще всего встречается в молодом возрасте от 12 до 40 лет. Мужчины и женщины болеют одинаково часто. Однако пик заболевания у женщин, в основном, наблюдают после двадцати лет, у мужчин — после сорока.
Течение заболевания острое или хроническое с обострениями.
Дисгидроз, как самостоятельное заболевание было описано еще в конце 19 века, однако этиология и патогенез его однозначно так и не установлены. Данные большинства современных исследований, свидетельствуют о том, что симптомы дисгидроза являются экзематозными пузырьками, а не следствием закупорки и повреждения протоков потовых желез, как считалось ранее. А сам дисгидроз многие ученые единогласно считают вариантом аллергической реакции, осложняющей микозы стоп, экземы, пиодермии, пищевые/медикаментозные токсикодермии.
Дисгидротическая экзема относится к хроническим рецидивирующим дерматозам с полиэтилогичной природой возникновения.
Таким образом, выделяют следующие причины, вызывающие развитие заболевания:
- психоэмоциональное перенапряжение.
- нарушение иннервации потовых желез.
- нервно-эндокринные заболевания.
- контакт с химическими реагентами.
- хронические бактериально – вирусные инфекции.
- нарушения в иммунном статусе.
- аллергические реакции.
По статистическим данным в 80% случаев дисгидротическая экзема поражает боковые поверхности пальцев кистей рук больных, у 10% в процесс вовлекаются и подошвы, у 10% – только подошвы.
Умеренный или сильный зуд в типичных местах локализации, а так же повышение температуры кожи и чувство покалывания являются предшественниками вспышке заболевания или его рецидиву. Эритема в таких случаях возникает редко.
Элементы сыпи отличаются в зависимости от фазы заболевания. Так, в острый период отмечают мономорфные, глубоко расположенные везикулы диаметром 1-5 мм, наполненные прозрачной жидкостью и напоминающие крупу. Высыпания появляются внезапно на симметричных участках ладоней, боковых поверхностях пальцев или на подошвах. В более поздних стадиях везикулы сливаются, вскрываются с образованием болезненных трещин, эрозий. После этого могут последовать хронические экзематозные изменения с эритемой, шелушением, лихенификацией.
Присоединение инфекции сопровождается образованием пустул, флегмон, лимфангиитом, увеличением лимфатических узлов. Заболевание протекает волнообразно с неопределенным количеством рецидивов. Ремиссия наступает самостоятельно через 2—3 нед. Дисгидротическая экзема почти всегда носит хронический характер, обострения наступают с интервалами в несколько недель или месяцев. Нередки инфекционные осложнения. Тяжелое течение с частыми обострениями и нарушением трудоспособности бывает крайне редко. По неопределенным причинам рецидивирующие высыпания со временем проходят.
В практике врача дерматолога-косметолога дисгидротическую экзему необходимо дифференцировать с:
- острым аллергическим контактным дерматитом.
- дисгидротической формой дерматофитии стоп.
- ладонно-подошвенным пустулезным псориазом.
- чесоткой.
Лечение дисгидроза
В виду хронического и часто торпидного течения заболевания больные дисгидротической экземой должны находится на диспансерном учете у врача дерматолога.
Системное лечение подразумевает назначение десенсибилизирующей терапии, седативных препаратов, транквилизаторов. В случае подтверждения инфекционной природы – противогрибковые, антибактериальные средства.
В лечении острых состояний широкое распространение получили кортикостероидные препараты для наружного применения, средней и высокой активности. Однако очень важно, чтобы лекарственная форма, кратность и длительность лечения препаратами этой группы определялась опытным врачом дерматологом. Длительное, некомпетентное применение кортикостероидных кремов или мазей может привести к серьезным осложнениям со стороны кожи.
В хронических стадиях следует отдавать предпочтение эмолентам. Это вещества водо- и жирорастворимые, обладающие способностью смягчать кожу. Имеют усиленное противозудное действие, восстанавливают структуру кожи и укрепляют ее естественные защитные механизмы, ограничивают рост и распространение бактерий, оптимально увлажняют и питают сухую атопическую кожу. Эмоленты имеют легкую текстуру, легко наносятся и мгновенно впитываются. Помогают восстановить механизмы, предупреждающие раздражение и зуд кожи.
Также эффективны физиотерапевтические процедуры:
- ультрафонофорез лекарственных препаратов.
- эндоназальный электрофорез.
- диадинамические токи.
- лазеротерапия.
- озонотерапия.
Большое значение для профилактики и лечения дисгидротической экземы имеют диета и гигиена кожи.
Больным рекомендуют молочно-растительную диету с ограничением цитрусовых, легкоусваиваемых углеводов, экстрактивных веществ, алкогольных напитков, солёных и острых продуктов, консервов и маринадов, поваренной соли.
(Автор статьи Чеверда О. — врач дерматокосметолог, Центр дерматологии и косметологии професора Святенко)
Связанные словари









Чесотка
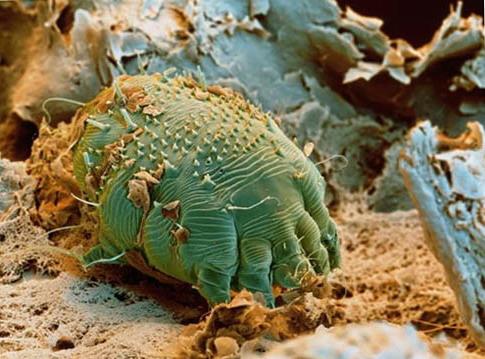 |
Чесоточный клещ (чесоточный зудень)
Чесотка (scabies) — заразное заболевание кожи, вызываемое чесоточным клещом, паразитирующим в коже человека. Заражение происходит путем передачи половозрелых самок клещей при тесном контакте с больными или предметами их одежды, что обычно связано с неблагоприятными бытовыми условиями. Попадая на кожу, самка клеща зарывается в роговой слой, где прокладывает так называемые чесоточные ходы.
Проявления чесотки локализуются, как правило, на кистях, боковых поверхностях туловища, ягодицах, нижней половине живота (рис. 6 и 8), внутренней поверхности бедер, половом члене у мужчин, вокруг сосков молочных желез у женщин. У маленьких детей могут быть поражены ладони, подошвы, лицо, шея, спина, волосистая часть головы. Чесоточные ходы имеют вид серовато-белых извилистых линий, длиной в несколько миллиметров, особенно заметных после смазывания кожи йодом. Самка клеща располагается в слепом конце хода в зоне маленького пузырька, откуда, вскрыв покрышку пузырька, ее можно извлечь с помощью бритвы или ножниц. Помимо ходов, при чесотке наблюдаются папудо-везикулезные высыпания, корочки, расчесы; поражение кожи сопровождается интенсивным зудом, усиливающимся ночью. У ослабленных больных чесотка может осложниться фолликулитами, фурункулезом, импетиго и эктимой, маскирующими первоначальную картину чесотки; могут также развиться осложнения в виде дерматита или экземы. Локализация импетигинозных и экзематозных явлений с наличием корок в области локтей (симптом Арди) облегчает диагностику осложненной чесотки.
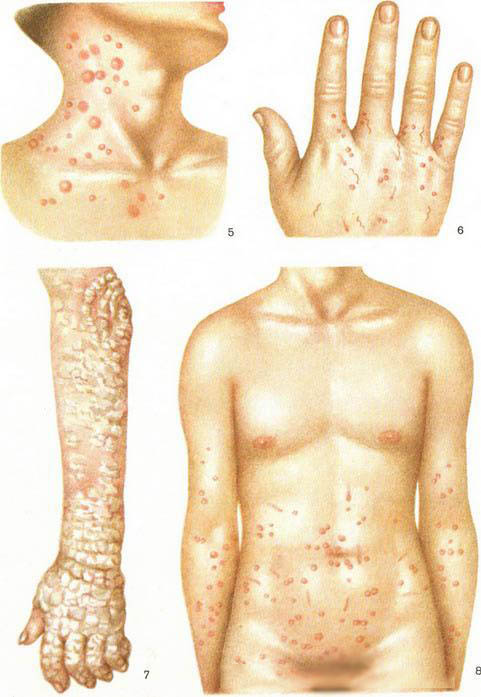
Чесотка. Рис. 5. Зерновая чесотка. Рис. 6 и 8. Обыкновенная чесотка. Рис. 7. Норвежская чесотка.
Возможно заражение человека чесоточным клещом от животных и птиц (лошадей, крыс, голубей). Эти виды клещей не зарываются в роговой слой и не образуют ходов, а лишь наносят укусы, вызывающие зуд и образование волдырей. Клещи обнаруживаются в нательном и постельном белье.
Зерновая чесотка вызывается пузатым клещом, паразитирующим на злаках, встречается редко. Заражение происходит при соприкосновении с зерном и соломой, зараженными клещом. На коже возникают крупные волдыри, часто с пузырьками на поверхности, быстро превращающиеся в пустулы, беспокоит сильный зуд (рис. 5). В отличие от обычной чесотки, чесоточных ходов нет.
Диагноз ставят на основании клинической картины и обнаружения клещей. Прогноз: при активном лечении и соблюдении больным личной гигиены заболевание ликвидируется в течение нескольких дней.
Лечение: втирание 33% серной мази или мази Вилькинсона в течение 5—7 дней, серное мыло по К. А. Дьякову, жидкость Флеминкса и др. К ускоренным методам лечения неосложненной чесотки относят метод М. П. Демьяновича: больной в течение 10 мин. втирает 60% раствор гипосульфита, процедуру повторяет еще 2 раза, после чего трижды втирает 6% раствор соляной кислоты; спустя 1 час после втираний больной надевает чистое белье и через три дня моется. При необходимости процедуру повторяют через 3—5 дней.
При осложненной чесотке необходимо предварительно удалить корки повторным применением дезинфицирующих или мыльно-содовых ванн или смазыванием кожи борной, салициловой или нафталановой мазью; затем уже проводят противочесоточное лечение, вначале менее раздражающими концентрациями, снизив в мази содержание серы до 10—15%, гипосульфита до 30%, соляной кислоты до 3%. В тяжелых случаях пиококковых осложнений показано применение антибиотиков в форме общего и местного лечения, после чего возможно раньше приступают к противочесоточному лечению.
При лечении маленьких детей, особенно грудного возраста, рекомендуется применение 10% серной мази, 20—30% бальзама Шостаковского, перуанского бальзама или повторное втирание 30% раствора гипосульфита и 3% соляной кислоты. В последние годы для лечения чесотки применяют 20% водную суспензию бензил-бензоата (для детей до 3 лет — 10% суспензию), которую втирают в очаги поражения в течение 10 мин. дважды, с перерывом 10 мин. Лечение должно повторяться в течение двух дней, через 3 дня мытье в бане. На руки больному выдают еще 20—30 мл препарата для обработки рук после каждого мытья их. Остаточные явления на коже могут сохраняться в течение 3—7 дней. Больные должны являться на повторные осмотры в течение 3—7 дней после окончания лечения.
Обязательна дезинфекция (см.) одежды, постельного и нательного белья.
Профилактика — частое мытье и личная опрятность; возможно раннее выявление больных чесоткой, тщательные осмотры контактных лиц. При выявлении чесотки в детском учреждении необходим немедленный осмотр всех детей и обслуживающего персонала с изоляцией больных до полного излечения. В целях профилактики зерновой чесотки не допускать перегревания зерна и соломы, не хранить зерно в чердачных помещениях жилого дома.
Чесотка (scabies) — заразное заболевание кожи, сопровождающееся сильным зудом, особенно ночью. Возбудитель — чесоточный клещ (Sarcoptes scabiei, Acarus siro), паразитирующий в коже человека. Заражение происходит путем передачи половозрелых самок клещей в условиях тесного контакта с больными или через принадлежащие им предметы, одежду и через постельное белье. Эпидемическое распространение чесотки находится в прямой связи с тяжелыми бытовыми условиями, возникающими в период войн, при массовой миграции населения и плохой организации лечебно-профилактической помощи.
Клиническая картина. На коже появляются разнообразные зудящие первичные, неосложненные, и вторичные, осложненные пиогенной инфекцией или экземой, чесоточные поражения кожи. Они, как правило, расположены на характерных для чесотки местах (цвети, табл., рис. 6 и 8): в области межпальцевых складок и сгибах кистей рук, на туловище, внизу живота, на ягодицах, на внутренних поверхностях бедер, на половом члене, на сосках у женщин. В неосложненных случаях легко обнаружить чесоточные ходы в виде серовато-беловатых извилистых S-образных линий длиной в несколько миллиметров, особенно заметных после смазывания йодом или краской. Самка клеща располагается в слепом конце хода, в зоне маленького пузырька, откуда ее нетрудно извлечь, удалив покрышку пузырька при помощи бритвы или кривых ножниц. Помимо ходов при неосложненной чесоткой, наблюдаются на типичных местах папуло-везикулезная сыпь, точечные и линейные расчесы. Зуд при чесотке резко усиливается ночью и лишь в редких случаях не беспокоит больных (scabies apruriginosa). Чесоточные ходы и расчесы часто служат входными воротами для вторичной пиококковой инфекции, у больных нередко появляются пустулы, фолликулиты, а в тяжелых случаях разлитая импетигинизация, фурункулы, лимфангиты и лимфадениты, маскирующие первоначальную картину чесотки. У лиц с повышенной раздражимостью кожи могут развиваться осложнения в виде дерматита или экземы, что особенно часто наблюдается у повторно и неполноценно лечившихся больных. Локализация импетигинозных и экзематозных явлений с наличием корок в области наружных локтевых сгибов носит название симптома Арди, облегчающего диагностику осложненной запущенной чесотки. У детей до трех лет чесоточные ходы обнаруживают не только в межпальцевых складках и сгибах кистей, но и на ладонях и подошвах, а также на сосках и в области пупка. Чесотка у детей носит более выраженный экссудативный и уртикарный характер, напоминая сыпи при строфулюсе. Поражения у них более обширные, распространяющиеся на лицо, волосистую часть головы, спину; нередко наблюдается обширная импетигинизация и кровянистые корки, требующие умелого общего и местного лечения во избежание септических осложнений.
Диагноз при неосложненной чесотке ставят на основании кожного зуда, усиливающегося в ночное время, характерной для чесотки локализации сыпи и, главное, наличия чесоточных ходов, откуда можно извлечь чесоточного клеща. С этой целью рекомендуется срезать бритвой или кривыми ножницами роговой слой в пределах слепого конца чесоточного хода или сделать поверхностный соскоб с нескольких ходов для микроскопического исследования после обработки в капле 30% едкой щелочи. При осложнении чесотки пиодермией или экземой следует также учитывать типичную локализацию высыпаний и характерный зуд. Обильные высыпания пузырьков на кистях при чесотке следует отличать от саго-образных пузырьков при дисгидрозе или дисгидрозиформном эпидермофитиде, расположенных не только на боковых сторонах межпальцевых складок, но и на ладонях и стопах. Кроме того, в отличие от чесотки, эти заболевания протекают хронически с рецидивами в летнее время. У детей до трех лет чесотку дифференцируют от строфулюса, при котором сыпь расположена главным образом на туловище и нижних конечностях и обычно отсутствует в межпальцевых складках, на ладонях и подошвах. Хроническая папулезная крапивница и почесуха отличаются относительной мономорфностью и отсутствием других признаков чесотки. Правильной диагностике способствуют профилактические осмотры всех членов семьи заболевших и других лиц, с которыми контактировал больной.
Лечение. Энергичное втирание обычной серной мази или мази Вилькинсона в течение 5—6 дней. С успехом применяют также серное мыло по К. А. Дьякову (серы 250,0, мыла хозяйственного 200,0, муки 50,0, воды 500,0), 30% серно-нафталановую мазь М. Б. Ябленика, жидкость Флеммингса, 20% бензилбензоат, гексахлорциклогексан и другие препараты. Среди ускоренных методов лечения неосложненной чесотки весьма популярен способ Демьяновича: больной в течение 10—15 мин. втирает в пораженную кожу 60% раствор гипосульфита; эту процедуру он повторяет еще два раза, после чего трижды втирает 6% раствор чистой соляной кислоты. Спустя 1 час после втираний больной надевает чистое белье и только через три дня смывает в бане или ванне остатки медикаментов с кожи. При неудаче эту процедуру повторяют через 3—5 дней. При осложненных формах чесотки необходимо предварительно удалить корки путем повторного применения дезинфицирующих или мыльно-содовых ванн или смазывания кожи борной, салициловой или нафталановой мазью, после чего проводить противочесоточное лечение более щадящими средствами, снизив в мази содержание серы до 10—15%, гипосульфита до 30%, соляной кислоты до 3%. В тяжелых случаях пиококковых осложнений первоначально показаны антибиотики в виде общего и местного лечения, затем как можно раньше приступают к противочесоточной терапии.
При лечении детей, особенно грудного возраста, применяют 20—30% бальзам Шостаковского, перуанский бальзам или повторное втирание 30% раствора гипосульфита и 3% соляной кислоты.
Во избежание рецидивов обязательно делают дезинсекцию одежды, постельного и нательного белья.
Профилактика чесотки сводится к возможно раннему выявлению больных, их лечению и проведению тщательных осмотров контактирующих с ними лиц.
Возможны поражения человека чесоточными клещами, паразитирующими на животных и птицах. При определенных условиях могут возникнуть в семьях и коллективах заболевания кожи, вызываемые чесоточными клещами от лошадей (Sarcoptes equi), от кошек (Sarcoptes minor), крыс, мышей (Bdellonissus bacoti), кур, голубей, ласточек (Dermanissus gallinae, hirundinis), а также от клещей из рода гамазовых и из рода аргазид (Argas persicus, Argas reglexus).
В отличие от чесотки, вызванной человеческим зуднем, перечисленные клещи-эктопаразиты (epizoa) не проникают в кожу, а лишь наносят укусы, вызывающие зуд и развитие папул, волдырей и расчесов. Их обнаруживают иногда в большом количестве в нательном и постельном белье, на подушках и в щелях помещений.
Лечение: дезинфицирующие и противозудные средства — 2% салициловый или борный спирт, серные взвеси, гипосульфитотерапия по Демьяновичу, бензилбензоат и др. Одновременно производят дезинсекцию нательного и постельного белья и обработку помещений при помощи инсектицидов (ДДТ, гексахлоран, сернистый газ, флицид и др.). При поражениях крысиной чесоткой необходима дератизация, при обнаружении чесотки от лошадей, кошек и других животных — выявление больных особей и их лечение.
| Дисгидроз | |
|---|---|
| Синонимы | Острая везикулобуллезная рука экзема, дерматит Dyshidrotic, дисгидроз, Dyshidrotic экзема, дисгидроз, podopompholyx |
 | |
| Характерные везикулы Дисгидроза на палец | |
| Произношение | |
| Специальность | Дерматология |
| симптомы | Зуд волдыри на ладонях рук и днищ ног |
| осложнения | утолщение кожи |
| Обычная наступление | Часто рецидивирующий |
| продолжительность | Лечение в течение 3 недель |
| причины | неизвестный |
| диагностический метод | На основании симптомов |
| Дифференциальная диагностика | Пустулезный псориаз , чесотка |
| лечение | Избежание триггеры, защитный крем , стероидный крем , антигистаминные препараты |
| частота |
1 в 2000 (Швеция) |
Дисгидроз , является одним из видов дерматита , который характеризуется зудом волдыри на ладонях рук и днищ ног. Пузыри , как правило , один на два миллиметра в размере и заживают в течение трех недель. Тем не менее, они часто повторялись. Покраснение обычно не присутствует. Повторные атаки могут привести к трещинам и утолщение кожи .
Причина неизвестна. Триггеры могут включать в себя аллергены, физическое или психическое напряжение , частое мытье рук, или металлы. Диагноз , как правило , основывается на том, что он выглядит и симптомы. Тестирование аллергии и культуры может быть сделано , чтобы исключить другие проблемы. Другие условия , которые производят подобные симптомы включают пустулезный псориаз и чесотку .
Избежание триггера могут быть использованы в качестве мая защитного крема . Лечение , как правило , с стероидным кремом . Высокопрочные стероидные кремы могут потребоваться в течение первой недели или двух. Антигистаминные могут быть использованы , чтобы помочь с зудом. Если это не является эффективным стероидные таблетки, такролимус или псорален плюс ультрафиолетовое (ПУВА) можно попробовать.
содержание
Признаки и симптомы
Дисгидроз был описан как имеющий следующие характеристики:
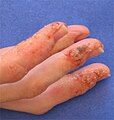
Расширенный этап Дисгидроз на пальцах
Расширенный этап ладонной Дисгидроз на ладони показывая трещины и шелушение кожи

Расширенный этап Дисгидроз на ноге.

Обод масштаба на ладонной поверхности пальца от разрешающей дисгидротической вспышки
причины
Точные причины Дисгидроз неизвестны. В 2013 году , рандомизированное, двойное слепое, плацебо-контролируемое исследование перекрестное в университете Медицинского центра Гронингена сообщил , что dyshydrosis вспышки на руках значительно возросла среди тех , аллергия на дом пылевых клещей , после вдыхания пыли дома клещ аллергена.
Аллергены Пищевые продукты могут быть вовлечены в некоторых случаях. Случаи исследования указывают на широкий спектр продуктов , в том числе тунец , помидоры , ананасы , шоколад , кофе и специй среди других. Ряд исследований замешан бальзам Перу .
диагностика
Дисгидроз диагностируется клинически, собирая историю болезни пациента и провести тщательные наблюдения (см признаки и симптомы раздел). Степень тяжесть симптомов также может быть оценена с помощью Dyshidrotic области экземы и индекс тяжести (DASI). DASI был разработан для проведения клинических испытаний и обычно не используется на практике.
лечение
Есть много способов лечения, доступного для Дисгидроза. Тем не менее, некоторые из них были разработаны или протестированы специально на состоянии.
эпидемиология
Около 1 в 2000 человек страдают в Швеции . Мужчины и женщины по всей видимости, будут затронуты в равной степени.
Синонимы
Чесотка – это заразное паразитарное заболевание кожи, обусловленное внедрением облигатного эктопаразита – чесоточного зудня (Sarcoptes scabiei).
Заболевание передается только от человека к человеку. Чесоточный клещ имеет черепаховидную форму, головку, грудь и брюшко слиты в единое целое. Самки крупнее самцов, они вызывают заболевание. Самцы после осуществления генеративной функции погибают. Самки внедряются в роговой слой кожи и за свою жизнь (45-60 дней) откладывают до 50 яиц. Через 4 недели образуются половозрелые клещи. Вне кожи клещ малоустойчив, погибает в течение 3-4 дней, а яйца сохраняются несколько дольше – до 7-10 дней. За последние 5 лет заболеваемость чесоткой в России увеличилась. Этому способствует ряд причин:
Снижение в межэпидемиологический период уровня иммунитета у переболевших.
Отсутствие добавок гексахлрфена в разных сортах мыла.
Скопление большого числа людей в местах отдыха.
Недостатки в работе медицинской службы (ошибки в диагностике, некачественное лечение и др.).
Снижение уровня жизни населения.
Клиническая разновидность чесотки.
Чесотка без ходов – типичные элементы есть, ходов нет.
Норвежская чесотка (самая редкая форма, чаще наблюдается при иммунодефицитах) - злокачественная.
Различают прямой и непрямой пути заражения. При прямом возбудитель переходит от больного человека к здоровому в момент телесного соприкосновения (в постели, в т.ч. половой контакт, реже при уходе за больными, массаже, при рукопожатии). Непрямой путь – передача возбудителя через предметы обихода, прежде всего личного пользования (постель, нательного белья, перчатки).
Основные клинические симптомы.
Зуд, усиливающийся в вечернее и ночное время, вызываемый клещами и их экскрементами.
Полиморфизм высыпаний – одновременное наличие разных морфологических элементов (истинный – несколько первичных морфологических элементов; ложный – одновременное наличие первичных и вторичных морфологических элементов). Папулы, везикулярная сыпь.
Характерная локализация клинических проявлений. У детей до 1 года локализация может быть на любом участке тела и на волосистой части головы.
Типичные симптомы чесотки.
Симптом Арди – возникновение типичных ходов на разгибательной поверхности локтевых суставов, гнойные кровянистые корочки.
Симптом Горчакова – гнойные корки в области локтевых суставов.
Симптом Михаэлиса – наличие высыпаний в виде ромба в области крестца и копчика.
Симптом Сезари – возвышение кожи в области чесоточного хода (симптом гантели) – инфильтрация чесоточных ходов.
Скабиотическая лимфоплазия (постскабиозная) – плотное образование (папула плоские) вследствие длительного зуда – может быть не в типичных местах.
аллергический дерматит (сенсибилизация к продуктам жизнедеятельности клещей) проявляющийся разлитой гиперемией;
инфекционная экзема (выраженное серозное воспаление, везикуляция, мокнутье);
поражение ногтевых пластинок (у грудных детей).
Псевдосаркоптоз – заболевание, возникающее у человека при заражении чесоточным клещом от животных (собак, свиней, лошадей, кошек, оленей, овец, коз, кроликов).
Короткий инкубационный период (несколько часов).
Отсутствие чесоточных ходов.
Сильный зуд вследствие укусов кожи.
Уртикарные и пруригинознгые папулы, папуловезикулы преимущественно на открытых участках кожных покровов.
Не передается от человека к человеку.
При устранении источника наступает самоизлечение.
Общие принципы лечения больных чесоткой.
Диагностика основывается на жалобах (зуд) и клинической картине заболевания. Дифференциальный диагноз проводится с дисгидрозом, кожным зудом, почесухой.
Лечение всех больных в очаге должно проводиться одновременно.
Втирание препаратов осуществляется только руками, по ходу роста волосяных фолликулов.
Лечение целесообразно проводить в вечернее время.
Лечение осложнений проводится одновременно с лечением чесотки.
Мытье в душе до и после курсового применения противоскабиотического средства.
Тотальное нанесение противоскабиотического средства (кроме лица и волосистой части головы).
Смена и дезинфекция нательного и постельного белья до и после курса лечения, удаление мочалки.
Изоляция заболевшего (отдельная постель, полотенце, мыло).
Выявление источника заражения, осмотр и превентивное лечение всех контактных лиц (обязательное лечение полового партнера).
Диспансерное наблюдение после курса терапии.
20% (10% для детей) эмульсия (мазь) бензил-бензоата;
33% (20% для женщин и 10% для детей) серозная мазь.
60% (40% для детей) раствор тиосульфата натрия в комбинации с 6% (4%) раствором HCI (метод Демьяновича). В результате взаимодействия на коже образуется сернистый ангидрит, обладающий акарицидным действием.
Диспансерное наблюдение за больными лицами, имеющими с ними контакт (в том числе половой).
Ежедневные осмотры кожных покровов у детей в ДДУ.
Профилактические осмотры в детских коллективах.
Профилактические осмотры персонала в ДДУ, парикмахерских.
Текущая дезинфекция в кабинетах ЛПУ.
Контроль за санитарным состоянием бань, парикмахерских, прачечных, душевых.
Волдыри могут иметь разный размер. Пузырьковые высыпания имеют бледно-розовый либо белый цвет. Место поражения может болеть, чесаться или вообще не ощущаться.
Причины недуга
Волдыри на руках – признаки дисгидротической экземы, которая появляется после стресса. При сильных нервных нагрузках изменяются функции клеток, происходит сбой в процессе восстановления. Поэтому возникают полости, похожие на пузырьковые высыпания. Не только стресс может стать причиной заболевания: аллергические реакции кожного покрова на раздражитель (аллерген) либо химический ожог возникший при частом контакте с чистящими и моющими средствами. Частые причины возникновения волдырей на руках:
- Инфекционно-вирусные заболевания: ветрянка, корь, оспа, разновидности тифа – сопровождаются разными типами высыпаниями между пальцами, на запястьях, сгибах рук;
- Стрессовые ситуации, нервные расстройства;
- Паразиты. При заболевании чесоткой возникают высыпания белого цвета, которые сильно чешутся. Появляться сыпь сначала на руках, потому что заражение происходит в местах общего пользования, например, в транспорте;
- Заболевания внутренних органов. Водянистая сыпь появляется при неполноценной работе желудочного либо кишечного тракта, заболеваний печени (гепатит);
- Авитаминоз (дефицит витамина А);
- Аллергия. Чувствительная кожа особенно подвержена реакциям аллергического характера. Появляются водянистые волдыри на пальцах рук, вызывающие неприятные ощущения и зуд;
- Дисгидроз (потница) – чаще всего провоцирует мелкие водянистые пузырьковые высыпания. Это является следствием сбоя в работе желез системы потоотделения. Болезнь может быть самостоятельной патологией либо симптомом других заболеваний кожного покрова.
- Гормональный сбой, нарушение обмена веществ.
Волдыри могут быть первыми признаками заболеваний, если:
- водянистые высыпания со стороны ладоней, внутри располагается жидкость (прозрачная);
- волдыри чешутся, образуются язвы либо экземы;
- из вскрытых полостей выделяется гнойная жидкость;
- высыпания расположены параллельно нервным сплетениям – это связывает заболевание с нервными расстройствами.
Терапия волдырей на руках
Для грамотного лечения пузырьковых высыпаний на руках следует посетить доктора-дерматолога. В каждом индивидуальном случае рекомендуется сдать анализы.
Если сыпь на руках – сигнал заражения подкожным чесоточным клещом, тогда подбирается медицинские препараты, мази для ликвидации паразитов. При чесотке обязательно следует заняться дезинфекцией личных вещей зараженного человека.

Если обнаружена внутренняя проблема с органами, рекомендовано системное комплексное лечение.
Ветряная оспа носит инфекционный характер, волдыри смазываются раствором зеленки.
При выявлении аллергии следует обнаружить и исключить контакт с аллергеном. Работу с любыми чистящими и химическими веществами проводить в резиновых перчатках! Благоприятно воздействуют на места с сыпью компрессы и примочки с травяными настоями. Процедуру проводят два-три раза в день с помощью отваров трав ромашки, череды, душицы, зверобоя. Для ускорения заживления кожи принимают противоаллергические средства – супрастин, тавегил, цитрин.
Если появившиеся пузырьковые высыпания на руках связаны с нестабильным эмоциональным состоянием человека, требуется исключить стрессовые ситуации, употреблять успокоительные средства.
В весенний и осенний период при нехватке витаминов, рекомендуется принимать комплекс из витаминов и микроэлементов.

Необходимо диетическое питание для людей, у которых проявилась пузырьковая сыпь на руках. Процессу выздоровления поможет ограничение соленой, сладкой, острой пищи.
Народные средства
Избавиться от дискомфорта помогают народные рецепты. На кожу рук с волдырями действуют благоприятно и успокаивающе отвары из трав: череды, ромашки, зверобоя, душицы.
Трава заваривается согласно инструкции по применению. В теплую ванночку опускают руки и держат в отваре 5-8 мин. Данная процедура успокоит воспалённую кожу и уберет водянистые пузыри.

После контактов с водой (отварами трав) поврежденные участки кожи смазывают кремом либо базовым маслом. Не использовать эфирное масло, потому что оно может пожечь кожу.
Важно! При зуде чесать пораженный участок кожи запрещено! Кожа воспалена и дополнительные травмы способны ухудшить состояние. Лучше при возникновении зуда опустить руки в теплый ромашковый отвар. Чистотел также хорошо снимает зуд и помогает вылечиться.
Народная медицина советуют высыпания от ветрянки часто обрабатывать зеленкой. Бородавки прижигаются ацетилсалициловой кислотой, соком из свежего чистотела.
Стандартные лекарственные препараты (для быстрого заживления):
- мазь Кремген;
- мазь Лоринден С (финишная стадия заживления);
- бальзам Дардиа;
- крем Адвантан;
- крем Купрум-цинк.
Профилактика и уход
Чтобы предотвратить появление волдырей на руках, следует соблюдать профилактические меры:
- При работе с химическими веществами следует пользоваться резиновыми перчатками;
- Если причиной появления волдырей служит аллергическая реакция, например, на продукты либо лекарственные препараты, необходимо их исключить или заменить;
- Соблюдать правила личной гигиены и ухаживать за руками с помощью питающих и увлажняющих кремов. Витамин Е предотвращает признаки старения кожного покрова на руках. Целебные маски и ванночки придадут коже рук здоровый вид и предотвратят шелушение. Систематические процедуры помогут придать упругость коже рук.
Читайте также: