Можно ли пить супрастин при чесотке

Короткая черта заболевания

Чесотка у человека – это заразное паразитарное болезнь кожи. Оно понятно населению земли еще с древних времен, но длительное время докторы не могли выявить паразита и поэтому опровергали патогенную природу заболевания, а возникновение кожных изъянов связывали с чувственным состоянием пациентов. В наши деньки понятно, что чесотка у малышей и взрослых вызывается жизнедеятельностью клещей Sarcoptes scabiei. Они обширно всераспространены в быту, просто перебегают от человека к человеку и вызывают разные аллергические реакции. Невзирая на распространенность возбудителей, своевременная лабораторная диагностика чесотки затруднена из-за недостающего уровня подготовки персонала многих кожно-венерологических учреждений и отсутствия нужного оборудования.
Возбудитель чесотки
Обычно, чесотка у человека проявляется на ладонях, стопах, запястьях, локтях и половых органах (у парней). Локализация возбудителей конкретно на этих участках далековато не случайна и разъясняется 2-мя факторами: маленьким количеством волос и малой шириной эпидермиса. Не считая того, на стопах и ладонях сильно много потовых желез. Они выделяют пот, который заполняет проделанные клещами ходы и делает лучшие условия для развития потомства. Появляясь на свет, личинки очень стремительно преобразуются во взрослых особей, выбираются на поверхность кожного покрова и повторяют актуальный цикл развития. Заметим также, что, если у человека появилась чесотка, симптомы чесотки повсевременно прогрессируют, так как, расчесывая зудящие места, нездоровой содействует переносу инфекции на здоровые участки кожи.
Возникновение клещей чревато самыми различными отягощениями. Дело в том, что продукты их жизнедеятельности вначале несовместимы с организмом людей и вызывают аллергические реакции, содействуют появлению бессчетных очагов воспаления. В особенности очень чесотка допекает нездоровых в вечерние и ночные часы, когда паразиты более активны.
Пути инфецирования
Источником чесотки всегда является человек и бытовые предметы, с которыми он контактировал. Клещи просто перебегают на здоровых людей во время рукопожатия либо при прямых кожных контактах в публичном транспорте. Нередки и семейные вспышки заболевания, обусловленные тем, что обычно члены одной семьи употребляют общие полотенца и остальные предметы гигиены. Не считая того, фактически со 100% вероятностью чесотка заявит о для себя после половых контактов с нездоровым партнером.
Симптомы чесотки
Период возникновения симптомов чесотки колеблется от нескольких часов до 1,5-2 недель. К главным симптомам чесотки можно отнести:
- зуд – возникает приблизительно через месяц после инфецирования чесоткой, является реакцией организма на продукты жизнедеятельности клещей. Противные чувства усиливаются в вечернее и ночное время;
- возникновение чесоточных ходов – они имеют вид маленький беловатой полосы длиной до 1 см. В большинстве случаев каналы, проложенные клещами, размещаются на животике, ягодицах, стопах, в подмышечной области, на ладонях и в складках локтевого сгиба;
- развитие кожных изъянов – корочек, сухих трещинок, пузырьков.
Чесотка у малышей
У малышей чесотка протекает в еще более тяжеленной форме, ежели у взрослых. При диагнозе чесотка исцеление малыша часто предполагает удаление паразитов со всех участков кожного покрова, включая лицо и волосистую часть головы. Не считая того, воспалительные процессы затрагивают и ногти, которые покрываются трещинами, утолщаются, становятся очень рыхловатыми. К деятельности паразитов чесотки могут присоединиться другие инфекции, что существенно затрудняет процесс диагностики и исцеления.
Несколько слов о диагностике чесотки. Найти самку клеща можно только с помощью микроскопа. Для лабораторных исследовательских работ берутся эталоны кожного покрова, и делается соскоб пораженной области.
Исцеление чесотки

Курс исцеления чесотки назначается на основании результатов лабораторной диагностики. Для заслуги лучших результатов нужно соблюдение последующих критерий:
- при диагнозе чесотка исцеление проходят все члены выявленного очага (семьи, детского коллектива);
- во время исцеления чесотки пациенты не должны умываться и поменять белье для постели;
- одежка и другие предметы, с которыми контактировал нездоровой, подвергаются дезинфекции;
- средства от чесотки наносятся на все тело, а не только лишь на пораженные участки.
Современная медицина предлагает людям довольно большой выбор фармацевтических средств. Чесотка у человека вылечивается при помощи мазей, смесей и суспензий. Эффективны и традиционные средства при лечении чесотки, но о их мы поведаем чуток ниже. Что касается более всераспространенных препаратов, то к их числу относятся: бензилбензоат, спрегаль, серная мазь. Для предупреждения аллергических реакций и воспалений употребляются антигистаминные средства (супрастин, кларитин).
Чесотка – исцеление традиционными средствами
Помните о том, что перед применением всех народных рецептов следует проконсультироваться со спецами, которые скажут вам о аспектах тех либо других средств и вероятных последствиях их использования. Перечислим более действенные рецепты:
- смешайте 1 ст. ложку скипидара с 2 ст. ложками сливочного масла. Приобретенная смесь наносится на кожу перед сном;
- 1 ст. ложка чистотела смешивается с 4 ст. ложками вазелина. Средство создано для внешнего внедрения. Обрабатывается все тело, а не только лишь пораженные участки;
- березовый деготь наносится равномерным слоем на зудящие места, смывается через 3-4 часа теплой водой.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Центральный научно-исследовательский кожно-венерологический институт МЗ РФ, Москва
Ч есотка – это заразное паразитарное кожное заболевание, которое вызывается чесоточным зуднем Sarcoptes scabiei. Чесотка была известна 4 тысячи лет назад в странах Востока, Китае, а термин “scabies” пришел из древнего Рима.
Большую часть жизни чесоточный зудень проводит в толще кожи, и его морфологический облик обусловлен приспособленностью к внутрикожному паразитизму. Самки чесоточного зудня, которые определяют клиническую картину заболевания, прогрызают ходы в эпидермисе, питаются им, откладывают яйца, а самцы, оплодотворив самок на коже хозяина, погибают.
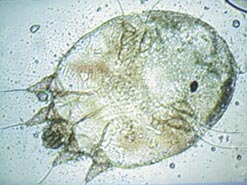
Самка клеща Sarcoptes scabiei имеет овальную черепахообразную форму, размеры 0,3–0,4 мм в длину и 0,25–0,38 мм в ширину, самец в 1,5 раза меньше самки. Ротовые органы клеща несколько выступают кпереди, по бокам находятся 2 пары ножек с присосками и 2 пары задних ножек с щетинками. Яйца зудня овальные, из яиц вылупливаются личинки размером 0,15–0,1 мм, имеющие не 4, как у взрослой особи, а 3 пары ножек, нимфы же морфологически похожи на взрослого клеща, но отличаются меньшими размерами. Оболочки яиц, из которых вылупились личинки, прозрачные, спавшиеся, с продольной трещиной по краю. Данная характеристика стадий превращения чесоточного клеща от личинки до взрослой особи важна для лабораторной диагностики чесотки.
Жизненный цикл чесоточного клеща делится на два периода: репродуктивный и метаморфический. Репродуктивный период протекает в материнском ходе, где самка откладывает яйца, а метаморфический, т.е. развитие от личинки до взрослого клеща – в везикулах, папулах, даже во внешне неизмененной коже. Чесоточный ход служит постоянным источником личинок, обсеменяющих больного. Самки прокладывают ходы на границе рогового и зернистого слоя эпидермиса. Итак, паразитарные элементы расположены в чесоточном ходе следующим образом: в переднем слепом конце хода находится самка, далее одно за другим последовательно отложенные яйца. Продуктивность чесоточного хода в среднем 1 личинка/сут.
Выживаемость извлеченного из чесоточного хода клеща составляет от 3 до 14 дней, губительным для них является уменьшение влажности до 35%, при этом клещи гибнут в течение суток, при температуре 60°С клещи погибают в течение часа, при кипячении – сразу.
За последние два десятилетия заболеваемость чесоткой увеличилась. Причин этому несколько: возросла миграция населения, повысилась восприимчивость к чесоточным клещам, возможно, из–за увеличения числа больных с иммунодефицитами. Не последнюю роль играют 15–30–летние ритмы солнечной активности. Максимум заболеваемости приходится на осенне–зимний период.
Источником заражения является больной чесоткой и его вещи. Чаще заражение происходит непосредственно от больного при тесном контакте (совместное пребывание в постели) или при уходе. Это прямой путь заражения от человека к человеку. Можно заразиться и через вещи (непрямой путь): постельное белье, спальники, полотенца, мочалки. Во влажной среде чесоточный клещ способен выживать до 5 суток.
Инкубационный период составляет в среднем 8 –12 дней, но может быть от нескольких часов до 6 недель, все зависит от количества внедрившихся клещей и от реактивности организма. Первым симптомом заболевания является зуд, который появляется при внедрении паразитов и беспокоит в основном в вечерние и ночные часы, так как на это время приходится наибольшая активность самки чесоточного клеща.
При развитии клинической картины чесотки основным симптомом заболевания служит чесоточный ход, который самка прокладывает на границе рогового и зернистого слоя эпидермиса. Типичный чесоточный ход имеет вид слегка возвышающейся над уровнем кожи линии беловатого или грязно–серого цвета длиной от 0,5 до 1 см. На переднем конце хода можно видеть самку клеща, просвечивающую через роговой слой в виде черной точки. Иногда чесоточные ходы могут быть представлены цепочкой мелких пузырьков, расположенных линейно. Такие чесоточные ходы наиболее часто располагаются на боковых поверхностях кистей, пальцев кистей, на ладонях, в области лучезапястных суставов, на локтях, лодыжках, тыле стоп и подошвах. При длительно существующем процессе выявляются старые сухие чесоточные ходы в виде сухих поверхностных трещин. У взрослых на коже подмышечных впадин, внутренней поверхности бедер, на животе, пояснице, в паховых и межъягодичной складках чесоточные ходы могут выглядеть в виде линейного шелушения на поверхности плотных узелков синюшно–багрового цвета. Если давность заболевания не превышает двух недель, то чесоточные ходы можно и не найти. С большим трудом они также обнаруживаются у чистоплотных людей – малосимптомная чесотка.
Помимо чесоточных ходов, для клинической картины чесотки характерно появление мелких пузырьков и узелков розового цвета, кровянистых корочек и расчесов в типичных местах локализации (кисти, лучезапястные и локтевые суставы, передняя и внутренняя поверхность бедер, ягодицы, поясница, низ живота, молочные железы у женщин, половые органы у мужчин).
Чесотка у детей
Чесотка у детей имеет свои особенности. Обычно поражаются все участки кожного покрова, вплоть до волосистой кожи головы и кожи лица, чего у взрослых никогда не наблюдается. В клинической картине отмечается полиморфизм высыпаний с преобладанием экссудативного компонента со склонностью к экзематизации и присоединению вторичной инфекции. В целом клиническая картина напоминает мокнущую экзему, неподдающуюся обычной терапии. Характерно, что у детей первых трех лет жизни редко поражаются межпальцевые промежутки и боковые поверхности пальцев кистей, а также кожа по переднему краю подмышечной складки. В некоторых случаях у детей грудного и раннего детского возраста в процесс могут вовлекаться ногтевые пластинки, пораженные чесоточным зуднем, которые утолщаются, разрыхляются, на их поверхности появляются трещины.
Диагноз чесотки у детей раннего возраста основывается на тщательном сборе анамнеза, осмотре лиц, находящихся в контакте с больным ребенком и выявлении чесоточного клеща при лабораторном исследовании.
Норвежская чесотка является редкой разновидностью чесотки. Впервые эта форма чесотки была описана Boeck и Danielsaen в 1848 г. в Норвегии у больных лепрой. Норвежская чесотка вызывается обыкновенным чесоточным клещом и встречается, как правило, у ослабленных и истощенных лиц, у больных с синдромом Дауна, больных туберкулезом и ВИЧ–инфицированных, онкологических больных и пациентов, длительно получающих гормональные и цитостатические препараты. Для норвежской чесотки характерен полиморфизм высыпаний (папулы, везикулы, пустулы, трещины), появляются грубые грязно–желтого цвета корки толщиной до 2–3 см, которые в виде панциря могут покрывать значительные по площади участки кожного покрова. В нижних слоях корок можно видеть извилистые углубления, соответствующие чесоточным ходам. При снятии корок обнажаются обширные мокнущие эрозии. Между слоями корок обнаруживается огромное количество клещей на всех стадиях развития (до 200 на 1 см2). В процесс вовлекаются ногтевые пластинки, которые утолщаются, разрыхляются, легко ломаются, на ладонях и подошвах развивается грубый гиперкератоз, волосы теряют блеск, становятся тусклыми, от больного исходит неприятный кислый запах, часто повышается температура тела. Больные норвежской чесоткой крайне контагиозны.
Узелковая чесотка (постскабиозная лимфоплазия кожи)
У части больных, получивших полноценное лечение, чаще на внутренней стороне бедер, на ягодицах, внизу живота и на половых органах у мужчин, на молочных железах у женщин появляются плотные зудящие лентикулярные папулы синюшно–багрового цвета. Т.В.Соколова (1987) доказала наличие чесоточных ходов в роговом слое лентикулярных папул путем соскобов с последующим микроскопированием содержимого в молочной кислоте. Во всех случаях обнаружены самки, яйца, личинки, опустевшие яйцевые оболочки и экскременты. Причем количество паразитарных элементов было вдвое выше, чем в чесоточных ходах типичной локализации (на запястьях, кистях и стопах). Предполагается, что длительное сохранение клещевого антигена в репродуктивных ходах приводит к возникновению зудящих папул в местах скопления лимфоидной ткани. В патогенезе развития скабиозной лимфоплазии лежит особенность кожи отвечать на внедрения клеща реактивной гиперплазией лимфоидной ткани. Через 2 –6 недель после специфического лечения чесоточного клеща в соскобах рогового слоя с поверхности таких папул не обнаруживали.
Псевдочесотка или клещевой дерматит возникает при попадании клещей от животных (собаки, свиньи, лошади, овцы, козы, кролики) на кожу человека. Инкубационный период составляет от нескольких часов до 2 суток. Самки клещей, внедряясь в эпидермис, ходов не образуют и не откладывают яйца, на месте внедрения возникают папулезные и уртикарные элементы. От человека к человеку заболевание не передается, высыпания регрессируют самостоятельно при устранении источника заражения.
При возникновении элементов скабиозной лимфоплазии необходимо дифференцировать их с лентикулярными папулами при вторичном сифилисе. Данные анамнеза и нахождение в соскобах рогового слоя чесоточного клеща позволяют поставить диагноз чесотки. В сомнительных случаях проводится серологическая диагностика с целью исключения сифилиса. Чесотку у детей следует отличать от детской почесухи и от крапивницы.
Длительно существующий процесс, нерациональное лечение могут привести к осложнению чесотки дерматитом, микробной экземой, пиодермией. Как правило, с увеличением давности заболевания возрастает вероятность осложнений, что нередко приводит к диагностическим ошибкам.
Диагноз чесотки основывается на клинических проявлениях, эпидемиологических данных и лабораторных исследованиях (обнаружение чесоточного клеща):
• метод извлечения клещей иглой
• метод тонких срезов
• метод послойного соскоба
• метод щелочного препарирования кожи
• экспресс–диагностика чесотки с применением 40% водного раствора молочной кислоты.
К антискабиозным препаратам в настоящее время предъявляются следующие требования: быстрота и надежность акарицидного действия, отсутствие раздражающего действия на кожу, простота в употреблении и доступность для массового применения. Всем этим требованиям отвечает аэрозольный скабицид Спрегаль. Препарат прост и удобен в применении, экономичен (одной упаковки достаточно для обработки 2–4 человек). Лечение начинают в вечерние часы, чтобы препарат действовал ночью, во время максимальной активности самки чесоточного клеща. Больной принимает душ и однократно наносит аэрозоль на всю поверхность кожного покрова сверху вниз на расстоянии 20–30 см. Особенно тщательно препарат наносят на кожу пальцев кистей, межпальцевых промежутков, стоп, подмышечных впадин, промежности. После обработки надевается чистое нательное белье, меняется также постельное белье. Одновременно таким же образом обрабатываются все члены семьи. Через 12 часов больной повторно принимает душ и опять меняет нательное и постельное белье. Обычно бывает достаточно однократного применения Спрегаля, однако, исходя из длительности эмбриогенеза, целесообразно эти процедуры повторить через 2 дня, т.е. на 4–й день курса с расчетом воздействия на вылупившиеся личинки. У детей грудничкового и раннего детского возраста при поражении лица Спрегаль наносят на салфетку, затем аккуратно, не допуская попадания препарата в глаза и рот, обрабатывают кожу.
Бензилбензоат – одно из эффективных и наиболее известных антискабиозных средств. Лечение бензилбензоатом, применяемым в виде 20% суспензии у взрослых и 10% суспензии у детей, рекомендуется проводить в течение 6 дней по следующей методике. 20% водно–мыльная суспензия препарата в количестве 100 г втирается однократно только в первый и четвертый дни курса. Обязательно купание больного перед каждым втиранием. Во второй и третий день втирание бензилбензоата не проводится. Эти дни могут быть использованы для лечения сопутствующих осложнений. Смена нательного и постельного белья проводится дважды: после первой обработки (в первый день) и через два дня после второго втирания, т.е. на шестой день лечения, когда больной должен повторно вымыться.
Следует упомянуть о лечении по методу Демьяновича, заключающегося в последовательном втирании 60% раствора гипосульфита натрия (раствор № 1) и 6% концентрированной соляной кислоты (раствор № 2). Также для лечении чесотки используются мази: Вилькинсона, 33% серная и мазь бензилбензоата. Однако они менее удобны в применении и по эффективности значительно уступают Спрегалю и 20% суспензии бензилбензоата.
При присоединении дерматита или микробной экземы проводится противовоспалительная и десенсибилизирующая терапия. Назначаются антигистаминные препараты (супрастин, фенкарол, лоратадин и др.), глюконат кальция в виде инъекций 10% раствора по 10,0 в/м в течение 10 дней. Наружно применяют кортикостероидные мази: элоком, адвантан, дипрогент и др. Для рассасывания очагов инфильтрации – пасты, содержащие 2–10% дегтя, нафталана, ихтиола, АСД–3.
При пиодермии, осложняющей течение чесотки, целесообразно назначение антибиотиков внутрь в случае распространенности процесса, а также проведение активной наружной терапии (мази банеоцин, линкомициновой, эритромициновой). Если гнойничковые высыпания ограничены, то проводится одновременное лечение чесотки и ее осложнений. При обилии гнойничков, корок, эрозий интенсивные антискабиозные мероприятия проводить нельзя из–за возможной диссеминации пиогенной инфекции. Вначале купируют проявления пиодермии, а затем проводят антискабиозную терапию.
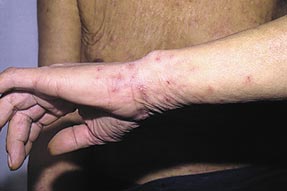
Высыпания при чесотке в области запястий.

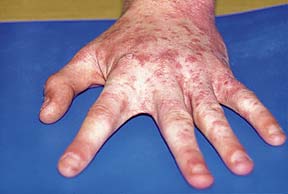
Высыпания при чесотке в области кистей.
При длительно существующей скабиозной лимфоплазии в ряде случаев эффективны криотерапия, а также введение под очаг депо–форм кортикостероидов.
При клещевом дерматите (псевдочесотке) прежде всего необходимо изолировать зараженное животное и тем самым прервать попадание клещей на кожу человека, после чего проводится терапия указанными выше антискабиозными препаратами.
Лечение больного чесоткой должно быть полноценным с последующим контролем каждые 10 дней в течение 1,5 мес. Не менее важно провести лечение всех лиц, находящихся в половом и тесном бытовом контакте с заболевшим. Для предупреждения повторного заражения и распространения инфекции необходима грамотно проведенная дезинфекция белья и предметов домашнего обихода. Обеззараживание постельного и нательного белья, полотенец производится кипячением в 1–2% растворе соды или с любым стиральным порошком в течение 10 минут от момента закипания. Для обработки верхней одежды, головных уборов, перчаток, мебели, ковров, матрасов, подушек, обуви, игрушек и других предметов, с которыми соприкасался пациент и которые не могут быть подвергнуты кипячению, применяется специально разработанный для этой цели препарат А–пар в аэрозольной упаковке. Одного баллона достаточно для обработки вещей 2–3 больных или 9 кв. м поверхности в помещении. Средство не оставляет пятен и не требует последующей стирки или чистки обработанных вещей и поверхностей. Верхнюю одежду, не подлежащую кипячению, проглаживают утюгом с отпаривателем с обеих сторон. Плащи, пальто, шубы, изделия из кожи и замши вывешивают на открытый воздух в течение 5 дней. Детские игрушки, обувь помещают в полиэтиленовый пакет и на время исключают из пользования (не менее 7 дней). В комнате больного ежедневно проводят влажную уборку с 1–2% раствором соды, обращая особое внимание на дверные ручки, подлокотники кресел и т.п. В профилактике чесотки и снижении заболеваемости немаловажную роль играет санитарно–просветительская работа.
1. Т.В.Соколова, Р.Ф.Федоровская, А.Б.Ланге. Чесотка . – М.,Медицина, 1989, 175с.
2. Чесотка. Методические рекомендации для врачей. – .М.,1992, 20 с.
3. Т.В.Соколова. Доброкачественная лимфоплазия кожи при чесотке. Современные аспекты диагностики, лечения и профилактики кожных и венерических заболеваний. – Владивосток, 1992, с.17.
4. Кожные и венерические болезни: Руководство для врачей .под редакцией Ю.К.Скрипкина, В.Н.Мордовцева. – М.,Медицина,1999, с.426 –436.
5. Кубанова А.А., Федоров С.М., Тимошин Г.Г., Левин М.М. Спрегаль в терапии больных чесоткой. – Журнал “ В мире лекарств”, 1999, 1, с.59.
- КЛЮЧЕВЫЕ СЛОВА: зуд, сыпь, кожа, цетиризин, Цетрин
Кожа составляет около 15% от общей массы тела человека и является самым большим органом. Наиболее важная ее функция – защитная.
Состояние кожного покрова оказывает существенное влияние на самооценку человека и формирование межличностных отношений.
Кожный зуд – неприятное субъективное ощущение, которое вызывает желание почесаться. Этот симптом в подавляющем большинстве случаев вызывает дискомфорт, психоэмоциональное напряжение и истощение. Кроме того, в результате расчесывания нарушается целостность кожного покрова.
Следует отметить, что, несмотря на высокую распространенность симптома, он недостаточно изучен в связи с трудностями его адекватной оценки и отсутствием моделей для исследования.
Соматические триггеры зуда
Генерализованный зуд, возникающий без сопутствующих проявлений на коже, может быть обусловлен разными причинами – от ксероза кожи до эндокринологических патологий или карциномы. Именно поэтому в клинической практике не следует пренебрегать оценкой этого важного прогностического симптома.
К относительно доброкачественным этиологическим факторам относятся лекарственные аллергические реакции, сухость кожи, чесотка и первичные дерматологические заболевания. Чаще всего кожный зуд наблюдается при сухой коже. У пациентов старшего возраста он отмечается в 10–50% случаев [1]. Генерализованный зуд встречается у 13% пациентов с хронической почечной недостаточностью и у 70–90% находящихся на гемодиализе [2]. Заболевания печени, сопровождающиеся холестазом (первичный билиарный цирроз печени, холестаз, вызванный приемом пероральных контрацептивов, внутрипеченочный холестаз при беременности и др.), также часто становятся причиной кожного зуда [2].
Среди гематологических заболеваний, вызывающих зуд, можно назвать полицитемию, железодефицитные анемии, эндокринных – тиреотоксикоз и сахарный диабет [3].
Кожный зуд – частое клиническое проявление СПИДа и связанных с ним саркомы Капоши, оппортунистических инфекций. Так, зуд с высыпаниями на коже или без таковых наблюдается у 84% больных СПИДом, у 35,5% пациентов с саркомой Капоши, развившейся на фоне СПИДа. Ассоциированные со СПИДом оппортунистические инфекции сопровождаются зудом в 100% случаев [4].
Установлено, что кожный зуд может появиться при злокачественных заболеваниях. Например, при ходжкинской лимфоме зуд отмечается у 10–25% больных, характеризуется большой интенсивностью и ограниченной локализацией, чаще в нижней части ног. В некоторых случаях указанный симптом предшествует диагностике лимфомы и может служить показателем менее благоприятного прогноза заболевания, чем лихорадка или снижение массы тела [4]. Аденокарциномы и плоскоклеточный рак различных органов (желудка, поджелудочной железы, легких, толстой кишки, головного мозга, молочной железы, простаты) сопровождаются зудом на более обширных участках кожного покрова: на ногах, верхней части туловища и разгибательных поверхностях рук. При этом наблюдается прямая зависимость между наличием зуда и активностью/рецидивом онкологического заболевания [4].
Вторичный зуд кожи, как правило, связан с приемом лекарственных препаратов, таких как производные опия (кокаин, морфин, буторфанол), фенотиазины, толбутамид, эритромицин, анаболические гормоны, эстрогены, прогестины, тестостерон, аспирин, хинидин и другие противомалярийные препараты, биопрепараты (моноклональные антитела), витамин B. Кроме того, известно, что зуд может быть субклиническим проявлением гиперчувствительности к любому лекарственному средству [5].
Поскольку зуд наблюдается не только при дерматологических патологиях, целесообразно проводить тщательное обследование пациентов (рис. 1) и лечить их с учетом выявленной патологии.
Механизмы развития и купирования зуда
Гипотезы механизмов развития зуда были сформулированы на основании исследования патофизиологии боли, поскольку боль и зуд объединяют общие молекулярные и нейрофизиологические механизмы.
Ощущение зуда и боли является результатом активации сети свободных нервных окончаний в дермально-эпидермальной зоне. Пусковой механизм – влияние внутренних или внешних термических, механических, химических раздражителей или электростимуляция. Раздражение кожного нерва может быть опосредовано несколькими биологическими агентами, включая гистамин, вазоактивные пептиды, энкефалины, субстанцию Р, простагландины.
Считается, что иные, неанатомические факторы, такие как психоэмоциональный стресс, индивидуальное субъективное восприятие, наличие и интенсивность других ощущений и/или отвлекающих факторов, оказывают существенное влияние на степень чувствительности зуда на различных участках кожи.
Несмотря на то что в настоящее время известно много этиологических и патогенетических факторов, способствующих возникновению зуда, их изучение продолжается и открываются все новые механизмы.
Механизм, посредством которого зуд купируетcя при расчесывании, достоверно не установлен. Возможно, во время расчесывания формируются сенсорные импульсы, прерывающие нервную дугу, ответственную за возникновение ощущения.
Кроме расчесывания уменьшить зуд помогают вибрации, уколы в зудящую область, воздействие тепла, холода, ультрафиолетового излучения [3].
Терапевтические методы должны быть направлены прежде всего на устранение патогенетических факторов.
Пациентам показаны седативные препараты (особенно при интенсивном хроническом зуде), эмоленты (для уменьшения сухости кожи, являющейся как причиной, так и следствием зуда), топические отвлекающие средства (холодные примочки, ментол-содержащие средства и проч.), антигистаминные препараты, которые в подавляющем большинстве случаев являются препаратами первой линии.
Существуют два поколения антигистаминных препаратов: седативные (Супрастин, Тавегил, Диазолин, Димедрол, Фенкарол, Фенистил) и неседативные/слабо седативные (цетиризин, левоцетиризин, лоратадин, дезлоратадин, фексофенадин, эбастин, рупатадин).
Важно отметить, что, несмотря на необходимость приема седативных препаратов, антигистаминные препараты первого поколения (обладающие помимо антигистаминного седативным эффектом) лучше не использовать. Во-первых, сон при их применении нефизиологичный (препараты угнетают фазу быстрого сна). Во-вторых, множественные побочные эффекты, характерные для этой группы лекарственных средств, ограничивают возможность их применения у пациентов с сопутствующими заболеваниями.
Поэтому в качестве седативных препаратов лучше использовать транквилизаторы, а при выборе антигистаминных препаратов предпочтение следует отдавать блокаторам второго поколения.
Особое место среди них занимает цетиризин.
Цетиризин тормозит гистамин-опосредованную раннюю фазу аллергической реакции, предотвращает различные физиологические и патофизиологические эффекты гистамина, такие как расширение и повышенная проницаемость капилляров (развитие отека, крапивницы, покраснение), стимулирование чувствительных нервных окончаний (зуд, боль) и сокращение гладких мышц органов дыхания и желудочно-кишечного тракта.
На поздней стадии аллергической реакции цетиризин не только ингибирует выделение гистамина, но и миграцию эозинофилов и других клеток, ослабляя таким образом позднюю аллергическую реакцию. Снижает экспрессию молекул адгезии, таких как молекула межклеточной адгезии 1-го типа (Intercellular Adhesion Molecule 1 – ICAM-1) и молекула адгезии сосудистого эндотелия 1-го типа (Vascular Cellular Adhesion Molecule 1 – VCAM-1), которые являются маркерами аллергического воспаления.
Кроме того, в отличие от других препаратов, применяемых при кожных проявлениях аллергии, цетиризин не только блокирует H1-гистаминовые рецепторы, но и подавляет кожный ответ на тромбоцит-активирующий фактор [6, 7]. Это подтверждено результатами многочисленных клинических сравнительных исследований: благодаря способности кумулироваться в кожных покровах препарат купирует зуд и гиперемию эффективнее, чем такие средства, как эбастин, эпинастин, терфенадин, фексофенадин и лоратадин [8–10].
По сравнению с другими антигистаминными препаратами для цетиризина характерен низкий объем распределения – 0,5 л/кг. Это обеспечивает более высокие концентрации вещества во внеклеточном пространстве, где и находятся H1-гистаминовые рецепторы. Таким образом обеспечиваются их полная занятость и наивысший противогистаминный эффект [11]. Еще одной особенностью препарата является высокая способность проникать в кожу. Через 24 часа после приема однократной дозы цетиризина концентрация в коже равна или даже несколько превышает концентрацию в крови. Преимуществом цетиризина является стероид-спаринговый эффект: при одновременном назначении цетиризина и ингаляционных глюкокортикостероидов у больных бронхиальной астмой доза последних может быть снижена или не повышаться, несмотря на контакт с аллергеном.
Среди цетиризинов особое место занимает Цетрин. В исследовании Е.Е. Некрасовой и соавт. у пациентов с хронической крапивницей Цетрин показал наиболее высокую эффективность среди других дженериков цетиризина и лучшие результаты с точки зрения фармакоэкономики [12].
Все больные получали топическую и системную терапию, включавшую антигистаминный препарат Цетрин (цетиризин) в дозе 10 мг один раз в сутки на ночь. Длительность терапии – от 14 до 21 дня в зависимости от диагноза.
Эффективность купирования зуда пациенты оценивали по балльной системе: 0 баллов – отсутствие зуда, 1 балл – слабый зуд (присутствует, но не беспокоит), 2 балла – умеренный (беспокоит, но не мешает ежедневной активности и/или сну), 3 балла – тяжелый/интенсивный зуд (беспокоит и мешает ежедневной активности и/или сну).
Максимальное снижение интенсивности зуда наблюдалось уже через три часа от приема препарата в первые пять суток (рис. 3).
В дальнейшем уменьшение зуда или его отсутствие отмечалось к десятому дню терапии с одновременным уменьшением клинических проявлений заболеваний (рис. 4).
Полученные результаты демонстрируют высокую эффективность Цетрина (цетиризина) в терапии хронических и острых дерматозов. Цетрин (цетиризин) отличается выраженным противозудным эффектом, а также уменьшает другие клинические проявления аллергодерматозов (инфильтрацию, эритему). Кроме того, в качестве симптоматической терапии препарат может применяться и при соматических заболеваниях.
Читайте также:


