Нормативный документ по чесотке в рб
220107, г. Минск, ул. Я. Райниса, 1, тел. (017) 364-05-42
статистика посещений
администратор сайта
хостинг
adm.edu.by
АЛГОРИТМ
работы специалистов учреждения общего среднего и среднего специального
образования при регистрации случая чесотки, микроспории
или трихофитии.
Директор:
- Назначает лиц, ответственных за проведение санитарно-противоэпидемических мероприятием с указанием фамилии и должности, с ознакомлением их под роспись.
- На время проведения профилактических мероприятий ограничивает массовые мероприятия с участием класса, группы, в котором зарегистрированы случаи заболевания.
Медицинский работник обязан:
- При получении экстренного извещения на случай заболеваниязарегистрировать в журнале учета инфекционных заболеваний (ф.№60-у).
- Проинформировать о случае заболевания администрацию учреждения.
- Определить срок проведения режимно-ограничительных мероприятий в классе, (время проведения режимно-ограничительных мероприятий совпадает со временем медицинского наблюдения за контактными).
- Определить количество контактных лиц, в т.ч. среди персонала. Составить списки.
- Установить медицинское наблюдение за контактными на срок проведения санитарно-противоэпидемических мероприятий:
- при чесотке: 30 дней с интервалом 7 дней;
- при микроспории; 45 дней с интервалом 7 дней;
- при трихофитии: 60 дней с интервалом 7 дней.
6. При возникновении у контактных симптомов заразного кожного заболевания, сыпи, дерматита направить на консультацию к врачу-дерматологу в 1 филиал ГКВД по адресу: ул. Нахимова 4 с указанием о контакте, с обязательным оформлением направления. Дальнейшее посещение учреждения образования разрешается только при наличии справки от врача-дерматолога.
7. Организовать поведение занятий физкультурой предпочтительно на улице или в спортивном зале в последнюю очередь.
8. Провести беседу с учащимися и педагогами класса (группы) по профилактике ЗКЗ.
9. Вывесить памятку по профилактике ЗКЗ для родителей и учащихся.
10. Провести обучение техперсонала, правил проведения текущей дезинфекции.
11. Обеспечить контроль за проведение текущей дезинфекции (с использование моющего раствора или дезинфицирующего средства, в соответствии с инструкцией по применению).
12. Обеспечить контроль за наличием условий и соблюдением учащимися правил личной гигиены.
13. Прием вновь поступающих в класс (группу), где выявлен случай заболевания:
- чесоткой только через 3 недели со дня выявления последнего больного;
- микроспорией – только через 30 дней со дня выявления последнего больного.
14. С целью профилактики возникновения и распространения ЗКЗ в учреждении образования проводить профилактический осмотр учащихся после каникул в течение 2 недель. Сроки проведения, количество осмотренных детей по классам (группам), пофамильный перечень отсутствовавших на момент осмотра, результаты осмотра регистрировать в специально выделенном журнале произвольной формы.
Технический персонал:
- После проведения заключительной дезинфекции силами ГЦДиС провести уборку после экспозиции.
- Провести смену постельного белья и полотенец в первый день после получения экстренного извещения о заболевании.
- Постельное белье, полотенце больного подвергаются камерной дезинфекции или после упаковки в целлофановые пакеты хранятся 7 дней.
- Текущая уборка в помещении проводится 2% мыльно-содовым раствором или дезинфицирующим раствором, активным против клещей. Обрабатываются 2% мыльно-содовым раствором или дезинфицирующем средстве все поверхности окружающей среды: столы, кровати, стулья, подоконники, двери. Игрушки моются с применением 2% мыльно-содового раствора. Текущая дезинфекция проводится и в последующие 5 дней после получения экстренного извещения о случае заболевания ЗКЗ.
- Проводить убору в спортивном зале после проведения занятий 2% мыльно-содовым раствором.
Правила приготовления 1-2% мыльно содового раствора:
- Для приготовления 1% мыльно-содового раствора 100 г хозяйственного мыла и 100 г кальцинированной соды разводят в 10 л воды.
- Приготовление 2 % раствора предусматривает смесь компонентов в количестве 200 г каждого на 10 л воды.
- Раствор готовят непосредственно перед использованием.
Основание:
Подготовлен: врачом-эпидемиологом ГУ «ЦГЭ Заводского района
Учреждение здравоохранения
Нормативные документы по службам
Приказ МЗ РБ от31.05.2012 №662:
Нормативные документы, регламентирующие безопасную эксплуатацию барозалов, барокамер, проведение баросеансов, подготовку медицинского и технического персонала, обеспечение пожарной безопасности.
- Чиж Г.В., Полойко Ю.Ф. // Контроль доз облучения пациентов при рентгенодиагностических исследованиях (инструкция по применению) Минск, 2001. С.12.
- Чиж Г.В., Полойко Ю.Ф. // Контроль качества ручного фотолабораторного процесса в рентгенодиагностике (инструкция по применению№176-1202), Минск, 2002. С.14.
- Чиж Г.В., Полойко Ю.Ф. // Контроль качества автоматического фотолабораторного процесса в рентгенодиагностике (инструкция по применению №106-0903), Минск, 2003. С.9.
- Чиж Г.В., Полойко Ю.Ф. // Оценка качественных характеристик медицинских рентгеновских пленок (инструкция по применению №107-0903), Минск, 2002. С.20.
- Хоружик С.А., Чиж Г.В. Измерение, контроль, снижение доз облучения пациентов при компьютерно- томографических исследованиях (инструкция по применению № 055/6609), Минск, 2009. С.24.
Письмо РЦ ОМР от 22.03.2019:
- Постановление Министерства здравоохранения Республики Беларусь №74 от 29.07.2019 "О проведении обязательных и внеочередных медицинских осмотров работающих"
- "Об утверждении Инструкции о порядке проведения обязательных медицинских осмотров работающих и признании утратившими силу некоторых постановлений Министерства здравоохранения Республики Беларусь" (Постановление Министерства здравоохранения РБ №47 от 28.04.2010)
- "О расследовании и учете несчастных случаев на производстве и профессиональных заболеваний" (Постановление Совета министров РБ №30 от 15.01.2004)
- "Об утверждении перечня (списка) профессиональных заболеваний" (Постановление Министерства здравоохранения Республики Беларусь и Министерства труда и социальной защиты Республики Беларусь №29/42 от 24.03.2009)
- "Об утверждении Положения о порядке определения степени утраты профессиональной трудоспособности в результате несчастных случаев на производстве и профессиональных заболеваний"
- Положение о службе профессиональной патологии Республики Беларусь: постановление Министерства здравоохранения Республики Беларусь от 08.04.2003 № 20
- О документах, необходимых для расследования и учета несчастных случаев на производстве и профессиональных заболеваний: постановление Министерства труда и социальной защиты Республики Беларусь и Министерства здравоохранения Республики Беларусь от 14.08.2015 № 51/94.
- Трудовой кодекс РБ (ст. 30, ст. 42 п.2, ст. 49 п.4, ст. 103, ст. 228, ст. 285)
- Клинические протоколы диагностики и лечения пациентов с пневмокониозами (приказ Министерства здравоохранения РБ от 28.06.2013 №751, приложнение 1)
- Клинический протокол диагностики и лечения пациентов с хроническим профессиональным бронхитом (приказ Министерства здравоохранения РБ от 28.06.2013 №751, приложение 2)
- Клинические протоколы диагностики и лечения пациентов с профессиональной хронической обструктивной болезнью легких (приказ Министерства здравоохранения РБ от 28.06.2013 №751, приложение 3)
Чесотка. Назойливый зудень
Вряд ли вам приходится часто слышать слово “чесотка”. Но в те редкие моменты, когда вы его слышите, обратите внимание на окружающих вас людей. Все они при упоминании этой болезни начинают рефлекторно почесываться. Но это легкое щекотание в различных частях тела не идет ни в какое сравнение с мучительным зудом при чесотке.
Как происходит заражение?
Чесотка — заразное кожное заболевание. Вызывается чесоточным клещом Sarcoptes scabiei и передается от больного человека к здоровому. Чаще всего заражение происходит при кожном контакте, из-за чего многие специалисты стали относить чесотку к заболеваниям, передающимся половым путем. Также заражение может происходить через предметы, которыми пользовался больной. Чаще всего эта неприятность случается при пользовании общей постелью, полотенцами, мочалками. Инкубационный период при заражении практически отсутствует, если на кожу нового хозяина попали самки. Ходы и расчесы располагаются обычно между пальцами кистей, на запястьях, в локтевых сгибах, на стопах, наружных половых органах, ягодицах, подмышечных впадинах. Голова и шея при чесотке не поражаются (это бывает только у грудных детей).
Чесоточный клещ Sarcoptes scabiei живет и размножается в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие слои. Размеры клеща так малы, что рассмотреть его можно только под микроскопом. Длина самки клеща достигает всего лишь 0,3-0,4 мм, а самец в полтора раза меньше. Чесотку как болезнь вызывает именно самка клеща. Она роет в коже хозяина чесоточные ходы и откладывает в них яйца. А функция самца заключается только в оплодотворении, после чего он погибает. Живет самка чесоточного клеща примерно месяц и каждый день откладывает по 2-3 яйца, поэтому размножение клещей происходит быстро. Плодовитость клещей особенно высока в сентябре-декабре, и именно в это время отмечается рост заболеваемости. Через 3-7 дней вылупливаются личинки. Весь цикл развития у них проходит внутри кожи и кожных образований — папул и везикул. Пройдя стадии развития, личинки превращаются во взрослых клещей и поднимаются на поверхность кожи, где происходит оплодотворение, и цикл начинается сначала. Поднявшись на поверхность, клещ может переходить с одного человека на другого. Во внешней среде клещ обладает слабой жизнестойкостью — 36 часов. Домашняя пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными для клещей средами обитания.
Как проявляется чесотка?
Чесоточный клещ внедряется в наиболее тонкие и нежные участки кожи, которые легко травмируются. Существует несколько разновидностей чесотки. Среди них самая распространенная — обычная чесотка. Для нее характерен кожный зуд, усиливающийся вечером и ночью. Дело в том, что днем самки клеща находятся в покое, а вечером активизируются. Кроме зуда, характерным симптомом чесотки являются разного рода поражения кожи. Это папулы (узелки), везикулы (пузырьки), чесоточные ходы. Ходы похожи на прямую или изогнутую линию длиной от 0,5 до 1 см беловатого или грязно-серого цвета. Они немного возвышаются над поверхностью кожи. Но если вместо линий вы увидите цепочку мелких пузырьков, знайте, что это тоже чесотка. Картина изменений на коже может быть разной в зависимости от давности заболевания. При давней чесотке можно увидеть старые чесоточные ходы в виде сухих поверхностных трещин на коже. Но если чесотка свежая, не старше двух недель, то чесоточных ходов может не быть совсем. Также у людей, которые часто моются, трудно найти чесоточные ходы, так как, принимая душ, они смывают с себя клещей, и их популяция не увеличивается. Это так называемая “чесотка инкогнито” или малосимптомная чесотка. Кроме вышеописанного, для чесотки типично появление мелких пузырьков и узелков розового цвета, кровянистых корочек от расчесов в местах локализации клещей.
По-другому протекает чесотка у детей. В отличие от взрослых, у детей чесоточный клещ поражает все участки кожного покрова, в том числе подошвы, ладони, волосистую часть головы и лицо. Иногда у детей раннего и грудного возраста в процесс вовлекаются ногтевые пластинки. Они утолщаются, разрыхляются, на них появляются трещины. Часто чесотка у детей младшего возраста сопровождается присоединением вторичной инфекции. А в целом картина чесотки у детей напоминает картину мокнущей экземы, и с трудом поддается лечению.
Могут ли быть осложнения при чесотке?
Конечно, могут. Кроме нервного расстройства из-за зуда, чесотка может осложниться такими кожными заболеваниями, как пиодермия, дерматит, микробная экзема. А пиодермия (гнойничковое заболевание кожи) в свою очередь осложняется такими болезнями, как фурункулез, импетиго (поверхностная инфекция с поражением эпидермиса), эктима (глубокая инфекция — эрозия или язва). Осложненная чесотка часто приводит к диагностическим ошибкам, потому что картина самой чесотки “смазывается”, и ее принимают за другое заболевание, которое долго и упорно лечат, пока семейный врач не отправит больного на консультацию к дерматологу. Диагноз ставится на основании клинических проявлений, эпидемиологических данных и лабораторных исследований кожного соскоба.
Но это еще не все. Заражение чесоткой происходит в “букете” с заболеваниями, передающимися половым путем. Поэтому не удивляйтесь, если больному предложат пройти обследование на инфекции, передающиеся половым путем.
Люди, которые не в состоянии вербально описать свое состояние, могут довести заболевание до запущенной формы, такой как норвежская чесотка (иначе корковая или крустозная), редкого агрессивного заболевания.
Лечение чесотки
В случае возникновения зуда на коже необходимо обратиться к врачу-дерматологу , который назначит пациенту квалифицированное лечение.

Чесотка – заразное паразитарное заболевание кожи, возбудителем которого является чесоточный клещ.

Заражение происходит путем непосредственного контакта с больным, а также через нательное и постельное белье, одежду, полотенце, мочалки, перчатки и др., при пользовании общей кроватью, при половых сношениях и т.д. Нередки случаи заражения в банях, душевых, общежитиях, гостиницах, если в них не соблюдается установленный санитарный режим. Отмечаются также случаи заражения от домашних животных (кошек, собак, лошадей, коров и пр.). Чесотка имеет распространение и среди диких животных, принимая иногда характер эпизоотии, чаще всего в осенне-зимний период года.
Основные симптомами чесотки :
- сильный зуд, усиливающийся по ночам,
- высыпание на коже узелков, пузырьков, часто кровянистые корочки и линейные расчесы, также характерные чесоточные ходы в виде зигзагообразных линий грязно-серого цвета, состоящих из черных точек.
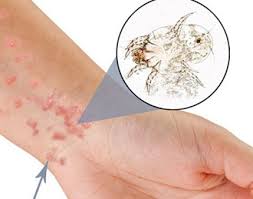
Типичная локализация высыпаний:
- сгибательные поверхности верхних и нижних конечностей,
- туловище, особенно в области пояса,
- ягодиц,
- живота и впереди подкрыльцовых впадин.
У женщин нередко отмечаются чесоточные проявления в области грудных сосков, у мужчин – на коже полового члена, у детей – на лице, ладонях, подошвах, ягодицах. Лопаточная область обычно остается непораженной и расчесы в этом месте в основном бывают не от чесотки, а от платяных вшей.
На верхних конечностях излюбленной локализацией чесотки являются межпальцевые складки, сгибательная поверхность лучезапястных суставов, отчасти тыл кистей. В области предплечий и плеч чаще поражается сгибательная поверхность. Наряду с этим на разгибательной области локтей отмечаются узелковые элементы или кровянистые корочки, что является характерным признаком чесотки, даже в случаях с незначительными проявлениями на других частях кожной поверхности.
Иногда чесоточные проявления отмечаются на ладонных поверхностях кистей, особенно часто у детей, и здесь можно видеть отчетливо выраженные чесоточные ходы.
На нижних конечностях оказывается пораженной поверхность бедер (чаще передне-внутренняя); область голеней обычно менее поражена у взрослых, а у детей процесс может распространяться на лодыжки и на подошвенные поверхности стоп.
Шея и лицо остаются свободными, но у маленьких детей, преимущественно до годовалого возраста, нередко здесь отмечаются чесоточные проявления, осложненные довольно резко выраженной экзематизацией.
У взрослых шея, лицо и волосистая часть кожи головы вовлекаются в процесс только в запущенных случаях.
В результате расчесов чесотка нередко осложняется пиодермией и экзематизацией. В этих случаях и при отсутствии чесоточных ходов излюбленная локализация чесоточных проявлений в значительной мере помогает диагностике чесотки.
В настоящее время встречаются и стертые формы чесотки, при которых обычная клиническая картина претерпевает значительные изменения: количество чесоточных ходов крайне незначительно, они нерезко выражены, могут отсутствовать в местах типичной локализации (кисти, лучезапястные суставы). Высыпания узелковых элементов и корочек на туловище и конечностях незначительны. Встречаются больные чесоткой со слабо выраженным зудом или без зуда.
Диагноз чесотки должен основываться на клинических проявлениях и эпидемиологических данных. Подтверждение диагноза чесотки лабораторным методом – нахождением чесоточного клеща – производится в случаях, когда клинический диагноз заболевания затруднителен. Иногда в диагностических целях для микроскопического исследования приходится проводить поверхностный срез чесоточного хода, в котором можно обнаружить остатки оболочек личинок, яиц и испражнений клещей, а также клещей.
При подозрении на чесотку целесообразно проводить противочесоточное лечение. В случае положительного эффекта больной регистрируется как больной чесоткой, проводятся соответствующие противоэпидемические мероприятия.
- регулярное мытье (не менее одного раза в 7 дней в бане, душе или в ванне со сменой нательного и постельного белья);
- исключить (максимально ограничить) возможные контакты (и половые) с малознакомыми людьми;
- не пользоваться чужим постельным бельем, одеждой, полотенцем, мочалкой, перчатками, игрушками и т.д.
Запись на прием к дерматологу по телефону 33-06-76
Чесотка наиболее распространена в странах с низкой гигиенической культурой населения. Увеличение числа носителей и больных чесоткой происходит по причине ухудшения социально-бытовых условий, увеличения количества случайных половых контактов и снижения иммунитета населения, во время миграцией населения, войн, стихийных бедствий, социальных потрясений.
Чесотка относится к заразным, высококонтагиозным заболеваниям. Её возбудитель, чесоточный клещ, за 4 тыс. лет своего существования только улучшил приспособительные свойства. Сегодня в мире ежегодно регистрируется не менее 300 миллионов случаев чесотки. Чесоточный клещ может передаваться от больного человека к здоровому, как правило, при близком контакте и при непрямом контакте - через предметы общего пользования - чаще всего заражение происходит через одежду или постельное белье. Передача возбудителя может произойти в бане или сауне, поездах или гостиницах при многоразовом использовании постельного белья.
Вне человеческого организма чесоточный клещ способен сохранять жизнеспособность от 3 до 14 дней, причем, чем более влажная среда ему предоставлена, тем лучше он себя чувствует и дольше выживает. При 100% влажности самки в среднем выживают до 3 суток, а личинки – до 2 суток. В то же время при уменьшении влажности до 35% клещ гибнет в течение суток. Губительна для них и чрезмерно низкая (ниже нуля) температура, и температура выше 60°С. При кипячении чесоточный клещ гибнет немедленно.
Как обнаруживается чесоточный клещ?
Возбудителя заразного кожного заболевания нельзя увидеть невооруженным взглядом. Размеры чесоточного клеща очень малы, например длина самки чесоточного клеща достигает 0,3–0,4 мм, что видно только под микроскопом. Для типичной чесотки характерно ощущение сильного настойчивого зуда, наличие чесоточных ходов и специфичных поражений кожи. Скорость продвижения самки в чесоточном ходе составляет 0,5–2,5 мм в сутки, а на поверхности кожи 2–3 см в минуту. Живет самка чесоточного клеща примерно месяц, в течение которого она откладывает по 2-3 яйца в день, так что размножается паразит довольно быстро. Плодовитость чесоточных клещей зависит от времени года, наиболее высока она в сентябре–декабре. Именно в это время года обычно отмечается рост заболеваемости чесоткой. На теле человека чесоточный клещ внедряется в кожу в тех местах, где она особенно тонкая и нежная. Чаще всего это промежутки между пальцами на руках, локтевые сгибы, складки возле подмышек, молочные железы, кожа живота, боковой поверхности грудной клетки, внутренней поверхности бедер, в паховой зоне.
Какие должны быть профилактические меры по предупреждению чесотки в студенческих общежитиях?
Для предупреждения возникновения и распространения чесотки необходимо:
- уделить особое внимание студентам группы риска и часто выезжающим в другие страны, города и населённые пункты;
- регулярно проводить гигиеническое обучение всех должностных лиц, курирующих общежития и работающих в студенческих общежитиях.
- организовывать для студенческой молодёжи, проживающей в общежитиях встречи с врачами специалистами. Для достижения эффективности передаваемой информации необходимо дополнительно использовать видеоматериалы медицинских профилактических и специализированных учреждений, информационные материалы средства массовой информации, материалы интернет ресурсов.
Студенты, проживающие в общежитиях должны соблюдать следующие правила:
1. Пользоваться индивидуальным нательным и постельным бельем, одеждой, полотенцем.
2. Регулярно мыться, с обязательной сменой белья, снятое белье нужно стирать в горячей воде.
3. Гладить индивидуальное и постельное бельё.
3. Не пользоваться чужими мочалкой, перчатками, игрушками и другими вещами.
4. Постоянно содержать в чистоте руки, ногти.
5. Регулярно проводить уборку жилых помещений.
6. Соблюдать установленный санитарный режим в банях, душевых
7. Проводить дополнительную обработку личных вещей после возвращения из поездок в другие города, страны.
Если появились признаки чесотки необходимо немедленно обратиться к дерматологу (дерматовенерологу). Специалистами дезостанции и самостоятельно проводится дезинфекция: уничтожение возбудителя на постельных принадлежностях, одежде и предметах личной гигиены. Обеззараживание постельных принадлежностей, нательного белья и полотенец кипячением в 1 - 2% растворе соды или любого стирального порошка в течение 5 - 7 минут с момента закипания или замачиванием на час в хлорсодержащих растворах. Верхнюю одежду (платья, брюки, костюмы, джемпера и т.п.) обеззараживают проглаживанием с обеих сторон горячим утюгом. Часть вещей, особенно не подлежащих термической обработке, может быть вывешена на открытый воздух на 3-5 дней, так как клещ и его личинка быстро погибают при комнатной температуре без наличия хозяина. Для дезинфекции некоторых вещей (обувь, одежда) можно применять способ временного исключения из пользования, для чего их помещают на 3 дня в герметически завязанные полиэтиленовые пакеты. Дезинсекция помещений (пол, стулья, дверные ручки и другие предметы, с которыми могли иметь контакт пациенты) производится в установленном нормативными документами порядке.
В случае направления больного в стационар - нательное белье и одежду поступающих больных подвергают обработке в дезинфекционной камере.
Студенты, у которых обнаружена чесотка, отстраняются от посещения учебного заведения на время проведения полноценного лечения. Лечиться должны также все, кто близко контактировал с больным. Следует избегать каких-либо контактов до полного излечения.
Можно ли заразиться в условиях студенческого общежития ещё одним заразным заболеванием - педикулёзом? Возможно заражение по многим причинам. Например, высокие уровни распространенности педикулёза отмечаются в некоторых регионах России – в Республике Тыва, Карелии, Вологодской, Калининградской, Костромской, Псковской, Томской областях. Различают три вида педикулёза: головной, платяной, лобковый. Особое беспокойство вызывает высокий уровень распространённости по всей России платяного педикулеза. Более 20% лиц, пораженных головным педикулезом, являются одновременно носителями платяного педикулеза. У 80% лиц без определенного места жительства выявляется сочетанное поражение головным и платяным педикулезом. Эти лица пользуются общественным транспортом, посещают места торговли. Лобковый педикулёз распространяется в результате половых связей.
Практически эпидемиологическое положение, связанное с педикулёзом, является следствием снижения уровня жизни населения, сокращения количества санитарных пропускников, банных учреждений и высокой стоимости банных услуг, моющих средств, препаратов против педикулёза.
Для борьбы с педикулёзом в студенческих общежитиях, необходимо принимать решительные и более жесткие меры по реализации Приказа Минздрава РФ от 26 ноября 1998 г. N 342 "Об усилении мероприятий по профилактике эпидемического сыпного тифа и борьбе с педикулезом" не только должностным лицам, но и студенческому совету общежитий.
Чесотка (scabies) - заразная болезнь, возбудителем которой является паразит - чесоточный клещ. В числе его явных характеристик - ночной зуд, образование на коже чесоточных ходов (в виде прямой или извилистой линии размером от 1 мм до нескольких сантиметров, белого или грязно-серого цвета, на переднем конце которых можно видеть самку клеща, просвечивающую через кожу в виде черной точки), а также - сыпь в виде мелких узелков и пузырьков. Невооруженным глазом клещ не виден, так как по величине он достигает величины всего 0,25 х 0,35 мм. Чесоточный клещ паразитирует на человеке, и в течение короткого времени может находиться на подушках, одежде, дверных ручках, в постельном белье.
Некоторые родители полагают, что чесоткой можно заразиться от домашних животных (собак, хомячков), но это не соответствует действительности. Источником заражения является больной человек и его вещи (постельное белье, полотенца, мочалки и т.д.). Чаще всего заражение происходит при контакте с заболевшим (если приходится спать в одной постели или ухаживать за ним). Это прямой путь передачи заболевания. Но заразиться можно и без общения с больным - через предметы обихода и постельные принадлежности. В этом случае можно говорить о непрямом пути заражения. Могут появиться и целые очаги чесотки - например, если в семье от первого заболевшего заражаются остальные родственники, как взрослые, так и дети. Причем, чем младше ребенок, тем выше у него вероятность заразиться. Вспышка заболевания может возникнуть и в любом коллективе - в детском дошкольном учреждении, в школе, в больнице. Внеочаговые случаи заражения чесоткой (в банях, поездах, гостиницах) - весьма редкое явление. Однако такая возможность не исключена: чесоточный клещ может передаваться при последовательном контакте потока людей с постельными принадлежностями и предметами туалета, на которых он способен сохраняться некоторое время.
Оказавшись на коже человека, чесоточные клещи сразу прогрызают ее и начинают интенсивно питаться. Самки при этом откладывают яйца. Продолжительность жизни у самки - 1,5 месяца, и за это время она успевает отложить около 40-50 яиц. Через несколько дней из них появляются личинки, которые выходят на поверхность кожи и превращаются во взрослых клещей - самцов и самок. Начинается новый цикл расселения на другие участки кожного покрова. Заболевание проявляется в среднем через 2 недели после заражения. Первый и один из самых главных его симптомов - кожный зуд по всему телу, особенно в тех местах, где движется клещ. Ночью зуд усиливается, так как на это время приходится наибольшая активность самки чесоточного клеща. Дети непроизвольно расчесывают кожу во сне, и в места этих расчесов может попасть инфекция, появятся гнойные корочки. Малыши плохо спят ночью, утром встают вялые, капризные, но к этому времени суток зуд уменьшается. Иногда потребность чесаться проявляется не так уж сильно, дети не жалуются, и родители долго не замечают того, что малыши болеют. Если паразиты существуют на теле человека долгое время, на коже выявляются старые чесоточные ходы в виде сухих поверхностных трещин. Правда, в том случае, когда давность заболевания не превышает двух недель, чесоточные ходы можно и не увидеть. Однако у чесотки существуют и другие внешние признаки. В местах укусов клещей возникают мелкие (до 1 мм) высыпания, похожие на узелки, а также в виде пузырьков розового цвета или под цвет кожи. Из-за расчесов они покрываются красноватыми корочками. "Типичные" места для чесоточных высыпаний - это участки с тонкой нежной кожей: межпальцевые складки и лучезапястные сгибы на кистях, а также живот, спина, ягодицы, внутренняя поверхность бедер; нередко сыпью покрываются половой член и мошонка. У малышей высыпания могут возникнуть на лице, на груди, около подмышечных впадин. При появлении подобных симптомов ребенка нужно показать врачу, прежде всего детскому дерматологу.
Нередко врачи всех специальностей, сталкиваясь с симптомами чесотки, совершают диагностические ошибки. Особенно - если заболевший ребенок уже страдает аллергическими заболеваниями кожи, которые сопровождаются зудом. В таких ситуациях медики порой не проводят лабораторных исследований и устанавливают диагноз "аллергия", "аллергический дерматит ", с соответствующим курсом лечения: выписывают противоаллергические препараты, запрещают мытье, рекомендуют смазывать кожу гормональными мазями. Но эти меры только ухудшают течение болезни. Чесотку выявляют по совокупности целого ряда признаков. Во-первых, на основании характерных симптомов (таких как зуд, чесоточные ходы, сыпь в виде мелких узелков и пузырьков с соответствующей локализацией), во-вторых, - при отсутствии эффекта от лечения противоаллергическими и противовоспалительными средствами, в том числе гормональными мазями, и наконец, - при наличии заболевших чесоткой в окружении ребенка. На основании всего вышеперечисленного ставится диагноз: чесотка и назначается соответствующее лечение. Лабораторное исследование проводится следующим образом: клещ извлекается из чесоточного хода одноразовой стерильной иглой для инъекций или соскабливается стерильным лезвием. Соскоб помещается на стекло, куда предварительно была нанесена капля щелочи или молочной кислоты, и просматривается под микроскопом. Можно увидеть целого клеща, отдельные его фрагменты или яйца.
- Применять лекарства от чесотки лучше в вечернее время, перед сном. Это связано с суточным ритмом возбудителя заболевания. При таком заболевании у детей может быть поражена кожа головы и лица, поэтому следует наносить препарат на весь кожный покров. Самым маленьким после обработки кожи нужно надеть распашонку с зашитыми рукавами или рукавички (варежки), чтобы они не взяли руки с лекарством в рот или не потерли глаза. Если противочесоточное средство все-таки попало на слизистые оболочки, необходимо промыть глаза, рот, носовые ходы проточной водой.
- Мыть больного и менять постельное белье следует перед началом лечения и после его окончания. Ребенка моют под душем с мылом, насухо вытирают полотенцем, после чего наносят (а если требуется - легко втирают) лекарство на кожу всего тела, начиная сверху - голова, лицо, туловище, конечности. Все процедуры необходимо выполнять в одноразовых перчатках, которые затем выбрасывают.
- Наносить препарат следует только рукой (не тампоном или салфеткой). Лекарство должно наноситься на кожу не менее чем на 12 часов.
- Лечение больных, выявленных в одном очаге, а также членов их семей (даже если у последних отсутствуют видимые проявления болезни) проводится одновременно, чтобы избежать повторного заражения. Заболевший ребенок должен иметь отдельную постель, полотенце. В комнате, где он находится, обязательна влажная уборка пола. Постельное и нательное белье кипятят и проглаживают горячим утюгом.
Эффект от лечения (при условии, что препараты применяются правильно) обычно наступает через очень короткий срок - до 1 недели. К этому времени 91% больных полностью выздоравливают. Зуд исчезает уже на 2-ой день. Однако в ряде случаев этот симптом может сохраняться в течение 2-х недель, не будучи связанным с определенным временем суток. Если при этом нет свежих чесоточных высыпаний, такой зуд называют послечесоточным. Его появление - это результат аллергической реакции организма на клеща и продукты его жизнедеятельности. Такие больные не заразны для окружающих, и повторное лечение против чесотки им не нужно. Чтобы снять неприятные ощущения, таким больным рекомендуют принимать какой-либо из противоаллергических препаратов, иногда в сочетании с гормональными мазями (например, АДВАНТАН) или средствами, увлажняющими кожу (например, ТОПИКРЕМ).
Подлежащие кипячению предметы обихода для него необходимо кипятить в течение 5 минут с момента закипания. Верхнюю одежду (платья, костюмы, брюки, свитера и т.д.) следует прогладить горячим утюгом с обеих сторон, не исключая карманы. Вещи недоступные подобной обработке, - мягкие игрушки, верхняя одежда - пальто, шубы, изделия из кожи и замши - можно поместить в закрытый полиэтиленовый мешок на трое суток. А ежедневную влажную уборку в комнате больного необходимо делать 1-2%-ным мыльно-содовым раствором, протирая им не только пол, но и предметы обстановки. Если речь идет об очаге заболевания (в семье или в коллективе), то по окончании лечения врач должен известить о случае чесотки санитарно-эпидемиологическую службу, чтобы ее специалисты провели заключительную дезинфекцию помещения. Представители СЭС обрабатывают вещи (включая матрацы, подушки, одеяла и пр.), мебель и пол специальной дезинфицирующей жидкостью, однако она может все испортить. Поэтому более оптимальный вариант - провести это мероприятие самостоятельно, при помощи аэрозоля А-ПАР (200 мл), содержащего в качестве действующего вещества изомеры аллетрина в концентрации 0,32%. А-ПАР предназначен для дезинфекции одежды и постельных принадлежностей больных чесоткой, но при необходимости его можно использовать и для обработки помещений, в которых проводились осмотры таких пациентов. Нужно лишь распылить содержимое флакона по всей поверхности изделий, не подлежащих кипячению (это верхняя одежда, матрасы, подушки, одеяла) или на поверхность пола и других предметов, с которыми соприкасался больной (дверные ручки, стулья, мягкая мебель и т.д.). Постельные принадлежности и одежда подвергаются двусторонней обработке. Средство не оставляет пятен на тканях, после его использования вещи не нужно стирать. Текстильные изделия, продезинфицированные препаратом А-ПАР, могут использоваться через несколько часов после обработки. А чтобы избежать раздражения дыхательных путей, следует открыть окна в комнате, где производится распыление.
Пресечь распространение этого неприятного заболевания можно, если обеспечить надлежащий контроль за ним. В этом смысле очень эффективны профосмотры в детских коллективах, поликлиниках, во время приема на лечение в стационар и при осмотре школьников в начале учебного года. Необходимо выявлять источник заражения, людей, контактировавших с больными. И если в очаге заражения появятся новые заболевшие, профилактическое лечение назначат всем, кто контактировал с заразившимися. Если у ребенка в детском саду, яслях или в школе обнаружены симптомы чесотки, его необходимо отстранить от посещения детского учреждения до тех пор, пока не закончится курс лечения. Решение о допуске в детский коллектив после выздоровления принимает врач-дерматолог. Вот, пожалуй, и вся основная информация о коварной и неприятной болезни - чесотке. А в заключение хочется пожелать всем детям и взрослым, чтобы это "знакомство" так и осталось теоретическим.
Читайте также:


