У кого у ребенка был коклюш и пневмония

Введение
Коклюш - острая бактериальная антропонозная инфекция дыхательных путей. Возбудителем болезни является грамотрицательная палочка Bordetella pertussis. Заболеваемость коклюшем в последний период времени, по данным эпидемиологических исследований, возрастает во всем мире, включая те страны, где уровень вакцинации достигает высоких показателей. Особо опасен коклюш, развивающийся у детей первых 6 месяцев жизни, которые либо не достигли вакцинального возраста, либо находятся в периоде вакцинации, и специфический иммунитет еще не успел сформироваться [2, 9, 17]. Источником инфекции для детей раннего возраста становятся подростки и взрослые [8, 10].
У детей раннего возраста, больных коклюшем, не только имеют место некоторые особенности течения болезни, но и наблюдается высокая частота развития угрожающих жизни состояний (остановка дыхания, коклюшная энцефалопатия), а также тяжелых осложнений - преимущественно заболеваний бронхолегочной системы [5, 16].
С целью демонстрации трудностей в диагностике и прогнозировании течения коклюша детей первого года жизни, приводим клинический случай данного заболевания у младенца с развитием комбинированного вторичного иммунодефицита и тяжелыми легочными осложнениями в условиях наслоения бактериальной инфекции.
Заболевание началось с сухого кашля. В 1-й день болезни ребенок осмотрен фельдшером, лечение не назначено. На 3-й день болезни, при повторном визите фельдшера, был назначен амброксола гидрохлорид. Несмотря на терапию отхаркивающим средством, кашель усиливался, приобрел приступообразный характер, на 8-й день болезни впервые наступил эпизод апноэ продолжительностью около 30 с. Родители обратились в Центральную районную больницу, и на следующий день ребенок реанимобилем был доставлен в Областную инфекционную клиническую больницу. По данным эпидемиологического анамнеза установлено, что у матери и у старшего ребенка (6-летнего возраста) в течение 3 недель наблюдался интенсивный навязчивый сухой кашель, более выраженный в ночное время суток.
Состояние при поступлении на стационарное лечение (9-й день болезни) оценивалось как очень тяжелое, тяжесть состояния обусловлена частыми (более 20-раз в сутки) приступами кашля спазматического характера с выделением слизистой мокроты, иногда завершавшиеся рвотой. Некоторые пароксизмы кашля сопровождались кратковременными апноэ продолжительностью 15-30 с. Сознание пациента было сохранено, ребенок был вялым, на осмотр врача - реагировал плачем. Температура тела находилась в пределах 36,6-37оС. Кожные покровы резко бледные, отмечалась мраморность конечностей, в области промежности и ягодиц - большие участки опрелостей. Выражена одутловатость лица, веки припухшие. Слизистые оболочки полости рта умеренно влажные, незначительная гиперемия небных дужек, задней стенки глотки. Периферические лимфатические узлы не были увеличены. Несмотря на применение оксигенотерапии (кислород в режиме свободного потока через маску) частота дыхания в покое составляла 54/мин., наблюдалась одышка смешанного характера, сатурация крови была в пределах 88-96 %. При аускультации над всей поверхностью легких на фоне жесткого дыхания выслушивались сухие хрипы. Тоны сердца чистые, звучные, ритмичные, ЧСС - 160-176 уд./мин. Постоянно отмечалась умеренная артериальная гипотензия - артериальное давление в среднем составляло 80/40 мм рт.ст. Живот был вздут, увеличен в объеме, при пальпации безболезненный. Печень выступала из-под реберной дуги на 3 см, эластичной консистенции, край ее заострен, поверхность гладкая. Селезенка выступала на 2 см из-под реберной дуги. Менингеальных симптомов не было выявлено. Стул 2 раза в сутки, желтого цвета кашицеобразной консистенции с примесью слизи и зелени. Диурез соответствовал количеству принятой жидкости.
Диагноз подтвержден результатами серологических исследований: методом иммуноферментного анализа обнаружены антитела класса IgM к коклюшному токсину - 23,7 DU/мл, антитела класса IgG к коклюшному токсину - 17,24 DU/мл (результаты IgM, IgG считаются положительными при значениях превышающих 9 DU/мл). При бактериологическом исследовании слизи из ротоглотки (использовали среду казеиново-угольный агар, с добавлением крови) - бактерии Bordetella pertussis не были обнаружены.
В течение 1-го дня пребывания в больнице рентгенологически диагностировано двухстороннюю пневмонию. На 11-й день болезни у ребенка развился ателектаз верхней доли правого легкого (Рисунок 1), и пациент был переведен на искусственную вентиляцию легких аппаратом Leoni-2 (режим СРАР, PEEP 5 см вод.ст., FiO2 40-60 %). На 12-й день болезни у ребенка наступило ухудшение общего состояния: наросла тахикардия (178-210 уд./мин.), наблюдались снижение артериального давления до 60/40 - 80/40 мм рт.ст., повысилась температура тела до фебрильных значений. На 17-й день болезни у больного развился спонтанный левосторонний пневмоторакс (Рисунок 2).
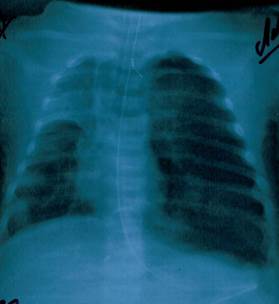
Рис. 1. Ателектаз легкого.
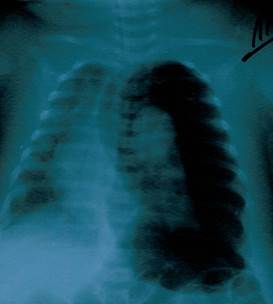
Рис. 2. Пневмоторакс.
При анализе гемограмм ребенка (табл.1) установлено анемию, характерный для коклюша лейкоцитоз с относительным и абсолютным лимфоцитозом. С ухудшением общего состояния ребенка (с 12-го дня болезни), отмечено нарастание количества нейтрофильных форм лейкоцитов и повышение СОЭ.
Таблица 1. Показатели гемограммы ребенка А. в динамике наблюдения.

Что такое коклюш?
Несмотря на широкое использование вакцинации, уровень заболеваемости коклюшем очень высок и в мире, и в России.
Были проведены исследования, в результате которых было установлено, что 40% детей и подростков кашляют именно из-за коклюша. Также, коклюш является причиной хронического кашля у взрослых. Взрослые, являясь резервуаром инфекции, передают ее младенцам не привитым или не достигшим возраста, когда проводится вакцинация против этого заболевания, либо детям, не привитым по тем или иным причинам.
Заболеваемость у взрослых в настоящее время составляет около 25% случаев.
Первое описание этой болезни было дано французским врачом Гийеном де Байоном во время парижской эпидемии коклюша в 1538г.
Коклюш крайне заразен.
Источником заражения может быть только человек (больной типичными или атипичными формами коклюша или здоровые бактерионосители).
Путь передачи инфекции – воздушно-капельный. Обильное выделение возбудителя происходит при чихании и кашле.
Инкубационный период при коклюше длится от двух дней до двух, максимум трех недель. Особенно опасны больные с 1 по 25 день заболевания.
Люди обладают очень высокой восприимчивостью к коклюшу.
Как проявляется коклюш.
После того как прошел инкубационный период у больного появляется насморк, чихание, общее недомогание, отсутствие аппетита, легкий кашель, который не уменьшается от противокашлевых средств. Этот период называется катаральный и длится он как обычная простуда 1-2 недели. Постепенно к 3 неделе кашель усиливается, особенно в ночное время. Так начинается новый период лающего кашля. После глубокого свистящего вдоха следует серия коротких кашлевых толчков, напоминающих лай собаки.
Во время приступа кашля лицо больного краснеет или синеет, возможны носовые кровотечения или кровоизлияния в глаза. Кашель заканчивается выделением вязкой мокроты, иногда рвотой. В сутки таких приступов может быть 10-15. Этот период длится от недели до месяца, иногда дольше.

Процесс выздоровления затягивается на несколько месяцев. Постепенно улучшаются сон и аппетит.
Осложнения коклюша наиболее часто наблюдаются у детей младше 1 года, с повышенным риском тяжелого течения у недоношенных младенцев.
Очень часто детям требуется госпитализация.
Чаще всего коклюш вызывает осложнения, связанные с развитием вторичной бактериальной инфекции.
• Бактериальная пневмония - наиболее частое осложнение коклюша (является наиболее распространенной причиной смерти от коклюша)
• Бронхит, плеврит, эмфизема, коллапс легкого
• У детей раннего возраста коклюш может способствовать развитию бронхоэктатической болезни
• Синусит, отит, разрыв барабанных перепонок
• Кровотечение из носа
• Грыжи, разрыв мышц брюшной стенки
• Заболевания головного мозга
• Отставание в развитии
Коклюш у взрослых проходит довольно тяжело и может стать причиной серьезных осложнений, таких как судороги и энецфалопатия. У пациентов в возрасте старше 30 лет в 5-9 % случаев возникает пневмония. У женщин старше 50 лет в 34% случаев выявляется недержание мочи, связанное с коклюшем. Кроме того регистрируются такие осложнения, как переломы ребер, паховая грыжа, удушье, грыжа поясничного диска, обмороки.
Симптомы коклюша у взрослых:
• Общее недомогание и снижение аппетита
• Незначительное увеличение температуры тела, которое сопровождается насморком и небольшим кашлем, симптомы начинают быстро усиливаться
• Симптомы у взрослых напоминают симптомы бронхита, поэтому заболевание сразу выявить не очень просто.
• У некоторых болезнь проходит незаметно, что ведет к массовому инфицированию контактных лиц.
Коклюш и беременность
Любое инфекционное заболевание во время беременности может негативно влиять на развитие плода и вызывать у него различные врожденные пороки, например, глухоту, катаракту, поражение сердца, скелета. Так же коклюш может провоцировать выкидыш и рождение мертвого ребенка.
Дети младшего возраста наиболее подвержены развитию осложнений коклюша и поэтому их зачастую госпитализируют.
При лечении коклюша назначают антибиотики, так же антигистаминные препараты.
• Обильное питье для предотвращения обезвоживания
• Частые приемы пищи малыми порциями для того чтобы во время рвоты уменьшить потерю жидкости
• В комнате больного должен быть прохладный воздух
• Не допускать наличие в воздухе раздражителей, которые могут спровоцировать приступы кашля (пыль, дым, вещества с резким запахом)
Так как обычно приступы происходят в теплом и душном помещении вечером, больным рекомендуется спать с открытым окном.
Изоляция больного на 25 дней от начала заболевания. Карантин на контактных детей (возраст до 7 лет) на 14 дней.
Для детей следует придерживаться графика прививок для АКДС (дифтерия, столбняк, коклюш).
Вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, утвержденным Приказом Министерства здравоохранения РФ от 2 марта 2014г № 125н.
Согласно Национальному календарю профилактических прививок вакцинация проводится с 3 месяцев жизни трехкратно с интервалом в 1.5 месяца. Ревакцинация через 1.5 года.

Для детей и взрослых, чье состояние не требует госпитализации есть несколько советов, которые позволяют облегчить течение болезни, снизят риск заражения окружающих и ускорят выздоровление:
• Изоляция больного, пока не пройден курс антибиотиков в течение 5 дней.
• Те, кто вступает в контакт с больными, должен носить хирургические маски.
• Хорошая профилактика – мытье рук.
• В очаге инфекции производится тщательная дезинфекция
• Детям до года и непривиым лицам, контактировавшим с больным, проводят экстренную профилактику.
До того, как была разработана вакцина, коклюш считался детским заболеванием, и поражал детей любого возраста. В настоящее время коклюш встречается в основном у детей первых месяцев жизни (которые, в силу юного возраста, еще не получили курс прививок против коклюша), а также у школьников и молодых взрослых, у которых уже утрачен поствакцинальный иммунитет. Случаи смерти, вызванные коклюшем, довольно редки, и встречаются в основном у младенцев до 4х месяцев жизни. Учитывая этот факт, во многих развитых странах мира, таких как США, всем беременным женщинам вводится вакцина против коклюша. Это позволяет не только развить иммунитет у самой матери, но и передать защитные антитела против коклюша младенцу, которые будут защищать его в первое полугодие жизни. Вакцинацию против коклюша нередко предлагают и людям из ближайшего окружения новорожденного ребенка.
Имеющиеся в наличии вакцины делятся на цельноклеточные и бесклеточные, но все они предназначены лишь для детей дошкольного возраста.
Симптомы коклюша
С момента заражения коклюшем, до возникновения первых симптомов болезни, проходит обычно от семи до десяти суток. Первые проявления довольно легкие, и чаще всего их невозможно отличить от легкой простуды (ОРВИ):
- Насморк Заложенность носа Покраснение глаз и слезотечение Невысокая лихорадка Кашель
Однако, в отличие от ОРВИ, эти симптомы длятся неделю или две, не имея тенденции к уменьшению. Напротив, спустя две недели, кашель резко усиливается, приобретая типичный спазматический характер. Кашель становится приступообразным, вне приступов ребенок выглядит практически здоровым, но когда начинается приступ ребенок заходится в кашле, не может остановить кашель, резко громко вдыхает между откашливанием и снова кашляет. Приступ длится 1-5 минут, нередко сопровождается высовыванием языка, покраснением или посинением кожи лица, и нередко заканчивается рвотой. Кашель при коклюше настолько интенсивный, что у детей нередко болят мышцы брюшного пресса (крепатура), происходят кровоизлияния в склеру глаз, надрывается и кровоточит уздечка языка, а после приступа больной чувствует изнеможение и крайнюю усталость. Провоцируют приступ негативные эмоции, громкие звуки, яркий свет, испуг и др. При исключении провоцирующих факторов приступы становятся несколько реже, но возникают и в отсутствие всяких видимых причин. В конце кашля нередко отходит небольшое количество вязкой стекловидной мокроты в виде цилиндров (слепки с бронхов). Иногда, особенно у маленьких детей (чем меньше возраст, тем чаще) после приступа кашля наступает период апноэ, то есть остановки дыхания. Оно длится обычно 5-20 секунд, после чего ребенок делает глубокий вдох и начинает нормально дышать.В сутки больной человек испытывает от пяти до сорока приступов спазматического кашля. Во время приступа он не может полноценно дышать (особенно если есть периоды апноэ после приступов), поэтому мозг недополучает кислород (испытывает периоды гипоксии).
Далеко не всегда приступы кашля при коклюше бывают такими типичными. Нередко, особенно у взрослых людей, коклюш проявляется лишь навязчивым сухим кашлем, от которого никак невозможно избавиться в течение нескольких месяцев.
Младенцы, болеющие коклюшем, могут не кашлять вовсе. Вместо этого они могут испытывать затруднения дыхания или временные остановки дыхания (апноэ).
Период спазматического кашля длится до 3 недель, а затем кашель начинает медленно утихать. До полного выздоровления может пройти 2-6 месяцев, причем каждая простуда, случившаяся в этот период с выздоравливающим человеком, может сопровождаться не обычным кашлем, а типичными коклюшными приступами.
длительные приступы кашля могут сопровождаться Рвотой,покраснением или посинением лица ,затруднением дыхания, или заметными паузами в дыхании ,спазматическим вдохом .
Причины возникновения коклюша
Коклюш вызывается бактерией, называемой бордетелла (Bordetella pertussis). Инфицированный человек распыляет эти бактерии вокруг себя во время кашля или чихания, и если зараженный воздух вдыхает человек, не имеющий иммунитета к коклюшу (не болевший и не вакцинированный), то он заражается и заболевает.
Наибольшему риску коклюша подвергаются лица, не получившие вакцины от коклюша, или вакцинированные более пяти лет назад: дети до 6 месяцев жизни и лица старше семи лет. Ребенка нельзя считать защищенным от коклюша, пока ему не введены, как минимум, три дозы вакцины.
Осложнения коклюша
У подро. В худшем случае у них могут развиваться такие осложнения, как:
- Перелом или трещины ребра
- Грыжи живота (паховая, пупочная, диафрагмальная)
- Кровоизлияния в склеры глаз, кожу, слизистые рта
У грудных детей, особенно у детей в возрасте до 6-ти месяцев, осложнения гораздо более вероятны, и могут включать в себя, Пневмонию ,Апноэ (длительные остановки дыхания), Обезвоживание или потеря веса из-за затруднений кормления, СудорогиПовреждение мозга (от гипоксии и/или чрезмерного давления) Поскольку младенцы и дети ясельного возраста подвергаются наибольшему риску осложнений от коклюша, нередко им требуется лечение в условиях стационара. Следует понимать, что любое из описанных осложнений у детей до 6 месяцев может привести к смерти (хотя риск этого, обычно, невелик).
Диагностика коклюша
Диагностика коклюша в его ранних стадиях крайне сложна потому, что его симптомы схожи с другими частыми респираторными заболеваниями, такими как простуда, грипп или бронхит.
Иногда врач может диагностировать коклюш на основании одного лишь анамнеза (расспроса) и увидев один типичный приступ кашля.
В остальных случаях, врачу могут понадобиться специальные анализы:
- Посев из носоглотки на бордетеллу.Врач возьмет мазок из носоглотки (места, где нос, переходит в горло – позади и выше нёбного язычка). Он отправит этот мазок в бактериологическую лабораторию, где его проверят на наличие бордетеллы. Это самый надежный и достоверный способ подтвердить коклюш, однако эффективен он далеко не всегда. Взятие мазка можно проводить только до начала антибиотикотерапии и не позднее третьей недели от начала болезни. Но даже если соблюдать все правила забора анализа – он часто бывает отрицательным даже при настоящем коклюше. Поэтому положительный мазок на коклюш – достоверно подтвердит коклюш, но отрицательный – не обязательно исключит это заболевание .
- Общий анализ крови. Образец крови отправляется в клиническую лабораторию, где проверят ее состав и количество каждого вида клеток крови. Это общий тест, он дает врачу много полезной информации, но не способен сам по себе подтвердить или исключить коклюш.
- Анализы на выявления заболевания
мазок из зева для определения возбудителя Bordetella pertussis – актуален в первые 5–7 дня от начала заболевания;
кровь из вены на определение антител – IgA (появляются через 2,5–3 недели от начала заболевания), IgG (вырабатываются на 3-й неделе болезни) и IgM (обнаруживаются со 2-й недели), ;
мазок из носа или зева для определения возбудителя Bordetella pertussis методом ПЦР – можно проводить в 1-й месяц болезни.
- Рентгенограмма грудной клетки. Врач может назначить рентгенограмму, чтобы исключить пневмонию и плеврит, которые могут осложнять как сам коклюш, так и похожие на коклюш ОРВИ.
- Иммуноферментный анализ крови (ИФА на антитела к коклюшу). Это довольно неточный анализ, поскольку антитела могут появляться как на острую фазу коклюша, так и на вакцинацию, давно перенесенную болезнь, носительство бордетеллы или не появляться вовсе. Однако в некоторых ситуациях врачу все же может пригодиться этот анализ, как вспомогательный инструмент. Контактные лица наблюдаются 21 день и при появлении кашля направляются на бактериологическое обследование (мазки из зева) в ЦГиЭ на Плеханова 18, утром натощак, не чистить зубы
Лечение коклюша
Обычно, дети первого года жизни, заболевшие коклюшем, требуют госпитализации потому, что коклюш особенно опасен для этой возрастной группы , Лечение детей старшего возраста и взрослых людей, как правило, можно проводить в домашних условиях.
Лекарственные препараты для лечения коклюша
Антибиотики убивают бактерии, вызывающие коклюш, и в некоторых случаях ускоряют выздоровление.-Макролиды,Амоксиклав, Флемоксин солютаб, Членам семьи заболевшего могут быть назначены профилактические антибиотики. Больной коклюшем перестает выделять бордетеллу с кашлем сразу после окончания курса антибиотиков, или через 21 день от начала болезни (даже без всякого лечения). Поэтому нет никакой необходимости начинать антибиотики после этого срока, если у больного нет бактериальных осложнений (пневмонии и тд). Наибольшую эффективность антибиотики оказывают в инкубационном периоде, и до начала спазматического (самого тяжелого) периода – при этом они значительно облегчают или даже предотвращают развитие спазматического кашля. Но хитрость в том, что до спазматического периода почти невозможно догадаться, что пациент болен именно коклюшем. Поэтому антибиотики нужны не столько самому больному, сколько ближайшим членам его семьи.
Вторым большим плюсом антибиотикотерапии является то, что после ее проведения больной перестает выделять бордетеллу вокруг себя и заражать других людей, несмотря на то, что выраженный кашель будет беспокоить его еще много месяцев.
К сожалению, кашель при коклюше почти невозможно облегчить. Противокашлевые препараты на основе бутамирата, кодеина, декстраметорфана и тд часто применяются, но не доказали своей эффективности в строгих исследованиях.
Обычно больному назначаются длительные прогулки на свежем воздухе (не контактируя при этом с другими людьми!), положительные эмоции (особенно детям) и спокойный режим дня. Строго говоря, до сих пор у медицины нет других мер воздействия на естественное течение коклюша. Организм сам борется с этой инфекцией и выздоравливает, задача врачей – прервать распространение инфекции и своевременно выявлять и лечить осложнения коклюша.
Советы для больного
Побольше отдыхайте. Прохладная, темная и тихая спальня делает ночные приступы легче и реже, а сон больного человека – спокойнее.
- Пейте много жидкости. Вода, сок и супы являются оптимальным выбором. Особенно важно следить за признаками обезвоживания у детей, такими как сухие губы, плач без слез и редкие мочеиспускания.
- Ешьте небольшими порциями. Чтобы избежать рвоты после кашля, принимайте пищу почаще, но малыми объемами. Избегайте переедания.
- Очищайте воздух в доме. Почаще проветривайте, полностью исключите табачный дым, дым от камина, резкие химические запахи и тд.
- Предотвращайте распространение инфекции. Прикрывайте рот при кашле, постоянно и часто мойте руки; если вы должны быть в кругу незащищенных лиц - носите маску.
Профилактика коклюша
Лучший способ предотвратить коклюш – это вакцинация.-АКДС, Чаще всего врачи вводят вакцину, которая защищает не только от коклюша, но и дифтерии и столбняка – двух других тяжелых заболеваний. Первая доза такой вакцины вводится ребенку в возрасте 2-3 месяцев.
Где мы находимся?
220077, г. Минск, ул. Ташкентская, 5
Стол справок: 8 (017) 345-48-93
Вызов врача на дом: 8 (017) 341-26-45
Стол справок регистратуры стоматологии: 8 (017) 341-49-23
Телефон приемной: 8 (017) 340-91-46
Факс: 8 (017) 340-91-46
Е-mail: Этот адрес электронной почты защищен от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Телефон платных услуг: 8 (017) 345-21-05; касса 8 (017) 345-35-93.




Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%.
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, и 195 тыс. детей погибли от этого заболевания. Оно очень опасно для детей младше 2 лет.
Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, 95% из которых отмечалось в развивающихся странах, и около 195 000 детей погибло от этого заболевания. В развивающихся странах средний показатель летальности составляет около 4% среди детей грудного возраста младше года и 1% среди детей в возрасте 1-4 лет.

Общие сведения
Коклюш - одна из самых распространенных детских инфекций, острая инфекционная болезнь, характеризующаяся своеобразным судорожным кашлем. Коклюш вызывается бактерией Bordetella pertussis, которая передается от инфицированного восприимчивому лицу воздушно-капельным путем.
Вероятность заболеть
Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И, при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%. Инфекция очень опасна для детей младше 2 лет.
Внедрение эффективных программ вакцинации младенцев ассоциировалось со значительным снижением числа случаев коклюша и числа смертельных исходов от коклюша среди детей. Вакцина против коклюша (в комбинации с дифтерийным и столбнячным анатоксинами) используется в рамках расширенной программы иммунизации (РПИ) с момента ее создания в 1974 году. Однако до сих пор коклюш является частой причиной смертности среди детей грудного возраста во всем мире и остается поводом для озабоченности со стороны общественного здравоохранения даже в странах с высоким уровнем охвата прививками. По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, и 195 000 тыс. детей погибли от этого заболевания. В 2013 году коклюш все еще являлся причиной примерно 63 000 случаев смерти среди детей в возрасте менее 5 лет. Эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками. Именно поэтому рутинная вакцинация против коклюша остается одним из самых приоритетных разделов иммунопрофилактики.
Симптомы и характер протекания заболевания
После инкубационного периода, составляющего 9-10 дней (с амплитудой 6-20 дней), у заболевших развиваются катаральные симптомы, включая кашель. В течение 1-2 недель могут наблюдаться приступы затяжного приступообразного спазматического кашля. В типичных случаях кашель, особенно сильный ночью, часто сопровождается рвотой. У детей раннего грудного возраста коклюш может первоначально проявляться в виде апноэ (остановка дыхания) и цианоза без кашля, а у подростков и взрослых единственным проявлением заболевания может быть только стойкий кашель нехарактерный для коклюша, что в значительной мере затрудняет диагностику. Катаральный, пароксизмальный периоды и период выздоровления могут длиться до нескольких месяцев.
Проявления болезни хоть и очень неприятны, но не особенно страшные. Прежде всего следует опасаться осложнений, наиболее частым из которых является воспаление легких (пневмония). Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
Даже в развитых странах такое осложнение после коклюша, как бронхопневмония, может наблюдаться среди приблизительно 6% детей, заболевших коклюшем, среди детей грудного возраста младше 6 месяцев уровень осложнений в четыре раза выше.
Особенно тяжело протекает коклюш у детей первых шести месяцев жизни. В этом возрасте после кашля часто бывают остановки дыхания, которые длятся от нескольких секунд до минуты и даже дольше. Тяжелые формы коклюша, протекающие с нарушением мозгового кровообращения, с выраженной гипоксемией, остановками дыхания, судорогами, неблагоприятны в отношении отдаленного прогноза. После них часто наблюдаются различные расстройства нервной системы.
При коклюше могут возникнуть и другие осложнения: эмфизема легких, проникновение воздуха в подкожную жировую клетчатку, кровоизлияние в мозг или в оболочки глаза.
У детей грудного возраста во время приступа кашля за счет сильного напряжения может сформироваться грыжа, выпасть прямая кишка. Причиной смерти, как правило, являются тяжелые проявления коклюша с нарушением мозгового кровообращения, осложненные пневмонией. Крайне неблагоприятно наслоение острых респираторных, стафилококковой инфекций, которые усиливают патологические процессы, развившиеся в результате коклюша, что в свою очередь приводит к более тяжелому течению воспалительных процессов – создается порочный круг.
Смертность
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, 95% из которых отмечалось в развивающихся странах, и около 195 000 детей погибло от этого заболевания. В развивающихся странах средний показатель летальности составляет около 4% среди детей грудного возраста младше года и 1% среди детей в возрасте 1-4 лет.
Особенности лечения
Госпитализации подлежат: больные с тяжёлыми формами; с угрожающими жизни осложнениями (нарушение мозгового кровообращения и ритма дыхания); со среднетяжёлыми формами с негладким течением, неблагоприятным преморбидным фоном, обострением хронических заболеваний; дети раннего возраста. По эпидемиологическим показаниям госпитализируют детей из закрытых детских учреждений (независимо от тяжести заболеваний) и семейных очагов.
Больным обеспечивают особые условия – палата должна хорошо вентилироваться, воздух должен быть увлажнен специальными увлажнителями, кондиционерами или, при их отсутствии, мокрыми полотенцами. Для лечения используются антибиотики (в начале заболевания), успокаивающие средства, противорвотные и противокашлевые препараты.
Эффективность вакцинации
Наибольшее число заболеваний приходиться на возраст от 1 года до 5 лет. Заболеваемость коклюшем в прошлом была почти всеобщей и уступала первое место лишь кори. В результате широкомасштабной вакцинации, проведенной в 1950-1960 годы в промышленно развитых странах, произошло резкое снижение заболеваемости (более 90%) и смертности от коклюша.
В 2008 г. около 82% всех детей грудного возраста в мире были привиты тремя дозами вакцины против коклюша. По оценкам ВОЗ, в 2008 году результате вакцинации против коклюша было предотвращено около 687 000 случаев смерти. В странах, где количество привитых детей снижается до 30% и ниже, уровень и динамика заболеваемости коклюшем становится такой, какой она была в довакцинальный период.
Вакцины
Надежным средством специфической профилактики коклюша является вакцина. Коклюшная вакцина выпускается, как правило, в комбинации с дифтерийным и столбнячными анатоксинами (АКДС для первичного курса вакцинации или AaкдС для последующих возрастных ревакцинаций).
Последние эпидемии
В каждой конкретной местности эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками.
Исторические сведения и интересные факты
Первое упоминание коклюша относится к 1578 г., когда эпидемия с огромной смертностью имела место в Париже и была описана Гийомом де Байю (Guilleaume de Baillou), деканом Парижского университета. Когда медики ничего не знали о природе коклюша, то лечили его в основном кровопусканиями. А это, конечно же, мало способствовало выздоровлению пациентов.
Лишь в 1906 году учёные Жюль Берде и Октав Жангу, работавшие в институте Пастера в Брюсселе, выделили коклюшную палочку. Но и после этого у врачей не прибавилось средств для лечения коклюшной инфекции. Они появились только в годы Второй мировой войны.
Читайте также:


