Ребенок заболел дифтерией коклюшем
АКДС (адсорбированная коклюшно-дифтерийно-столбнячная вакцина) стоит в российском национальном графике прививок на одном из первых мест: первый курс (три этапа) проводят в 2-3, 4–5 и 6 месяцев. Интервал между прививками должен составлять не менее 30 дней. Следующая вакцинация – в 18 месяцев. На этом этапе формируется стойкий иммунитет против коклюша, дифтерии и столбняка на ближайшие 6–10 лет.
КАК ПРИВИВКА ВЛИЯЕТ НА РАСПРОСТРАНЕНИЕ ИНФЕКЦИЙ
До появления вакцины АКДС в 50-х годах прошлого века такие инфекции, как столбняк, дифтерия и коклюш, были причиной очень серьезных заболеваний и даже смерти. Согласно статистике, 20% детей болели дифтерией, причем в возрасте до двух лет почти половина случаев оканчивалась смертельным исходом. Детская смертность от столбняка была еще выше и доходила до 95%. А коклюш был практически так же распространен, как ОРВИ – им болело почти 100% детей, с разной степенью тяжести. По оценке ВОЗ, после начала широкомасштабной кампании противококлюшной вакцинации в 1950-1960-х годах количество случаев заболевания сократилось на 90%!
В России статистика тоже показывает позитивные цифры: в 2016 году было отмечено всего два случая заражения дифтерией и три – столбняком. Коклюшем переболело всего около 8000 человек – 1,7 случаев на 100 000 человек. Если сравнить это с 1958 годом, когда было зарегистрировано 475 случаев заболевания коклюшем на 100 000 человек, то статистика говорит сама за себя: вакцина действительно помогла минимизировать распространение инфекции.
Начавшаяся в 1980-х годах антипрививочная кампания привела к уменьшению охвата населения России прививками до 60%, и это практически сразу же отразилось на заболеваемости многими инфекциями, в том числе коклюшем. К 1993 году количество зарегистрированных случаев увеличилось в 13 раз. После 2000-х годов, когда активное информирование населения привело к повышению количества привитых людей, особенно детей, картина снова изменилась.

ИЗ ЧЕГО СОСТОИТ ВАКЦИНА АКДС
Вакцина АКДС состоит из трех компонентов: очищенного дифтерийного анатоксина, очищенного столбнячного анатоксина и убитых коклюшных палочек. Из-за последнего компонента ее также называют цельноклеточной. Используется она только для детей младшего возраста, так как чем старше становится ребенок, тем более остро он реагирует на коклюшный компонент вакцины. Поэтому ВОЗ рекомендует использовать АКДС для первичной вакцинации детей, а ревакцинацию проводить более мягкими, ацеллюлярными альтернативами, в которых убитые коклюшные палочки заменены на фрагменты клеточной стенки этих бактерий, а сами клетки разрушены в процессе изготовления вакцины. Именно ацеллюлярную вакцину от коклюша, дифтерии и столбняка (ААДС) рекомендуют использовать для детей старше 6 лет и взрослых.
КОМУ НЕЛЬЗЯ ДЕЛАТЬ ПРИВИВКУ АКДС
Абсолютных противопоказаний против вакцинации АКДС не так много:
— прогрессирующие заболевания нервной системы или наличие в анамнезе афебрильных судорог (можно провести вакцинацию АДС, без коклюшного компонента);
— сильная реакция на компоненты вакцины: повышение температуры выше 40° С, в месте введения вакцины – отек и покраснение свыше 8 см в диаметре;
— серьезные иммунные заболевания, при которых иммунитет практически отсутствует.
— Кроме того, нельзя делать прививку в период обострения любого заболевания, в том числе хронического. Если ребенок болеет ОРВИ, вакцинацию лучше отложить до отступления основных симптомов: температуры, кашля и насморка.
ПОЧЕМУ АКДС ВЫЗЫВАЕТ СТРАХИ И НЕГАТИВ
Иммунизация от коклюша не является пожизненной: уровень защиты значительно снижается к 6–7 годам ребенка, и без ревакцинации вероятность заболеть повышается, хотя в целом и остается немного ниже, чем у непривитых детей.
Врачи уверены: боязнь столкнуться с этими реакциями на прививку АКДС у своего ребенка – не повод отказываться от нее. Нужно внимательно изучить всю информацию и подойти к вопросу вдумчиво и разумно, с пониманием нужд ребенка и желанием защитить его.




Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%.
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, и 195 тыс. детей погибли от этого заболевания. Оно очень опасно для детей младше 2 лет.
Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, 95% из которых отмечалось в развивающихся странах, и около 195 000 детей погибло от этого заболевания. В развивающихся странах средний показатель летальности составляет около 4% среди детей грудного возраста младше года и 1% среди детей в возрасте 1-4 лет.

Общие сведения
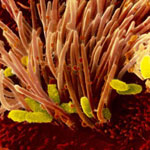
Коклюш - одна из самых распространенных детских инфекций, острая инфекционная болезнь, характеризующаяся своеобразным судорожным кашлем. Коклюш вызывается бактерией Bordetella pertussis, которая передается от инфицированного восприимчивому лицу воздушно-капельным путем.
Вероятность заболеть
Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И, при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%. Инфекция очень опасна для детей младше 2 лет.
Внедрение эффективных программ вакцинации младенцев ассоциировалось со значительным снижением числа случаев коклюша и числа смертельных исходов от коклюша среди детей. Вакцина против коклюша (в комбинации с дифтерийным и столбнячным анатоксинами) используется в рамках расширенной программы иммунизации (РПИ) с момента ее создания в 1974 году. Однако до сих пор коклюш является частой причиной смертности среди детей грудного возраста во всем мире и остается поводом для озабоченности со стороны общественного здравоохранения даже в странах с высоким уровнем охвата прививками. По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, и 195 000 тыс. детей погибли от этого заболевания. В 2013 году коклюш все еще являлся причиной примерно 63 000 случаев смерти среди детей в возрасте менее 5 лет. Эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками. Именно поэтому рутинная вакцинация против коклюша остается одним из самых приоритетных разделов иммунопрофилактики.
Симптомы и характер протекания заболевания
После инкубационного периода, составляющего 9-10 дней (с амплитудой 6-20 дней), у заболевших развиваются катаральные симптомы, включая кашель. В течение 1-2 недель могут наблюдаться приступы затяжного приступообразного спазматического кашля. В типичных случаях кашель, особенно сильный ночью, часто сопровождается рвотой. У детей раннего грудного возраста коклюш может первоначально проявляться в виде апноэ (остановка дыхания) и цианоза без кашля, а у подростков и взрослых единственным проявлением заболевания может быть только стойкий кашель нехарактерный для коклюша, что в значительной мере затрудняет диагностику. Катаральный, пароксизмальный периоды и период выздоровления могут длиться до нескольких месяцев.
Проявления болезни хоть и очень неприятны, но не особенно страшные. Прежде всего следует опасаться осложнений, наиболее частым из которых является воспаление легких (пневмония). Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
Даже в развитых странах такое осложнение после коклюша, как бронхопневмония, может наблюдаться среди приблизительно 6% детей, заболевших коклюшем, среди детей грудного возраста младше 6 месяцев уровень осложнений в четыре раза выше.
Особенно тяжело протекает коклюш у детей первых шести месяцев жизни. В этом возрасте после кашля часто бывают остановки дыхания, которые длятся от нескольких секунд до минуты и даже дольше. Тяжелые формы коклюша, протекающие с нарушением мозгового кровообращения, с выраженной гипоксемией, остановками дыхания, судорогами, неблагоприятны в отношении отдаленного прогноза. После них часто наблюдаются различные расстройства нервной системы.
При коклюше могут возникнуть и другие осложнения: эмфизема легких, проникновение воздуха в подкожную жировую клетчатку, кровоизлияние в мозг или в оболочки глаза.
У детей грудного возраста во время приступа кашля за счет сильного напряжения может сформироваться грыжа, выпасть прямая кишка. Причиной смерти, как правило, являются тяжелые проявления коклюша с нарушением мозгового кровообращения, осложненные пневмонией. Крайне неблагоприятно наслоение острых респираторных, стафилококковой инфекций, которые усиливают патологические процессы, развившиеся в результате коклюша, что в свою очередь приводит к более тяжелому течению воспалительных процессов – создается порочный круг.
Смертность
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, 95% из которых отмечалось в развивающихся странах, и около 195 000 детей погибло от этого заболевания. В развивающихся странах средний показатель летальности составляет около 4% среди детей грудного возраста младше года и 1% среди детей в возрасте 1-4 лет.
Особенности лечения
Госпитализации подлежат: больные с тяжёлыми формами; с угрожающими жизни осложнениями (нарушение мозгового кровообращения и ритма дыхания); со среднетяжёлыми формами с негладким течением, неблагоприятным преморбидным фоном, обострением хронических заболеваний; дети раннего возраста. По эпидемиологическим показаниям госпитализируют детей из закрытых детских учреждений (независимо от тяжести заболеваний) и семейных очагов.
Больным обеспечивают особые условия – палата должна хорошо вентилироваться, воздух должен быть увлажнен специальными увлажнителями, кондиционерами или, при их отсутствии, мокрыми полотенцами. Для лечения используются антибиотики (в начале заболевания), успокаивающие средства, противорвотные и противокашлевые препараты.
Эффективность вакцинации
Наибольшее число заболеваний приходиться на возраст от 1 года до 5 лет. Заболеваемость коклюшем в прошлом была почти всеобщей и уступала первое место лишь кори. В результате широкомасштабной вакцинации, проведенной в 1950-1960 годы в промышленно развитых странах, произошло резкое снижение заболеваемости (более 90%) и смертности от коклюша.
В 2008 г. около 82% всех детей грудного возраста в мире были привиты тремя дозами вакцины против коклюша. По оценкам ВОЗ, в 2008 году результате вакцинации против коклюша было предотвращено около 687 000 случаев смерти. В странах, где количество привитых детей снижается до 30% и ниже, уровень и динамика заболеваемости коклюшем становится такой, какой она была в довакцинальный период.
Вакцины
Надежным средством специфической профилактики коклюша является вакцина. Коклюшная вакцина выпускается, как правило, в комбинации с дифтерийным и столбнячными анатоксинами (АКДС для первичного курса вакцинации или AaкдС для последующих возрастных ревакцинаций).
Последние эпидемии
В каждой конкретной местности эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками.
Исторические сведения и интересные факты
Первое упоминание коклюша относится к 1578 г., когда эпидемия с огромной смертностью имела место в Париже и была описана Гийомом де Байю (Guilleaume de Baillou), деканом Парижского университета. Когда медики ничего не знали о природе коклюша, то лечили его в основном кровопусканиями. А это, конечно же, мало способствовало выздоровлению пациентов.
Лишь в 1906 году учёные Жюль Берде и Октав Жангу, работавшие в институте Пастера в Брюсселе, выделили коклюшную палочку. Но и после этого у врачей не прибавилось средств для лечения коклюшной инфекции. Они появились только в годы Второй мировой войны.
По итогам первого полугодия 2018 г. уровень заболеваемости коклюшем вырос более чем вдвое в сравнении с тем же периодом прошлого года. Очередной циклический подъем этой инфекции мы обсудили с руководителем отдела профилактики инфекционных заболеваний Детского научно-клинического центра инфекционных болезней ФМБА Сусанной Михайловной Харит.

– Сусанна Михайловна, какова ситуация с заболеваемостью дифтерией, коклюшем и столбняком в России? Как она соотносится с общемировой статистикой?
– К счастью, у нас на сегодняшний день дифтерии и столбняка практически нет. Хотя до сих пор еще есть страны, где сохраняется заболеваемость и дифтерией, и столбняком. Но если столбняк – это заболевание, которое связано с землей, с загрязнением ран, то дифтерия может вызывать вспышки эпидемии.
Что же касается коклюша, то это проблема всего мира. Действительно сейчас этой инфекции много в разных странах. Заболеваемость в нашей стране колеблется от 4 до 6 на 100 тысяч ежегодно. Вроде бы, небольшая цифра, но это общая заболеваемость. У детей, конечно, заболеваемость в разы больше, и основную массу заболевших, примерно 93–95%, в разные годы по-разному, составляют дети. И среди них ведущую роль играют маленькие дети. Они наиболее тяжело болеют и чаще всего попадают в стационар, инфекция зачастую протекает с осложнениями. В последние годы сменилась система выявления заболевания, и мы стали говорить и о других возрастных группах. Оказалось, что практически так же, как маленькие дети, болеют дошкольники и дети школьного возраста.
– Каковы особенности течения инфекций (дифтерия, коклюш, столбняк) на современном этапе?
– К сожалению, эти три инфекции столь же опасны, столь же тяжело протекают, как и в прежние времена. Начнем с дифтерии, молодые родители часто отказываются от прививок, потому что просто не понимают, насколько это опасно. Дифтерия у непривитых людей – смертельно опасное заболевание.
Я еще застала эпидемию дифтерии в нашей стране в 90-е годы. Непривитые дети погибали. У нас перед реанимацией стояли на коленях родители, молились, чтобы их дети остались живы. Поэтому это страшное заболевание, которое до настоящего времени, если человек не привит, может привести к гибели практически в 20% случаев, дает тяжелейшие осложнения.
Основой действия этой инфекции является не сам микроб, который можно убить при помощи антибиотиков, а токсин, который он нарабатывает. И когда микроб попадает в носоглотку, буквально в первые 2–3 дня он уже вырабатывает этот токсин. В свою очередь токсин всасывается в кровь и поражает все наши органы: в первую очередь сердце, почки и нервную систему. И вот с этим справиться уже очень сложно, вывести этот токсин, который уже связался с тканями. Поэтому, к сожалению, лечение осталось столетней давности, ничего другого мы придумать не можем. И единственное средство предупреждения – это вакцинация.
Если говорить о столбняке, то несколько лет назад на конференции представители одного региона рассказывали о случае столбняка у 7-летней девочки, которая погибла. Ребенку все время давали медотвод от прививок, потому что что-то у нее на первом году жизни случилось, какую-то перинатальную энцефалопатию находили, дальше родители, напуганные прививками, не прививали ребенка, ребенок нормально развивался, ходил в детский сад, пошел в школу. И она каталась на самокате и упала и поранила ногу, слегка, при этом подралась еще с соседом. И когда у нее появились неврологические проявления, решили, что это травма мозговая за счет вот этой драки. И только когда ребенок встал в дугу, стало понятно, что это столбняк. А лечить уже в это время совершенно бесполезно. Вот так легко из-за какой-то ерунды можно потерять свое единственное любимое чадо.
Наконец, третья инфекция, про которую вы спросили, – это коклюш. Заболевание начинается как будто бы это ОРЗ. Кашель, насморк, небольшие температуры, где-то 7–10 дней, ребенок начинает больше кашлять и появляется совершенно специфический приступообразный кашель, то есть приступы нарастающего кашля, потом вдох тяжелый, потому что ему было не вдохнуть, со свистом из-за того, что сужена голосовая щель, называется реприза, и опять кашляет. При этом могут быть кровоизлияния в склеры, потому что напряжен человек, появляются мелкие кровоизлияния на лице. Все это действительно очень тяжелая и явно выраженная клиническая картина. При этом кашляют и днем, и ночью, и ночью даже больше. Это тянется где-то 3–4 недели, потом проходит, но стоит человеку заболеть в течение полугода – может снова возобновиться такой приступ кашля. Потому что этот кашель связан не столько самой инфекцией, с самим коклюшным микробом, сколько с тем, что создается в нервной системе доминанта возбуждения, поддерживающая этот кашель. Маленькие дети, к сожалению, кашлять не умеют хорошо, откашливать им тяжело, у них другая структура, мышцы, костная система другая совсем до года. На фоне вот таких приступов, которые они не могут еще хорошо реализовать, как следует покашлять, у них возникает апноэ так называемое, то есть остановка дыхания. Соответственно, это приводит к судорогам, к тому, что раньше называли энцефалез, поражение мозга, связанное с гипоксией. К сожалению, это может привести к летальным исходам. Даже в таких развитых странах, как Австралия, Америка, Англия. Дети от коклюша первого года жизни погибают. Несмотря на все возможности нашей современной терапии.
– Сусанна Михайловна, скажите, изменилось качество этих вакцин за последние годы?
– В начале 20 века вакцин еще не было, была сыворотка, а это разные вещи. Сыворотка – это уже готовые антитела, которые должны связывать микроорганизмы или токсин и выводить из организма. Эти готовые антитела получают путем иммунизации лошади, сыворотка дифтерийная и столбнячная, лошади делают как бы прививку, у лошади берут кровь, и сыворотку из этой крови используют в качестве лечебного препарата. Это никакого отношения к вакцинации не имеет. Поэтому вакцины были созданы все-таки значительно позже, чем получена сыворотка, но тоже, конечно, в 20 веке. И уже начиная где-то с 40–50-х годов потихонечку в мире более активно стали применять эти препараты. Была монококлюшная вакцина, то есть отдельно профилактика коклюша. Был отдельно дифтерийно-столбнячный нотоксин, потом это соединили в комбинированные препараты, которые наши родители очень хорошо знают.
Надо сказать, что в нашей стране тоже занимались в те же годы и позже изучением побочных эффектов. То есть надо сказать, что этому вопросу всегда уделялось много внимания – безопасности вакцин. Но прекрасно понимали, что опасность инфекции или риск инфекции существенно выше, чем возможный риск от вакцинации. И вот этот баланс рисков, да, взвешивание риска инфекции и риска вакцинации, всегда позволял говорить, что прививаться лучше. Поэтому за прошедшие больше чем полвека действительно в мире появились разные вакцины коклюшные. Две – цельноклеточные и бесклеточные.
– Какие новые подходы появились в профилактике коклюша, дифтерии и столбняка?
– Сегодня мы в нашей стране получили возможность проводить профилактику инфекций практически в любом возрасте. Поскольку зарегистрирована вакцина, в которой содержится бесклеточный коклюшный компонент, несколько антигенов коклюша с уменьшенным содержанием и дифтерийно-столбнячный антитоксин. Тоже с уменьшенным содержанием их количества, соответствующий отечественной вакцине вакцинации против дифтерии и столбняка. Поэтому сегодня мы можем проводить ревакцинацию, то есть поддерживать защиту от дифтерии, коклюша и столбняка этой новой вакциной во всех возрастах. Повторные прививки делаются раз в 10 лет. Наиболее важно это для детей, идущих в школу. И именно школьники очень часто дают вспышки коклюша, он протекает легко у них, кашляют долго, пропускают школу, но это не так страшно. Хотя у детей с бронхиальной астмой это может привести к тяжелым заболеваниям. А принеся домой этот коклюш, школьник может заразить того маленького ребенка, который дома. Он будет болеть тяжело, как вы с вами уже обсуждали. Естественно, очень важно защитить молодых взрослых, поэтому перед окончанием школы, когда мы проводим в 7 классе ревакцинацию, можно тоже использовать эту новую вакцину, которая сейчас появилась, и таким образом продлить защиту против коклюша.
– Как часто прививают врачей от коклюша?
– На сегодняшний день у нас только появилась такая вакцина. Потому что в нашей стране долго не было вакцины для возрастных ревакцинаций. Да, если первичный комплекс называется вакцинацией, то повторный называется ревакцинацией. И возможности ревакцинировать взрослых у нас не было, к сожалению, она только появилась. Пару лет назад зарегистрирована вакцина, разрешена в России вакцина для профилактики коклюша-дифтерии-столбняка вот эта сочетанная у взрослых и у детей старше 4-х ле. И начиная с этого года мы в принципе можем ее применять.
В ней содержится как раз бесклеточный коклюшный компонент, то есть несколько антигенов коклюша. При этом количество их уменьшено по сравнению с той бесклеточной вакциной, которую получают маленькие дети. У нас на сегодня очень распространена вакцинация бесклеточными комбинированными вакцинами маленьких детей. В календаре есть вакцинация для детей, недоношенных и групп риска, они просто по плану получают такую бесклеточную вакцину. И, кстати говоря, им тоже обязательно потом нужно будет сделать ревакцинацию перед школой этой вакциной. И она же предназначена для взрослых. Значит, в ее составе некое количество антигенов коклюша, уменьшенное по сравнению с детскими вариантами, в ней же дифтерийно-столбнячный антитоксин.
Во-первых, ни одна вакцина не входит в практику до тех пор, пока она не пройдет серьезные этапы исследований доклинических и клинических. Сначала вакцины апробируют и изучают безвредность на животных моделях, если это возможно. А потом уже на взрослых добровольцах, и только потом на детях. Уже после клинических исследований вакцина вступает в жизнь, ее регистрируют и применяют массово, ведут постмаркетинговое наблюдение. То есть после регистрации обязательный учет всех нежелательных явлений. Так вот, 20 лет уже на практике изучается безопасность этой вакцины. То есть идут постмаркетинговые наблюдения.
– Сусанна Михайловна, у вас как у инфекциониста есть уверенность, что после внедрения этой вакцины, активного ее применения, она станет, пойдет на спад заболеваемость?
– Для того, чтобы заболеваемость пошла на спад, мы должны использовать несколько механизмов, не только одну вакцину. Мы должны очень хорошо прививать детей раннего возраста, то есть дети первого года жизни должны быть привиты на 90–95%, точно. На сегодняшний день мы можем говорить только об индивидуальной защите. Ты защищаешь себя, косвенно ты защищаешь своего ребенка.
– После перенесенного коклюша проводится ревакцинация и в какие сроки?
– Раньше у нас считали, что, если человек перенес коклюш, у него уже пожизненный иммунитет и можно не прививаться. На сегодня мы знаем из исследования, которое проведено в разных странах и у нас тоже, что иммунитет после болезни, к сожалению, сохраняется от 4 до 20 лет, кому как повезет. Соответственно, уже во взрослом состоянии иммунитет пропал, и все равно болеют, но болеют легко. Поэтому лучше провести вакцинацию, чтобы поддержать иммунитет.
Дагестанские эпидемиологи обеспокоены: в республике резко выросла заболеваемость корью. Если в 2016 году с этой инфекцией столкнулись три человека, то в прошлом — уже 99. С начала этого года, по данным на конец января, зафиксированы восемь случаев, результаты анализов еще девяти пациентов отправлены в лабораторию для подтверждения диагноза. Специалисты утверждают: причина роста заболеваемости — в отказе от профилактических прививок.
Корь: большинство заболевших — непривитые дети

Фото: Александр Рюмин/ТАСС
Большинство заболевших корью в Дагестане за последние два года — дети. В этом году это 70% зараженных, в прошлом на детей до 17 лет пришлось 81,2% случаев заражения корью. По данным республиканского Роспотребнадзора, 63,6% этих детей оказались непривитыми. 11 из них не получили вакцину из-за возраста — им еще не исполнился год: считается, что до этого времени иммунитет ребенку обеспечивают антитела его матери, если она была привита. Остальных — это 52 человека — отказались прививать родители.
Всего в республике не привиты от кори около 12 тысяч детей до 17 лет — примерно 1,5%.
Корь — инфекционное вирусное заболевание, передающееся воздушно-капельным путем. Считается высококонтагиозной инфекцией — заражение при контакте с больным происходит почти в 100% случаев, если человек не обладает иммунитетом. Опасно своими осложнениями, самое тяжелое из которых — коревая пневмония, часто приводящая к летальному исходу.
— Пять лет назад это было 500−600 человек, — говорит и.о. главного врача Центра гигиены и эпидемиологии Дагестана Айшат Гаджиева. — Количество отказов от вакцинации возросло именно в последние годы — так что непривиыми оказываются в основном дети до пяти лет. При этом именно они входят в группу риска, потому что дети этого возраста заболевание переносят наиболее тяжело, с угрозой летального исхода.
Подтверждают слова Гаджиевой и в республиканском Минздраве: в 2017 году его специалисты зарегистрировали почти 13,5 тысячи отказов от разнообразных профилактических прививок.
— Сейчас многие еще в роддоме отказываются от прививок, — рассказывает Муслимат Гасанова, главный эпидемиолог Министерства здравоохранения Дагестана. — Заболевания коклюшем тоже участились, и мы очень боимся возникновения дифтерии.
Подобная ситуация характерна не только для Дагестана.
— В последние годы отказы от прививок случаются по всей России: и в соседних республиках, и в Московской области. У нас есть информация, что отмечается рост заболеваемости в Европе, также неблагополучная ситуация в Украине, — говорит Айшат Гаджиева.

Фото: Александр Рюмин/ТАСС
Страх последствий для здоровья ребенка — основная причина, по которой люди отказываются делать детям прививки. Однако официально ни один случай поствакцинальных осложнений в Дагестане за последнее время не зафиксирован.
— Необходимо дифференцировать поствакцинальные реакции и осложнения. Поствакцинальные реакции возможны — как и на любое лекарство. Это кратковременное состояние, которое проходит через один-два дня — например, отек на месте введения вакцины, небольшое повышение температуры, — объясняет Айшат Гаджиева. — А поствакцинальное осложнение — это стойкие нарушения состояния здоровья, которые приводят к инвалидности или необратимым последствиям. У нас в республике ежегодно проводится около 2 миллионов прививок, считая прививки от гриппа. И ни одного случая официально зарегистрированного осложнения за последние годы нет.
Тем не менее родители часто видят опасность в самой вакцине.
— Он пока не может говорить предложениями, слова глотает. Постороннему человеку сложно понять его речь. Это всё после прививки АКДС (против коклюша, столбняка и дифтерии. — Ред.) в два года. Тогда мой сын изменился, у него появилась задержка речи, — рассказывает Эльмира Магомедова, мама пятилетнего мальчика. — Саму прививку сын перенес непросто, вялый был, немного температурил, просыпался с криками. Дело в том, что у моего мальчика с рождения была неврология, сильнейшая гипоксия. И только в Москве, уже спустя время после вакцинации, нам сказали, что нельзя было делать нам эту прививку при лечении неврологии. А здесь, в Дагестане, врачи нас уверяли, что ничего такого не будет, что это плановая прививка, ее нужно сделать.
Врачебная ошибка побудила Эльмиру вовсе отказаться от плановых прививок. То же самое сделала, по словам женщины, ее подруга.
— Ее ребенку сделали БЦЖ против туберкулеза в роддоме, у него резко поднялся билирубин, врачи поздно спохватились, и у ребенка теперь проблемы с мозгом. Он ровесник моего мальчика, но не ходит, не разговаривает, — говорит Эльмира.
— Уже прошла неделя, как школьная медсестра сообщила, что пора ставить вакцину, а я до сих пор еще не решила — делать или нет?

Фото: Александр Рюмин/ТАСС
Недоверие к врачам и ко всей системе здравоохранения иногда достигает глобальных масштабов. Старшие дочери махачкалинки Наиды Абакаровой получили все прививки, а вот младшему ребенку, которому сейчас 3,5 года, женщина ставить вакцины не спешит.
— Я не уверена в качестве этих вакцин, я не знаю, где их производят, как? Разные разговоры ходят, что всякие лаборатории делают эксперименты, например. К сожалению, наши чиновники, не чистые на руку люди, часто думают о своем кармане, поэтому я допускаю, что это правда, — объясняет Наида. — У ребенка коллеги прививка АКДС отразилась на слухе… Раньше о таких случаях я не слышала. Когда я делала прививки старшим детям, меня ничего не настораживало. А сейчас я знаю нескольких врачей, которые не делают своим детям, внукам прививки. И вот это пугает. Потому что фармацевтика далеко не прозрачная сфера. Не хочу слишком громогласно высказываться, но доверия нет.
— Даже у грамотных людей после просмотра и прослушивания всяких роликов в интернете возникают вопросы: а как, а почему, а зачем? Часто муссируется информация, что вакцины не так хранятся, что в советское время были хорошие вакцины, а сейчас плохие… — перечисляет она и тут же развеивает один из мифов. — Как раз наоборот, требования к качеству вакцин и их хранению с каждым годом все выше. Они лучше очищены. Если раньше в холодильнике с вакцинами был один термометр, затем два, то сейчас должны быть и термоиндикатор, и терморегистратор.
Специалисты не сомневаются не только в качестве, но и в эффективности вакцин. Айшат Гаджиева из Центра гигиены и эпидемиологии Дагестана говорит, что случаи, когда заболевают привитые — в частности, от кори — люди, есть, но такие больные переносят инфекцию легче. В целом прививка от кори, по ее оценкам, предотвращает заражение в 95% случаев.
— До 1969 года, когда в стране начали делать прививки от кори, эта болезнь нередко влекла летальный исход. Сейчас так происходит в некоторых странах Африки и Азии, где охват вакцинации очень низкий. По данным Всемирной организации здравоохранения, ежедневно от кори в мире гибнет приблизительно 400 человек, — говорит Гаджиева.
Читайте также:


