Применение аминазина при коклюше

Введение
Коклюш - острая бактериальная антропонозная инфекция дыхательных путей. Возбудителем болезни является грамотрицательная палочка Bordetella pertussis. Заболеваемость коклюшем в последний период времени, по данным эпидемиологических исследований, возрастает во всем мире, включая те страны, где уровень вакцинации достигает высоких показателей. Особо опасен коклюш, развивающийся у детей первых 6 месяцев жизни, которые либо не достигли вакцинального возраста, либо находятся в периоде вакцинации, и специфический иммунитет еще не успел сформироваться [2, 9, 17]. Источником инфекции для детей раннего возраста становятся подростки и взрослые [8, 10].
У детей раннего возраста, больных коклюшем, не только имеют место некоторые особенности течения болезни, но и наблюдается высокая частота развития угрожающих жизни состояний (остановка дыхания, коклюшная энцефалопатия), а также тяжелых осложнений - преимущественно заболеваний бронхолегочной системы [5, 16].
С целью демонстрации трудностей в диагностике и прогнозировании течения коклюша детей первого года жизни, приводим клинический случай данного заболевания у младенца с развитием комбинированного вторичного иммунодефицита и тяжелыми легочными осложнениями в условиях наслоения бактериальной инфекции.
Заболевание началось с сухого кашля. В 1-й день болезни ребенок осмотрен фельдшером, лечение не назначено. На 3-й день болезни, при повторном визите фельдшера, был назначен амброксола гидрохлорид. Несмотря на терапию отхаркивающим средством, кашель усиливался, приобрел приступообразный характер, на 8-й день болезни впервые наступил эпизод апноэ продолжительностью около 30 с. Родители обратились в Центральную районную больницу, и на следующий день ребенок реанимобилем был доставлен в Областную инфекционную клиническую больницу. По данным эпидемиологического анамнеза установлено, что у матери и у старшего ребенка (6-летнего возраста) в течение 3 недель наблюдался интенсивный навязчивый сухой кашель, более выраженный в ночное время суток.
Состояние при поступлении на стационарное лечение (9-й день болезни) оценивалось как очень тяжелое, тяжесть состояния обусловлена частыми (более 20-раз в сутки) приступами кашля спазматического характера с выделением слизистой мокроты, иногда завершавшиеся рвотой. Некоторые пароксизмы кашля сопровождались кратковременными апноэ продолжительностью 15-30 с. Сознание пациента было сохранено, ребенок был вялым, на осмотр врача - реагировал плачем. Температура тела находилась в пределах 36,6-37оС. Кожные покровы резко бледные, отмечалась мраморность конечностей, в области промежности и ягодиц - большие участки опрелостей. Выражена одутловатость лица, веки припухшие. Слизистые оболочки полости рта умеренно влажные, незначительная гиперемия небных дужек, задней стенки глотки. Периферические лимфатические узлы не были увеличены. Несмотря на применение оксигенотерапии (кислород в режиме свободного потока через маску) частота дыхания в покое составляла 54/мин., наблюдалась одышка смешанного характера, сатурация крови была в пределах 88-96 %. При аускультации над всей поверхностью легких на фоне жесткого дыхания выслушивались сухие хрипы. Тоны сердца чистые, звучные, ритмичные, ЧСС - 160-176 уд./мин. Постоянно отмечалась умеренная артериальная гипотензия - артериальное давление в среднем составляло 80/40 мм рт.ст. Живот был вздут, увеличен в объеме, при пальпации безболезненный. Печень выступала из-под реберной дуги на 3 см, эластичной консистенции, край ее заострен, поверхность гладкая. Селезенка выступала на 2 см из-под реберной дуги. Менингеальных симптомов не было выявлено. Стул 2 раза в сутки, желтого цвета кашицеобразной консистенции с примесью слизи и зелени. Диурез соответствовал количеству принятой жидкости.
Диагноз подтвержден результатами серологических исследований: методом иммуноферментного анализа обнаружены антитела класса IgM к коклюшному токсину - 23,7 DU/мл, антитела класса IgG к коклюшному токсину - 17,24 DU/мл (результаты IgM, IgG считаются положительными при значениях превышающих 9 DU/мл). При бактериологическом исследовании слизи из ротоглотки (использовали среду казеиново-угольный агар, с добавлением крови) - бактерии Bordetella pertussis не были обнаружены.
В течение 1-го дня пребывания в больнице рентгенологически диагностировано двухстороннюю пневмонию. На 11-й день болезни у ребенка развился ателектаз верхней доли правого легкого (Рисунок 1), и пациент был переведен на искусственную вентиляцию легких аппаратом Leoni-2 (режим СРАР, PEEP 5 см вод.ст., FiO2 40-60 %). На 12-й день болезни у ребенка наступило ухудшение общего состояния: наросла тахикардия (178-210 уд./мин.), наблюдались снижение артериального давления до 60/40 - 80/40 мм рт.ст., повысилась температура тела до фебрильных значений. На 17-й день болезни у больного развился спонтанный левосторонний пневмоторакс (Рисунок 2).
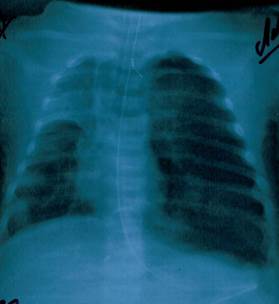
Рис. 1. Ателектаз легкого.
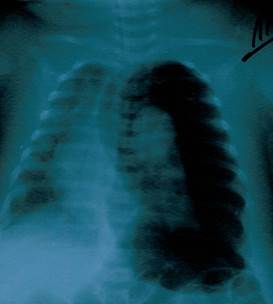
Рис. 2. Пневмоторакс.
При анализе гемограмм ребенка (табл.1) установлено анемию, характерный для коклюша лейкоцитоз с относительным и абсолютным лимфоцитозом. С ухудшением общего состояния ребенка (с 12-го дня болезни), отмечено нарастание количества нейтрофильных форм лейкоцитов и повышение СОЭ.
Таблица 1. Показатели гемограммы ребенка А. в динамике наблюдения.
справочника
Клиника, диагностика, лечение и профилактика инфекционных заболеваний у детей
Этиология
Возбудителем коклюша является бактерия Haemophilis (Bordetella) pertussis. Коклюшная палочка – обязательный аэроб, имеет вид овоидной палочки длиной
0,5-2 мкм, неподвижная, грамотрицательная, гемоглобинофильная. В широкой практике для выращивания коклюшной палочки чаще используют казеиново-угольный агар.
Резистентность коклюшной палочки в окружающей среде небольшая. Она быстро погибает под воздействием повышенной температуры, прямого солнечного света, высушивания, различных дезинфицирующих средств. Наиболее изученными факторами микробной клетки являются протективные агглютиногены, термолабильный токсин и гемагглютинины. В зависимости от наличия ведущих агглютининов, выделяют 4 серотипа коклюшной палочки (1.2.0; 1.0.3; 1.2.3; 1.0.0). Серотипы 1.2.0 и 1.0.3 чаще вызывают легкие и атипичные формы коклюша, серотип 1.2.3 – среднетяжелые и тяжелые формы заболевания.
Эпидемиология
Коклюш относится к наиболее контагиозным заболеваниям и встречается у 70%-100% восприимчивых к нему лиц. Риск заболевания наиболее высок у детей в возрасте до 5 лет.
Заболеваемость коклюшем характеризуется сезонностью. Увеличение заболеваемости начинается в июле-августе и достигает пика в осенне-зимний период. В последние годы циркуляция возбудителя среди населения не прекращается в течение всего года.
Источником инфекции является больной человек с любой формой инфекционного процесса: тяжелой, средней тяжести, легкой, бессимптомной (бактериовыделение). Инфекция передается воздушно-капельным путем при непосредственном общении с больным, так как возбудитель рассеивается вокруг больного не более чем на 2-2,5 м и малоустойчив во внешней среде. Наибольшую опасность представляют больные в катаральный период заболевания и в первую неделю спазматического кашля – в 90-100% из них выделяется коклюшная палочка. На второй неделе заразность больных снижается, возбудитель можно выделить только у 60-70% больных. Через 4 недели от начала заболевания больные для окружающих не опасны. Восприимчивость людей не зависит от возраста, но зависит от наличия иммунитета. У непривитых людей в обычных условиях восприимчивость высока. Особую группу восприимчивых к коклюшу лиц составляют новорожденные, которые не получают пассивного иммунитета от матери, даже если она имеет антитела к коклюшу. После перенесенного заболевания остается стойкий, практически пожизненный иммунитет.
Воротами проникновения возбудителя коклюша является слизистая оболочка дыхательных путей. Коклюшные палочки фиксируются на клетках мерцательного эпителия, где они локализуются и распространяются на поверхности слизистой оболочки, не попадая в кровоток. На месте попадания инфекции начинается воспаление, блокируется функциональность ресничного аппарата клеток эпителия и повышается количество вырабатываемой слизи. Затем происходит изъязвление эпителия респираторного тракта и очаговый некроз. Патологические изменения максимально выражены в бронхах и бронхиолах, менее выраженные патологические процессы возникают в трахее, гортани и носоглотке. Пробочки слизисто-гнойного характера заслоняют просвет мелких бронхов, образуя очаговый ателектаз, эмфизему, отмечается перибронхиальная инфильтрация. Постоянное раздражение рецепторов респираторного тракта вызывает кашель и формирует в дыхательном центре очаг возбуждения. По этой причине характерные приступы спазматического кашля могут вызываться и неспецифическим раздражителем. Из доминантного очага возбуждение может распространиться и на другие части нервной системы, к примеру, на сосудодвигательный отдел (увеличение артериального давления, спазм сосудов). Распространением процесса возбуждения объясняется также возникновение судорожных мышечных сокращений на лице и теле, рвоты и других проявлений заболевания.
Механизм одного из ведущих симптомов коклюша – спазматического кашля – состоит в следующем: непрерывный поток импульсов, поступающий со стороны рецепторов слизистой оболочки дыхательных путей, ведет к возникновению в центральной нервной системе стойкого очага возбуждения, характеризующегося признаками доминанты. Образованию очага возбуждения в центральной нервной системе, очевидно, способствует описанное выше действие на нее коклюшного токсина. Приступы коклюшного кашля развиваются не только в результате импульсов, идущих со стороны дыхательных путей, но и в ответ на раздражение рецептивных полей, не имеющих никакого отношения к кашлевому рефлексу (например, при осмотре зева, инъекциях, сильных звуковых раздражения и др.). Вследствие инертности, свойственной доминантному очагу, приступы судорожного коклюшного кашля могут наблюдаться длительное время после ликвидации коклюшной инфекции. При возникновении других более сильных центров возбуждения доминантный очаг подвергается торможению. Этим механизмом, по-видимому, следует объяснить прекращение приступов коклюшного кашля во время увлекательной игры.
Особенности коклюша у детей первого года жизни
У детей грудного возраста коклюш имеет ряд особенностей. Отмечается укорочение инкубационного (до 3-5 дней) и катарального (до 2-6 дней) периодов. Иногда катаральный период отсутствует и судорожный кашель появляется уже в первый день болезни. Приступы кашля у большинства грудных детей не сопровождаются репризами. Реже, чем у детей старшего возраста, наблюдается рвота, геморрагические симптомы и отеки. Приступы кашля нередко ведут к появлению апноэ. Расстройства газообмена выражены сильнее, чем у детей старшего возраста, чаще наблюдается выраженный цианоз. Маленькие дети особенно чувствительны к кислородной недостаточности: гипоксия отягощает течение процесса, вызывает развитие осложнений. У грудных детей чаще, чем у детей старшего возраста, нарушается сознание, эпилептиформные судороги, судорожные подёргивания мимической мускулатуры. Особенно тяжело протекает коклюш у детей в возрасте до 6 месяцев. Поскольку отсутствуют зубы, образование ранки на уздечке языка у детей в возрасте 6-8 мес. наблюдается очень редко. Спазматический период может увеличиваться до 2-3 мес. Чаще, чем у детей старшего возраста, развиваются осложнения со стороны органов дыхания: бронхиты, бронхопневмонии. Пневмонии у детей грудного возраста характеризируются ранним развитием, чаще имеют сливной характер, склонны к длительному течению и отличаются высокой летальностью; они являются основной причиной смерти от коклюша.
Осложнения
- Затруднённое дыхание.
- Гипоксия мозга.
- Пневмония.
- Отит.
- Расширение бронхов.
- Обезвоживание.
- Грыжи.
- Энцефалопатия.
- Энцефалит.
- Кровоизлияние в мозг.
- Кровоизлияние в сетчатку глаза.
- Гипоксическое повреждение головного мозга.
- Апноэ.
Отдаленные осложнения коклюша
- Эмфизема легких.
- Бронхоэктатическая болезнь.
- Ателектазы легких.
- Астма.
- Задержка умственного развития.
- Эпистатус.
При коклюше, особенно у детей первого года жизни, снижается неспецифическая резистентность организма, развиваются расстройства пищеварения и гиповитаминоз. В результате этого, коклюш может провоцировать обострение и генерализацию многих инфекций, в том числе и туберкулеза.
Успех лечения коклюша, в значительной мере, зависит от создания для больных надлежащего режима и условий внешней среды. Постельный режим назначают только при наличии лихорадки и тяжелых осложнений. Всех детей в возрасте до одного года, заболевших коклюшем, желательно госпитализировать ввиду опасности развития апноэ и других серьезных осложнений. Детей первого года жизни с тяжелыми формами коклюша рекомендуется помещать в затемненных тихих комнатах, как можно реже их беспокоить, поскольку воздействие внешних раздражителей может вызвать тяжелый пароксизм кашля с развитием апноэ.
Рациональная организация внешней среды при коклюше должна предусматривать правильный режим для больного. Почти половина приступов кашля за сутки возникает в непосредственной связи с различными манипуляциями, введением лекарств, врачебным осмотром и другими внешними раздражителями. Отмечено также, что у больных коклюшем детей имеют место выраженные нарушения сна, при которых приступы кашля возникают значительно чаще, чем во время глубокого и спокойного сна.
Большое внимание необходимо уделять воспитательной работе с детьми старшего возраста: организации их досуга, различным отвлекающим занятиям, играм. Дети, увлеченные игрой, реже кашляют. Необходимо исключить различные раздражители – эмоциональные, физические, которые могут спровоцировать приступы кашля.
Большое значение в терапии коклюша имеет рациональное питание. У больных коклюшем детей, особенно раннего возраста, нередко наблюдается рвота, возникающая в связи с приступами спазматического кашля. Кроме того, у этих больных обычно отмечается снижение аппетита. Поэтому пища больного коклюшем ребенка должна быть полноценной и калорийной, полужидкой, богатой витаминами; ее следует вводить в небольших количествах и с меньшими интервалами, чем здоровым детям соответствующего возраста. При частой рвоте следует докармливать ребенка небольшими порциями, спустя 20-30 минут после рвоты.
Многолетними исследованиями установлено, что длительное пребывание на свежем воздухе оказывает благоприятное влияние на самочувствие больного коклюшем и на течение болезни (улучшается вентиляция легких, кислородный обмен, и возможно, рефлекторно влияет на центральную нервную систему).
B летнее время желательно пребывание больных на свежем воздухе, по возможности, в течение всего дня. B холодное время года прогулки более ограничены: учитывается температура воздуха (они не показаны при морозе ниже -10 °С и сильном ветре) и состояние больного (необходима осторожность при поражении носоглотки, при пневмонии с выраженными нарушениями сердечно-сосудистой системы). Температура воздуха в комнате, в которой находится ребенок, не должна превышать 21-23 °С. Необходимо также обеспечить тщательное постоянное проветривание помещения, в котором находится больной.
В терапии больных коклюшем используют антибиотики в качестве специфического (этиотропного) лечения. Наиболее эффективна антибиотикотерапия при коклюше в первые 2 недели от начала заболевания. После 4 недель заболевания назначение антибиотиков при неосложненных формах коклюша нецелесообразно.
Антибиотиками первого ряда у больных коклюшем является эритромицин в дозе 40-50 мг/кг массы тела (не более 2 г в сутки), другие макролидные антибиотики (азитромицин, кларитромицин) или ампициллин в дозе 100 мг/кг массы тела в сутки. Препаратом второго ряда при коклюше у детей рекомендован котримоксазол, который назначают в дозе 8 мг/кг массы тела по триметоприму или 40 мг/кг массы тела в сутки по сульфаметоксазолу.
Использование коротких курсов антибактериальной терапии (азитромицин в течении 3 дней, кларитромицин в течении 7 дней или эритромицин 7 дней) являются столь же эффективными, как и рекомендуемая в некоторых руководствах более длительная антибактериальная терапия (эритромицин в течение 14 дней). У детей до 1 года азитромицин предпочтительнее эритромицина. Как показали некоторые исследователи, имеется связь между использованием эритромицина и возникновением у детей пилоростеноза.
Рекомендуемые дозы и схемы антибиотиков при коклюше:
Азитромицин: у детей до 6 мес. – 10 мг/кг орально (5 дней),
старше 6 мес. – 10 мг/кг (max 500 мг) орально 1 день, затем 5 мг/кг (max 250 мг) последующие 4 дня.
Кларитромицин: дети старше 1 мес. – 7,5 мг/кг (max 500 мг) орально каждые 12 часов в течение 7 дней.
Эритромицин: дети старше 1 мес. – 10 мг/кг (max 250 мг) орально каждые 6 часов в течение 7 дней.
Принимая во внимание увеличение в последние годы частоты легкого и стертого течения коклюша, не следует считать обязательным назначение антибиотиков всем больным коклюшем детям. Оно может быть ограничено следующими показаниями:
1) ранний возраст больного;
2) тяжелые и осложненные формы коклюша;
3) наличие сопутствующих заболеваний, требующих назначения антибиотиков.
Важным заданием в лечении тяжелых форм коклюша является борьба с гипоксией, которая развивается в результате снижения поступления кислорода через дыхательные пути во время приступа кашля. Первым шагом к решению этого вопроса должно быть предотвращение новых приступов кашля. Для профилактики и уменьшения приступов кашля применяется введение внутримышечно 2,5% раствор аминазина в дозе 1-2,5 мг/кг массы тела 2 раза в день перед дневным и ночным сном. У детей первого года жизни предпочтение отдают титрованному раствору аминазина, который готовится с расчета 1 мл 2,5% аминазина на 3 мл 0,25% раствора новокаина. Расчет дозы производится по аминазину.
Кроме аминазина, для уменьшения приступов кашля используют диазепам в дозе 0,3 мг/кг массы тела в один прием в день. Детям старшего возраста диазепам можно давать орально.
У детей с тяжелыми формами коклюша обязательной является кислородотерапия.
Изоляция больного должна осуществляться как можно в более ранние сроки. На практике диагноз коклюша часто устанавливают лишь в стадии конвульсивного кашля. Соответственно опаздывает изоляция больного, что, конечно, очень снижает ее эпидемиологическую эффективность. Таким образом, важнейшим условием успешного проведения противоэпидемических мероприятий при коклюше является ранняя диагностика. Изоляцию больного в домашних условиях проводят в отдельной комнате или за ширмой.
Госпитализации подлежат больные с тяжелой и осложненной формами коклюша, особенно дети в возрасте до 2 лет, больные дети из семей, проживающих в неблагоприятных бытовых условиях, а также из семей, в которых есть дети в возрасте до 6 месяцев, которые не болели коклюшем. Изоляция больного продолжается до 25-го дня от начала болезни. Организация режима в стационаре требует особого внимания. Необходимо проветривать помещения и проводить обеззараживание носовых платков, полотенец, посуды больного. Требуется тщательная защита больных от присоединения сопутствующей инфекции, что является причиной обострений и осложнений.
На детей до 7 лет, которые были в контакте с больными, которые ранее не болели коклюшем и не привитые против него, накладывают карантин сроком до 14 дней с момента изоляции больного. Если больной не был изолирован и общение с ним продолжалось в течение всего периода болезни, карантин накладывают до окончания периода заразности у больного. Возбудитель, вследствие малой устойчивости, быстро погибает, поэтому потребности в полной заключительной дезинфекции после изоляции больного нет. За очагом устанавливают медицинское наблюдение. При подозрении на коклюш проводят бактериологическое обследование.
С целью активной иммунизации, используют коклюшную вакцину, которая представляет собой суспензию первой фазы коклюшных микробов, обезвреженных формалином или мертиолятом. Этот препарат применяется в ассоциации с дифтерийным и столбнячным анатоксинами (коклюшная-дифтерийно-столбнячная или АКДС-вакцина).
С целью предупреждения осложнений со стороны нервной системы, разработана ацеллюлярная вакцина, которая в своем составе не содержит остатки оболочек коклюшной палочки. Из-за высокого риска поствакцинальных осложнений, встречающихся при введении цельноклеточной АКДС-вакцины, в настоящее время для иммунопрофилактики коклюша рекомендуется использовать АаКДС-вакцину – вакцину с ацеллюлярным коклюшным компонентом.
В Украине вакцинацию против коклюша начинают у детей в возрасте 3 месяца трехкратно, с интервалом 1 месяц; ревакцинацию проводят однократно, в возрасте 18 месяцев.
Исследования показали, что использование с целью химиопрофилактики коклюша эритромицина не предотвращает развития заболевания, но уменьшает процент выделения возбудителя при бактериологическом исследовании. Однако, несмотря на недостаточную доказательную базу, химиопрофилактику коклюша рекомендуют проводить макролидными антибиотиками у непривитых детей в возрасте до 6 мес., в связи с тем, что в этой возрастной группе имеет место высокий процент развития тяжелых форм заболевания и развития осложнений.

Кашель при коклюше отличает специфичный неконтролируемый характер. Повторные приступы могут изнурять и изматывать ребенка. Подавлять кашель можно при помощи сиропа КОДЕЛАК ® НЕО.
Узнать больше…


Благоприятный профиль безопасности препаратов КОДЕЛАК ® НЕО позволяет применять их для облегчения приступов сухого кашля у детей разного возраста. Капли КОДЕЛАК ® НЕО можно давать даже малышам с 2 месяцев (после консультации с педиатром).
Подробнее о КОДЕЛАК ® НЕО.


Современные препараты от сухого кашля, такие как КОДЕЛАК ® НЕО, не содержат в своем составе кодеин, не вызывают привыкания и не формируют зависимости. КОДЕЛАК ® НЕО не снижает своей активности даже при длительном применении, например при лечении остаточного кашля после перенесенной простуды.
Подробнее о КОДЕЛАК ® НЕО…


При коклюше приступы кашля у детей могут сопровождаться тошнотой, рвотой, непроизвольным мочеиспусканием; в тяжелых случаях возможна потеря сознания, судороги и нарушение дыхания. Для облегчения состояния и подавления приступов сухого кашля при коклюше могут быть использованы противокашлевые препараты центрального действия на основе бутамирата.

Сироп КОДЕЛАК ® НЕО не содержит сахара. Ванильный аромат, сладковатый вкус и мерная ложечка в комплекте обеспечивают легкость и удобство применения препарата при сухом кашле у детей с 3 лет.
Подробнее …


Противокашлевые препараты производятся в самых разных формах выпуска, таких как капли, сиропы, таблетки, пастилки.
Подробнее…

Коклюш — инфекционное заболевание, которое может длиться несколько месяцев и опасно тяжелыми осложнениями, особенно для детей до года. Повсеместная вакцинация привела к тому, что количество тяжелых форм болезни значимо снизилось, но полностью нейтрализовать бактерию, как это произошло, например, с вирусом оспы, пока не удалось. Как же протекает коклюш, каковы симптомы болезни и чем она опасна? В чем заключаются общие принципы лечения? Ответы на эти вопросы — в нашей статье.
Что такое коклюш и в каких формах может проявиться заболевание?
Коклюш — это бактериальная инфекция, возбудитель которой называется Bordetella Pertussis. Болезнь передается только от человека к человеку и очень заразна: при контакте с заболевшим вероятность заражения у непривитого ребенка — 70–90% [1] . Еще в середине прошлого века, до того как появилась прививка от этого заболевания, смертность грудных детей при коклюше превосходила идентичные показатели дифтерии, кори, скарлатины, полиомиелита и менингита вместе взятых [2] . Массовое введение вакцинации сократило заболеваемость в 150–200 раз и резко снизило смертность. Так, во время эпидемии коклюша 2010 года в США погибло лишь 5 детей [3] .
Попав в организм, возбудитель коклюша поражает слизистую оболочку дыхательных путей. Выделяемый бациллой токсин формирует сильный спазм мелких бронхов. Это раздражает рецепторы дыхательных путей, которые передают информацию по нервной системе в кашлевой центр головного мозга. Интенсивное и продолжительное раздражение кашлевого центра формирует в нем очаг стойкого возбуждения, который является стимулирующим фактором для неконтролируемых изнурительных приступов кашля. В Древнем Китае эту болезнь так и называли — стодневный кашель.
Длительный, сухой, приступообразный кашель, на пике приступа которого возможна даже остановка дыхания — главное проявление коклюша. Степень тяжести болезни определяют в зависимости от числа серий кашлевых приступов:
- легкая — 10–15 приступов в сутки;
- средняя — 15–25 приступов в сутки;
- тяжелая — 30–60 приступов в сутки.
У грудных детей часто не бывает классических серий приступообразного кашля, вместо него нередко возникает кратковременная остановка дыхания. У подростков и взрослых нередки атипичные формы коклюша, когда кроме упорного надсадного сухого кашля нет вообще никаких признаков инфекции. Возможно и скрытое бактерионосительство — по данным Минздрава ему подвержены до 1,5% переболевших детей с ослабленным иммунитетом.
На заметку
Чаще всего ребенок заражается от старших родственников — подростков и взрослых — с недиагностированным коклюшем.
В наше время болезнь чаще всего заканчивается выздоровлением, но за время течения она успевает измотать не только самого пациента, но и всех членов семьи.
По данным за 2014 год, в России было зарегистрировано 4705 случаев коклюша [4] . Возрастная структура заболевших следующая:
- 7–14 лет — 37,9%;
- младше года — 25%;
- 3–6 лет — 18,2%;
- 1–2 года — 15,3%.
Как видно, чаще всего болеют дети до года и школьники 7–14 лет. Первым чаще всего не успевают сделать прививку: по календарю вакцинации в первый раз прививка от коклюша делается в 4 месяца, но медицинские отводы и переносы вакцинации — также не редкость. Дети второй возрастной группы болеют потому, что со временем поствакцинальный иммунитет ослабевает, сходя на нет в среднем за 12 лет. Коклюш у взрослых и подростков часто протекает стерто, и правильный диагноз вовремя не устанавливается. Именно от старших родственников обычно и заражаются малыши.
Есть мнение
Единственная известная профилактика коклюша — вакцинация. К сожалению, традиционная вакцина АКДС сейчас не гарантирует 100% защиту (по данным эпидемиологов, 65% заболевших детей были привиты), что, по-видимому, объясняется антигенным дрейфом, то есть мутацией, изменением структуры специфических белков бактерии — антигенов. Но даже если после вакцинации болезнь и наступает, то после прививки коклюш проходит в легкой форме. Об этом же говорят и показатели смертности — число 0,07 на 100 тысяч населения не идет ни в какое сравнение с теми чудовищными данными, о которых мы говорили в начале статьи.
Иммунитет после перенесенного коклюша пожизненный.
Инкубационный период при коклюше — время от заражения до первых проявлений болезни — может продлиться от 5 до 20 дней, но средняя продолжительность составляет 2 недели. Развиваясь, болезнь проходит 3 стадии.
- Катаральный период. Начальная стадия коклюша, время активного размножения бактерии. Первые симптомы коклюша могут выглядеть как типичное ОРВИ с температурой и кашлем. Но возможно, что кашель окажется единственным симптомом болезни в это время — сухой, навязчивый и не поддающийся никаким средствам лечения.
- Спазматический (пароксизмальный) период — пик болезни. Это самое тяжелое время для пациента и окружающих. Кашель при коклюше становится приступообразным, безудержным и неукротимым. В классическом варианте, описанном в учебниках, серия кашлевых толчков происходит на выдохе и заканчивается резким свистящим вдохом через спазмированную голосовую щель — репризом. Сейчас классический реприз при коклюше у детей встречается редко: больной делает глубокий вдох и начинается новая серия кашля. За время одного приступа таких серий может быть от 3 до 8. Во время приступа лицо пациента краснеет или синеет, набухают вены на шее, слезятся глаза, язык во время кашля высовывается. На пике кашля возможна остановка дыхания. Приступ заканчивается отхождением стекловидной вязкой мокроты или рвотой, после чего наступает облегчение — до следующего приступа. Такой кашель значительно ухудшает качество жизни пациентов, может привести к возникновению мышечных болей в области грудной клетки и брюшной стенки, нарушениям гемодинамики в грудной полости, кровохарканью, пневмотораксу, рвоте, недержанию мочи, способствует формированию диафрагмальной и других видов грыж.
- Период разрешения — обратного развития симптомов. Мучительный кашель при коклюше может продолжаться 1–2 месяца, в течение которых частота приступов постепенно уменьшается, но кашель сохраняется. Спазматическая форма кашля меняется на обыкновенную, температура, если она была, отступает. Сыпь на лице и шее исчезает. Возвращается аппетит. Наступает долгожданная стадия выздоровления, при которой остаточный кашель может сохраняться еще до полугода.
Остановимся подробнее на симптоматике коклюша.
Спровоцировать приступ кашля может физическая активность, сильные эмоции. Кашель усиливается под вечер и не проходит ночью, не давая больному спать. В легких случаях течения коклюша между приступами общее состояние не нарушено. В тяжелых, когда приступы следуют один за другим, ребенок утомлен, лицо его отечно, из-за хронического недосыпания он становится вялым, характерны точечные кровоизлияния на лице, конъюнктиве век и склерах глазных яблок.
Облегчить приступ кашля может влажный прохладный воздух, поэтому весной и осенью ребенок должен обязательно находиться на улице как можно дольше — по несколько часов в день.
Обратите внимание, что осложнения чаще всего возникают именно во время спазматического (пароксизмального) периода, в их числе:
- пневмония;
- ателектаз (закупорка бронха и спадение участка легкого);
- точечные кровоизлияния в кожу лица, конъюнктиву глаз;
- грыжи — пупочные или паховые;
- эпилептические приступы;
- энцефалопатии;
- переломы ребер;
- недержание мочи;
- остановка дыхания.
Диагностируют коклюш по совокупности клинических проявлений и эпидемиологической информации. Главный клинический критерий — кашель в течение 2 и более недель, не поддающийся лечению обычными противокашлевыми средствами. Но основной метод диагностики в наше время — лабораторные исследования на выявление возбудителя. Самый чувствительный — метод полимеразной цепной реакции (ПЦР). Но он, как и бактериологическое исследование, эффективен только в первые 3 недели болезни. На поздних стадиях исследуют кровь на специфические иммуноглобулины. Пробы крови при анализе на коклюш берутся с интервалом не менее 2 недель. О наличии болезни говорит четырехкратное увеличение иммуноглобулинов в сыворотке крови.
Остальные параметры крови не являются специфичными именно для коклюша, среди них —увеличение числа лимфоцитов и лейкоцитов в периферической крови, а также снижение показателей СОЭ.
Поскольку болезнь протекает долго, то и лечение коклюша длительное и сложное, а само течение болезни — весьма непредсказуемо. Дети младше 4 месяцев и больные тяжелыми формами коклюша обязательно госпитализируются.
Терапия при коклюше всегда комплексная и включает в себя как режим и диету, так и лекарственные средства. Назначаемые препараты направлены на то, чтобы:
- устранить инфекцию из организма;
- уменьшить частоту и тяжесть приступов кашля;
- облегчить последствия гипоксии для организма;
- предупредить развитие осложнений, в том числе возникновение дыхательной недостаточности, неврологической патологии.
Ребенку необходим щадящий режим со сниженными физическими и психоэмоциональными нагрузками. Обязательны долгие прогулки, но без контакта с другими детьми. Оптимальная температура для прогулок — от -5 до +15°C, ниже -10°C прогулки нежелательны. Воздух в квартире или помещении, где находится ребенок, должен быть свежим и увлажненным. С этой целью могут быть использованы специальные увлажнители воздуха. Именно влажный воздух способствует облегчению приступов сухого кашля.
Справка
Ателектаз — патологическое состояние, при котором ткань легкого теряет свою воздушность и спадается (слипается), уменьшая его дыхательную поверхность. В результате такого спадания происходит ухудшение газообмена, что, в свою очередь, приводит к кислородному голоданию тканей и органов, в особенности головного мозга. Тяжесть ателектаза зависит от объема и площади участка легкого, потерявшего свою воздушность.
В условиях стационара актуальна физиотерапия: электрофорез, УВЧ и другие методы. Часто используется кислородотерапия, направленная на профилактику дыхательной недостаточности. Но конкретные назначения делает лечащий врач.
Лекарственная терапия. Для общеукрепляющих целей назначают витамины. Этиотропная (направленная на устранение возбудителя) терапия при коклюше — это антибиотики. К сожалению, прервать развитие болезни они могут только на ранних стадиях — в первые 2–3 недели от начала болезни. Позже антибиотики неэффективны и назначаются, только если появляется угроза бактериальных осложнений, таких как пневмония.
Для стабилизации психоэмоционального состояния ребенка (как уже упоминалось, эмоции могут спровоцировать приступ кашля) используют растительные успокаивающие препараты — валериану, пустырник и тому подобное. Малышам конкретное средство должен посоветовать лечащий врач.
При среднетяжелых формах частоту приступов кашля могут сократить нейролептики.
Гормональные препараты используются при среднетяжелых и тяжелых формах коклюша: они уменьшают активность воспаления, снижают отечность и проницаемость сосудов.
Но основную роль в лечении коклюша играют противокашлевые препараты, действие которых направлено на подавление кашлевого рефлекса. Они блокируют передачу нервных импульсов в кашлевой центр, как следствие, останавливается и сам кашель. Препараты, подавляющие кашель, могут быть центрального и периферического действия. Первые вызывают торможение кашлевого центра головного мозга, вторые обеспечивают снижение чувствительности кашлевых рецепторов на уровне слизистой дыхательных путей.
Среди противокашлевых препаратов центрального действия различают наркотические и ненаркотические лекарственные средства. Ранее при приступах непродуктивного кашля широко применялись противокашлевые средства, содержащие кодеин, достаточно быстро блокирующий кашлевой центр. Однако параллельно с выраженным терапевтическим эффектом при их использовании отмечался и ряд побочных действий, среди которых наиболее значимыми были угнетение дыхательного центра и формирование лекарственной зависимости. Значительным шагом вперед в лечении сухого непродуктивного кашля явилась разработка новых противокашлевых препаратов центрального действия, не уступающих по эффективности кодеину, но при этом лишенных его недостатков. Примером противокашлевых препаратов центрального действия являются непредставленные на данный момент в России L-клоперастин и декстрометорфан, а также получивший широкую популярность и распространение бутамират.
Молекула бутамирата по своему химическому составу и фармакологическим свойствам не является производным опия, а потому представляет собой ненаркотическое противокашлевое средство центрального действия. Бутамират избирательно воздействует на кашлевой центр, не вызывая угнетения дыхания, не оказывая седативного действия и не формируя лекарственной зависимости. Для бутамирата характерны чрезвычайно низкая частота развития побочных эффектов, максимально быстрое начало действия уже после первого применения и сохранение эффективности даже при длительном лечении (без снижения выраженности терапевтического действия). В сравнительных исследованиях бутамират демонстрирует эффективность, которая не уступает кодеинсодержащим лекарственным препаратам. Препараты на основе бутамирата могут быть использованы как при недавно появившемся, так и при хроническом сухом кашле, в том числе в случаях, когда другие лекарственные средства не приносят ожидаемого результата: например, при лечении коклюша, а также других заболеваний, сопровождающихся изнурительным сухим кашлем.
Итак, коклюш — тяжелое, изматывающее заболевание. Поражая, прежде всего, детей и подростков, коклюш вызывает длительный мучительный кашель, который может продолжаться несколько месяцев. Коклюш не только истощает организм больного, лишая его сна и отдыха, но и может вызывать опасные осложнения. Один из важных компонентов симптоматического лечения — противокашлевые препараты, угнетающие кашлевой центр.
«Безусловно, кашель — один из самых мучительных симптомов при коклюше. Приступы сухого кашля могут быть настолько интенсивны, что в отдельных случаях вызывают переломы ребер, а повышение внутрибрюшного давления способствует возникновению грыж. Но даже если болезнь развивается не настолько тяжело, постоянный кашель в прямом смысле лишает больного сна и отдыха. Поэтому выбор средства против кашля — один из важных моментов в лечении коклюша.
Капли предназначены для лечения сухого кашля у малышей старше 2 месяцев. Их удобно и просто дозировать благодаря специальной насадке-капельнице. Сладковатый вкус и аромат ванили позволяют дать лекарство маленькому пациенту, не вызывая негативных эмоций, которые крайне нежелательны при коклюше.
Читайте также:


