Посев на стрептококк и чувствительность к антибиотикам
Степаненко И.С. 1 , Костина Ю.А. 2 , Батаршева А.А. 3 , Сластников Е.Д. 4
ИССЛЕДОВАНИЕ ЧУВСТВИТЕЛЬНОСТИ STREPTOCOCCUS PYOGENES, ВЫДЕЛЕННЫХ ИЗ ЗЕВА, К ТРАДИЦИОННЫМ АНТИБИОТИКАМ
Аннотация
Ключевые слова: Streptococcus pyogenes, гемолитические штаммы Streptococcus spp., чувствительность к антибиотикам.
Stepanenko I.S. 1 , Kostina Yu.A. 2 , Batarsheva A.A. 3 , Slastnikov E.D. 4
1 ORCID: 0000-0001-5793-438Х, MD, Associate Professor, 2 ORCID: 0000-0002-7825-7856, MD, Associate Professor, 3 ORCID: 0000-0001-7604-0680, Postgraduate Student, 4 ORCID: 0000-0003-2843-8672, Student, FSBEI of Higher Education “Ogarev Mordovia State University” in Saransk
RESEARCH OF SENSITIVITY OF STREPTOCOCCUS PYOGENES EGESTED FROM OROPHARYNX TO TRADITIONAL ANTIBIOTICS
Abstract
The study involved 350 students of the Medical Institute at the age of 22-24 years old without signs of acute infectious diseases of the upper respiratory tract. 19 β-hemolytic strains were identified as Streptococcus spp. Final identification and sensitivity of S. pyogenes to 13 antimicrobials was examined using the bacteriological analyser “Magellan diagnostics” (UK) and evaluated according to the EUCAST recommendations. Investigated strains of S.pyogenes showed sensitivity to levofloxacin, linezolid, vancomycin, amoxicillin/clavulanate, clindamycin, meropenem, tetracycline, cefepime, cefotaxime, ceftriaxone and chloramphenicol. Resistance of the isolated strains was noted for azithromycin and erythromycin. The results of the study indicate the necessity to limit the use of these drugs in the treatment of infections caused by pyogenic streptococci.
Keywords: Streptococcus pyogenes, hemolytic strains of Streptococcus spp., sensitivity to antibiotics.
С 1929 г. после открытия А.Флемингом пенициллина, а затем и других антимикробных препаратов, избирательно воздействующих на микробы in vivo, казалось, что человечество, наконец, может справиться со всеми инфекционными болезнями. Но уже начиная с 70-х годов этого же столетия, мы столкнулись с огромной проблемой – явление резистентности отдельных штаммов микроорганизмов к действию антибиотиков [1, С. 5]. Микроорганизмы приобретают устойчивость к действию антибиотиков по несколькими причинами. В любой совокупности микроорганизмов, встречается изначально или врожденно устойчивые к антимикробным препаратам варианты. При воздействии бактерицидных антибиотиков на микроорганизмы основная масса клеток гибнет или, при воздействии бактериостатических препаратов, прекращает свой рост и размножение, но в это время устойчивые к антибиотику микробы продолжают размножаться. Резистентность к антибиотикам может передаваться микроорганизмами как вертикально, так и горизонтально, давая начало новой устойчивой к антибиотику популяции. У чувствительных к антибиотику микроорганизмов может развиваться приобретенная устойчивость к воздействию антимикробного препарата. И в результате генетической изменчивости, а в частности, мутаций, наблюдается замена одних звеньев обмена веществ микроорганизма, естественный ход которых нарушается антибиотиком, другими звеньями, не подверженными действию препарата, при этом микроорганизм также не будет чувствителен к антибиотику. Механизмов приобретенной резистентности, которыми обладают микробы несколько. Это так же выработка веществ, разрушающих молекулу антибиотика, тем самым нейтрализуя его действие. Таким образом, антибиотикорезистентность микроорганизмов является свойством, которое может приобретаться и передаваться по наследству, а значит, зависит от генотипа и его устойчивости. Разные штаммы и виды микроорганизмов отличаются друг от друга своей устойчивостью к антибиотикам [2, С. 12].
Стрептококки – это большая группа условно-патогенных кокков и заболевания, вызываемые различными видами этого рода, описаны задолго до выявления и идентификации этих микроорганизмов. Т. Бильротом в 1874 г. стрептококки впервые были обнаружены в тканях человека при рожистом воспалении, раневых инфекциях и описаны [3, С. 57].
Streptococcus pyogenes классифицируется как β-гемолитический стрептококк серогруппы А. Этот вид довольно часто является возбудителей бактериальных инфекций человека. S. pyogenes вызывает тонзиллофарингиты, скарлатину, импетиго, рожистое воспаление, флегмоны, некротизирующий фасцит, миозит, артрит, синдром токсического шока [4, С. 1]. Осложнениям некоторых инфекций, при не рациональной антибиотикотерапии и длительном носительстве, являются острая ревматическая лихорадка и гломерулонефрит, связанные с наличием у S. рyogenes перекрестно-реагирующих антигенов с клетками суставов, миокарда и почек [5, С. 205]. В последние десятилетие наблюдается изменение эпидемиологии стрептококковых инфекций и рост заболеваемости тяжелыми инфекциями (некротизирующий фасцит, синдром токсического шока), а так же отмечается появление и распространение штаммов пиогенного стрептококка, резистентных к макролидам, линкозамидам, тетрациклинам [6, С. 12], [7, С. 1]. Поэтому, принимая во внимание, что структура заболеваемости и резистентности S. рyogenes к антимикробным препаратам значительно варьирует в различных регионах РФ, целесообразно проведение мониторинга антибиотикочувствительности представителей данного вида.
Слизистые верхних дыхательных путей человека являются поставщиком микроорганизмов для замкнутых помещений, в том числе и медицинских учреждений. Медицинские работники, чья профессиональная деятельность связана с длительным нахождением в условиях стационара, могут стать источником развития внутрибольничных заболеваний в медицинских учреждениях различного профиля, обусловленных условно-патогенными микроорганизмами [2, С. 12].
Результаты исследования. В ходе исследования отделяемого зева 350 студентов, без острых респираторных заболеваний, был выделен 41 штамм (рис. 1), образующий гемолиз на кровяном агаре.
Из них, как Streptococcus spp. были идентифицированы 19 штаммов (рис. 2). 11 штаммов из 19 после конечной верификации были идентифицированы как S.pyogenes, 3 – S.dys.ss equisimilis, 5 – S.agalactia (рис. 3).

Рис. 1 – Выделение гемолитических штаммов микроорганизмов из зева, (%)

Рис. 2 – Выделение штаммов Streptococcus spp. из зева, (%)

Рис. 3 – Выделение видов Streptococcus spp. из зева, (%)
Чувствительность выделенных штаммов изучали к 13 традиционно применяемым для исследования S.pyogenes антимикробным препаратам: азитромицин, амоксициллин/клавулановая кислота, ванкомицин, клиндамицин, левофлоксацин, линезолид, меропенем, тетрациклин, хлорамфеникол, цефепим, цефотаксим, цефтриаксон, эритромицин. Согласно пограничным значениям EUCAST (версия 4.0) [9, С. 66] чувствительность стрептококков групп A к пенициллинам и карбапенемам оценивается на основании их чувствительности к бензилпенициллину и пограничные значения минимальной подавляющей концентрации (МПК) составляют 0,25 мг/л. Исходя из этого, выделенные штаммы S.pyogenes оказались чувствительны к амоксициллин/клавуланату, цефепиму, цефотаксиму, цефтриаксону и меропенему, так как МПК этих соединений составили 0,12 и 0,25 мг/л (см. таблицу 1). Пограничные значения МПК для фторхинолонов (EUCAST, версия 4.0) [9, С. 68] составляют для чувствительных штаммов ≤1 мг/л, для резистентных – >2 мг/л. МПК к левофлоксацину для выделенных штаммов составила 0,5 мг/л, то есть все штаммы S.pyogenes чувствительны к левофлоксацину. Пограничные значения МПК для гликопептидов составляют 2 мг/л (EUCAST, версия 4.0) [9, С. 69]. Выделенные штаммы пиогенного стрептококка оказались чувствительны к ванкомицину, так как МПК составили от 0,12 мг/л до 2 мг/л. Согласно EUCAST (версия 4.0) [9, С. 69] пограничные МПК для азитромицина и эритромицина составляют для чувствительных штаммов ≤0,25 мг/л, для резистентных – >0,5 мг/л. Пять штаммов изученных стрептококков проявили устойчивость к эритромицину и 3 штамма – к азитромицину. Все штамма стрептококков оказались чувствительны к клиндамицину, так как пограничные МПК составили от 0,12 мг/л до 0,5 мг/л и соответствуют требованиям EUCAST (версия 4.0) [9, С. 69], которые для чувствительных штаммов ≤0,5 мг/л, для резистентных – >0,5 мг/л.
Таблица 1 – Антибиотикочувствительность штаммов S.pyogenes
| Антибиотик | Штаммы | МПК мг/л | ||||||
| 0,12 | 0,25 | 0,5 | 1 | 2 | 4 | 8 | ||
| Азитромицин | 11 | 8 | 2 | 1 | ||||
| Амоксициллин/ Клавулановая кислота | 11 | 8 | 3 | |||||
| Ванкомицин | 11 | 4 | 4 | 2 | ||||
| Клиндамицин | 11 | 4 | 2 | 5 | ||||
| Левофлоксацин | 11 | 11 | ||||||
| Линезолид | 11 | 3 | 1 | 7 | ||||
| Меропенем | 11 | 4 | 7 | |||||
| Тетрациклин | 11 | 1 | 10 | |||||
| Хлорамфеникол | 11 | 5 | 4 | 2 | ||||
| Цефепим | 11 | 8 | 3 | |||||
| Цефотаксим | 11 | 8 | 3 | |||||
| Цефтриаксон | 11 | 8 | 3 | |||||
| Эритромицин | 11 | 6 | 5 | |||||
Выделенные штаммы S.pyogenes проявили чувствительность к тетрациклину, МПК составили не более 1 мг/л (пограничные значения согласно EUCAST [9, С. 70] – для чувствительных штаммов ≤1 мг/л, для резистентных – >2 мг/л), оказались чувствительны к линезолиду, так как МПК составили не более 2 мг/л (пограничные значения согласно EUCAST [9, С. 70] – для чувствительных штаммов ≤2 мг/л, для резистентных – >4 мг/л) и к хлорамфениколу – МПК к которому не превысили 4 мг/л (пограничные значения согласно EUCAST [9, С. 70] – для чувствительных штаммов ≤8 мг/л, для резистентных – >8 мг/л).
Выводы. Полученные данные о частоте носительства условно-патогенных стрептококков (5%) в зеве молодых людей, участвующих в исследовании, которое не ведет к формированию острых патологических процессов в зеве, не требует активной эрадикации стрептококков и свидетельствует о динамическом равновесии биоценоза. Выделенные штаммы S.pyogenes оказались чувствительными к левофлоксацину, линезолиду, ванкомицину, хлорамфениколу, амоксициллин/клавуланату, клиндамицину, меропенему, тетрациклину, цефепиму, цефотаксиму, цефтриаксону. Выявленная резистентность к азитромицину и эритромицину свидетельствует о необходимости ограничения использования данных препаратов для лечения инфекций, вызванных пиогенными стрептококками.
Список литературы / References
Список литературы на английском языке / References in English

Основными возбудителями хронического тонзиллита и фарингита являются Streptococcus pneumoniae и Staphylococcus aureus, распространенность которых составляет 70-75% [4]. Среди прочих возбудителей выделяют Haemophilus influenzae, Streptococcus pyogenes, Moraxella catarrhalis, Streptococcus viridans и др. В последнее время также часто встречаются случаи фарингомикоза, обусловленные Candida albicans.
Этиотропным методом лечения хронических заболеваний верхних дыхательных путей является системная антибиотикотерапия, которая базируется на знании типичных возбудителей или на тестировании чувствительности культуры конкретных микроорганизмов, выделенных из очага поражения. Растущая в последние годы резистентность этих микроорганизмов ко многим основным антибиотикам является главной проблемой в рациональной антибиотикотерапии бактериальных инфекций. Сейчас почти 10% штаммов этих возбудителей в России не чувствительны к пенициллину и его производным, антибиотикам цефалоспоринового ряда первого и второго поколения [5; 8].
Применяемые в терапии антимикробные препараты могут вызвать иммунодепрессивное и аллергизирующее действие, подавлять репаративные процессы, а также могут привести к появлению устойчивых к антибиотикам штаммов. Поэтому проблема лечения гнойно-воспалительных заболеваний ЛОР органов все еще остается актуальной.
Целью работы явился анализ чувствительности микроорганизмов, выделенных от больных с хроническими заболеваниями верхних дыхательных путей, к противомикробным препаратам для разработки методов рациональной антибиотикотерапии при данной патологии.
Материалы и методы. Были обследованы 50 больных (35 женщин и 15 мужчин), из них с хроническим фарингитом — 25 человек, с хроническим тонзиллитом - 15, с фарингомикозом - 10. Изучение спектра микроорганизмов и антибиотикочувствительность проводили с использованием классических бактериологических методов исследования. Мазки из зева брали с помощью стерильных ватных тампонов в асептических условиях до назначения антибактериальной терапии. После взятия биоматериала тампоны помещали в полужидкие транспортные среды Amies, после чего материал сразу же отправляли на исследование в бактериологическую лабораторию. Для выделения бактериальной микрофлоры посевы производили на желточно-солевой агар, кровяной агар, на среду Эндо и для выделения патогенных грибов - на среду Сабуро.
Результаты исследования
Основными возбудителями хронического фарингита, тонзиллита и фарингомикоза в 40% случаев явились стрептококки (S. pneumoniae - 26%, S. pyogenes A - 8%, S. intermedius - 6%), в 60% - стафилококки (S. aureus - 41%, коагулазонегативные стафилококки S. epidermidis - 19%). При микологическом исследовании материала у больных фарингомикозом наряду с выше указанными возбудителями в 100% случаев были выделены Candida albicans.
Основными возбудителями хронического фарингита в 50% случаев являются стрептококки и стафилококки, а хронического тонзиллита — стрептококки (в 30%) и стафилококки (в 70%).
Как показал анализ антибиотикограмм (рис. 1), у больных с хроническим фарингитом стафилококки в 80-84% случаев были наиболее чувствительны к меропенему, фузидину и канамицину, в 72-76% наблюдений - к цефалотину, цефазолину и гентамицину, в 64-68% случаев - к цефалексину, цефуроксиму, цефаклору и эритромицину. Наименьшая чувствительность (в 16-36% случаев) выявлена к бензилпенициллину, оксациллину, линкомицину, ванкомицину, ципрофлоксацину и рифампицину.
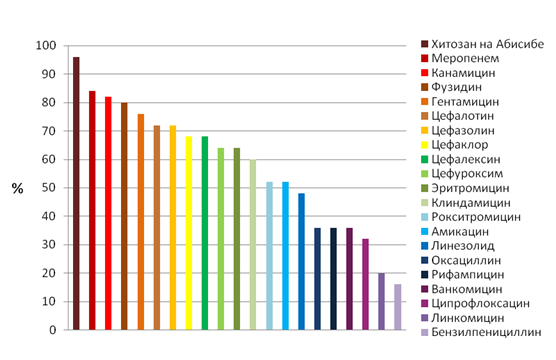
Рис. 1. Чувствительность стафилококков к антибиотикам при хроническом фарингите
Стрептококки, выделенные от пациентов с хроническим фарингитом, оказались чувствительны в 80-90% к гентамицину, стрептомицину, меропенему, а наименьшая чувствительность выявлена в 20-40% случаев к бензилпенициллину, ампициллину, эритромицину, тетрациклину (рис. 2).
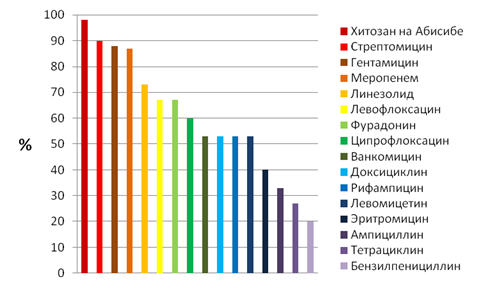
Рис. 2. Чувствительность стрептококков к антибиотикам при хроническом фарингите
Антибиотикограмма у больных с хроническим тонзиллитом показала, что стафилококки в 90-100% случаев были наиболее чувствительны к меропенему, гентамицину и канамицину, а в 8-36% случаев выявлена минимальная чувствительность к бензилпенициллину, оксациллину и линкомицину (рис. 3).
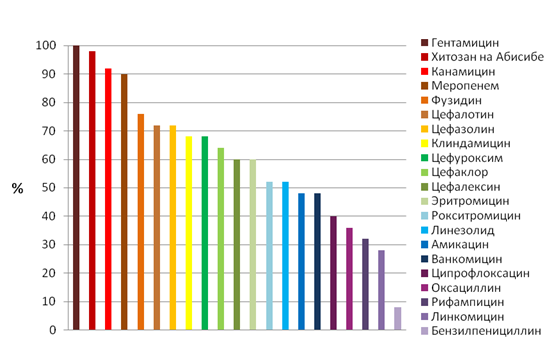
Рис. 3. Чувствительность стафилококков к антибиотикам при хроническом тонзиллите
Стрептококки оказались чувствительны в 80-97% к гентамицину, стрептомицину, линезолиду и меропенему, а в 50% и менее случаев выявлена чувствительность к бензилпенициллину, левомицетину, эритромицину, тетрациклину (рис. 4).
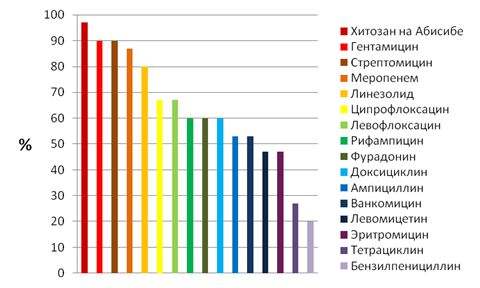
Рис. 4. Чувствительность стрептококков к антибиотикам при хроническом тонзиллите
При фарингомикозе дрожжевые грибы рода Candida оказались чувствительны только к амфотерицину В, нистатину и клотримазолу, а к флуконазолу, интраконазолу и кетоназолу установлена абсолютная резистентность (рис. 5).
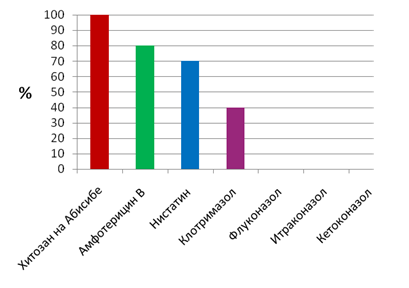
Рис. 5. Чувствительность кандид к противогрибковым препаратам при фарингомикозе
На основании проведенных исследований показано, что при хроническом фарингите, тонзиллите и фарингомикозе выявлена высокая чувствительность выделенных стафилококков (96-98%), стрептококков (97-98%) и дрожжевых грибов рода Candida (100%) к хитозану на Абисибе (рис. 1-5).
Заключение
Основными возбудителями хронических заболеваний верхних дыхательных путей являются стрептококки (S. pneumoniae - 26%, S. pyogenes A - 8%, S. intermedius - 6%), стафилококки (S. aureus - 41%, коагулазонегативные стафилококки S. epidermidis — 19%), а также дрожжевые грибы рода Candida. Большинство возбудителей проявляют высокую резистентность к антибактериальным препаратам широкого спектра действия, таким как бензилпенициллин и оксациллин.
На основании проведенных исследований для лечения пациентов с хроническим тонзиллитом и фарингитом можно рекомендовать следующие антибиотики: меропенем, гентамицин, канамицин, фузидин, стрептомицин, цефалотин, цефазолин, цефалексин, цефуроксим, цефаклор, линезолид. Наибольшей фунгицидной активностью обладали амфотерицин В, нистатин, клотримазол.
Наряду с антимикробными препаратами необходимо уделить внимание препарату природного происхождения - хитозану на Абисибе, к которому чувствительны 96-100% всех выделенных патогенных микроорганизмов, включая Candida albicans. На основании полученных результатов этот противомикробный препарат может быть рекомендован при хронических заболеваниях верхних дыхательных путей.
Рецензенты:
Демидова М.А., д.м.н., профессор, зав. кафедрой управления и экономики фармации Тверской ГМА, г. Тверь;
Портенко Г.М. д.м.н., профессор, зав. кафедрой оториноларингологии Тверской ГМА, г. Тверь.

У здоровых людей моча , как биологическая жидкость, является стерильной. Но под влиянием различных факторов может легко происходить ее контаминирование патогенной микрофлорой. Как правило, такими причинами являются прием антибиотиков, инфицирование микробами влагалища, уретры и промежности, воспалительные процессы мочевыводящих путей и различные дисфункции в работе эндокринной системы.
Показания к обследованию
Микробиологическое исследование мочи позволяет с высокой достоверностью определить качественный и количественный состав флоры. Поэтому данный анализ широко используется в медицинской практике и в обязательном порядке назначается:
пациентам с инфекциями мочеполовой системы;
больным СПИД, сахарным диабетом и людям, имеющим различные нарушения в гормональном обмене.
К числу специфических симптомов для проведения посева мочи на микрофлору являются боли внизу живота, болезненное или учащенное мочеиспускание. У малышей уроинфекции могут проявляться раздражительностью, беспричинным снижением аппетита и даже повышением температуры тела.

Исследование часто назначается в качестве контрольного теста для подтверждения диагноза при нетипичных симптомах и для мониторинга эффективности назначенной терапии, а также для определения устойчивости флоры к основному и расширенному спектру антибиотиков. Анализ входит в общую программу подготовки пациентов перед различными хирургическими вмешательствами (пересадка почки, резекция предстательной железы и прочее) и назначается детям для подтверждения диагноза пузырно-мочеточникового рефлюкса.
Выявляемые патологии
По отношению к урогенеталиям дружественными считаются лишь стрептококки группы вириданс, Corynebacterium spp., Lactobacillus spp., Neisseria spp., Staphylococcus spp. Поэтому их наличие в титре считается нормой, в отличие от присутствия таких бактерий как:
Staphylococcus saprophyticus ja Pseudomonas spp;
Энтеробактерии (клебсиелла, сальмонелла, цитробактеры).
Это лишь краткий список вероятных возбудителей. Фактически посев на микрофлору дает более расширенную информацию, что позволяет с высокой точностью определить инфекцию, а значит, и подобрать наиболее эффективное лечение многочисленных заболеваний мочевыводящей системы. К таким относятся:
циститы. Инфекционные воспаления мочевого пузыря, сопровождающиеся дискомфортом и частыми мочеипусканиями;
пиелонефрит. Воспалительный процесс, поражающий почки и имеющих бактериальную этиологию. При неправильном лечении может перейти в острую почечную недостаточность или уросепсис;
уретиты. Распространенные заболевания, вызываемые микроорганизмами и протекающие в острой и хронической форме. Часто сопровождаются гнойными выделениями и негативно отражаются на беременности.

Бактериальные инфекции способствуют развитию простатита. А также вызывают острый уретральный синдром и другие урологические заболевания.
Готовимся к сдаче анализа правильно
При заборе биологического материала крайне важно обеспечить его бактериологическую чистоту. Поэтому моча собирается в одноразовый стерильный контейнер с адаптером, который следует приобрести в аптеке или лаборатории заранее, а пациент должен тщательно выполнить процедуры личной гигиены в области половых органов. Переливание в другую емкость не допускается. Женщинам и девушкам, у которых на момент сдачи анализа есть менструальные или другие влагалищные выделения, необходимо использовать тампон.
Накануне сдачи анализа рекомендуется не употреблять алкогольные напитки и дрожжевую сдобу. От приема медикаментов также стоит отказаться.

Как осуществляется забор мочи на анализ
Забор биоматериала осуществляется сразу после сна. Важно учесть, что от последнего приема пищи и мочеиспускания должно пройти не менее 4 часов.
Для анализа используется только средняя утренняя моча, то есть первая порция биологической жидкости, выходящей в первые две секунды, не собирается. На исследование забирают последующую мочу в количестве около 50 мл.
У детей процедура проводится с помощью родителей. В отдельных случаях допускается сбор мочи в другое время суток, а также с применением катетера или проведением пункции из мочевого пузыря.
Собранный материал предоставляется в лабораторию в течение 1 ÷ 2 часов. Если такой возможности нет, контейнер можно оставить на непродолжительное хранение в холодильнике, но не более чем через 6 часов он должен быть доставлен на исследование.
Расшифровка результатов: норма и отклонение
Аналитическая оценка бакпосеву дается через 48 часов инкубации. Важно, чтобы данные лабораторного исследования интерпретировал лечащий врач.
Концентрация микроорганизмов лежит в пределе от 10 3 до 10 5 свидетельствует о различных клинических симптомах и интерпретируется в зависимости от состояния пациента и общего анамнеза.
У некоторых людей обнаруживают несколько видов бактерий. Если их количество больше 3, а концентрация в посеве одинаковая, то это свидетельствует о смешанной флоре и дальнейшую идентификацию не проводят.
В каких случаях возможен ложный ответ
Не рекомендуется сдавать анализ раньше, чем через 2 недели после завершения курса гормональной и антибактериальной терапии. В таких случаях высока вероятность ложного результата исследования.
Также неправильный результат можно получить, если нарушена чистота биологического материала. Или если он был предоставлен в лабораторию позднее чем через 6 часов после сбора и хранился при температуре выше +15 ˚С.
Стоимость услуг в АО "СЗДЦМ"
В нашей лаборатории используются современные методы лабораторных исследований и передовые технологии. Это позволяет АО "СЗДЦМ" формировать конкурентные цены на все виды услуг, включая и на посев мочи на микрофлору, и гарантировать высокую достоверность анализов.
У нас используется уникальная система кодирования биоматериала. За счет этого полностью исключаются нарушения врачебной тайны, ошибки и подлог результатов.
Где сдать анализы
Лаборатория АО "СЗЦДМ" предлагает услуги, обеспечивающие комплексное и преемственное лабораторное обследование пациента
Диагностика В медицинских центрах АО "СЗЦДМ" проводят качественные диагностические исследования всего организма
Лечение Наши медицинские центры ориентированы на обслуживание пациентов в амбулаторном режиме и объединены единым подходом к обследованию и лечению пациентов.
Реабилитация Реабилитация - это действия, направленные на всестороннюю помощь больному человеку или инвалиду для достижения им максимально возможной полноценности, в том числе и социальной или экономической.
Выезд на дом Внимание! Действует акция "Выезд на дом - 0 рублей"
Профосмотры АО "СЗЦДМ" проводит профилактические осмотры работников, которые включают в себя - комплексы лечебных и профилактических мероприятий, проводимых для выявления отклонений в состоянии здоровья, профилактики развития и распространения заболеваний.
Врачи различных специальностей получают множество сведений о состоянии здоровья пациентов не только из его жалоб и полученных во время осмотра данных. Ценную информацию дают современные микроскопические исследования (бактериоскопия) — анализы на микрофлору. Их результаты можно получить довольно быстро, при этом мазки на микрофлору позволяют оценить функциональное состояние органов и систем, выявить заболевания или определить, насколько эффективно лечение.
Анализ мазка на микрофлору: что это и зачем он нужен?
Мазок на микрофлору — это бактериоскопический метод исследования биологического материала. К его основным преимуществам относят доступность и быстроту получения результата. Делается он очень просто: врач аккуратно собирает отделяемое со слизистой оболочки. После этого полученный материал может быть окрашен, обработан солевым раствором или раствором КОН, а затем он тщательно изучается под микроскопом.
Сдав мазок на микрофлору, можно выявить бактерии, грибы и простейшие. Но не всегда можно верно определить их род и вид, ведь они часто бывают схожи или меняются под действием лекарств и других факторов, иногда их концентрация может быть недостаточной. А вот узнать количество микроорганизмов, оценить их форму, размеры и расположение при проведении такого анализа вполне реально. Это позволит получить представление о функциональном состоянии различных органов, оценить наличие или отсутствие воспалительного процесса и степень его выраженности, даже если он протекает без особых проявлений.
Кроме изучения под микроскопом, собранный биологический материал может быть использован для бактериологического анализа-посева на микрофлору. Это лабораторное исследование поможет максимально точно выявить возбудителей инфекций, их пропорциональное соотношение и даже чувствительность к тем или иным антибиотикам.
Существует несколько видов такого лабораторного исследования:
1. Гинекологический мазок на микрофлору . Биоматериалом для проведения гинекологической бактериоскопии служит отделяемое со слизистой влагалища, мочеиспускательного канала или шейки матки.
Показаниями к проведению анализа на микрофлору у женщин являются:
- боли внизу живота при мочеиспускании;
- зуд или жжение во влагалище;
- наличие выделений из влагалища;
- раздражение в области половых органов;
- длительный прием антибиотиков.
Это исследование требуется проходить женщинам при планировании беременности и/или в случаях, когда повышен риск заражения инфекциями, передающимися половым путем.
2. Мазок на микрофлору у мужчин . У мужчин материалом для исследования является секрет предстательной железы, сперма и соскоб из уретры.
Такой анализ, как мазок на микрофлору из уретры назначается всем без исключения при обращении к врачу урологического отделения или венерологу при профилактическом осмотре. Он необходим при:
- наличии непривычных выделений из наружного отверстия мочеиспускательного канала;
- подозрении бесплодия;
- ощущении боли или дискомфорта в мочеиспускательном канале;
- любом заболевании, передающимся половым путем.
3. Мазок из носа и зева на микрофлору . Материалом для проведения анализа на микрофлору из зева или носа является отделяемое со слизистой оболочки этих органов.
Назначается он при:
- ангине с налетом, стенозирующем ларинготрахеите, гнойных образованиях рядом с миндалинами или мононуклеозе на фоне инфекции;
- туберкулезе;
- рините, синусите и фарингите;
- частом насморке или болезнях горла.
Мазок изо рта на микрофлору — это еще и обязательный анализ при подозрении на дифтерию или коклюш.
4. Мазок из уха на микрофлору . Мазок на микрофлору из уха назначают при наружных, средних и внутренних отитах гнойного или серозного характера, так как данный анализ показывает, что вызвало заболевание и какой следует назначить антибиотик. Материал берется только со слизистой наружного уха.
Результаты посева мазка на микрофлору будут достоверными и информативными в том случае, если пациент соблюдает правила подготовки к забору биологического материала, а процедура выполнена врачом правильно.
Мазок на микрофлору в гинекологии проводится только в то время, когда у женщины нет менструального кровотечения. За 1–2 дня перед этим анализом нельзя:
- вступать в половой контакт;
- делать спринцевания;
- пользоваться лубрикантами;
- принимать ванную.
В день проведения гинекологической бактериоскопии не желательно мыть наружные половые органы, используя моющие средства, а за 2–3 часа до анализа их не рекомендуется даже мочить.
Если врач-уролог назначил мужчине проведение мазка из мочеиспускательного канала, ему следует:
- за 1–2 дня до проведения исследования отказаться от половых контактов;
- вечером накануне взятия биоматериала провести гигиену наружных половых органов;
- за 2–3 часа до визита к врачу постараться не мочиться;
- за 7 дней до обследования прекратить прием лекарств, использование которых не согласовывалось с врачом.
Забор мазка на микрофлору из мочеиспускательного канала мужчины длится всего 2–3 минуты. В мочеиспускательный канал вводится специальный зонд на глубину 4–5 сантиметров и извлекается вращательными движениями.
Довольно часто мазок из зева на микрофлору дает ложный результат. Это связано с тем, что пациент нарушает правила подготовки к исследованию. А ведь они очень просты! Во время подготовки к сдаче мазка из зева на микрофлору нужно:
- ничего не есть до обследования;
- за 2 часа до анализа ничего не пить;
- не чистить зубы и не полоскать горло до забора материала.
Также, перед тем как сдавать мазок из зева на микрофлору, нельзя использовать растворы для полоскания горла или спреи, содержащие противомикробные средства или антибиотики. Сама процедура получения образца биологического материала безболезненна и проста. Берется он ватной палочкой, которая вводится в рот и осторожно прижимается к поверхности задней стенки глотки и миндалин.
За несколько суток до проведения анализа из носа на микрофлору нужно исключить применение растворов и мазей для носа, содержащих антибиотики. Биологический материал извлекается ватной палочкой и наносится на предметное стекло.
Анализ на микрофлору из уха точно и достоверно показывает, что вызвало отит, если проводится до начала антибактериальной терапии. Мазок берется ватной палочкой и наносится перекатыванием на предметное стекло. Каждое стекло маркируется, чтобы можно было различить исследование, взятое из левого и правого уха.
Цена анализа на микрофлору у женщин невысокая по сравнению с другими комплексными гинекологическими обследованиями. Но при этом анализ позволяет выявить:
- бактериальный вагиноз;
- аэробный и атрофический вагинит;
- кандидоз;
- воспаление, вызванное гонореей или трихомониазом;
- другие заболевания.
В результатах лабораторного исследования гинекологического мазка на флору указываются следующие данные:
Мазок на микрофлору у мужчин помогает выявить уретрит, простатит, хламидиоз, гонорею, трихомониаз, уреапламоз и микоплазмоз. В расшифровке результата встречаются:
- лейкоциты — присутствие лейкоцитов допустимо в количестве не более 5-ти. Показатели выше нормы свидетельствуют о наличии воспалительного процесса, простатита или уретрита.
- эпителий — если эпителия в мазке более 10-ти, в мочеиспускательном канале проходит воспалительный процесс.
- гонококки — их присутствие в мазке свидетельствует о гонорее.
- прочие кокки (стрептококки, стафилококки или энтерококки) — в большой концентрации они являются признаком уретрита.
- трихомонады — их выявление является подтверждением трихомониаза.
В результатах мазка из уха дается информация о количестве условно-патогенных микроорганизмов (стрептококков, стафилококков или энтерококков) и дрожжеподобных грибов. Нормальный показатель — не более 10 4 КОЕ/тампон.
В мазке из носа или зева на микрофлору обычно обнаруживаются такие организмы, как:
- коринобактерии дифтерии;
- гемолитические стрептококки;
- пневмококки;
- золотистый стафилококк;
- менингококк;
- гемофильная палочка;
- листерия;
- другие микробы.
Если их содержание не превышает 10 4 КОЕ/мл, нет никакой необходимости проводить профилактическое лечение, чтобы очистить от них горло или нос.
Итак, мазок на микрофлору — достоверный и простой метод диагностирования различных заболеваний с широким спектром применения. Но только при верной расшифровке, которую может дать квалифицированный врач, лабораторные данные такого исследования дадут возможность поставить верный диагноз, подобрать соответствующее лечение и предотвратить переход болезней в хроническую форму.
Читайте также:


