Пневмококковая пневмония клинические рекомендации






Особенно беззащитными перед пневмококковой инфекцией оказываются маленькие дети до 2 лет, чей организм еще не в состоянии вырабатывать антитела, способные пробить защитный барьер бактерии. Для этой возрастной группы – это инфекция №1
До широко распространенной иммунизации с использованием 7-валентной пневмококковой конъюгированной вакцины средняя годовая заболеваемость среди детей в возрасте младше 2-х лет была 44,4/100 000 в Европе и 167/100 000 в США. До внедрения пневмококковых конъюгированных вакцин 6-11 серотипов возбудителя ассоциировалось с 70% и более инвазивной пневмококковой инфекцией (ИПИ), встречающейся среди детей по всему миру.
В 2005 г. ВОЗ произвела расчеты, в соответствии с которыми 1,6 миллионов людей ежегодно умирают от пневмококковой инфекции; в эту цифру включены и 0,7-1 млн. случаев смерти среди детей в возрасте младше 5 лет, большинство из которых проживало в развивающихся странах.
По оценкам ВОЗ, из 8,8 миллионов детей в возрасте до 5 лет, погибших в 2008 году, 476 000 (333 000 – 529 000) случаев смерти было вызвано пневмококковой инфекцией.
По данным ВОЗ, мировой опыт показал, что массовая вакцинация более чем на 80% снижает частоту пневмококковых менингитов и тяжелых пневмоний у детей, и более, чем на треть — заболеваемость всеми пневмониями и отитами.
По прогнозам Всемирной организации здравоохранения, глобальное использование вакцинации от пневмококковой инфекции позволит к 2030 году предотвратить 5,4-7,7 миллионов детских смертей.

Общие сведения
Во всем мире заболевания, вызываемые Streptococcus pneumoniae (S. Pneumoniae или пневмококками) и относящиеся к пневмотропным инфекциям, представляют собой одну из серьезнейших проблем для общественного здравоохранения.
Выделяют инвазивные и неинвазивные формы пневмококковых заболеваний. К инвазивной пневмококковой инфекции (ИПИ) относится целый ряд тяжелых и угрожающих жизни заболеваний: бактериемия без видимого очага инфекции, менингит, пневмония, сепсис, перикардит, артрит. Неинвазивные формы пневмококковой инфекции - это бронхит, внебольничная пневмония, отит, синусит, конъюнктивит.
По статистике до 70% всех пневмоний, около 25% средних отитов, 5-15% гнойных менингитов, около 3% эндокардитов вызываются пневмококком S. Pneumoniae.
Пневмококковая инфекция, как правило, является осложнением других инфекций. Примеры – пневмококковая пневмония, воспаление среднего уха (отит) у детей после или на фоне перенесенного гриппа, или кори, или любой другой респираторной вирусной инфекции.
Пневмококковая инфекция распространяется воздушно-капельным путем, например, при кашле (особенно при тесном контакте). Источником инфекции может быть человек без всяких клинических проявлений. Сведения о сезонности для заболеваний, вызываемых S. Pneumoniae, достаточно противоречивы. Однако ряд авторов отмечают повышение заболеваемости в осенне-зимний период, свойственное целому ряду и других пневмотропных инфекций.
Дети первых лет жизни являются основными носителями пневмококков, заражая взрослых. При обычной у взрослых частоте носительства 5–7% среди взрослых, проживающих с детьми, она достигает 30%.
Вероятность заболеть
Самая высокая заболеваемость тяжелыми пневмококковыми инфекциями регистрируется у детей в возрасте до 5 лет и среди пожилых людей (старше 65 лет). Особенно беззащитными перед пневмококком оказываются маленькие дети до 2 лет, чей организм не в состоянии противостоять инфекции. Для этой возрастной группы – это инфекция №1 и наиболее частая причина тяжелых форм пневмонии, отита, менингита. Среди пожилых лиц наиболее уязвимы те, кто постоянно находятся в специальных учреждениях по уходу за престарелыми.
Симптомы
Симптомы пневмококковой инфекции, вызывающую пневмонию, включают лихорадку, кашель, одышку и боль в груди. Симптомы пневмококкового гнойного менингита — ригидность затылочных мышц, сильная головная боль, лихорадка, спутанность сознания и нарушение ориентации, светобоязнь. Начальные проявления пневмококковой бактериемии (заражение крови, самая тяжелая форма с летальностью до 50%) могут быть сходны с некоторыми симптомами пневмонии и менингита, а также включать боли в суставах и озноб.
В связи с этим, медики вновь и вновь предупреждают об опасности самолечения! Нельзя пытаться справиться с заболеванием самостоятельно, руководствуясь в качестве методического пособия рекламными роликами различных препаратов и их доступностью в аптечных сетях.
Особой тяжестью отличается пневмококковый менингит, частота которого составляет около 8 на 100 тыс. детей до 5 лет. В среднем около 83% случаев наблюдаются среди детей в возрасте младше 2-х лет. Несмотря на то, что пневмококк Streptococcus pneumoniae занимает третью позицию после Haemophilus influenzae тип b (гемофильная инфекция тип b) и Neisseria meningitidis (менингококковая инфекция) в качестве инфекционного агента, ответственного за развитие данного заболевания, прогноз при пневмококковом менингите гораздо серьезней. Осложнения в виде задержки умственного развития, нарушения двигательной активности, эпилепсии и глухоты встречается достоверно чаще, чем в исходе бактериальных менингитов иной этиологии.
Пневмония, вызванная пневмококком S. pneumoniae, чаще других осложняется эмпиемой легких (скопление гноя в плевральной полости, вызывающее уменьшение дыхательной поверхности легочной ткани), что приводит к летальному исходу (до 2/3 случаев для эмпиемы). В России из 500 тыс. случаев пневмоний в год пневмококковую этиологию имеют 76% - у взрослых и до 90% - у детей в возрасте до 5 лет. Частота пневмококковых пневмоний среди детей до 15 лет составляет 490 случаев на 100 тыс., в возрасте до 4 лет – 1060 случаев на 100 тыс.
Пневмококковая бактериемия в большинстве случаев (до 80%) протекает с симптомами лихорадки без очага инфекции. Частота встречаемости бактериемии, обусловленной именно S. pneumoniae, составляет 8-22% у детей раннего возраста. Именно пневмококковый сепсис с развитием тяжелого шокового повреждения органов является самой тяжелой и жизнеугрожающей формой пневмококковой инфекции. Частота данной нозологической формы у детей до 5 лет в среднем составляет 9 000 случаев в год; уровень смертности достигает 20-50%.
Согласно мировой статистике, доля пневмококковых средних отитов составляет от 28 до 55% всех зарегистрированных случаев. Пневмококковые острые средние отиты отличаются более тяжелым течением и высоким риском отогенных осложнений, склонностью к в том числе перфорации барабанной перепонки. Пневмококковый отит является самой частой причиной снижения слуха у детей.
Риск развития пневмококковых инфекций:
- У здоровых риск составляет 8,8 на 100 000.
- У пациентов с сахарным диабетом – 51,4.
- У взрослых с хроническими заболеваниями легких – 62,9.
- У пациентов с хроническими заболеваниями сердца – 93,7.
- у страдающих раком – 300,4.
- У ВИЧ-инфицированных – 422,9.
- У пациентов с онкогематологическими заболеваниями – 503,1 на 100 000.
Смертность
По данным ВОЗ, пневмококковая инфекция признается самой опасной из всех предупреждаемых вакцинопрофилактикой болезней и до внедрения универсальной вакцинации ежегодно приводила к смерти 1,6 млн. человек, из которых от 0,7 до 1 млн. - дети, что составляет 40% смертности детей первых 5 лет жизни.
Лечение
Глобальной проблемой в мире является рост устойчивости (резистентности) пневмококка к антибиотикам – это означает, что лечение пневмококковой инфекции антибиотиками зачастую неэффективно. Главным фактором развития антибиотикоустойчивости пневмококка является нерациональный прием антибактериальных препаратов. При проведении мониторинга в 2004-2005 гг. 11% штаммов пневмококка были устойчивы в пенициллинам, 7% - к макролидам, 40,8% - к ко-тримоксазолу. Но уже в 2011-2012 гг. аналогичное исследование показало, что уже 29% штаммов S. pneumoniae имеют сниженную чувствительность или резистентны к пенициллину, 26% штаммов — резистентны к макролидам, 50% штаммов — к ко-тримоксазолу. По последним данным, до 10% штаммов пневмококковой инфекции приобрели резистентность и к комбинациям пенициллина широкого спектра действия с ингибиторами β-лактамаз, что прогностически крайне неблагоприятно, так как в связи с быстротечным развитием заболевания (2-3 дня) времени на определение чувствительности к антибиотикам, как правило, нет, и пациенты с тяжелым течением пневмококковой инфекции нередко погибают, несмотря на введение стандартных антибактериальных препаратов.

Эффективность вакцинации
По данным ВОЗ, мировой опыт показал, что массовая вакцинация более чем на 80% снижает частоту пневмококковых менингитов и тяжелых пневмоний у детей, и более, чем на треть — заболеваемость всеми пневмониями и отитами. Носительство пневмококков у детей сокращается, соответственно меньше болеют и невакцинированные дети и взрослые. По прогнозам Всемирной организации здравоохранения, глобальное использование вакцинации от пневмококковой инфекции позволит предотвратить 5,4 - 7,7 миллионов детских смертей к 2030 году.
Вакцинация – это единственный высокоэффективный способ существенно повлиять на заболеваемость и смертность от пневмококковых инфекций и понизить уровень антибиотикорезистентности S. pneumoniae. Имея подтверждение безопасности и эффективности пневмококковых конъюгированных вакцин, ВОЗ и ЮНИСЕФ считают необходимым включить эти вакцины для детей во все национальные программы иммунизации. При этом, следует обратить внимание, что максимальный защитный эффект достигается при рутинной вакцинации всех детей до 2-х лет, а не только пациентов групп риска.
Вакцины
Для борьбы с пневмококковой инфекцией вакцинация используется уже более 30 лет. С 1981 г. стала применяться пневмококковая полисахаридная вакцина. С 2000 года в международной практике для иммунопрофилактики пневмококковой инфекции у детей раннего возраста начали использоваться пневмококковые конъюгированные вакцины.
На сегодняшний день в России зарегистрированы следующие вакцины: две пневмококковые конъюгированные вакцины (10-валентная и 13-валентная – ПКВ10 и ПКВ 13) и одна – полисахаридная 23-валентная (ППВ23). Последняя используется у детей старше 2 лет и взрослых. В то время как конъюгированные вакцины рекомендованы для иммунизации детей с 2-месячного возраста и взрослых в возрасте 50 лет и старше. ПКВ13 также зарегистрирована в США и странах Евросоюза для применения в более широких возрастных группах (для детей в возрасте 6 недель – 17 лет и для взрослых в возрасте 18 лет и старше). В ближайшее время в России также ожидается расширение возрастных показаний для ПКВ13.
Последние эпидемии
Большинство заболеваний спорадические. Вспышки пневмококковой инфекции необычны, но могут встречаться в замкнутых коллективах, например, в домах для престарелых лиц, детских дневных стационарах и других учреждениях такого рода. Однако большие вспышки менингита, вызванные серотипом 1, были зарегистрированы в Африканском менингитном поясе.
По оценкам ВОЗ, из 8,8 миллионов детей в возрасте до 5 лет, погибших в 2008 году, 476 000 (333 000 – 529 000) случаев смерти было вызвано пневмококковой инфекцией. Уровни заболеваемости и смертности выше в развивающихся, нежели в экономически развитых странах.
Исторические сведения и интересные факты
Пневмококк был идентифицирован довольно давно — в 1881 г. Но вакцины стали разрабатывать только во второй половине XX в. Трудность создания таких вакцин заключалась и заключается в огромном количестве типов пневмококка.
Полный текст:
Чучалин Александр Григорьевич – доктор медицинских наук, профессор, академик Российской академии наук, заведующий кафедрой госпитальной терапии педиатрического факультета РНИМУ имени Н.И.Пирогова МЗ РФ; председатель правления Российского респираторного общества.
117997, Москва, ул. Островитянова, 1; тел.: (499) 780-08-50.
Брико Николай Иванович – доктор медицинских наук, профессор, академик Российской академии наук, заведующий кафедрой эпидемиологии и доказательной медицины Первого МГМУ (Сеченовский Университет); председатель НАСКИ, главный внештатный специалист-эпидемиолог Министерства здравоохранения Российской Федерации.
119991, Москва, ул. Трубецкая, 8, стр. 2; 603022, Нижний Новгород, ул. Пушкина, 20, стр. 4; тел.: (499) 248-94-13.
Авдеев Сергей Николаевич – доктор медицинских наук, профессор, член-корреспондент РАН, заведующий кафедрой пульмонологии Первого МГМУ им. И.М. Сеченова (Сеченовский Университет), руководитель клинического отдела НИИ пульмонологии Федерального медико-биологического агентства.
119991, Москва, ул. Трубецкая, 8, стр. 2; 115682, Москва, Ореховый бульвар, 28; тел.: (495) 395-63-93.
Белевский Андрей Станиславович – доктор медицинских наук, профессор, заведующий кафедрой пульмонологии РНИМУ имени Н.И.Пирогова МЗ РФ, президент Российского респираторного общества, главный внештатный специалист-пульмонолог Департамента здравоохранения Правительства Москвы.
117997, Москва, ул. Островитянова, 1; тел.: (495) 963-24-67.
Биличенко Татьяна Николаевна – доктор медицинских наук, профессор, заведующая лабораторией клинической эпидемиологии НИИ пульмонологии Федерального медико-биологического агентства России.
115682, Москва, Ореховый бульвар, 28; тел.: (495) 965-11-15.
Демко Ирина Владимировна – доктор медицинских наук, профессор, заведующая кафедрой внутренних болезней № 2 с курсом постдипломного образования КрасГМУ имени профессора В.Ф.Войно-Ясенецкого МЗ РФ, главный внештатный специалист-пульмонолог Сибирского федерального округа.
660022, Красноярск, ул. Партизана Железняка, 1; тел.: (913) 507-84-08.
Драпкина Оксана Михайловна – доктор медицинских наук, профессор, член-корр. Российской академии наук, директор НМИЦ профилактической медицины МЗ РФ.
101000, Москва, Петроверигский переулок, 10, стр. 3; тел.: (495) 623-86-36.
Жестков Александр Викторович – доктор медицинских наук, профессор, заведующий кафедрой общей и клинической микробиологии, иммунологии и аллергологии СамГМУ МЗ РФ, главный внештатный специалист-пульмонолог Приволжского федерального округа.
443099, Самара, ул. Чапаевская, 89; тел.: (846) 260-33-61.
Зайцев Андрей Алексеевич – доктор медицинских наук, профессор, главный пульмонолог ГВКГ имени академика Н.Н.Бурденко Министерства обороны РФ, главный пульмонолог Министерства обороны РФ.
105094, Москва, Госпитальная пл., 3; тел.: (499) 263-10-47.
Игнатова Галина Львовна – доктор медицинских наук, профессор, заведующая кафедрой терапии Института дополнительного профессионального образования ЮУГМУ МЗ РФ, главный внештатный специалист-пульмонолог Уральского федерального округа.
454092, Челябинск, Воровского, 64; тел.: (351) 742–66-40.
Ковалишена Ольга Васильевна – доктор медицинских наук, профессор, заведующая кафедрой эпидемиологии ПИМУ МЗ РФ.
603005, Нижний Новгород, пл. Минина и Пожарского, 10 / 1; тел.: (903) 608-39-08.
Коршунов Владимир Андреевич – кандидат медицинских наук, старший преподаватель кафедры эпидемиологии и доказательной медицины Первого МГМУ имени И.М.Сеченова МЗ РФ (Сеченовский Университет).
119991, Москва, ул. Трубецкая, 8, стр. 2; тел.: (499) 248-04-13.
Костинов Михаил Петрович – доктор медицинских наук, профессор, заведующий лабораторией вакцинопрофилактики и иммунотерапии НИИ вакцин и сывороток им. И.И.Мечникова, профессор кафедры эпидемиологии Института профессионального образования Первого МГМУ имени И.М.Сеченова МЗ РФ (Сеченовский Университет).
119991, Москва, ул. Трубецкая, 8, стр. 2; 105064, Москва, Малый Казенный переулок, 5а; тел.: (495) 917-41-49.
Мишланов Виталий Юрьевич – доктор медицинских наук, профессор, член-корреспондент Российской академии наук, заведующий кафедрой пропедевтики внутренних болезней ПГМУ имени академика Е.А.Вагнера МЗ РФ, главный внештатный пульмонолог Минздрава Пермского края.
614990, Пермский край, Пермь, ул. Петропавловская, 26; тел.: (342) 265-97-25.
Сидоренко Сергей Владимирович – доктор медицинских наук, профессор, руководитель отдела молекулярной микробиологии и эпидемиологии ДНКЦИБ Федерального медико-биологического агентства.
197022, Санкт-Петербург, ул. Профессора Попова, 9; тел.: (812) 234-60-04.
Трушенко Наталья Владимировна – кандидат медицинских наук, научный сотрудник научно-методического центра мониторинга и контроля болезней органов дыхания НИИ пульмонологии Федерального медико-биологического агентства, ассистент кафедры пульмонологии Первого МГМУ имени И.М.Сеченова МЗ РФ (Сеченовский Университет).
119991, Москва, ул. Трубецкая, 8, стр. 2; 115682, Москва, Ореховый бульвар, 28; тел.: (495) 395-63-93.
Шубин Игорь Владимирович – кандидат медицинских наук, заместитель главного врача по медицинской части ЦКБ РАН, заслуженный врач Российской Федерации.
117593, Москва, Литовский бульвар, 1А; тел.: (495) 427-62-46.
Фельдблюм Ирина Викторовна – доктор медицинских наук, профессор, заведующая кафедрой эпидемиологии с курсом гигиены и эпидемиологии факультета дополнительного профессионального образования ПГМУ имени академика Е.А.Вагнера МЗ РФ.
614990, Пермский край, Пермь, ул. Петропавловская, 26; тел.: (8342) 218-16-68.
1. Брико Н.И., ред. Эпидемиология, клиника и профилактика пневмококовой инфекции: Учебное пособие для врачей. Нижний Новгород: Ремедиум Приволжье; 2017.
2. Таточенко В.К., Озерецковский Н.А. Иммунопрофилактика-2018. Справочник. 13-е изд., расшир. Москва: Боргес; 2018.
3. Pollard A.J., Perrett K.P., Beverley P.C. Maintaining protection against invasive bacteria with protein-polysaccharide conjugate vaccines. Nat. Rev. Immunol. 2009; 9 (3): 213–220. DOI: 10.1038/nri2494.
4. Caplan A., Fett N., Rosenbach M. et al. Prevention and management of glucocorticoid-induced side effects: A comprehensive review: Infectious complications and vaccination recommendations. J. Am. Acad. Dermatol. 2017; 76 (2): 191–198. DOI: 10.1016/j.jaad.2016.02.1240.
5. Siegrist C.A., Aspinall R. B-cell responses to vaccination at the extremes of age. Nat. Rev. Immunol. 2009; 9 (3): 185–194. DOI: 10.1038/nri2508.
6. Huijts S.M., van Werkhoven C.H., Bolkenbaas M. et al. Post-hoc analysis of a randomized controlled trial: Diabetes mellitus modifies the efficacy of the 13-valent pneumococcal conjugate vaccine in elderly. Vaccine. 2017; 35 (34): 4444–4449. DOI: 10.1016/j.vaccine.2017.01.071.
7. Shea K.M., Edelsberg J., Weycker D. et al. Rates of pneumococcal disease in adults with chronic medical conditions. Open Forum Infect. Dis. 2014; 1 (1): ofu024. DOI: 10.1093/ofid/ofu024.
8. Luján M., Burgos J., Gallego M. et al. Effects of immunocompromise and comorbidities on pneumococcal serotypes causing invasive respiratory infection in adults: implications for vaccine strategies. Clin. Infect. Dis. 2013; 57 (12): 1722–1730. DOI: 10.1093/cid/cit640.
9. Костинов М.П., Чучалин А.Г., ред. Руководство по клинической иммунологии в респираторной медицине. 2-е изд., доп. Москва: МДВ; 2018.
10. Koch D.H., Moon K.T., Kim J.Y. et al. The risk of hospitalization for infectious pneumonia in mineral dust exposed industries. Occup. Environ. Med. 2011; 68 (2): 116–119. DOI: 10.1136/oem.2009.051334.
11. Coggon D., Harris E.C., Cox V., Palmer K.T. Pneumococcal vaccination for welders. Thorax. 2015; 70 (2): 198–199. DOI: 10.1136/thoraxjnl-2014-206129.
12. Лобзин Ю.В., Сидоренко С.В., Харит С.М. и др. Серотипы Streptococcus pneumoniae, вызывающие ведущие клинические формы пневмококковых инфекций. Журнал инфектологии. 2013; 5 (4): 35–41.
13. Белошицкий Г.В., Королева И.С., Миронов К.О. Фенотипическая и генотипическая характеристика штаммов пневмококков, выделенных от больных пневмококковым менингитом. Клинитческая микробиология и антимикробная химиотерапия. 2011; 13 (3): 261–266.
14. Siegrist C.A. Vaccine immunology. In: Plotkin S.A., Orenstein W.A., Offit P.A., eds. Vaccines. The 6th Edition. Philadelphia: Elsevier-Saunders; 2013.
15. Bonten M.J.M., Huijts S.M., Bolkenbaas M. et al. Polysaccharide conjugate vaccine against pneumococcal pneumonia in adults. N. Eng. J. Med. 2015; 372: 1114–1125. DOI: 10.1056/NEJMoa1408544.
16. Falkenhorst G., Remschmidt C., Harder T. et al. [Background paper to the updated pneumococcal vaccination recommendation for older adults in Germany]. Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz. 2016; 59 (12): 1623–1657. DOI: 10.1007/s00103-016-2466-9 (in German).
17. Gonzalez-Romo F., Picazo J.J. Rojas A.G. et al. [Consensus document on pneumococcal vaccination in adults at risk by age and underlying clinical conditions. 2017 Update]. Rev. Esp. Quimioter. 2017; 30 (2): 142–168. Available at:https://www.seq.es/seq/0214-3429/30/2/gonzalez15feb2017.pdf (in Spanish).
20. Tin Tin Htar M., Stuurman A.L., Ferreira G. et al. Effectiveness of pneumococcal vaccines in preventing pneumonia in adults, a systematic review and meta-analyses of observational studies. PLoS One. 2017; 12 (5): e0177985. DOI: 10.1371/journal.pone.0177985.
22. van Cuyck H., Pichon B., Leroy P. et al. Multiple-locus variable-number tandem-repeat analysis of Streptococcus pneumoniae and comparison with multiple loci sequence typing. BMC Microbiology. 2012; 12: 241. DOI: 10.1186/1471-2180-12-241.
24. Демко И.В., Корчагин Е.Е., Гордеева Е.В. и др. Опыт вакцинопрофилактики пневмококковой инфекции у взрослых на примере Красноярского края. Пульмонология. 2017; 27 (1): 21–28. DOI: 10.18093/0869-0189-2017-27-1-21-28.
26. Игнатова Г.Л., Антонов В.Н. Эпидемиологические особенности хронической респираторной патологии при вакцинации против пневмококковой инфекции. Пульмонология. 2017; 27 (3): 376–383. DOI: 10.18093/0869-0189-2017-27-3-376-383.
27. Игнатова Г.Л., Антонов В.Н. Эффективность вакцинопрофилактики пневмококковой инфекции у пациентов с ХОБЛ с различными индексами коморбидности. Эпидемиология и вакцинопрофилактика. 2017; 16 (5): 22–27. DOI: 10.31631/2073-3046-2017-16-5-22-27.
29. Протасов А.Д., Жестков А.В., Костинов М.П. и др. Анализ отдаленных результатов эффективности и формирования адаптивного иммунитета при применении разных препаратов и схем вакцинации против пневмококковой инфекции у больных с хронической обструктивной болезнью легких. Терапевтический архив. 2017; 89 (12-2): 165–174.
30. Голоднова С.О., Фельдблюм И.В., Семериков В.В. и др. Распространенность носительства Streptococcus pneumoniae среди медицинских работников и оценка эффективности вакцинопрофилактики. Эпидемиология и вакцинопрофилактика. 2014; 1 (74): 50–54.
31. Фельдблюм И.В., Николенко В.В., Воробьева Н.Н. и др. Реактогенность, безопасность, иммуногенность и профилактическая эффективность полисахаридной пневмококковой вакцины при иммунизации ВИЧ-инфицированных пациентов. Журнал микробиологии, эпидемиологии, иммунобиологии. 2013; (3): 52–60.
32. Николенко В.В., Фельдблюм И.В., Голоднова С.О., Воробьева Н.Н. Медицинские работники как группа риска по пневмококковой инфекции. Медицинский альманах. 2014; 4 (34): 30–34.
33. Чучалин А.Г., Онищенко Г.Г., Колосов В.П. и др. Реализация противоэпидемических мероприятий по профилактике пневмококковых инфекций в зонах паводкового наводнения в Приамурье. Пульмонология. 2015; 25 (3): 303–311. DOI: 10.18093/0869-0189-2015-25-3-303-311.
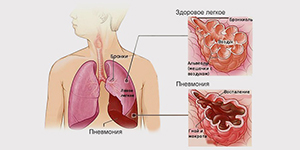
Пневмония относится к числу наиболее распространенных острых заболеваний, это - группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.
Внебольничная пневмония (синонимы: домашняя, амбулаторная) - это острое заболевание, возникшее во внебольничных условиях, сопровождающееся симптомами инфекции нижних дыхательных путей (температура, кашель, боли в груди, одышка) и "свежими" очагово-инфильтративными изменениями в легких при отсутствии очевидной диагностической альтернативы.
Причинами развития воспалительной реакции в респираторных отделах легких могут быть как снижение эффективности защитных механизмов организма, так и массивность дозы микроорганизмов и/или их повышенная вирулентность. Аспирация содержимого ротоглотки - основной путь инфицирования респираторных отделов легких, а значит и основной патогенетический механизм развития пневмонии. В нормальных условиях ряд микроорганизмов, например Streptococcus pneumoniae, могут колонизировать ротоглотку, но нижние дыхательные пути при этом остаются стерильными.
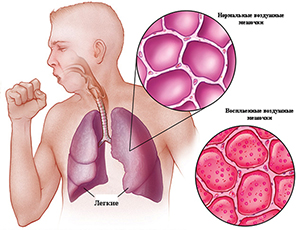
В случаях же повреждения механизмов "самоочищения" трахеобронхиального дерева, например, при вирусной респираторной инфекции, создаются благоприятные условия для развития пневмонии. В отдельных случаях самостоятельным патогенетическим фактором могут быть массивность дозы микроорганизмов или проникновение в респираторные отделы легких даже единичных высоковирулентных микроорганизмов, устойчивых к действию защитных механизмов организма, что также приводит к развитию пневмонии.
Этиология внебольничной пневмонии непосредственно связана с нормальной микрофлорой, колонизующей верхние отделы дыхательных путей. Из многочисленных микроорганизмов лишь некоторые, обладающие повышенной вирулентностью, способны при попадании в нижние отделы дыхательных путей вызывать воспалительную реакцию.
Такими типичными возбудителями внебольничной пневмонии являются:
- Streptococcus pneumoniae;
- Haemophilus influenzae.
Определенное значение в этиологии внебольничной пневмонии имеют атипичные микроорганизмы, хотя точно установить их этиологическую значимость сложно:
- Chlamydophila (Chlamydia) pneumoniae;
- Mycoplazma pneumoniae;
- Legionella pneumophila.
К типичным, но редким возбудителям внебольничной пневмонии относятся:
- Staphylococcus aureus;
- Klebsiella pneumoniae, реже другие энтеробактерии;
- Streptococcus pneumoniae - самый частый возбудитель внебольничной пневмонии у лиц всех возрастных групп.
Препаратами выбора при лечении пневмококковой пневмонии являются беталактамные антибиотики - бензилпенициллин, аминопенициллины, в том числе защищенные; цефалоспорины II-III поколения. Также высокоэффективны новые фторхинолоны (левофлоксацин, моксифлоксацин).
Достаточно высокой антипневмококковой активностью и клинической эффективностью обладают макролидные антибиотики (эритромицин, рокситромицин, кларитромицин, азитромицин, спирамицин, мидекамицин, ) и линкозамиды. Но все же макролидные антибиотики при этой пневмонии являются резервными средствами при непереносимости бета-лактамов.
клинически значимый возбудитель пневмонии, особенно у курильщиков и больных ХОБЛ (хроническая обструктивная болезнь легких). Высокой природной активностью в отношении гемофильной палочки обладают аминопенициллины (амоксициллин), "защищенные" аминопенициллины (амоксициллин/ клавуланат), цефалоспорины II-IV поколений, карбапенемы, фторхинолоны (ранние - ципрофлоксацин, офлоксацин и новые - левофлоксацин, моксифлоксацин, гатифлоксацин).
Chlamydophila (Chlamydia) pneumoniae и Mycoplazma pneumoniae
обычно характеризуются нетяжелым течением. Микоплазменные пневмонии - чаще встречается у лиц моложе 40 лет. Средствами выбора для лечения этих пневмоний являются макролиды и доксициклин. Также высокоэффективны новые фторхинолоны.
обычно характеризуется тяжелым течением. Препаратом выбора для лечения легионеллезной пневмонии являются макролидные антибиотики (эритромицин, кларитромицин, азитромицин). Высокоэффективны также ранние и новые фторхинолоны.
и другие энтеробактерии очень редкие возбудители внебольничной пневмонии, имеют этиологическое значение лишь у некоторых категорий пациентов (пожилой возраст, сахарный диабет, застойная сердечная недостаточность, цирроз печени). Наиболее высокой природной активностью в отношении этих возбудителей обладают цефалоспорины III-IV поколений, карбапенемы, фторхинолоны.
Подозрение на пневмонию должно возникать при наличии у больного лихорадки в сочетании с жалобами на кашель, одышку, отделение мокроты и/или боли в груди. Больные часто жалуются на немотивированную слабость, утомляемость, сильное потоотделение, особенно по ночам.

Такие признаки пневмонии, как остролихорадочное начало, боли в груди и.т.д. могут отсутствовать - особенно у ослабленных больных и лиц пожилого возраста.
При нетяжелой пневмонии антибактериальная терапия может быть завершена по достижении стойкой нормализации температуры тела в течение 3-4 дней. При таком подходе длительность лечения обычно составляет 7-10 дней. В случаях наличия клинических и/или эпидемиологических данных о микоплазменной или хламидийной этиологии пневмонии продолжительность терапии должна составлять 14 дней. Более длительные курсы антибактериальной терапии показаны при пневмонии стафилококковой этиологии или вызванной грамотрицательными энтеробактериями - от 14 до 21 дня.
При указании на легионеллезную пневмонию длительность антибактериальной терапии составляет 21 день. При внебольничной пневмонии крайне важным является проведение быстрой оценки тяжести состояния больных с целью выделения пациентов, требующих проведения неотложной интенсивной терапии. Выделение больных с тяжелой пневмонией в отдельную группу представляется крайне важным, учитывая высокий уровень летальности, наличие, как правило, у пациентов тяжелой фоновой патологии, особенности этиологии заболевания и особые требования к антибактериальной терапии.
Поздняя диагностика и задержка с началом антибактериальной терапии (более 8 часов) обусловливает худший прогноз заболевания.
К сожалению, пневмония может иметь различные осложнения, такие как:
- плевральный выпот;
- эмпиема плевры (скопление гноя в плевральной полости);
- деструкция/абсцедирование легочной ткани (формирование ограниченных полостей в легочной ткани);
- острая дыхательная недостаточность;
- инфекционно-токсический шок;
- сепсис;
- перикардит, миокардит (заболевания сердца);
- нефрит (заболевание почек) и другие.
При пневмонии нужно проводить дифференциальный диагноз с такими заболеваниями как:
- туберкулез легких;
- новообразования (первичный рак легкого, эндобронхиальные метастазы, аденома бронха, лимфома);
- тромбоэмболия легочной артерии и инфаркт легкого;
- иммунопатологические заболевания (идиопатический легочный фиброз, эозинофильная пневмония, бронхоцентрический гранулематоз, облитерирующий бронхиолит с организующейся пневмонией, аллергический бронхолегочный аспергиллез, волчаночный пневмонит, системные васкулиты);
- прочие заболевания/патологические состояния (застойная сердечная недостаточность, лекарственная (токсическая) пневмопатия, аспирация инородного тела, саркоидоз, легочный альвеолярный протеиноз; липоидная пневмония, округлый ателектаз).
В заключении надо сказать, что поставить диагноз, определить степень тяжести заболевания и прогноз может только врач. При наличии у больного повышенной температуры тела, сухого кашля или кашля с отделением мокроты, одышки, боли в груди, немотивированной слабости, утомляемости, сильном потоотделении, особенно по ночам, обратитесь к врачу-терапевту.
Читайте также:


