Нужна ли эрадикация хеликобактер пилори научные статьи
Т. Лапина, кандидат медицинских наук,
ММА им. И. М. Сеченова
Лечение при инфекции Helicobacter pylori (Hp) можно считать детально разработанным: по комбинации лекарственных средств, их дозам и продолжительности курса оно стандартизировано. В России эта терапия утверждена в соответствующих стандартах медицинской помощи и Формулярной системе. Национальные рекомендации многих европейских стран и отечественные стандарты по диагностике и лечению при Нр основаны на алгоритмах, разработанных под эгидой Европейской группы по изучению этой инфекции. Поскольку первые конференции по выработке данного консенсуса прошли в Маастрихте, рекомендации носят название Маастрихтских (конференции проходили в 1996, 2000 и 2005 гг.).
Схемы эрадикационной терапии строго регламентированы, кажется, что такое лечение не должно вызывать вопросов. Однако выполнение любого стандарта на практике не всегда сопровождается стопроцентной эффективностью. Большинство наиболее острых вопросов касаются выбора схемы лечения после неудачи первой (а иногда второй и третьей) попытки.
Решающее значение имеет, безусловно, терапия первой линии, которая должна быть нацелена на достижение эрадикации Hр у максимального числа больных. В качестве терапии первой линии Маастрихтские рекомендации III предлагают следующие трехкомпонентные схемы лечения (табл. 1): ингибитор протонной помпы в стандартной дозировке 2 раза в день+кларитромицин – 500 мг 2 раза в день+амоксициллин – 1000 мг 2 раза в день или метронидазол – 400 или 500 мг 2 раза в день. Минимальная продолжительность тройной терапии – 7 дней, однако оказалось, что для данной схемы более эффективен 14-дневный курс лечения (на 12%; 95% доверительный интервал – ДИ: 7–17%) [12]. Тем не менее 7-дневная тройная терапия может быть признана приемлемой, если местные исследования показывают, что она высокоэффективна. Рекомендуется одинаковая терапия первой линии для всех стран, хотя в разных странах могут быть одобрены разные дозы лекарственных средств [17].
Таблица 1. Схемы стандартной тройной терапии при Нр
| 1-й компонент | 2-й компонент | 3-й компонент |
| Ингибитор протонной помпы: лансопразол – 30 мг 2 раза в день или омепразол – 20 мг 2 раза в день или пантопразол – 40 мг 2 раза в день или рабепразол – 20 мг 2 раза в день или эзомепразол – 20 мг 2 раза в день | Кларитромицин – 500 мг 2 раза в день | Амоксициллин – 1000 мг 2 раза в день или Метронидазол – 400 или 500 мг 2 раза в день |
Четырехкомпонентная схема лечения включает в себя ингибитор протонной помпы в стандартной дозе 2 раза в день+висмута субсалицилат/трикалия дицитрат – 120 мг 4 раза в день+метронидазол – 500 мг 3 раза в день+тетрациклин – 500 мг 4 раза в день (табл. 2). В Маастрихтских рекомендациях II за четырехкомпонентной схемой была закреплена позиция терапии второй линии [16]. Одно из новых положений Маастрихтских рекомендаций III – возможность применения такой схемы в определенных клинических ситуациях, как терапии первой линии (альтернативная терапия первой линии) [17].
Таблица 2. Схемы четырехкомпонентной эрадикационной терапии при Нр
| 1-й компонент | 2-й компонент | 3-й компонент | 4-й компонент |
| Ингибитор протонной помпы: лансопразол – 30 мг 2 раза в день или омепразол – 20 мг 2 раза в день или пантопразол – 40 мг 2 раза в день или рабепразол – 20 мг 2 раза в день или эзомепразол – 20 мг 2 раза в день | Висмута субсалицилат/ субцитрат – 120 мг 4 раза в день | Метронидазол – 500 мг 3 раза в день | Тетрациклин – 500 мг 4 раза в день |
Остановимся подробнее на проблеме резистентности Hp к антибиотикам. Согласно международным данным, резистентность Нр к амоксициллину либо равна 0, либо она менее 1%. Имеются крайне редкие сообщения о формировании резистентности из-за мутации pbp-1A-гена. Таким образом, резистентность к амоксициллину – крайне редкое явление, не имеющее клинического значения. Такую же редкость представляет собой резистентность к тетрациклину, которая во многих странах вообще не описана. Она обусловлена мутацией 3 смежных нуклеотидов в гене 16S rRNA (AGA 926–928→TTC). По экспериментальным данным, если мутация возникает лишь в 1 или 2 из этих нуклеотидов, резистентность клинически незначима; лишь тройственная мутация приводит к стабильной резистентности, которая способна оказать влияние на исходы лечения [18].
Принципиальное значение имеет чувствительность Hp к кларитромицину и метронидазолу. Количество резистентных штаммов Hp к кларитромицину, по данным мультицентрового европейского исследования, в среднем составляет 9,9% (95% ДИ: 8,3–11,7). Выявлены существенные различия этого показателя: в странах Северной Европы частота резистентности к кларитромицину низкая (4,2%; 95% ДИ: 0–10,8%); в Центральной и Восточной Европе она выше (9,3%; 95% ДИ: 0–22%) и самая высокая – на юге Европы (18%; 95% ДИ: 2,1–34,8%) (рис. 1) [13]. Риск возникновения резистентности к кларитромицину связан с частотой назначения макролидов в данной группе населения. В связи с тем что в ряде европейских стран в педиатрической практике широко назначали макролиды по поводу, например, респираторных заболеваний, частота резистентности штаммов Hp к кларитромицину у детей весьма высока, что делает проблемой выбор тактики эрадикационной терапии.
Рис. 1. Распространенность штаммов Hp, резистентных к макролидам, в европейских странах (по Glupczynski Y. и соавт., 2000)
Ответственна за резистентность к кларитромицину мутация гена 23S rDNA, которая ведет к нарушению пространственной конфигурации рибосомы. Признано, что она способствует развитию перекрестной резистентности к макролидным антибиотикам; вместе с тем не ясно, все ли макролиды, разными путями проникающие в слизистую оболочку желудка, могут приводить к селекции резистентных штаммов in vivo.
Различны и данные о влиянии резистентности к кларитромицину на исходы эрадикационной терапии. Максимальный из описанных эффектов следующий: 87,8% эрадикации Hp при наличии чувствительных штаммов, 18,3% – при наличии резистентных штаммов [18].
Количество штаммов Hp, резистентных к метронидазолу, в Европе и США колеблется от 20 до 40%. Известно, что в развивающихся странах число метронидазолрезистентных штаммов выше. Наибольшее значение для селекции резистентных штаммов имеет применение метронидазола в популяции. Механизм формирования резистентности к метронидазолу до конца не ясен: подозревают изменения гена rdxA, но точные мутации не известны [18].
Наблюдение (1996–2001) за динамикой резистентности к производным нитроимидазола (метронидазол), макролидам (кларитромицин) и β-лактамам (амоксициллин) у штаммов Hp, выделенных в Москве, показало, что она отличается от таковой в Европе (рис. 2). Так, во взрослой популяции уровень первичной резистентности Hp к метронидазолу уже в 1996 г. превысил среднеевропейский показатель (25,5%) и составил 36,1%. На протяжении 1996–1999 гг. отмечалось увеличение числа первично резистентных штаммов Hp к метронидазолу, а затем оно не выявлялось [2].
Рис. 2. Динамика резистентности (в %) к метронидазолу, кларитромицину и амоксициллину у штаммов Hp, выделенных от взрослых в Москве в 1996–2001 гг. (Кудрявцева Л., 2004)
В отличие от данных, полученных в Европе в 1996 г., где во взрослой популяции уровень первичной резистентности Hp к макролидам (кларитромицин) составлял 7,6%, в Москве в то время штаммов Hp, резистентных к этому антибиотику, выявлено не было. Относительный прирост количества штаммов Hp, первично резистентных к кларитромицину, среди взрослой популяции за 1-й год наблюдения составил 8%, за 2-й – 6,4%, за 3-й – 2,7%. В 2000 г. уровень резистентности Hp к кларитромицину несколько снизился: если в 1999 г. он составлял 17,1%, то в 2000 г. – 16,6%. В 2001 г. наметилась явная тенденция к снижению этого показателя (13,8%).
В 1996 г. в Москве было выделено 3 штамма Hp, резистентных к амоксициллину; в дальнейшем такие находки не повторялись, и эти данные можно считать единственными в РФ и уникальными [2].
Последние доступные данные о чувствительности Hp к антибиотикам в Москве относятся к 2005 г. : у взрослых количество резистентных к метронидазолу штаммов составило 54,8%, к кларитромицину – 19,3%; у детей – соответственно 23,8 и 28,5% (Кудрявцева Л., 2006: персональное сообщение).
Таблица 3. Частота антибиотикорезистентности Hp в разных городах России в 2001 г. (Кудрявцева Л. и соавт., 2004)
| Резистентность штаммов Hp | Города | ||
| Москва | Санкт-Петербург | Абакан | |
| К метронидазолу | 55,5 | 40 | 79,4 |
| К кларитромицину | 13,8 | 13,3 | 0 |
| К амоксициллину | 0 | 0 | 0 |
Терапия первой линии – стандартная тройная – не утратила актуальности для России. От точного соблюдения этого стандарта врачом и пациентом зависит успех эрадикации Нр. Чем выше ее показатель, тем меньше вероятность повторного лечения. Наиболее обоснованным способом повышения эффективности стандартной тройной терапии следует признать увеличение ее продолжительности до 14 дней [7, 11, 12].
Как надо планировать терапию второй линии при неудаче применения первой линии? Следует избегать назначения антибиотиков, которые пациент уже получал. Это – один из основополагающих (но не общепризнанных) постулатов, на которых строится такое планирование [7]. С точки зрения экспертов – авторов Маастрихтских рекомендаций III, наиболее правильным выбором в данной ситуации является квадротерапия с препаратом висмута [17]. К такому же выводу пришли и авторы Американских рекомендаций по диагностике и лечению Hp [7]. При анализе нескольких десятков клинических исследований с применением квадротерапии в качестве терапии второй линии средний показатель эрадикации микроорганизма составил 76% (60–100%) [15]. Данная схема доступна, относительно дешева и эффективна. К ее недостаткам относят большое число таблеток и капсул, которые приходится принимать ежедневно (до 18 штук в сутки), четырехкратный режим дозирования и сравнительно часто развивающиеся нежелательные явления [7].
В некоторых странах препараты висмута недоступны, и в качестве схем второй линии Маастрихтские рекомендации III предлагают варианты тройной терапии: ингибитор протонной помпы и амоксициллин, а в качестве антибактериального агента фигурируют тетрациклин или метронидазол [17]. В России нет систематизированного опыта использования таких схем, хотя имеются данные о весьма низкой эффективности 7-дневной тройной терапии: ингибитор протонной помпы+амоксициллин+метронидазол [1].
Как терапию третьей линии Маастрихтские рекомендации III позиционируют тройную терапию с представителем рифамицинов – рифабутином – и хинолонов – левофлоксацином.
В группе больных с неудавшимся курсом стандартной тройной терапии 12-дневное лечение ингибитором протонной помпы в сочетании с амоксициллином и рифабутином (150 мг) привело к эрадикации Hp в 91% случаев, причем доказанная резистентность к метронидазолу и кларитромицину не сказалась на результате [5]. Привлекательная сторона применения рифабутина – очень малая вероятность формирования резистентности к нему Hp (описана лишь в единичных случаях). Механизм формирования резистентности (перекрестной ко всем рифамицинам) – это точечная мутация rpoB-гена [18]. Маастрихтские рекомендации III настаивают на осторожном назначении этого антибиотика, так как его широкое применение может привести к селекции резистентных штаммов Mycobacteria.
Удобной в применении и достаточно эффективной кажется тройная терапия с левофлоксацином: ингибитор протонной помпы в стандартной дозе дважды в сутки в сочетании с амоксициллином (2000 мг/сут) и левофлоксацином (500 мг/сут). В качестве терапии второй линии после неудачной стандартной тройной терапии эта схема дает высокий результат [8]. Но с применением левофлоксацина связана проблема формирования резистентности к хинолонам вследствие целого ряда мутаций гена gyrA. В недавно опубликованном французском исследовании, в котором изучали большое число штаммов Hp, резистентность выявлена у 17,2% из них [6]. В работе итальянских авторов (с гораздо меньшим числом изученных штаммов) резистентность к левофлоксацину установлена в 30,3% случаев; показатель успешной эрадикации чувствительного к данному антибиотику микроорганизма – 75% против 33,3% при наличии резистентности [19].
В последних рекомендациях экспертов и обзорах по данной проблеме очень пристальное внимание уделяется новой схеме эрадикации Hp – последовательной терапии [7, 10, 11, 14]. Курс последовательной терапии занимает 10 дней: на первые 5 дней назначают ингибитор протонной помпы в стандартной дозе дважды в сутки в сочетании с амоксициллином (2000 мг/сут); затем в течение еще 5 дней – ингибитор протонной помпы в стандартной дозе дважды в сутки в сочетании с кларитромицином (1000 мг/сут) и тинидазолом (1000 мг/сут). В итальянском исследовании [21] при последовательной терапии эрадикация Hp (intention-to-treat) составила 91 против 78% в группе сравнения (10-дневная стандартная тройная терапия). В группе пациентов, инфицированных штаммами, резистентными к кларитромицину, этот показатель достиг 89 против 29%.
Для исключения неудачи в эрадикации Hp стандартную тройную терапию следует назначать в полном объеме по дозам и при возможности – на 14 дней. Выбор схем лечения в случае неудачи терапии первой линии достаточно широк и позволяет учесть индивидуальные особенности пациента.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Трудности, связанные с эрадикацией Helicobacter pylori, обусловлены несколькими причинами. H. pylori обладает способностью обитать в слое пристеночной слизи, образовывать неактивные кокковые, U-формы и биопленки, приобретать резистентность к обмену генетической информацией с помощью плазмид (транспозонов) или внеклеточной ДНК, а также выводить токсические вещества (в т. ч. антибиотики) из микробной клетки с помощью специальных эффлюкс-помп.
Кроме того, было обнаружено, что H. pylori могут выживать внутри фагоцитов, блокируя бактерицидные молекулы, что приводит к снижению цитотоксичности нейтрофилов и незавершенности фагоцитоза, вследствие чего эти клетки могут служить источником рецидива инфекции по окончании антибактериальной терапии. Отмечаются внутриклеточная локализация H. pylori и инвазия в эпителиальные клетки с формированием вакуолей.
Анализ вопросов неадекватного лечения, как правило, ограничивается обсуждением способов повышения комплаентности пациентов или досрочного прекращения терапии из-за развития ее побочных эффектов. Однако в данной статье дополнительно рассматривается немаловажный аспект лечения — качество применяемых в схемах эрадикационной терапии антисекреторных и антибактериальных препаратов и тест-систем, используемых для первичной диагностики H. pylori и оценки эффективности терапии.
Ключевые слова: Helicobacter pylori, гастрит, язвенная болезнь, эрадикация, уреазный тест.
Для цитирования: Назаров В.Е. Причины безуспешности эрадикационной терапии, не связанные с антибиотикорезистентностью Helicobacter pylori, и пути их преодоления. РМЖ. Медицинское обозрение. 2018;3:4-12.
Reasons of failure of eradication therapy, not related to antibiotic resistance of Helicobacter pylori, and the ways to overcome them
Nazarov V.E.
North-western State Medical University named after I. I. Mechnikov, St. Petersburg
The difficulties associated with the eradication of Helicobacter pylori are caused by several reasons. H. pylori has the ability to live in the parietal mucus, to produce biofilms, inactive cocci and U-forms, to acquire resistance of the genetic information exchange with the help of plasmids (transposons) or extracellular DNA, and also remove toxic substances (including antibiotics) from the microbial cell with the help of special efflux-pomp.
In addition, it was found that H. pylori can survive inside phagocytes by blocking bactericidal molecules, which leads to
a decrease in the neutrophil cytotoxicity and incomplete phagocytosis, so that these cells can serve as a source of disease recurrence after the end of antibacterial therapy. Intracellular localization of H. pylori and invasion to the epithelial cells with vacuoles formation is noted.
Discussion of the issues of inadequate treatment is usually limited to the ways of improving the compliance to treatment,
or early termination of treatment due to the development of side effects of therapy. However, this article additionally discusses important aspects: issues of quality of antisecretory and antibacterial drugs, used in eradication therapy, and test systems, used for the primary diagnosis of H. pylori and evaluation of the effectiveness of therapy.
Key words: H. pylori, gastritis, peptic ulcer, eradication, urease test.
For citation: Nazarov V.E. Reasons of failure of eradication therapy, not related to antibiotic resistance of Helicobacter pylori, and the ways to overcome them // RMJ. Medical Review. 2018. № 3. P. 4–12.
Статья посвящена поиску причин безуспешности эрадикационной терапии, не связанных с антибиотикорезистентностью Helicobacter pylori, и путям их преодоления. Дополнительно рассматривается качество применяемых в схемах эрадикационной терапии антисекреторных и антибактериальных препаратов и тест-систем, используемых для первичной диагностики H. pylori и оценки эффективности терапии.
О фенотипической устойчивости стали активно говорить после обнаружения у H. pylori метаболически неактивных кокковых и U-форм (рис. 1) [5]. Как известно, их образование происходит при возникновении неблагоприятных для размножения H. pylori условий: при колебании рН ниже 4,5 и выше 8,0, использовании антибактериальных средств, резком усилении факторов агрессии и т. д. Напротив, для того, чтобы H. pylori стали осуществлять активную жизнедеятельность и вступать в фазу деления, необходимо повысить интрагастральный рН до 6,0–7,0 на срок не менее 18 ч в сутки. Именно этим фактором в первых рекомендациях обосновывали необходимость назначения антибиотиков лишь на 4-е сут приема омепразола, когда и наблюдается максимальный и наиболее стабильный антисекреторный эффект. 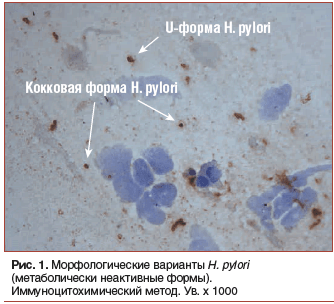
Только для зарегистрированных пользователей

Диагностика и лечение хронического гастрита до сих пор представляется большинству врачей банальным процессом, не имеющим новизны и проблем. Однако именно проблема ранней и точной диагностики хронического атрофического гастрита, ассоциированного с инфекцией Helicobacter Pylori, является краеугольным камнем вопроса профилактики рака желудка. Накопленный опыт позволяет рассматривать H. Pylori в качестве этиологического фактора некоторых форм хронического гастрита. Доказана патогенетическая связь микроорганизма с развитием язвенной болезни, аденокарциномы и MALT-лимфомы желудка. Доказано, что инфекция H. Pylori приводит к усилению пролиферации и апоптоза эпителиоцитов, при этом наибольшая репарация ДНК наблюдается в железистом эпителии желудка [2]. Результаты многочисленных контролируемых исследований свидетельствуют об изменении течения патологического процесса после эрадикации микроорганизма, а в ряде случаев - об излечении. Эрадикацией H. Pylori считается полное уничтожение микроорганизма, доказанное спустя 4-6 недель после окончания терапии как минимум двумя методами диагностики (уреазными тестами, гистологическим исследованием гастробиоптатов, бактериологически). Основой лечения в соответствии с Маастрихт-2 является использование комбинированной (трёх-, четырёхкомпонентной) терапии.
Целью исследования было проведение эрадикационной терапии препаратами первой или второй линии. Маастрихтское соглашение 2 рекомендует в качестве терапии первой линии использовать трёхкомпонентную схему:
ИПП в стандартной дозе 2 раза в день +
Кларитромицин 500 мг 2 раза в день +
Амоксициллин 1000 мг 2 раза в день
ИПП в стандартной дозе 2 раза в день +
Кларитромицин 500 мг 2 раза в день +
Метронидазол 500 мг 2 раза в день
Лечение должно продолжаться как минимум 7 дней.
Согласно Маастрихтским рекомендациям 2 терапия второй линии предполагает режим квадратотерапии:
ИПП в стандартной дозе 2 раза в день +
Коллоидный висмут 120 мг 4 раза в день +
Метронидазол 500 мг 3 раза в день +
Тетрациклин 500 мг 4 раза в день
Продолжительность терапии минимум 7 дней.
- Резистентность H. Pylori к используемым антибактериальным препаратам.
- Генетический полиморфизм генов цитохрома Р-450, снижающий эффективность ИПП.
- Низкую комплаентность пациентов вследствие одновременного применения большого числа препаратов.
- Побочные явления
- Активное курение
- Высокую степень обсемененности слизистой оболочки H. Pylori.
В связи с чем, необходима альтернативная стратегия для контроля над инфекцией.
- Исаков В.А. Домарадский/ И.В. Хеликобактериоз. М: ИД Медпрактика-М, 2003; 412 с.
- Бондаренко, O.Ю, Коган Е.А, Склянская O.A и др. Пролиферативная активность эпителиоцитов желудка при хроническом Helicobacter pylori-ассоциированном гастрите. Росс, журн. Гастроэнтерол, гепатол., колопроктол. mXIII, №5. Приложение №21. С.22.
- Malfertheiner Р, Megraud F, O´Morain С et al. Current concepts in the management of Helicobacter pylon infection the Maastricht 2-2000 consensus report Aliment Pharmacol Поег2002; 16:167-80.
- Schmid CH, Whiting G, Cory D et al. Omeprazole plus antibiotics in the eradication of Helicobacter pylori infection: a meta-regression analysis of randomized, controlled trials. Am f Ther 1999fan; 6 (1): 25-36.
- Vallve M, Vergara M, GisbertfP, CalvetX. Single vs. double dose of a proton pump inhibitor in triple therapy for Helicobacter pylori eradication: a meta-analysis. Aliment Pharmacol Ther 2002 fun; 16 (6): 1149-56.
- Meyer JM, Silliman NP, Wang Wet al. Risk factors for Helicobacter pylori resistance in the United States: the surveillance of H. pylori antimicrobial resistance partnership (SHARP) study, 1993-1999-Ann Intern Med 2002fan 1; 136(1): 13-24
- Кудрявцева JI B. Состояние антибиотикорезистентности Helicobacter pylori в России. Эксперим. и клин, гастроэнтерол. 2003; 3: 78.
- The European Helicobacter pylori Study Group (1997) Current European concepts in the management of Helicobacter pylori infection: The Maastricht Consensus Report. Gut, 41: 8-13.
- Рекомендации no лечению инфекции H. pylori Российской группы по изучению Н. pylori. Педиатрия. 2002; 2. Приложение. С. 8.
- Gisbert fP, Gonzalez L, CalvetX, Garcia and al. Proton pump inhibitor, clarithromycin and either amoxycillin or nitroimidazole: a meta-analysis of eradication of Helicobacter pylori. Aliment Pharmacol Ther 2000 Oct; 14 (10): 1319-28. 10. QasimA, OMorain CA. Treatment of Helicobacter pylori infection and factors influencing eradication.. Aliment Pharmacol Ther 2002; 16 (suppl. 1): 24-30. 1l. Dore MP, Leandro G, Realdi G, SepulvedaAR, Graham DY. Effect ofpretreatment antibiotic resistance to metronidazole and clarithromycin on outcome of Helicobacter pylori therapy: a meta-analytical approach. DigDis Sci 2000; 45: 68-76.
- Peterffenks Causes of failure of eradication of Helicobacter pylori. BM] 2002; 325:3-4
(6 July).

Хеликобактер пилори (лат. Helicobacter pylori) — спиралевидная грамотрицательная микроаэрофильная бактерия, инфицирующая слизистую оболочку желудка и двенадцатиперстной кишки. Иногда называют геликобактер пилори (см. Циммерман Я.С.).
Helicobacter pylori однозначно требует эрадикации, если у больного имеется язва желудка или двенадцатиперстной кишки, МАLТома или если у него была резекция желудка по поводу рака. Многие авторитетные гастроэнтерологи (не все) в этот список включают также атрофический гастрит.
Эрадикация Helicobacter pylori может быть рекомендована для снижения риска развития рака желудка. Известно, что как минимум 90% случаев рака желука связаны с H. pylori-инфекцией (Старостин Б.Д.).
 |  |  |
| Helicobacter pylori от экспериментально моноинфицированных мышей (A), слизистой оболочки желудка человека (B) и культивированные на пластине агара (C). Как выделенных от экспериментально инфицированных мышей, так и при биопсии человека поверхность Helicobacter pylori является грубой, а жгутики имеют тенденцию склеиваться. За исключением коккоидной формы, морфология сравнительно хорошо сохраняется в культуре на агаре (С). Масштабные метки = 1 мкм. Источник: Stoffel M.H. et al. Distinction of Gastric Helicobacter spp. in Humans and Domestic Pets by Scanning Electron Microscopy / January 2001. DOI: 10.1046/j.1523-5378.2000.00036.x. Blackwell Science, 1083-4389/00/232–239. Inc. Volume 5 • Number 4 • 2000. | ||
Всемирной организаций здравоохранения к активным препаратам в отношении Helicobacter pylori отнесены метронидазол, тинидазол, коллоидный субцитрат висмута, кларитромицин, амоксициллин и тетрациклин (Подгорбунских Е.И., Маев И.В., Исаков В.А.).

Эрадикация Helicobacter pylori не всегда достигает цели. Очень широкое и неправильное применение распространенных антибактериальных средств привело к повышению устойчивости к ним Helicobacter pylori. На рисунке справа (взято из статьи Белоусовой Ю.Б., Карпова О.И., Белоусова Д.Ю. и Бекетова А.С.) показана динамика резистентности к метронидазолу, кларитромицину и амоксициллину штаммов Helicobacter pylori, выделенных от взрослых (сверху) и от детей (снизу). Признано, что в разных странах мира (разных регионах) целесообразно применение разных схем. Ниже даны рекомендации по эрадикации Helicobacter pylori, изложенные в Стандартах диагностики и лечения кислотозависимых и ассоциированных с Helicobacter pylori заболеваний принятых Научным обществом гастроэнтерологов России в 2010 г. Выбор схемы эрадикации зависит от наличия индивидуальной непереносимости пациентами конкретных лекарств, а также чувствительности штаммов Helicobacter pylori к этим лекарствам. Применение кларитромицина в эрадикационных схемах возможно лишь в регионах, где резистентность к нему менее 15–20 %. В регионах с резистентностью выше 20 % его использование целесообразно только после определения чувствительности Helicobacter pylori к кларитромицину бактериологическим методом или методом полимеразной цепной реакции.
Антациды могут применяться в комплексной терапии в качестве симптоматического средства и в монотерапии — до проведения рН-метрии и диагностики Helicobacter pylori.
Первая линии антигеликобактерной терапии
Вариант 1. Один из ингибиторов протонной помпы (ИПП) в стандартной дозировке (омепразол 20 мг, лансопразол 30 мг, пантопразол 40 мг, эзомепразол 20 мг, рабепразол 20 мг) 2 раза в день и амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) в сочетании с кларитромицином (500 мг 2 раза в день), или джозамицином (1000 мг 2 раза в день), или нифурателем (400 мг 2 раза в день) в течение 10–14 дней.
Вариант 2. Лекарства, используемые при варианте 1 (один из ИПП в стандартной дозировке, амоксициллин в сочетании с кларитромицином, или джозамицином, или нифурателем) с добавлением четвертого компонента — висмута трикалия дицитрата 120 мг 4 раза в день или 240 мг 2 раза в день в течение 10–14 дней.

Вариант 3 (при наличии атрофии слизистой оболочки желудка с ахлоргидрией, подтвержденной при рН-метрии). Амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) в сочетании с в сочетании с кларитромицином (500 мг 2 раза в день) или джозамицином (1000 мг 2 раза в день), или нифурателем (400 мг 2 раза в день), и висмута трикалия дицитрат (120 мг 4 раза в день или 240 мг 2 раза в день) в течение 10-14 дней.
Примечание. При сохранении язвенного дефекта по результатам контрольной эндоскопии на 10–14-й день от начала лечения рекомендовано продолжить терапию висмута трикалия дицитратом (120 мг 4 раза в день или 240 мг 2 раза в день) и/или ИПП в половинной дозе в течение 2–3 недель. Пролонгированная терапия висмута трикалия дицитратом показана также в целях улучшения качества послеязвенного рубца и скорейшей редукции воспалительного инфильтрата
Вариант 4 (рекомендуется только пожилым больным в ситуациях, при которых полноценная антигеликобактерная терапия невозможна):
а) ИПП в стандартной дозировке в сочетании с амоксициллином (500 мг 4 раза в день или 1000 мг 2 раза в день) и висмута трикалия дицитратом (120 мг 4 раза в день или 240 мг 2 раза в день) в течение 14 дней
б) висмута трикалия дицитрат по 120 мг 4 раза в день в течение 28 дней. При наличии болей — короткий курс ИПП.
Вариант 5 (при наличии поливалентной аллергии к антибиотикам или отказе больного от антибактериальной терапии). Один из ИПП в стандартной дозировке в сочетании с 30 %-ным водным раствором прополиса (100 мл 2 раза в день натощак) в течение 14 дней.
Вторая линия антигеликобактерной терапии
Выполняется при отсутствии эрадикации Helicobacter pylori после терапии первой линии.
Вариант 1. Один из ИПП в стандартной дозировке, висмута трикалия дицитрат по 120 мг 4 раза в день, метронидазол по 500 мг 3 раза в день, тетрациклин 500 мг 4 раза в день в течение 10–14 дней.
Вариант 2. Один из ИПП в стандартной дозировке, амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) в сочетании с нитрофурановым препаратом: нифурателем (400 мг 2 раза в день) или фуразолидоном (100 мг 4 раза в день) и висмута трикалия дицитрат (120 мг 4 раза в день или 240 мг 2 раза в день) в течение 10–14 дней.
Вариант 3. Один из ИПП в стандартной дозировке, амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день), рифаксимин (400 мг 2 раза в день), висмута трикалия дицитрат (120 мг 4 раза в день) в течение 14 дней.
Третья линия антигеликобактерной терапии
В 1987 г. была основана Европейская группа по изучению инфекции H. pylori — European helicobacter pylori study group (EHSG), целью которой явилось содействие междисциплинарным исследованиям патогенеза H. pylori-ассоциированных заболеваний. По месту проведения первой согласительной конференции все соглашения называются Маастрихтскими. Четвертая согласительная конференция прошла во Флоренции в ноябре 2010 года. Выработка Guidelines (рекомендаций) по результатам этой конференции продолжалась два года. Схемы эрадикационной терапии в соответствии с консенсусом Маастрихт IV представлены на рисунке ниже (Маев И.В. и др.):

По данным Всемирной гастроэнтерологической организации (Helicobacter pylori в развивающихся странах, 2010, WGO) более половины населения Земли является носителями Helicobacter pylori), при этом частота инфицированности значительно варьируется между различными странами, а также внутри этих стран. В целом, инфицированность возрастает с возрастом. В развивающихся странах инфицированность Helicobacter pylori значительно более выражена у лиц молодого возраста, чем в развитых странах.
ВГО приводит следующие цифры:
| Страна (регион) | Возрастные группы | Частота инфицированности |
| Европа | ||
| Восточная Европа | взрослые | 70 % |
| Западная Европа | взрослые | 30-50 % |
| Албания | 16-64 | 70,7 % |
| Болгария | 1-17 | 61,7 % |
| Чехия | 5-100 | 42,1 % |
| Эстония | 25-50 | 69 % |
| Германия | 50-74 | 48,8 % |
| Исландия | 25-50 | 36 % |
| Нидерланды | 2-4 | 1,2 % |
| Сербия | 7-18 | 36,4 % |
| Швеция | 25-50 | 11 % |
| Северная Америка | ||
| Канада | 5-18 | 7,1 % |
| Канада | 50-80 | 23,1 % |
| США и Канада | взрослые | 30 % |
| Азия | ||
| Сибирь | 5 | 30 % |
| Сибирь | 15-20 | 63 % |
| Сибирь | взрослые | 85 % |
| Бангладеш | взрослые | > 90 % |
| Индия | 0-4 | 22 % |
| Индия | 10-19 | 87 % |
| Индия | взрослые | 88 % |
| Япония | взрослые | 55-70 % |
| Австралия и Океания | ||
| Австралия | взрослые | 20 % |
Причиной разной инфицированности может быть социоэкономическое различие между популяциями. Заражение Helicobacter pylori в основном происходит орально-оральным или фекально-оральным путями. Отсутствие санитарии, безопасной питьевой воды, базовых понятий о гигиене, а также ограниченная диета и большое скопление населения, могут играть роль в высокой распространенности инфекции.
Россия относится к странам с очень высокой распространенностью хеликобактерной инфекции. В некоторых регионах, например, в Восточной Сибири, эта цифра превышает 90% и в монголоидной, и в европеоидной популяции. В Москве инфицированность Helicobacter pylori ниже. По данным ЦНИИ Гастроэнтерологии около 60% жителей ВАО Москвы – носители хеликобактера. Хотя в отдельных группах населения хеликобактер более распространен. В частности, среди работников промышленных предприятий Москвы инфицированы Helicobacter pylori 88 % (Бордин Д.С.).
Читайте также:


