Гнойно септические осложнения после инъекций

Среди пациентов с гнойно-некротическими поражениями нижних конечностей отдельную клиническую группу представляют больные с постинъекционными осложнениями парентеральной наркомании. За последние годы число больных, страдающих наркотической зависимостью, возросло в 8–13 раз [6, 11] и на настоящий момент достигает 6 млн. [2].
С увеличением числа парентеральных наркоманов неуклонно растет и количество пациентов с гнойно-септическими постинъекционными осложнениями, которое за последние годы выросло с 0,8% до 9,3% от общего количества пролеченных пациентов [7]. Это связано с увеличением числа больных, применяющих кустарно изготовленные смеси из маковой соломки, эфедрина и других веществ с использованием высокоагрессивных растворителей, в частности, ацетона, уксусной кислоты, растворителя – 480 и других токсичных веществ [9]. Введение подобных препаратов приводит не только к склерозированию сосудистой стенки и острым тромбозам, но и к тяжелому поражению паравазальных тканей.
Растёт и количество смертей в результате употребления наркотиков, в последнее десятилетие оно увеличилось в 12 раз [3]. Частота летальных исходов составляет 5,2-26%, а при развитии тяжелого сепсиса в 9% наблюдений возрастает до 67%. Число случаев ампутации конечностей достигает 5,8-27,3% [1, 10, 13, 14].
Несмотря на определенные успехи в области изучения патогенеза, клиники и лечения гнойно-септических заболеваний у наркозависимых больных постинъекционные гнойно-воспалительные поражения нижних конечностей остаются малоизученными [5]. Их разнообразие и отсутствие общепринятой систематизации нередко создают значительные трудности при установлении диагноза и назначении рационального лечения [8]. До настоящего времени не до конца изучены особенности их клинического течения, нет четких критериев выбора оптимальных методов антибактериальной терапии, восстановления кровообращения и местного лечения в зависимости от локализации и распространенности гнойно-некротического процесса, вида и степени нарушения магистрального кровотока в конечности, уровня нарушения иммунитета и вида наркотической зависимости [2, 4, 12]. В связи с этим представляются актуальными дальнейшие исследования, посвященные выработке рациональной тактики лечения постинъекционных гнойно-септических поражений нижних конечностей у наркозависимых больных.
Цель: разработать адаптированную клиническую классификацию гнойно-септических постинъекционных осложнений у больных парентеральной наркоманией.
Материалы и методы
Результаты и обсуждение
При анализе эпидемиологических данных выявлен неуклонный рост числа больных с гнойно-септическими осложнениями парентеральной наркомании. Если в 2008 году доля этих пациентов среди всех пролеченных больных с гнойно-септическими поражениями мягких тканей составляла 1,3%, то к 2012 этот показатель возрос до 3,2%. При этом количество больных с поражениями нижних конечностей также имеет тенденцию к росту (рис. 1).
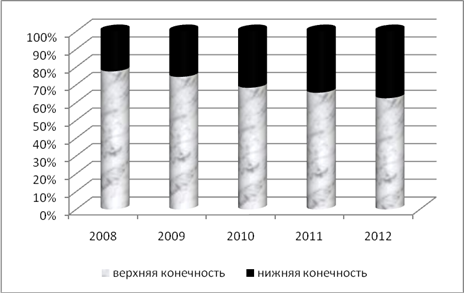
Рис. 1- Постинъекционные поражения верхних и нижних конечностей у больных парентеральной наркоманией
Среди препаратов, вызывающих постинъекционные осложнения у наркозависимых пациентов, наиболее часто встречался коаксил (31,5%) и другие кустарно изготовленные смеси из эфедрина или других веществ и героин – 18,5% (рис. 2).

Рис. 2 - Виды вводимых препаратов у больных с постинъекционными осложнениями парентеральной наркомании
В 13% случаев применялись смеси раствора димедрола с другими веществами, в 9,8% – привентина. В 19,6% наблюдений пациенты не знали точный состав вводимого препарата. Такая ситуация представляет значительные сложности при назначении медикаментозного лечения в связи с возможными побочными проявлениями или осложнениями неизвестных лекарственных средств.
Наиболее частым местом введения препаратов на нижних конечностях являлась область верхней трети бедра – 35 (38%) случаев как самая доступная для самостоятельных инъекций, а также паховая область в 27 (29,3%) наблюдениях (рис. 3).
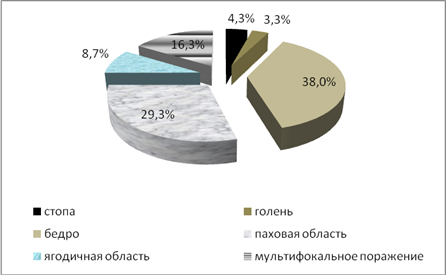
Рис. 3 - Локализация гнойно-септических очагов на нижней конечности у больных
Изолированные поражения стоп встретились у 4 (4,3%) больных, голеней у 3 (3,3%) пациентов. У 15 (16,3%) больных выявлен мультифокальный характер поражения, когда гнойно-некротические очаги локализовались в разных сегментах нижних конечностей. Обращает на себя внимание появление постинъекционных осложнений у наркоманов в ягодичной области (8,7%), что раньше встречалось крайне редко. Характерным признаком для данной локализации гнойно-некротического процесса является выраженное поражение венозной системы на всем протяжении нижней конечности, что практически исключало возможность внутрисосудистых инъекций, парентеральной наркоманией.
По данным бактериологических исследований, монокультура возбудителей гнойно-септического процесса была выделена у 67 (72,8%) пациентов, в 25 (27,2%) случаях выделены ассоциации 2 и более микроорганизмов. Обращает на себя внимание то, что в раневом отделяемом, полученном при хирургической обработке гнойного очага у 83 (90,2%) пациентов, обнаружено значительное увеличение концентрации жирных кислот. Уровень содержания уксусной кислоты в раневом отделяемом составил 18,7±4,7 мг/л, масляной – 0,88±0,2 мг/л, пропионовой – 7,3±2,4 мг/л. Это служит косвенным доказательством присутствия в составе возбудителей неклостридиальной анаэробной флоры в подавляющем большинстве случаев постинъекционных гнойно-септических осложнений у больных парентеральной наркоманией.
По результатам бактериологических исследований, монокультура выделена у 62 (67,4%) больных, ассоциации двух и более микроорганизмов – у 30 (33,6%) пациентов (рис. 4). Наиболее часто монокультура была представлена стафилококками – 37 (40,2%). Из них в 7 (18,9%) случаях получены коагулазотрицательные штаммы St. epidermidis, St. lentus, St. sciuri, St. capitis, St. intermedius (рис. 2). Грамотрицательные возбудители семейства энтеробактерий, выделены у 16 (17,4%) пациентов, псевдомонады – 6 (6,5%) . Среди энтеробактерий преобладали представители рода E. сoli – 7 (7,6%) штаммов, Klebsiella – 5 (5,4%) штаммов, Proteus – 3 (3,3%) штаммов и Enterobacter – 1 (1,1%) штамма. В 3 наблюдениях (3,3%) выделены штаммы Vibrio parahaemolyticus, Micrococcus lylae, Aerococcus viridans.
Ассоциации из двух микроорганизмов были представлены энтеробактериями в сочетании со стафилококком – 19 (20,7%) случаев, в том числе энтеробактерия + St. aureus – 15 (16,3%), энтеробактерия + коагулазотрицательный штамм стафилококка – 4 (4,3%). Ассоциация синегнойная палочка + золотистый стафилококк выявлена у 2 больных (2,2%). У 4 (4,3%) пациентов выделены ассоциации 3 микроорганизмов: стафилококк и 2 энтеробактерии у 2 (2,2%) больных, псевдомонада, энтеробактерия и стафилококк в 7 (12,1%) случаях, Proteus vulgaris + Vibrio + St. xylosus у 1 (1,1%) больного. Уровень микробной обсемененности на момент хирургической обработки составил в среднем 7,7±0,2×107 КОЕ/г ткани.
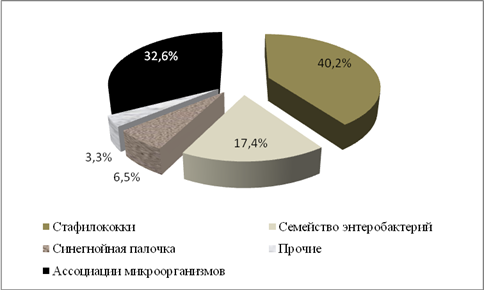
Рисунок 4 -Структура аэробных возбудителей у больных с гнойно-некротическими процессами нижних конечностей на фоне сахарного диабета
В структуре гнойно-септических осложнений у парентеральных наркоманов преобладали глубокие поражения мягких тканей нижних конечностей. Изолированные поверхностные гнойно-септические процессы в виде абсцессов кожи, поверхностных инфицированных колотых ран, трофических язв встретились лишь у 4 (4,3%) пациентов. Постинъекционные абсцессы и флегмоны подкожной жировой клетчатки диагностированы у 12 (13%) больных. Глубокие внутримышечные и межмышечные абсцессы и флегмоны нижних конечностей осложнили течение парентеральной наркомании в 19 (20,7%) случаях. В 57 (62%) наблюдениях постинъекционные осложнения были представлены паравазальными флегмонами, флегмонами глубоких клетчаточных пространств конечности и таза.
Локализация гнойно-некротического процесса во многом определяла и характер сосудистых повреждений. Нарушения магистрального кровотока и лимфообращения различной степени выраженности обнаружены у 89 (96,7%) больных. У 29 (31,5%) пациентов при обследовании выявлены изолированные нарушения венозного кровотока в нижних конечностях. Тромбозы и склеротические повреждения поверхностных и глубоких вен с проявлениями ХВН, соответствующим классам С1-С5 по классификации СЕАР, выявлены в 17 (18,5%) случаях, с проявлениями ХВН, соответствующим классу С6 по классификации СЕАР, – у 12 (13%) пациентов. Нарушения лимфатического дренажа нижних конечностей в виде поверхностного и глубокого лимфангоита, регионарной и отдаленной лимфаденопатии и лимфедемы отмечены у 14 (15,2%) пациентов. У 48 (52,2%) больных нарушения венозного и лимфатического оттока сочетались с поражением магистральных артерий, которые были представлены острыми тромбозами артерий, стенозами и окклюзиями магистральных артерий, ложными аневризмами артерий и артериовенозными фистулами. Ложная аневризма общей бедренной артерии диагностирована у 19 (20,79%) пациентов, ложная аневризма с артерио-венозной фистулой между общей бедренной артерией и веной — у 15 (16,3%), Ложная аневризма поверхностной артерии бедра с бедренной веной выявлена у 3 (3,3%) больных. Острые тромбозы общей бедренной артерии диагностированы в 7 (7,6%) случаях, критические стенозы и окклюзии в 4 (4,3%) наблюдениях.
У подавляющего числа пациентов с постинъекционными осложнениями парентеральной наркомании отмечалось наличие двух и более признаков системного воспалительного ответа при доказанном наличии гнойно-септического процесса, что позволяло классифицировать их как больных с ангиогенным сепсисом. Клинические проявления сепсиса без признаков органной дисфункции были выявлены у 58 больных. У 16 пациентов установлено наличие тяжелого сепсиса с признаками органной дисфункции. В 9 случаях больные поступали с явлениями септического шока. Только в 9 наблюдениях не обнаружено выраженной системной воспалительной реакции, что при наличии запущенного гнойно-септического процесса на фоне длительного употребления наркотиков может быть связано с иммунологическими нарушениями и снижением общей резистентности организма.
Тяжесть состояния пациентов с гнойно-некротическими постинъекционными поражениями нижних конечностей усугублялась наличием сопутствующих гемоконтактных инфекций. Гепатит В диагностирован у 12 (13%) больных, гепатит В и С – у 18 (19,6%), гепатит С – у 44 (47,8%). Наличие ВИЧ-инфекции в сочетании с гепатитом С выявлено в 5 (5,4%) случаях. Не выявлено сопутствующих гемоконтактных инфекций у 13 (14,1%) пациентов
На основании анализа данных обследования и полученного опыта лечения больных в клинике создана и применяется адаптированная классификация гнойно-септических постинъекционных осложнений у больных парентеральной наркоманией, учитывающая глубину гнойно-некротического процесса, характер и уровень поражения сосудов, наличие признаков ангиогенного сепсиса и сопутствующих гемоконтактных инфекций (AVLSH).
Адаптированная клиническая классификация постинъекционных гнойно-септических осложнений у больных с наркозависимостью
ПО ГЛУБИНЕ ПОРАЖЕНИЯ
I Поверхностные (абсцессы кожи, поверхностные инфицированные колотые раны, гранулемы, трофические язвы, стигмы, петехии и т.д.)
II Абсцессы и флегмоны подкожной жировой клетчатки
III Внутримышечные абсцессы и межмышечные флегмоны
IV Паравазальные флегмоны, флегмоны глубоких клетчаточных пространств конечности, таза
ПО ВИДУ СОСУДИСТОГО ПОРАЖЕНИЯ И СТЕПЕНИ НАРУШЕНИЯ МАГИСТРАЛЬНОГО КРОВОТОКА
А – нарушения артериального кровотока
А0 – нарушений магистрального артериального кровотока нет
А1 – гемодинамически незначимые стенозы и окклюзии артерий, аневризмы и артериовенозные свищи
А2 – гемодинамически значимые стенозы и окклюзии артерий, аневризмы и артериовенозные свищи без явлений критической ишемии конечности
А3 - стенозы и окклюзии артерий, аневризмы и артериовенозные свищи с явлениями критической ишемии конечности
V – нарушения венозного кровотока
V0 – нарушений венозного кровотока нет
V1 – тромбозы и склеротическое поражение поверхностных вен
V2 - тромбоз, склероз центральных вен с проявлениями ХВН, соответствующим классу C1-C5 по классификации СЕАР.
V3 – тромбоз, склероз центральных вен с проявлениями ХВН, соответствующим классу С6 по классификации СЕАР.
L- поражения лимфатической системы
L0 – нарушений лимфатического оттока нет
L1 – поверхностный лимфаденит, лимфангоит
L2 – лимфангоит с вовлечением магистральных лимфатических сосудов, выраженная регионарная и отдаленная лимфаденопатия
L3 – лимфостаз, лимфедема, синдром Абеля
ПО ПРИЗНАКАМ ХРОНИЧЕСКОГО АНГИОГЕННОГО СЕПСИСА
S0 – отсутствие клинических признаков ангиогенного хрониосепсиса
S1 – признаки сепсиса без органной дисфункции
S2 – клинические признаки тяжелого сепсиса с органной дисфункцией
S3 – септический шок
ПО НАЛИЧИЮ СОПУТСТВУЮЩИХ ГЕМОКОНТАКТНЫХ ИНФЕКЦИЙ
H0 – нет клинических признаков сопутствующих гемоконтактных инфекций (гепатит В, С, D, ВИЧ-инфекция).
H1 – имеются клинические признаки сопутствующих гемоконтактных инфекций (гепатит В, С, D, ВИЧ-инфекция).
Лечение парентеральных наркоманов с постинъекционными гнойно-септическими поражениями нижних конечностей представляет серьезную медицинскую и социальную проблему, сопряжено со значительными материальными затратами и большим количеством осложнений. Многообразие клинических проявлений, связанных с глубиной поражения, характером и уровнем нарушения магистрального кровообращения в конечности, наличием сопутствующих гемоконтактных инфекций и других факторов, определяет разницу в тактических подходах к лечению этой категории больных. Предложенная адаптированная клиническая классификация постинъекционных гнойно-септических поражений нижних конечностей у больных с наркозависимостью может помочь осуществить выбор рациональной тактики лечения в зависимости от локализации гнойно-септического процесса, вида сосудистого поражения, степени тяжести сепсиса.
Рецензенты:
Оноприев А.В., д.м.н., профессор, профессор кафедры ФПК и ППС № 1 ГБОУ ВПО КубГМУ Минздрава России, г. Краснодар.
Шапошников В.И., д.м.н., профессор, профессор кафедры госпитальной хирургии ГБОУ ВПО КубГМУ Минздрава России, г. Краснодар.

Владельцы патента RU 2464980:
Изобретение относится к медицине, а именно к онкологии, и касается профилактики гнойно-септических осложнений после радикальной мастэктомии. Для этого на фоне общепринятой комплексной терапии подкожно на уровне позвонков Th II - Th VI вводят комплексную лекарственную смесь в составе: местный анестетик 1 мл, глюкоза 40% до 1 мл, 0,9% раствор натрия хлорида 4 мл, глутоксима 3% 2 мл. Процедуру выполняют пять раз - за сутки перед операцией, в первые сутки после операции и далее трижды с интервалом в 24 часа. Способ обеспечивает снижение частоты гнойно-септических осложнений в результате эффективного сокращения сроков продолжительности лимфореи и коррекции местной иммунно-воспалительной реакции. 4 табл., 1 пр.
Изобретение относится к медицине, а именно к онкологии, может быть использовано для улучшения результатов лечения больных со злокачественными новообразованиями молочной железы, которым показана радикальная мастэктомия.
Настоящий способ не имеет аналогов, отличается простотой выполнения, доступностью и эффективностью.
Лимфорея после радикальных мастэктомий (РМЭ) является причиной ранних и поздних послеоперационных осложнений, ухудшает качество жизни, удлиняет период реабилитации, способствует инвалидизации. До настоящего времени не существует какого-либо общепринятого метода профилактики лимфореи. Работ, посвященных коррекции местного иммунного статуса, с целью сокращения сроков лимфореи после радикальной мастэктомий и соответственно профилактики дальнейших напрямую связанных с длительной лимфореей осложнений - мацерации краев раны, краевой некроз лоскутов, нагноение и т.д., в доступной нам литературе мы не нашли. Повышение радикальности хирургического вмешательства, различные варианты неоадьювантной терапии, проводимые до операции и нередко увеличивающие объем и длительность послеоперационной лимфореи, требуют подбора адекватного метода ведения данной категории больных и разработки новых методик для воздействия на послеоперационные осложнения и особенно на лимфорею.
Предлагается проведение врачом в условиях палаты интенсивной терапии или процедурного кабинета курса подкожных лимфотропных инъекций на уровне позвонков ThII-ThVI комплексной лекарственной смеси в составе: местный анестетик (лидокаин 2% 1 мл); глюкоза 40% до 1 мл, 0,9% раствор натрия хлорида 4 мл, глутоксима 3% - 2 мл. Процедура выполняется пять раз: за сутки перед операцией, в первые сутки после операции и далее с интервалом в 24 часа троекратно.
Технический результат заключается в выраженном снижении активности деструктивно-воспалительного процесса, формировании адекватных адаптационных реакций в раннем послеоперационном периоде, что позитивно сказывается на динамике лимфореи и связанных с ней гнойно-септических осложнений.
С целью определения эффективности воздействия подкожных лимфотропных инъекций на маркеры клеточной деструкции, уровень провоспалительных цитокинов в раневом отделяемом (лимфе), в конечном итоге на продолжительность лимфореи и связанные с нею гнойно-септические осложнения, проведено исследование, включающее 107 пациенток, перенесших радикальную мастэктомию по Маддену по поводу рака молочной железы.
В состав комплексной лекарственной смеси, применяемой при проведении подкожных лимфотропных инъекций у пациенток, перенесших радикальную мастэктомию по поводу рака молочной железы, нами были включены следующие препараты:
- местный анестетик (лидокаин 2% 1 мл);
- глюкоза 40% до 1 мл;
- 0.9% раствор натрия хлорида 4 мл;
- глутоксим 3% - 2 мл.
Подкожные лимфотропные инъекции выполнялись врачом в условиях палаты интенсивной терапии или процедурного кабинета.
При выполнении подкожных лимфотропных инъекций пациентка находится в положении лежа на боку в коленно-локтевой позе с максимально согнутой спиной. Введение лекарственной смеси осуществляли в две точки соседних сегментов позвоночного столба с интервалом в один сегмент. Рекомендуется осуществлять введение комплексной лекарственной смеси не в одно и то же место, а чередовать места введения, смещая точки введения на 1 сегмент выше или ниже при каждой последующей манипуляции. Уровень выполнения подкожных лимфотропных инъекций при данной нозологии от vertebrae thoracicae (Th) II до VI. При проведении подкожных лимфотропных инъекций в нашем исследовании не было отмечено аллергических реакций на препараты, входящие в состав комплексной лекарственной смеси, местных осложнений и гипотонических реакций после выполнения процедур.
Концентрация ИЛ-6 в раневом отделяемом (табл.1) пациенток 1-й подгруппы составила 893±78 пг/мл, что было достоверно, в 1,57 раза, ниже, чем концентрация этого интерлейкина в первые сутки послеоперационного периода (1405±78 пг/мл, p Изобретение относится к твердой дисперсии, в которой частицы ревапразана поверхностно модифицированы растворимым в воде полимером, растворимым в воде сахаридом, поверхностно-активным веществом или их смесью, где растворимый в воде полимер выбран из группы, включающей поливинилпирролидон, гидроксипропилметилцеллюлозу, гидроксипропилцеллюлозу, полиэтиленгликоль, растворимый в воде сополимер полиакриловой кислоты, поливиниловый спирт и их смесь, и где растворимый в воде сахарид выбран из группы, включающей лактозу, белый сахар, сахарозу, маннит, сорбит, ксилит, трегалозу, мальтит, дульцит, инозит, декстрин, циклодекстрин и их смесь.
- КЛЮЧЕВЫЕ СЛОВА: роды, кесарево сечение, инфекционные болезни, Мирамистин
Стремительный рост количества операций кесарева сечения наблюдается как в России, так и во всем мире на протяжении последних 15 лет. По данным мировой литературы, оперативному родоразрешению подвергаются от 12 до 16,7% женщин в Европе, 18,7% в Канаде, 20,4% в США. В России данный показатель ежегодно увеличивается на 1%, достигая 40–50% в крупных перинатальных центрах (рис. 1) [1].
Частота послеродового эндометрита в результате перенесенного оперативного родоразрешения достигает 25–34,4%. К осложнениям эндометрита относятся такие формы генерализованной послеродовой инфекции, как перитонит, сепсис, септический шок, занимающие одно из ведущих мест в структуре причин материнской смертности. Рост частоты гнойно-септических осложнений также обусловлен увеличением числа инфекций, передающихся половым путем, наличием воспалительных заболеваний органов малого таза в анамнезе.
Помимо высокого уровня инфекционной заболеваемости среди населения немаловажную роль играет растущая антибиотикорезистентность микроорганизмов. В таких условиях большую значимость приобретает поиск эффективных методов профилактики послеродовых и послеоперационных осложнений с многофакторным воздействием на организм без побочных эффектов. К препаратам, обладающим вышеперечисленными свойствами, относится Мирамистин.
Мирамистин представляет собой раствор для местного применения с концентрацией 0,01%. Активным веществом препарата является бензилдиметил[3-(миристоиламино)пропил]аммоний хлорид моногидрат, вспомогательным веществом служит очищенная вода. Мирамистин – это антимикробный препарат широкого спектра действия, эффективный в отношении:
грамположительных бактерий (Staphylococcus spp., Streptococcus spp., Streptococcus pneumoniae и др.);
грамотрицательных бактерий (Pseudomonas aeruginosa и др.);
аэробных и анаэробных микроорганизмов, определяемых как в виде монокультур, так и микробных ассоциаций, включая госпитальные штаммы с полирезистентностью к антибиотикам;
грибов (Candida albicans, Candida tropicalis, Candida, Pityrosporum orbiculare, Malassezia furfur и т.д.);
дерматофитов (Trichophyton rubrum, Trichophyton mentagrophytes, Trichophyton verrucosum, Trichophyton schoenleinii, Trichophyton violacent, Epidermophyton Kaufmann – Wolf, Epidermophyton floccosum, Microsporum gypseum, Microsporum canis и т.д.);
вирусов (вирус папилломы человека, вирус простого герпеса первого и второго типов, вирус иммунодефицита, цитомегаловирус).
Мирамистин также оказывает действие на возбудителей заболеваний, передающихся половым путем (Chlamydia spp., Treponema spp., Trichomonas vaginalis, Neisseria gonorrhoeae и др.), будучи помимо прочих показаний также препаратом для экстренной профилактики этих инфекций.
Препарат способен активировать процессы регенерации, стимулировать защитные реакции в месте применения. За счет активации поглотительной и переваривающей функции фагоцитов Мирамистин потенцирует активность моноцитарно-макрофагальной системы. Препарат обладает выраженной гиперосмолярной активностью, вследствие чего купирует раневое и перифокальное воспаление, абсорбирует гнойный экссудат, способствуя формированию сухого струпа. Не повреждает грануляции и жизнеспособные клетки кожи, не угнетает краевую эпителизацию.
Мирамистин предназначен для использования в хирургии, оториноларингологии, травматологии, акушерстве и гинекологии, а также в других областях для комплексной терапии бактериальных, грибковых и трихомонадных инфекций кожи и слизистых.
Преимуществами использования Мирамистина в гинекологии и акушерстве являются разрешение к применению у беременных, широкая антибактериальная и противовирусная активность препарата, отсутствие негативного влияния на рН вагинального секрета и возможность использования данного раствора для санации влагалища в экстренных условиях непосредственно перед операцией.
Сравнительная оценка эффективности препарата Мирамистин для профилактики послеоперационных осложнений у пациенток, перенесших плановое оперативное родоразрешение.
Материал и методы
Для достижения поставленной цели были отобраны 102 пациентки в возрасте от 20 до 27 лет, которым предстояла первая операция кесарева сечения. Показанием к проведению абдоминального родоразрешения являлось наличие сопутствующей экстрагенитальной патологии.
Всем пациенткам было проведено обследование на наличие инфекций, передаваемых половым путем, и вирусных заболеваний (вирус папилломы человека, цитомегаловирус, вирус простого герпеса первого и второго типов), микроскопия мазка отделяемого из половых путей и культуральный метод диагностики.
Ни у кого из пациенток не было обнаружено инфекций, передаваемых половым путем. В 26,5% (n = 27) наблюдений диагностировано наличие лейкоцитоза по данным микроскопии мазка отделяемого из половых путей. Дальнейшее обследование показало, что отклонение со стороны флоры влагалища у данных пациенток обусловлено развитием бактериального вагиноза и вульвовагинального кандидоза. Данные диагнозы были поставлены на основании культурального метода диагностики, так, было выявлено присутствие во влагалище Staphylococcus spp. 5 КОЕ в 48,1% (n = 13) случаев и Candida albicans 5 КОЕ в 52,1% (n = 14) наблюдений (рис. 2).
После обследования пациентки были рандомизированы на две группы (рис. 3). В основную группу были включены женщины с наличием бактериального вагиноза и вульвовагинального кандидоза (n = 50). В группу сравнения вошли 52 пациентки, у которых не было выявлено патологии со стороны флоры слизистой влагалища.
В основной группе кроме однократного интраоперационного введения антибактериального препарата (аминопенициллин с клавулановой кислотой) в течение десяти дней до предполагаемой операции интравагинально применялся Мирамистин (два раза в сутки по 10 мл 0,01%-ного раствора). Пациенткам из группы сравнения вводился только антибактериальный препарат интраоперационно однократно.
У всех пациенток было выполнено чревосечение по Joel-Cohen, кесарево сечение в нижнем маточном сегменте в плановом порядке и доношенном сроке беременности. Во всех наблюдениях операция была произведена без технических сложностей. Новорожденные в обеих группах были в удовлетворительном состоянии с оценкой по шкале Апгар 8 баллов на первой минуте, 9 баллов на пятой минуте жизни.
Течение послеродового периода оценивалось по данным общего осмотра (гемодинамические показатели, температура тела, высота стояния дна матки над лоном, характер лохий), клинического анализа крови, общего анализа мочи на третьи сутки и ультразвукового исследования органов малого таза на шестые сутки.
Необходимо отметить, что в 26,5% (n = 27) случаев в основной группе была выявлена патология со стороны вагинальной микробиоты перед оперативным вмешательством, отклонений в послеоперационном периоде отмечено не было.
Все пациентки после применения Мирамистина были выписаны не позднее шестых суток после операции кесарева сечения в удовлетворительном состоянии. Контрольное проведение культурального исследования в данной группе показало отсутствие роста условно-патогенной микрофлоры во влагалище и полную нормализацию клинико-лабораторных данных.
В группе сравнения (без Мирамистина) у трех (5,8%) пациенток на шестые сутки была диагностирована субинволюция матки. При этом обращала на себя внимание выраженная гетерогенность миометрия в области шва на матке у этих женщин. Культуральный метод диагностики отделяемого влагалища показал рост условно-патогенной микрофлоры (Streptococcus spp. 5 КОЕ, Candida krusei 5 КОЕ, Staphylococcus faecalis 5 КОЕ). Женщинам была выполнена вакуумная аспирация содержимого полости матки, продолжена утеротоническая и антибактериальная терапия. К восьмым суткам послеоперационного периода состояние этих женщин стабилизировалось, и они были выписаны под наблюдение врача женской консультации.
Исследование показало высокую эффективность препарата Мирамистин в профилактике гнойно-септических послеоперационных осложнений. Достоверность данных клинического излечения была подтверждена результатами микробиологических исследований, продемонстрировавших высокую эффективность Мирамистина в отношении условно-патогенной микрофлоры. Применение препарата не сопровождалось развитием побочных реакций, в том числе аллергических, что в сочетании с невысокой кратностью применения обусловливает высокую комплаентность лечения.
Благодаря безопасности и эффективности можно рекомендовать препарат Мирамистин для обязательного применения в качестве профилактики перед операцией кесарева сечения. Профилактическое интравагинальное введение Мирамистина перед хирургическим вмешательством позволяет минимизировать риск возможных осложнений в послеоперационном периоде, снизить материнскую заболеваемость и улучшить состояние здоровья новорожденных.

Оглавление диссертации Холбаев, Саид Алисаидович :: 2012 :: Душанбе
Глава 1. Обзор литературы 10
1.1. Распространенность, особенности возникновения, 10-16 течения гнойно-воспалительных и сосудистых осложнений у героиновых наркоманов
1.2. Диагностика и хирургическая тактика при гнойно- 16-21 некротических поражениях у больных с парентеральной формой наркомании
1.3. Хирургическая тактика лечения сосудистых и 22-29 гнойно-некротических осложнений после инъекций наркотических препаратов
1.4. Результаты лечения больных с постинъекционными 29-31 осложнениями наркомании
Глава 2.Материал и методы исследования 32
2.1. Характеристика клинического материала 32
2.2. Методы обследования 39-40 2.2.1. Ультразвуковая допплерография 40
2.2.2 Дуплексное ангиосканирование сосудов нижних 42-43 конечностей
2.2.3 Ультразвуковое исследование в В-режиме при 43-44 исследовании абсцессов и флегмон постинъекционной этиологии
2.2.4. Морфологическое исследование стенки ложной 44аневризмы
2.2.6 Результаты лабораторных методов исследования 46
2.2.7 Микробиологическое исследование гноя 47 2.2.8. Статистическая обработка результатов
Глава 3. Хирургическая тактика при осложнениях 48-78 парентеральной наркомании
3.1. Особенности диагностики, клинического течения и 48-58 хирургического лечения гнойно-некротических осложнений
3.2. Обоснование выбора метода операции при 59-74 повреждениях магистральных сосудов паховой области у наркоманов
3.3. Артериальные и венозные тромботические 74-78 осложнения
Глава 4. Результаты хирургического лечения больных с 79гнойно-септическими и сосудистыми осложнениями инъекционной наркомании
4.1. Послеоперационные осложнения гнойно-септических 79-81 осложнений
4.2. Результаты лечения больных с сосудистыми 82-85 осложнениями различной локализации
Введение диссертации по теме "Сердечно-сосудистая хирургия", Холбаев, Саид Алисаидович, автореферат
Актуальность. Последние десятилетие XX века, сопровождаются масштабными политическими и социальными переменами, что сопровождается периодом бурного роста и распространения наркомании среди населения большинства стран. Отсутствие при этом постоянного источника доходов способствовало тому, что торговля наркотическими веществами для большинства людей оказалось единственным способом решения собственных экономических проблем. Следовательно, наличие наркотических веществ на руках населения способствует закономерному росту числа потребляющих их лиц.
Отличительной особенностью наркомании последних лет является переход от орального их применения к инъекционным формам, что значительно усложняет не только течение основного наркозависимого состояния, но и сопровождается большим числом гнойно - воспалительных осложнений (Гаибов А.Д. и соавт., 2001; Миронов А.Ю., и соавт., 2010). Об этом свидетельствуют многочисленные исследования, касающиеся хирургических аспектов проблемы наркомании (Куликова А.Н., 2000; Фурса A.A., 2011; LeonL.R., et al., 2008)
Существенным негативным моментом настоящей проблемы являются также высокие показатели постинъекционных хирургических осложнений среди лиц молодого возраста.
Самоинъекции кустарным способом изготовленных наркотических веществ без соблюдения правил асептики, а также неоднократной попытки введения их в одну и то же область приводит к развитию тромбофлебита, тромбоза и эмболии магистральных сосудов, образованию постинъекционных абсцессов и флегмон (Абрамов A.C. и соавт., 2010; PartanenT.A. et al., 2009). Наиболее грозным осложнением внутрисосудистого введения наркотиков является также повреждение артерии с образованием ложных аневризм и аррозивное кровотечение из травмированных во время инъекций сосудов. Указание осложнения могут стать причинами развития не только гангрены конечности, но и летальных исходов (Сажин А.В., и соавт. 2008; Карпов В.В., 2011; Mullan M.J., et al., 2008).
Следует отметить, что на фоне ослабленного организма, обусловленного абстинентным синдромом, иммунным дефицитом и септическим состоянием больных, указанные осложнения в ряде случаев протекает атипично наиболее полиморфно, трудно поддаваясь традиционным методом лечения (Баранович С.Ю., 2006; Земляной А.Б., и соавт. 2011; Irish С. etal., 2007). В условиях распространенного некротического процесса и инфильтрации тканей значительные трудности возникают также при реконструкции пораженных сосудов (Блувштейн Г.А. и соавт., 2008; Никоненко А.С., и соавт., 2010; Naqin S.A. et al., 2006; Yegane R.A. et al., 2006; Bashar A.H.M., et al. 2010). Таким образом, необычное течение хирургических осложнений при внутрисосудистом употреблении наркотических веществ, снижение местного и общего иммунного статуса, агрессивное течение гнойно-воспалительного процесса и связанные с ним высокая частота септических осложнений, и летальных исходов, диктуют необходимость поиска новых подходов в диагностике, лечении и реабилитации данной группы пациентов.
Цель работы: оптимизировать хирургические методы лечения постинъекционных гнойно-воспалительных и сосудистых осложнений парентеральной наркомании. Задачи исследования:
1. Изучить особенности течения гнойно-воспалительных и сосудистых осложнений у пациентов употребляющих инъекционные формы наркотиков.
2. В зависимости от тяжести и характера осложнение выработать объем консервативной терапии и определить хирургическую тактику при гнойно-некротических и сосудистых поражениях различной локализации.
3. Разработать показания к лигирующим и восстановительным операциям при постинъекционных пульсирующих гематомах и ложных аневризмах периферических сосудов. С учетом морфологических изменений стенки поврежденного сосуда, обосновать целесообразность внеочаговых методов восстановления кровотока.
4. Анализировать послеоперационные осложнения и оценить результаты лечения хирургических осложнений инъекционной наркомании. Научная новизна.
На достаточном клиническом материале, показаны особенности течения гнойно-септических осложнений возникших в результате внутри сосудистых инъекций кустарно изготовленного раствора героина. На основании собственного опыта впервые систематизированы факторы риска оказывающих негативное влияние при выполнении любого вида оперативных вмешательств у больных с опийной наркоманией. Определены оптимальные способы хирургического лечения абсцессов и флегмон. Разработаны показания к перевязке сосудов и предложены наиболее эффективные варианты экстраанатомического восстановления магистрального кровотока. Доказано, что лигирование поврежденной магистральной артерии является операцией выбора при обширных некротических поражениях мягких тканей, однако не всегда позволяющего сохранить конечность.
Практическая значимость работы.
Выявленные в процессе исследования особенности течения гнойно-воспалительных осложнений у больных, страдающих героиновой наркоманией, позволяют изменить существующие традиционные подходы к их лечению, более радикально произвести хирургическую обработку гнойных полостей, использовать бактерицидные и антисептические препараты широкого спектра действия, установить механизмы для постоянного орошения раны.
Параллельная коррекция вторичного иммунодефицита, антибактериальная, дезинтоксикационная специфическая терапия наркозависимого состояния способствуют ранней ликвидации септического состояния, улучшают процессы очищения и регенерации ран. Реализация предлагаемой хирургической тактики при постинъекционных аневризмах сосудов, уменьшает частоту послеоперационных осложнений и ампутаций конечностей.
Основные положения выносимые на защиту:
1. Внутрисосудистое введение кустарно изготовленных наркотических средств сопровождается токсическим поражением стенки сосудов и мягких тканей, оказывая необходимые условия для развития высоковирулентной инфекции.
2. Некротический процесс возникает вследствие инъекции наркотиков и отличается агрессивным течением, бурным развитием и быстрым распространением инфекции поражающие мягкие ткани далеко" за пределами зоны инъекции.
3. Иммунодифицитное состояние, наличие тяжелых сопутствующих заболеваний и абстинентного синдрома значительно ухудшают прогноз гнойно-септических и сосудистых осложнений и отрицательно влияет на исход лечения.
4. При лечении абсцессов и флегмон постинъекционной этиологии показано широкое иссечение некротических тканей, регулярные. Неоднократные некрэктомии с постоянным орошением раны посредством проточно-промывного дренирования.
5. Наличие распространенной инфекции в паховой области является показанием к перевязке сосудов.
6. Лигатурные операции при инфицированных гематомах и аневризмах бедренных сосудов отличается своей особенностью как в техническом так и в организационном отношении
7. Восстановление магистрального кровотока при постинъекционных пульсирующих гематомах и аневризмах паховой области возможно только в обход пораженной зоны, экстраанатомично и с применением собственной аутовены
8. Хирургическое вмешательство при гнойно-некротических и сосудистых осложнениях наркомании являются лишь компонентом комплексного лечения тяжелого септического поражения организма
Апробация работы. Основные положения диссертационной работы доложены и обсуждены на: V-съезде хирургов Таджикистана (2011), на 10 ежегодном всероссийском съезде сердечно-сосудистых хирургов (Москва) 2009. Материалы диссертации доложены на заседании межкафедральной комиссии по хирургическим дисциплинам ТГМУ им. Абуали ибни Сино (протокол №12, от 16.03.2012г).
Публикации. По материалам диссертации опубликовано 5 научных работ, 2 статьи, в том числе одна статья в журнале, рецензируемом ВАК Российской Федерации.
Личный вклад автора в получении результатов. Самостоятельно проведен анализ литературы, сбор и статистическая обработка клинического материала. Автор принимал непосредственное участие в обследовании и лечении больных, в проведении вскрытий постинъекционных гнойников, реваскуляризирующих операций и ампутаций.
Внедрение в практику. Предложенные в диссертационной работе методы лечения гнойно-сосудистых осложнений у наркоманов внедрены в клиническую практику отделения хирургии сосудов Республиканского научного центра сердечнососудистой и грудной хирургии МЗ РТ.
Объем и структура диссертации. Диссертационная работа изложена на 118 страницах компьютерного текста (Times New Roman шрифт 14, интервал 1,5) и состоит из введения, четырех глав, заключения, выводов, практических рекомендаций и указателя литературы, содержащего 91 источников
Читайте также:


