Золотым стандартом диагностики хламидийной инфекции является
Одним из лучших, но в то же время наиболее трудоемким является метод диагностики хламидий путем изоляции возбудителя на культуре клеток, обработанных различными антиметаболитами (“золотой стандарт”). Для этой цели обычно используют чувствительную культуру клеток, обработанную циклогексимидом. Чувствительность культурального метода по сравнению с ПЦР составляет 70-80%, но в то же время он превосходит молекулярно-биологические методы диагностики по специфичности. В литературе описаны случаи выявления хламидии трахоматис методом ПЦР при отрицательных результатах культурального теста и наоборот.
Показания:
- Беременность с отягощенным акушерским анамнезом.
- Оценка эффективности проведенного антибактериального лечения.
- Выявление чувствительности и резистентности к антибактериальным препаратам.
- Выявление хламидий у ВИЧ-инфицированных или лиц со вторичными иммунодефицитными состояниями (онкологические больные после проведенных курсов лучевой и химиотерапии, трансплантации костного мозга; лица, получающие иммунодепрессанты; больные вирусным гепатитом и туберкулезом).
- Бесплодие неясного генеза.
- Установление этиологии хронического инфекционного процесса урогенитального тракта.
Культуральный посев является референс-методом при оценке эффективности антибактериального лечения. При исследовании биопроб методом ПЦР после курса химиотерапии в некоторых случаях можно получить “ложноположительные с клинической точки зрения” результаты. Это связано с тем, что невозможно однозначно оценить жизнеспособность и патогенность микробной клетки на основании выявления фрагмента ее генома, используя только данные молекулярно-биологических методов . В этом случае при исследовании клинического материала с помощью культурального посева микробные клетки, потерявшие эти важные с клинической точки зрения свойства, не дадут роста в клеточной культуре.
Методика:
Для транспортировки и хранения клинического материала используют специальную питательную среду (транспортная среда). Она разливается в пенициллиновые флаконы по 1 мл и хранится при температуре + 4 0 C (в общей камере бытового холодильника) в течение 2-х месяцев. Состав транспортной среды: среда МЕМ с добавлением 10% сыворотки крупного рогатого скота и антибиотика гентамицина концентрации 50 мкг/мл .
Клинический материал после перенесения в транспортную среду хранится в общей камере холодильника при температуре + 4 0 С и, в течение двух суток должен быть доставлен в лабораторию.
Процедура посева
- Обработка однодневной клеточной культуры McCoy 1% раствором ДЕАЕ декстраном в течение 30 минут.
- Заражение обработанных клеток материалом, полученным от больных.
- Центрифугирование зараженных клеток при 2500 g в течение 45 минут.
- Отмывка клеток питательной средой.
- Добавление к клеткам ростовой среды, cодержащей циклогексимид.
- Инкубирование клеток в течение двух суток при +36 0 C.
- Обнаружение хламидий в клетках методом прямой иммунофлюоресценции или ПЦР.
Реальный срок получения результатов этим методом — семь дней.
Определение чувствительности:
В настоящее время в литературе растет число сообщений о случаях резистентности хламидий к антибактериальным препаратам (эритромицину, тетрациклину, доксициклину, фторхинолонам). Ценность культурального метода состоит в том, что он является пока единственным методом, позволяющим выбрать антибактериальный препарат для лечения хламидийной инфекции и оценить эффективность антибактериальной терапии.
Схема метода выявления устойчивости Chlamydia trachomatis к антибактериальным препаратам
- Хламидийным изолятом, выделенным от больного при посеве заражают чувствительные клетки.
- К зараженным клеткам добавляют ростовую среду, содержащую антибиотик.
- Зараженные клетки инкубируют 5 дней при температуре + 36 0 C.
Чувствительность хламидий к антибиотику определяется по подавлению инфекции в зараженных клетках. Процедура длительная, занимает по времени две недели.
УВЕДОМЛЕНИЕ
Данная работа написана врачами-профессионалами для врачей-профессионалов.
Она не предназначена для широкой аудитории и не является руководством
для диагностики и тем более лечения каких-либо заболеваний без участия врача.
Урогенитальный хламидиоз является наиболее распространенным заболеванием урогенитального тракта у женщин. Частота встречаемости заболевания среди женского населения колеблется, по данным разных авторов от 30 до 60%. Особый интерес акушеров-гинекологов к хламидийной инфекции обусловлен высокой распространенностью его среди женщин детородного возраста. Доказано, что хламидийная инфекция влияет на течение беременности, развитие плода. Наиболее частыми осложнениями отягощенной хламидиозом беременности являются самопроизвольные выкидыши (13-85% по данным разных авторов), преждевременные роды (16%), несвоевременное излитие околоплодных вод (32%), развитие хорионамнионита(0,2%), повышение частоты гнойно-септических осложнений в послеродовом периоде, внутриутробное инфицирование плода, мертоворождение (8%). Все вышеизложенное указывает на необходимость проведения скринингового обследования женщин перед планируемой беременностью для выявление урогенитального хламидиоза и лечения.
Первичным очагом поражения у женщин является слизистая шейки матки и мочеиспускательного канала (хламидии обладают высокой тропностью к цилиндрическому эпителию). Считается, что при поражении слизистой цервикального канала снижается эффективность её барьерной функции, что делает возможным инфицирование стерильных верхних отделов генитального тракта влагалищной микрофлорой.
Хламидийное поражение нижних отделов урогенитального тракта может протекать малосимптомно. К поражениям нижнего отдела урогенитального тракта относят хламидийный уретрит, парауретрит, бартолинит, кольпит, эндоцервицит. Термин "восходящая хламидийная инфекция" относится к поражению слизистой оболочки полости матки, труб, яичников, околоматочных связок, брюшины, печени. Хламидийный сальпингит – наиболее частое проявление восходящей хламидийной инфекции. Особенностью хламидийных сальпингитов и сальпингоофоритов является их длительное подострое стертое течение без склонности к утяжелению. У женщин с восходящей хламидийной инфекцией при воспалительных заболеваниях органов малого таза может развиться перигепатит (синдром Fitz-Hugh-Curtis). В связи с тем, что при хламидийной инфекции отсутствуют патогномоничные клинические признаки, на первое место выходит лабораторная диагностика, представленная следующими методами.
Во многих лабораториях приоритетным на сегодняшний день является метод выделения хламидий в культуре клеток, который принят за "золотой стандарт" диагностики хламидиоза. Наибольшая чувствительность и специфичность этого метода выявления хламидий была отмечена многими исследователями. Однако ряд авторов отмечают пределы чувствительности этого метода. Так, K.T.Ripe и соавторы отмечают, что метод не позволяет установить диагноз примерно у 10-15% больных мужчин с хламидийной инфекцией уретры и у 20-25% женщин с хламидийным цервицитом. Из существующих методов этот метод самый трудоемкий и дорогостоящий, требующий специального оснащения лаборатории, высококвалифицированного персонала и соблюдения особых правил транспортировки клинического образца для исследования. Исследование занимает от 3 до 7 суток. Все вышеизложенное делает метод малодоступным для широкого использования в амбулаторной сети. Только специализированные медицинские учреждения могут проводить подобные исследования и гарантировать диагностическую точность метода.
Крупные успехи в области молекулярной биологии не оставили в стороне и диагностику хламидийной инфекции. Методы молекулярной диагностики основаны на определении специфических для C.trachomatis последовательностей олигонуклеотидов ДНК или рибосомальной РНК. Новым приемом ДНК-диагностики, который может обогнать по чувствительности все остальные методы молекулярной биологии, является полимеразная цепная реакция (ПЦР). Она позволяет производить амплификацию определенных последовательностей ДНК путем повторных циклов высокотемпературной денатурации, праймерового нуклеотидного отжигания и опосредованного полимеразного вытягивания цепи. После 25 циклов достигается увеличение в сотни раз той последовательности ДНК, которая исследуется. По мнению ряда авторов, ПЦР сходна по чувствительности с иммуноферментным анализом, более чувствительна, чем заражение клеточной культуры. Однако, применяя этот метод следует учитывать, что помимо обычных для микробиологических лабораторий предосторожностей, следует принимать меры для предотвращения присутствия даже следов ДНК патогенов. Для постановки метода необходимо достаточное количество помещений для разобщения отдельных этапов работы, строгое соблюдение техники постановки. Достоверность результатов зависит и от качества взятия материала для исследования, его хранения. Взятие материала для постановки вышеизложенных методов в амбулаторных условиях осуществляется из нижних отделов генитального тракта. Отрицательные результаты исследований трактуются многими клиницистами как отсутствие урогенитального хламидиоза у женщин. Однако, для исключения инфицирования верхних отделов генитального тракта необходимы дополнительные методы обследования. Не следует забывать также о существовании латентной формы течения хламидийной инфекции и наличие персистентных форм.
В настоящее время для диагностики всех форм хламидийной инфекции широко используются иммуноферментные методы выявления антител к C.trachomatis с дифференцировкой иммуноглобулинов A, M, G. Для этих целей используют диагностические наборы фирм Medac Diagnostica (Германия), Labsystem (Финляндия), Orgenics (Израиль). Несмотря на трудность в ряде случаев интерпретации, эти методы имеют большое значение при эпидемиологических обследованиях, особенно тех групп людей, которые находятся под наибольшим риском заражения хламидиями (молодые сексуально активные женщины). Серологические методы позволяют обнаружить IgG, IgM, IgA. При острой инфекции диагностическое значение имеет обнаружение IgM-антител, либо установление конверсии IgG-антител при их нарастании в 2 и более раз.
На основании вышеизложенного нам представляется, что для более точного установления диагноза необходимо ввести так называемый "двойной золотой стандарт". То есть, для диагностики урогенитального хламидиоза использовать два независимых метода: ПЦР и иммуноферментный анализ; посев и иммуноферментный анализ. Для постановки диагноза урогенитальный хламидиоз необходимы: тщательно собранный анамнез, сбор жалоб, гинекологический осмотр, лабораторное подтверждение, в случае необходимости дополнительные методы обследования (УЗИ органов малого таза, кольпоскопия, диагностическая лапароскопия). Недопустима постановка диагноза и проведение терапии на основании только лабораторного обследования. Тактика постановки диагноза урогенитальный хламидиоз на основании лабораторного обследования приводит к значительному колебанию цифр об инфицированности населения хламидиями. Эти цифры, к сожалению, не отражают истинного положения вещей.
Хламидийная инфекция как вариант скрытой инфекции урогенитального тракта
Хламидии — облигатные внутриклеточные организмы, не размножаются вне живой клетки, широко распространены в природе. Для человека и животных особую опасность представляют представители семейства Chlamidiaсеае, что включает в себя 2 рода (Chlamidia и Chlamydophila) и 9 видов хламидий. Одной из самых главных особенностей хламидийной инфекции является ее частный хронический характер, то есть способность к длительной персистенции в организме человека. Хламидии способны создавать атипичные формы, которые могут существовать как внутри, так и вне клетки. При возникновении урогенитального хламидиоза нарушается функциональная активность универсальных систем регуляции гомеостаза (иммунной, фагоцитарной, антиоксидантной, эндрокринной, циклических нуклеотидов, простагландинов, лейкотриенов), в результате чего происходит переход воспалительного процесса в хронический. Хламидофилы способны противодействовать иммунному ответу макроорганизма, в частности подавлять апоптоз и экспрессию антигенов главного комплекса гистосовместимости в пораженных клетках. Для диагностики хламидиоза используют различные методы, такие как экспресс-методы, культуральный, серологический, молекулярно-генетический. Золотым стандартом диагностики хламидийной инфекции является метод выделения возбудителя в перевиваемых клеточных линиях. Современное лечение хламидиоза предусматривает использование антибактериальных препаратов, иммуномодуляторов, а также физиотерапевтических методов.
Хламідії — облігатні внутрішньоклітинні організми, не розмножуються поза живої клітини, значно поширені в природі. Для людини і тварин особливу небезпеку представляють представники сімейства Chlamidiaсеае, що включає 2 роди (Chlamidia і Chlamydophila) і 9 видів хламідій. Однією з найголовніших особливостей хламідійної інфекції є її приватний хронічний характер, тобто здатність до тривалої персистенції в організмі людини. Хламідії здатні створювати атипові форми, що можуть існувати як усередині, так і поза клітини. При виникненні урогенітального хламідіозу порушується функціональна активність універсальних систем регуляції гомеостазу (імунної, фагоцитарної, антиоксидантної, ендокринної, циклічних нуклеотидів, простагландинів, лейкотрієнів), у результаті чого відбувається перехід запального процесу в хронічний. Хламідофіли здатні протидіяти имунній відповіді макроорганізму, зокрема пригнічувати апоптоз і експресію антигенів головного комплексу гістосумісності в уражених клітинах. Для діагностики хламідіозу використовують різні методи, такі як експрес-методи, культуральний, серологічний, молекулярно-генетичний. Золотим стандартом діагностики хламідійної інфекції є метод виділення збудника в перещеплюваних клітинних лініях. Сучасне лікування хламідіозу передбачає використання антибактеріальних препаратів, імуномодуляторів, а також фізіотерапевтичних методів.
Chlamydiae — obligate intracellular organisms, they do not breed outside a living cell, and are widely distributed in nature. For humans and animals in particular danger is represented by the family of Chlamidiaсеае, including 2 geni (Chlamydia and Chlamydophila) and 9 species of Chlamydia. One of the main features of chlamydiosis is its frequent chronic character, that is, the ability of long-term persistence in human organism. Chlamydiae can create atypical forms which can exist both inside and outside the cell. In case of urogenital chlamydiosis there is disorder of functional activity of universal systems of homeostasis regulation (immune, phagocytic, antioxidant, endocrine, cyclic nucleotides, prostaglandins, leukotrienes), this results in the transfer of inflammatory process into the chronic one. Chlamydophila are able to suppress immune response of macroorganisms, in particularly to inhibit apoptosis and expression of antigens of the main histocompatibility complex in infected cells. To diagnose chlamydiosis, we use different methods, such as express method, cultural, serological, molecular genetic. The gold standard in detecting chlamydiosis is the method of isolation the infectious agent in finite cell lines. Modern therapy of chlamydiosis involves the use of antibacterial drugs, immunomodulators, as well as physiotherapeutic methods.
хламидийная инфекция, этиология, патогенез, диагностика, лечение.
хламідійна інфекція, етіологія, патогенез, діагностика, лікування.
chlamydiosis, etiology, pathogenesis, diagnostics, treatment.
Статья опубликована на с. 128-132
Актуальность
В последнее время чрезвычайное беспокойство у специалистов вызывает неуклонный рост заболеваний, передающихся половым путем, особенно так называемых скрытых инфекций, возбуждаемых хламидиями, уреоплазмами, микоплазмами [1]. Отмечается увеличение случав регистрации смешанной инфекции мочеполовой сферы (вирусной, хламидийной, трихомонадной, микоплазменной, кандидозной и др.) как у мужчин, так и у женщин [13]. Урогенитальный хламидиоз вызывает развитие заболеваний восходящих путей мочеполового тракта и экстрагенитальных осложнений, приводит к нарушению репродуктивной функции и бесплодию. Доказана также роль хламидий в патогенезе заболеваний дыхательного тракта (носа, околоносовых пазух и глотки), опорно-двигательного аппарата, сердечно-сосудистой системы и т.д. [4]. Характерным является малосимптомное торпидное хроническое рецидивирующее течение с незначительными клиническими симптомами и тяжелые осложнения (в виде хронических воспалительных процессов органов малого таза, которые ведут к спаечному процессу и формированию бесплодия) [5].
Этиология
Хламидии — облигатные внутриклеточные организмы, не размножающиеся вне живой клетки, широко распространены в природе. Согласно новой классификации, Chlamidiales разделены на 4 семейства (рис. 1). Для человека и животных особую опасность представляют бактерии семейства Chlamidiaсеае, включающего 2 рода (Chlamidia и Chlamydophila) и 9 видов хламидий. В естественных условиях хламидии семейства Chlamydiaсеае поражают большой круг хозяев и длительно персистируют в их организме [7, 11].
/129/129.jpg)
Cовременная классификация бактериальных видов в настоящее время пересматривается. Ее основу составляют молекулярно-генетические характеристики, среди которых сравнительное секвенирование рРНК или рибосомальной ДНК наиболее подходит для изучения филогенеза хламидий, которые относятся к микрорганизмам, сходных по фенотипам. Основным объектом для изучения филогенеза хламидий является секвенирование 16S-23S rRNA- и rRNA-генов. Так, все виды хламидий объединены в семейство Clamydiaceae по гомологии гена 168 rRNA более чем на 90 % [14].
По своей структуре хламидии напоминают классические бактерии (наличие клеточной стенки, двух нуклеиновых кислот — ДНК и РНК), но не обладают многими метаболическими механизмами, необходимыми для самостоятельного размножения, что и определяет их облигатный внутриклеточный паразитизм и сходство с вирусами. Хламидии способны трансформироваться в L-формы, при этом происходит изменение антигенных свойств поверхностных структур и цитоплазматической мембраны, что позволяет возбудителю ускользать от ранее образованных иммунной системой специфических антител [3] (рис. 2, 3).
/129/129_2.jpg)
Хламидии являются высокоспециализированными бактериями с двухфазовым жизненным циклом, в котором элементарные тельца способствуют транзиту между клетками и метаболически активными ретикулярными тельцами, ответственными за внутриклеточную репликацию. Весь цикл развития продолжается 48–96 часов и служит одной из характерологических особенностей видовой принадлежности [8].
Патогенез
Хламидийная инфекция имеет достаточно сложный молекулярно-мембранный механизм взаимодействия хламидий с клеткой хозяина. Одной из самых главных особенностей хламидийной инфекции является ее частный хронический характер, то есть способность к длительной персистенции в организме человека. Хламидии способны создавать атипичные формы, которые могут существовать как внутри, так и вне клетки. При возникновении урогенитального хламидиоза нарушается функциональная активность универсальных систем регуляции гомеостаза (иммунной, фагоцитарной, антиоксидантной, эндокринной, циклических нуклеотидов, простагландинов, лейкотриенов), в результате чего происходит переход воспалительного процесса в хронический, торпидность его протекания. При этом даже персистирующие хламидии могут стать источником антигенной стимуляции, которая способствует возникновению разных осложнений. Сегодня считается, что ведущая роль в патогенезе хламидийной инфекции принадлежит иммунопатологическим механизмам [10]. В реализации иммунного ответа организма на проникновение хламидий принимают участие макрофаги и Т1-хелперный иммунный ответ [6].
Хламидофилы способны противодействовать иммунному ответу макроорганизма, в частности угнетать апоптоз и экспрессию антигенов главного комплекса гистосовместимости в пораженных клетках. Инфекция может приобретать хроническое течение; в этом случае сохраняется постоянный уровень циркулирующих IgG и IgA [12].
Активация процессов свободнорадикального окисления при урогенитальном хламидиозе вызывает десенсибилизацию плазматических мембран иммунокомпетентных клеток и влияет на их функциональное состояние. Нарушение структурно-функционального состояния лимфоцитов может быть одним из механизмов развития патологических процессов при хламидийной инфекции [6].
Диагностика
На рис. 4 изображена схема всех используемых методов диагностики. Как видно на рис. 4, все методы разделяются. Так, электронно–микроскопическое исследование инфицированных клеточных культур осуществляют по методу Рейнольдса [3]. Для определения антител разных классов широко применяется иммуноферментный анализ (ИФА/ELISA), в частности рекомбинантная липосахаридная реакция ELISA с антигенами, которые получены генно–инженерным путем [15].
/130/130.jpg)
Золотым стандартом диагностики хламидийной инфекции является метод выделения возбудителя в перевиваемых клеточных линиях. Для первичного выделения возбудителя используют следующие клеточные культуры: МсСоУ — клетки синовиальной оболочки человека, L929 — трансформированные мышиные фибробласты, НеLа — клетки карциномы шейки матки, Нер-2 — клетки карциномы гортани человека и др. Наиболее оптимальным приемом для выявления возбудителя и накопления его биомассы стало применение питательной среды с содержанием L-цистеина — HCI (2,5 мг/л) в соединении с L-триптофаном (20 мг/л) [4].
В диагностике хламидофильной инфекции широко используется реакция микроиммунофлюоресценции (МИФ), которая стала золотым стандартом серологической диагностики. C помощью МИФ-диагностикумов титр хламидий определяется как 1 : 16–1 : 20 и выше, диагностический титр IgА — 1 : 32–1 : 40 [12].
Cерологическое обследование является уместным в диагностике хламидиофильной инфекции и особенно орнитоза, хотя имеется ряд существенных недостатков, которые значительно ограничивают его практическую ценность. Лабораторную диагностику хламидиоза можно проводить методами реакции прямой иммунофлюоресценции (ПИФ) и полимеразной цепной реакции (ПЦР). В сомнительных случаях — диагностическое выделение хламидий в культуре клеток L929 [3, 12].
Лечение
Проанализировав различные источники современной литературы, в которых описаны методы лечения хламидиоза, мы предлагаем для рассмотрения следующую схему лечения (рис. 5).
/130/130_2.jpg)
Выводы
1. Хламидии способны противодействовать иммунному ответу и вызывать активацию процессов свободнорадикального окисления.
2. Для диагностики хламидиоза используют различные методы, ведущими из которых являются серологический, культуральный, а также экспресс-методы, молекулярно-генетический.
3. Современное лечение хламидиоза предполагает использование комплексного подхода, при котором ведущим является применение адекватных антибактериальных препаратов, а также иммуномодуляторов и физиотерапевтических методов.
1. Баткаев Э.А. Современные проблемы венерологии / Э.А. Баткаев // Российский журнал кожных и венерических болезней. — 2009. — № 4. — С. 45–52.
2. Боровкова Е.И. Комплексная терапия хламидийной инфекции в акушерстве и гинекологии / Е.И. Боровкова // Вопр. гинекологии, акушерства и перинатологии. — 2007. — Т. 6, № 3. — С. 90–93.
3. Визначення біологічних особливостей хламідій, вилучених у різних екотопів вегетування / Г.І. Мавров, С.К. Джораєва, В.В. Гончаренко [та ін.] // Дерматологія та венерологія. — 2012. — Т. 56, № 2. — С. 69–75.
4. Джораева С.К. Усовершенствование питательной среды для выделения возбудителей хламидиозов на клеточной культуре McCoy / С.К. Джораева // Инфекционный контроль. — 2010. — № 1. — С. 39–40.
5. Кисына В.И. Роль микоплазмы и урогенитальной патологии / В.И. Кисына, В.Н. Прилепская, Е.В. Соколовский // Врач. — 2007. — № 2. — С. 3–6.
6. Кондратова А.К. Структурно-функциональное состояние цитоплазматических мембран при хламидийной инфекции / А.К. Кондратова // Дерматологія і венерологія. — 2009. — Т. 44, № 2. — С. 7–11.
7. Мавров И.И., Болотная Л.А., Сербина И.М. Основы диагностики и лечения в дерматологии и венерологии: Руководство для врачей, интернов и студентов. — Х.: Факт, 2007. — 792 с.
8. Мавров Г.И. Хламидийные инфекции: биология возбудителей, патогенез, клиника, диагностика, лечение, профилактика. Монография. — К., 2005. — 524 с.
9. Мавров Г.И. Этиопатогенетическое лечение больных с осложненными формами хламидийной и микоплазменной инфекции / Г.И. Мавров, Л.В. Иващенко, И.Н. Никитенко // Журнал дерматовенерологии и косметологии им. Н.А. Торсуева. — 2010. — Т. 22, № 3–4. — С. 56–61.
10. Мавров Г.И. Хламидийные инфекции: биология возбудителя, патогенез, клиника, диагностика, лечение, профилактика. — К., 2006. — 522 с.
11. Митрофанов П.М. Возбудители хламидиозов домашних животных и патогенность их для человека (обзор литературы) / П.М. Митрофанов, Л.Н. Митрофанова // Проблемы репродукции. — 2007. — Т. 13, № 5. — С. 28–32.
12. Марушко Ю.В. Значение серологического обследования при хламидофильной инфекции у детей / Ю.В. Марушко, Д.Г. Десятник, А.В. Бова // Клиническая педиатрия. — 2008. — Т. 14, № 5. — С. 29–34.
13. Проблемные исследования в области венерологии / Г.И. Мавров, С.В. Унучко, Г.В. Бондаренко [и др.] // Дерматология и венерология. — 2004. — Т. 24, № 2. — С. 67–72.
14. Установление генотипических и фенотипических свойств возбудителя и его филогенетического положения в семействе Chlamydiaceae штаммов хламидий, выделенных от обезьян и человека с хламидийной патологией / А.В. Караулов, В.В. Слободенюк, В.А. Алешкин [и др.] // Вестник Российской АМН. — 2011. — № 7. — С. 16–21.
… по разным данным, от 5 до 15 % молодых сексуально активных людей поражены хламидийной инфекцией.
ВВЕДЕНИЕ
Хламидии ( Chlamydia ) - мелкие грамотрицательные кокковидные бактерии размером 250-1500 нм (0,25-1 мкм). Они имеют все основные признаки бактерий: содержат два типа нуклеиновых кислот (ДНК и РНК), рибосомы, мурамовую кислоту (компонент клеточной стенки грамотрицательных бактерий), размножаются бинарным делением и чувствительны к некоторым антибиотикам. Семейство Chlamydiaceae (входящее в порядок Chlamydiales ) является облигатными внутриклеточными бактериями, которые имеют две формы жизни (элементарные и ретикулярные тельца), сходный двухфазный цикл развития (состоящий из чередования различных форм - элементарного тельца и ретикулярного тельца), обладают склонностью к персистенции (или к латентному (скрытому) существованию).
Согласно новой международной классификации имеется четыре семейства и 5 родов хламидий. В каждом роде представлено от одного до шести видов, отличающихся между собой по ряду фенотипических признаков. Каждый вид имеет не только свое место в классификации, но также имеет свои патогенные потенции, требующие особого терапевтического подхода.
Рассмотрим наиболее значимые (патогенные) для человека виды хламидий (не погружаясь в эту тонкую и сложную классификацию). (1) Chlamydia psittaci : вызывает у человека атипичную пневмонию, энцефаломиокардит, артрит, пиелонефрит, энцефаломиокардит (эта хламидия является абсолютным зоонозом, то есть, инфекция передается человеку от животного; пути передачи воздушно-капельный и воздушно-пылевой). (2) Chlamydia pneumonia (абсолютный антропоноз - передается человеку исключительно от больного или инфицированного человека, заражение человека происходит воздушно-капельным путем и воздушно-пылевым путем): вызывает у взрослых острые респираторные заболевания, в частности бронхиты и мягкую форму пневмонии, имеющих тенденцию к хронизации процесса. (3) Chlamydia trachomatis (в ней выявлены 18 антигенных серотипов): встречается только у человека и вызывает широчайший спектр болезней, включая урогенитальные заболевания, конъюнктивиты, некоторые формы артритов (серотипы хламидий, вызывающие поражение урогенитального тракта передаются от человека к человеку при половом контакте).
Многочисленные клинико-эпидемиологические исследования свидетельствуют о широком распространении хламидийной инфекции. Сегодня хламидийная инфекция прочно заняла второе место после пневмококка в спектре возбудителей пневмоний, которые нередко имеют тенденцию к хронизации и тяжелому течению с летальными исходами. 50–80% случаев нарушения репродуктивной функции у женщин обусловлены инфекционными поражениями, среди которых хламидийные встречаются наиболее часто.
Клиническую диагностику хламидиоза затрудняют длительное бессимптомное течение, нехарактерные клинические проявления, неэффективность иммунохимических и серологических методов анализа, дороговизна, длительность и трудоемкость микробиологического метода.
ТЕХНИКА ВЗЯТИЯ МАТЕРИАЛА
Прежде чем рассматривать методы лабораторной диагностики хламидийной инфекции, необходимо рассмотреть технику взятия материала, поскольку данная процедура входит один из самых ответственных этапов диагностики хламидиоза – этап забора материала.
При исследовании на хламидии методом заражения культуры клеток перед взятием материала больные не должны принимать в течение месяца антибиотики тетрациклинового ряда; при цитологической методике, в том числе и при использовании моноклональных флюоресцирующих антител, антибиотики не следует применять за две недели до исследования. Перед взятием материала из уретры больные не должны мочиться в течение 1-1,5 часа.
При взятии материала на хламидии следует помнить, что оптимальным для присутствия и размножения хламидий являются определенные участки цилиндрического эпителия мочеполовых путей (передняя уретра на глубине 2,5-4 cм у мужчин, слизистая оболочка цервикального канала матки на глубине 1,5 см у женщин). При взятии материала из шейки матки ключевым моментом является удаление слизистой пробки. От тщательности проведения этой подготовительной процедуры во многом зависит правильность соскоба клеток цервикального канала. Слизистую пробку удаляют ватным тампоном и пинцетом, а затем берут материал специальной щеточкой cervex brush или voba-brush, имеющей ряд преимуществ, так как для получения репрезентативного результата важно присутствие в образце клеток со всей поверхности цервикального канала, зоны трансформации. Достаточно информативным является исследование у мужчин осадка первой порции утренней мочи методом полимеразной цепной реакции (ПЦР).
Забор материала у девочек производится со слизистой оболочки преддверия влагалища, в отдельных случаях - из заднего свода влагалища через гименальные кольца. Объектом исследования на наличие хламидий могут быть смывы со слизистой оболочки глаз, носоглотки, мокрота, бронхоальвеолярный смыв.
ЛАБОРАТОРНЫЕ МЕТОДЫ ДИАГНОСТИКИ
Цитоскопические методы. При цитоскопическом методе одновременно с поиском цитоплазматических клеток-включений Гальбершедтера-Провачека учитывается количество лейкоцитов как показателя воспаления, а также дополнительная информация о наличии сопутствующей бактериальной микрофлоры, дрожжеподобных грибов, трихомонад и т.п. Цитоскопический метод широко доступен, но эффективен лишь при острых формах инфекции, значительно менее эффективен и информативен при хронических формах заболевания.
Иммуноморфологические методы. Эти методы основаны на обнаружении антигенных субстанций хламидий в эпителии и других тканях путем обработки препаратов антителами. Антитела диагностической антихламидийной сыворотки соединены с какой-либо меткой - люминесцирующей (ФИТЦ-антитела) или ферментной (энзим-меченые антитела).
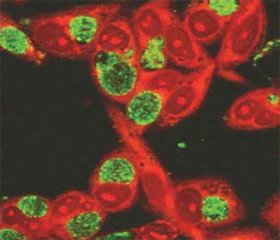
Прямая иммунофлюоресценция (ПИФ). Этот метод предусматривает прямое выявление антигенов хламидий. При люминесцентной микроскопии хламидийные включения определяются в виде образований в клетке эпителия с зеленой или желто-зеленой флюоресценцией на коричнево-оранжевом фоне цитоплазмы клеток. Включения могут иметь зернистую, гомогенную или смешанную структуру. Диагностическая информативность ПИФ связана с тем, что с ее помощью выявляются не только корпускулярные, но и растворимые антигены хламидий.
Непрямой метод иммунофлюоресценции. Непрямой метод иммунофлюоресценции применяют в тех случаях, когда нет в наличии ФИТЦ-конъюгата антихламидийных антител. В этих случаях приготовленный тем же методом, что и для ПИФ препарат из клинических проб обрабатывают вначале антихламидийными антителами, полученными путем иммунизации хламидиями овец, кроликов, мышей или других животных, а затем второй сывороткой, специфичной для вида животного, которое было иммунизировано хламидиями. Антитела второй сыворотки конъюгированы с ФИТЦ.
Методы иммуноферментного анализа. Эти методы основаны на обнаружении растворимого антигена хламидий в исследуемых пробах. Чаще всего в клинической практике применяются наборы реагентов, основанные на методе твердофазного ИФА-анализа для определения антигенов хламидий. Твердая фаза покрыта хламидийными моноклональными антителами установленной специфичности. Амплификация достигается с использованием технологии полимерной конъюгации, в результате чего происходит фиксация, при которой на каждый связанный участок антигена приходится полимерный комплекс с высокомолекулярным фрагментом. Кроме того, амплификация выполняется на стадии обозначенного воспроизведения с использованием запатентованной технологии фермент-амплификации. Визуально положительные пробы окрашиваются в желто-оранжевый цвет. Интенсивность окраски пропорциональна количеству антигена хламидии. Точный результат исследования определяют с помощью специальных аппаратов для ИФА.
Диагностика методом полимеразой цепной реакции (ПЦР). Экстремально высокие показатели чувствительности и специфичности ПЦР делают эту методику во многом революционной в лабораторной диагностике, но, несмотря на это, особое внимание при его использовании следует уделять, без сомнения, вопросам правильной интерпретации получаемых результатов. Основными мишенями при выявлении хламидии трахоматис методом ПЦР являются нуклеотидная последовательность видоспецифической криптической плазмиды, последовательность генома главного белка внутренней мембраны, рибосомальные гены.
По сравнению с широко применяющимися иммунологическими тестами ПЦР-диагностика обладает рядом преимуществ: (1) высокая и регулируемая специфичность, обусловленная лишь нуклеотидной последовательностью, применяемой в данной диагностической системе; (2) высокая чувствительность, позволяющая диагностировать не только острые, но и латентные инфекции (возможно выявление даже единичных бактерий или вирусов); (3) химическое сходство всех нуклеиновых кислот позволяющих разрабатывать универсальные процедуры для выявления различных инфекционных агентов; (4) возможность идентификации возбудителя в течение 4,5-5 часов.
Обратите внимание . В настоящее время не существует лабораторного метода, позволяющего избежать как ложноположительных, так и ложноотрицательных результатов. При диагностике хламидиоза необходима комплексная лабораторная диагностика (ПИФ, ИФА, культуральный метод, ПЦР, выявление титров антител к антигенам возбудителя), позволяющая выявить возбудителя, определить стадию заболевания, обосновать необходимость назначения антибактериальных препаратов. Изучение иммунного статуса и обоснованное применение иммуномодуляторов позволит повысить эффективность лечения в отдаленные после заражения сроки.
Читайте также:


