Анализ крови при хронических очагах инфекции

Среди различных очагов хронической инфекции по частоте встречаемости и глубине патологического процесса на первом месте в плане воздействия на организм человека выступают очаги инфекции в небных миндалинах. Это подтверждают врачи многих специальностей [1, 4].
При обследовании больного с хроническим тонзиллитом часто остаются не замеченными врачами признаки общей интоксикации организма, особенно когда и сам пациент не замечает отрицательного влияния заболевания на организм. Нередко спортсмен, страдающий хроническим тонзиллитом, не придает значения некоторым проявлениям этого заболевания, списывая их на общую усталость, и не обращается к врачу.
Очаг хронической инфекции у спортсменов, никак не проявляющийся в покое и при обычной нагрузке, при интенсивных физических напряжениях оказывает существенное отрицательное воздействие. Активация очага хронической инфекции происходит вследствие усиления кровообращения при интенсивных физических напряжениях, поражая наиболее интенсивно работающие органы - сердце, суставы, почки.
Для развития общесоматической патологии важны описанные тонзиллярные связи с сердечной мышцей и клапанным аппаратом сердца ввиду общности эмбриональной закладки сердца и глотки, а также наличие общей антигенной структуры с ß-гемолитическим стрептококком. Данный микроорганизм скрывается под капсулой, состоящей из гиалуроновой кислоты - основного компонента соединительной ткани, и долго оказывается нераспознанным иммунной системой в организме человека, вегетируя в органах и тканях. Специфические иммуноглобулины организма могут вести борьбу как с микроорганизмами, так и с собственными структурами организма, обусловливая развитие аутоиммунной патологии человека [3].
По данным литературы хронический тонзиллит встречается у 5-10 % взрослого населения и у 12-15 % детей [4]. Процент хронической патологии небных миндалин у спортсменов по разным данным варьирует от 10 до 50 % [1, 6].
Сегодня хронический тонзиллит рассматривается как общее хроническое токсико-аллергическое полиэтиологичное заболевание с разнообразными клиническими проявлениями, приводящее к патологии со стороны сердечно-сосудистой, нервной, эндокринной систем, а также почек и суставов и нередко служит причиной развития как местных, так и общих осложнений [2].
Несмотря на появление современных методов диагностики, проблема лечения хронического тонзиллита у спортсменов и людей не занимающихся спортом до сих пор далека от своего решения [2, 7].
Цель работы - изучить изменения показателей местного иммунитета при лечении хронического тонзиллита у юных хоккеистов.
Материалы и методы исследования
Проведен осмотр, комплексное обследование и лечение юношеской хоккейной команды. Всего в исследовании участвовало 23 хоккеиста в возрасте 15,3 ± 0,6 лет. Спортивный стаж юношей составил около 10 лет. Исследование проходило в рамках углубленного медицинского обследования спортсменов, согласно приказу от 9 августа 2010 г. № 613н, с соблюдением этических норм, согласно Хельсинской декларации.
При проведении углубленного медицинского осмотра спортсменов каких-либо соматических отклонений не выявлено.
Диагностическим материалом явилась сыворотка крови, слюна и содержимое лакун небных миндалин. За сутки до забора исследуемого материала спортсменам было рекомендовано избегать психических, физических нагрузок, употребления жирной, жареной пищи, алкоголя, табака и лекарственных средств.
Постановка диагноза хронического тонзиллита (ХТ) осуществлялась по классификации И.Б. Солдатова [5], согласно которой различают две стадии: компенсированную и декомпенсированную.
В качестве группы сравнения были использованы образцы слюны и сыворотки крови 18 здоровых доноров 17-18-летнего возраста, сопоставимого пола, профессионально не занимающихся спортом, проходивших осмотр в стоматологической поликлинике города Новокузнецка.
Забор крови из вены производился в утренние часы натощак из локтевой вены одноразовой иглой в одноразовый шприц объемом 5 мл.
Слюна собиралась в спокойном состоянии также утром натощак. Пациент склонял голову, слюна скапливалась в преддверии рта и собиралась в одноразовую пробирку самотеком.
С целью определения микробного пейзажа у спортсменов брался мазок из крипт небных миндалин. Содержимое лакун небных миндалин собиралось стерильным одноразовым зондом и помещалось в пробирку с транспортной средой.
Исследуемый материал (кровь, слюна и содержимое крипт миндалин) доставлялся в течение одного часа в лабораторию.
Клинико-лабораторное исследование проводилось до начала лечения и через две недели после курса проведенного лечения.
Статистические методы: для оценки статистической значимости в группах сравнения использовались непараметрические критерии (Mann-Whitney Test). Математико-статистическая обработка данных исследования проведена на РС с помощью программного обеспечения Microsoft Excel 98.
Результаты исследования и их обсуждение
При обследовании ЛОР-органов спортсменов хоккейной команды хронический тонзиллит был выявлен у 14 (60,9 %), воспалительной патологии в небных миндалинах не выявлено у 9 (39,1 %) спортсменов. Отклонений в общем анализе крови и мочи у спортсменов не было выявлено. Показатели электрокардиограмм также были в пределах физиологической нормы.
После лечения у спортсменов первой группы (14 человек с хроническим компенсированным тонзиллитом) был отмечен стойкий клинический эффект.
Данные бактериологического исследования содержимого лакун небных миндалин спортсменов приведены в табл. 1.
При исследовании гуморальных показателей иммунного статуса в образцах слюны и сыворотки крови (табл. 2) было установлено, что сывороточный уровень sIgA у хоккеистов первой группы (с хроническим тонзиллитом) до лечения составил 2,98 ± 0,35 мг/л, во второй (здоровые спортсмены) - 2,4 ± 0,18 мг/л, что не превышало границ нормальных показателей sIgA в сыворотке крови, указанных в инструкции по применению набора (1,69-5,47 мг/л). Мы не обнаружили статистических значимых различий сывороточных концентраций sIgA у хоккеистов и 18 здоровых доноров, не занимающихся спортом (3,09 ± 0,58 мг/л) (р > 0,05).
Таблица 1
Динамика изменений микрофлоры небных миндалин в процессе лечения
Врач-уролог:
Хамзин Вадим Тимерянович, первая квалификационная категория
(полную информацию о специалисте и часах приема вы можете посмотреть в структуре поликлиники –хирургическое отделение Комсомольская, д. 31)
Уролог — это врач, занимающийся диагностикой, лечением и профилактикой заболеваний мочевыводящих путей (как у мужчин, так и у женщин): почек, мочеточников, мочевого пузыря, мочеиспускательного канала, предстательной железы, наружных половых органов.
К урологу обращаются при наличии следующих жалоб или проблем:
- болезненность при мочеиспускании;
- затрудненное мочеиспускание;
- зуд, сыпь, изменение цвета кожных покровов и слизистых оболочек половых органов;
- кровь в моче;
- зуд и жжение при мочеиспускании;
- выделения из влагалища, из мочеиспускательного канала;
- боли в области придатков;
- боли при половом сношении;
- снижение потенции;
- ускорение семяизвержения;
- нарушение эрекции;
- инфекции мочеполовой системы;
- мужское бесплодие, изменение количества и вида спермы;
- боли в паховой области, пояснице;
- немотивированная слабость, утомляемость;
- учащенное мочеиспускание.
- Врач выслушает ваши жалобы, расспросит об образе жизни, наследственных предрасположенностях. Ознакомится с имеющимися данными анализов и обследований.
- При осмотре врач попросит показать, в каком месте вы испытываете боль, проведет осмотр наружных органов в вертикальном и горизонтальном положении, пальпацию почек, ректальное обследование предстательной железы.
- В зависимости от полученных результатов назначит дополнительные обследования и (или) лечение, а так же даст рекомендации по образу жизни.
- Общий анализ мочи.
- Анализ секрета предстательной железы.
- Общий анализ крови.
- Биохимический анализ крови.
- Спермограмма.
- Ультразвуковое исследование (УЗИ) почек, мочевого пузыря, мошонки, органов малого таза, предстательной железы.
- Бужирование уретры, мочевого пузыря.
- Катетеризация мочевого пузыря.
- Пункционная биопсия.
- Рентгенологическое обследование почек (внутривенная урография).
- Сцинтиграфия почек.
- Уретроскопия.
- Цистоскопия.
- Анализ соскоба из уретры на наличие возбудителей половых инфекций.
- Микроскопическое исследование секрета предстательной железы.
- Микроскопическое исследование мазка из уретры.
- ПСА (анализ на простат-специфический антиген).
Необходимость тех или иных обследований в каждом индивидуальном случае определяет врач.
Пиелонефрит

Пиелонефрит — это воспалительное заболевание почек с поражением чашечно-лоханочной (лоханка — воронкообразный резервуар, образующийся в почке путем слияния больших почечных чашечек; служит для собирания мочи) системы и почечной ткани (паренхимы). Причиной заболевания являются различные бактериальные инфекции.
В основном болеют дети раннего возраста (в первые 5 лет жизни). Это возникает потому, что моча у маленьких детей вообще не имеет антимикробных средств, к тому же до 4-5 летнего возраста дети физиологически не способны полностью опорожнять мочевой пузырь.
Симптомы пиелонефрита
При остром пиелонефрите:
- резкое повышение температуры тела до 39-40 градусов с ознобами;
- нарушение сна: сонливость днем, бессонница ночью;
- неприятные ощущения при мочеиспускании;
- боли или тяжесть в поясничной области. Боль ноющего характера, которая усиливается при движении. Возникает из-за растяжения капсулы почки;
- сухость слизистых оболочек и кожи;
- пастозность (нерезко выраженный отек кожи) век;
- изменение прозрачности мочи (моча становится мутной).
При хроническом пиелонефрите во время обострения клиника такая же, как и при остром течении. Однако при длительном течении заболевания могут появляться признаки хронической почечной недостаточности и повышение артериального (кровяного) давления.
Формы
- первичный пиелонефрит: развивается у детей с нормальным анатомическим строением мочеполовой системы и при отсутствии заболеваний, которые могли бы вызвать застой мочи;
- вторичный пиелонефрит: развивается на фоне аномалий мочеполовой системы (врожденные нарушения строения почек, мочевого пузыря и мочеточников) или имеющихся заболеваний (мочекаменная болезнь, сахарный диабет), которые приводят к застою мочи в почках. На этом фоне развивается вторичное воспаление.
По течению заболевания различают:
- острый пиелонефрит: воспалительный процесс длительностью до 6 месяцев;
- хронический пиелонефрит: длительность воспалительного процесса более 6 месяцев.
В зависимости от осложнений:
Причины
- Причиной данного заболевания является наличие болезнетворного агента (микроорганизма).
- Наиболее частым возбудителем пиелонефрита является кишечная палочка. Хотя могут быть и другие, например, стафилококки, протеи, стрептококки и энтерококки. Помимо бактерий пиелонефрит могут вызывать грибы и вирусы. Распространение микроорганизмов происходит двумя путями:
- уриногенным или восходящим (при воспалении у девочек наружных половых органов инфекция по мочевым путям поднимается вверх, достигая почек);
- гематогенным путем: микроорганизмы распространяются током крови из очагов хронической инфекции (например, при тонзиллите (хроническое воспаление небных миндалин), синусите (воспаление придаточной пазухи носа)).
Возникает пиелонефрит при наличии определенных условий:
- снижение общего иммунитета;
- врожденные и приобретенные заболевания почек и мочевых путей, которые способствуют нарушению оттока мочи (стеноз (сужение) уретры, поликистоз (образование мешочкообразных опухолей — кист) почек).
Факторы, которые способствуют возникновению либо обострению пиелонефрита:
- острые простудные заболевания;
- частые ангины (воспаление небных миндалин);
- скарлатина (детское инфекционное заболевание, вызванное стрептококком);
- наличие очагов хронической инфекции (кариозные зубы, тонзиллит);
- неполное опорожнение мочевого пузыря во время мочеиспускания;
- несоблюдение правил личной гигиены;
- пузырно-мочеточниковый рефлюкс (состояние, при котором происходит обратный заброс мочи из мочевого пузыря в почки);
- мочекаменная болезнь с обструкцией (преградой) мочевыводящих путей;
Диагностика
- Анамнез жизни и заболевания: перенесенные простудные заболевания, наличие хронических заболеваний (тонзиллит (воспаление небных миндалин), мочекаменная болезнь).
- Жалобы больного: повышение температуры тела, ноющая боль в поясничной области, слабость, недомогание, головная боль, тошнота, рвота, учащенное мочеиспускание с неприятными ощущениями, изменение прозрачности мочи. Подозрение на пиелонефрит также возникает в случае повышения температуры тела у ребенка при отсутствии каких-либо других жалоб и симптомов.
- Осмотр больного: бледность кожных покровов, незначительная отечность век, боль при пальпации (прощупывании) почек, положительный симптом Пастернацкого (при поколачивании в поясничной области слева и справа от позвоночника возникает болезненность).
- Лабораторные методы исследования:
общий анализ крови: увеличение количества лейкоцитов более 9х10 9 /л (белых клеток крови), повышение СОЭ (скорость оседания эритроцитов) свыше 15 мм/ч;
биохимический анализ крови: диспротеинемия (нарушение соотношения белковых фракций в сыворотке крови: повышение белков-глобулинов, снижение альбуминов), повышение уровня мочевины, появляется С-реактивный белок (СРБ);
общий анализ мочи: лейкоцитурия (повышенное количество лейкоцитов в моче), бактериурия (бактерии в моче более 100 тыс. микробных тел в 1 мл мочи), протеинурия (белок в моче) менее 1 г/л;
биохимический анализ мочи: повышение уровня оксалатов, фосфатов, уратов (соли);
посев мочи на флору с количественной оценкой степени бактериурии (количество бактерий в моче). Чаще обнаруживают кишечную палочку, протей и стафилококк;
антибиотикограмма мочи (определение чувствительности обнаруженного при посеве возбудителя к антимикробным препаратам).
проба Зимницкого позволяет судить о концентрационной способности почек. Сбор мочи осуществляется в течение суток через каждые 3 часа в отдельные баночки. При пиелонефрите характерна гипостенурия (низкая плотность мочи 1, 012-1,013);
проба по Нечипоренко проводят, когда есть отклонения от нормы в общем анализе мочи. Для этого утром при первом мочеиспускании первую и последнюю порции мочи спускают в унитаз, а среднюю собирают в чистую баночку и отправляют в лабораторию. При пиелонефрите содержание лейкоцитов (белых клеток крови) более 2000 в 1 мл (или 1-5 в поле зрения), эритроцитов (красных клеток крови) более 1000 в 1 мл (или 1-3 в поле зрения), цилиндров (слепки почечных канальцев из клеток и белков) – более 20 в 1 мл.
- Инструментальные методы исследования:
ультразвуковое исследование (УЗИ) органов мочевой системы;
экскреторная урография — рентгенологический метод исследования почек и мочевыводящих путей с помощью внутривенного введения рентгеноконтрастного вещества. Основан на том, что введенное вещество выделяется почками. Благодаря этому методу можно обнаружить изменения в работе почек, наличие врожденных аномалий развития;
радиоизотопная ренография – метод радиографического исследования функции почек, который основан на их способности избирательно накапливать и выделять радиофармацевтические препараты. При пиелонефрите позволяет установить асимметрию поражения почек;
компьютерная томография (КТ);
биопсия почек (метод прижизненного исследования почечной ткани) применяют в крайней степени, когда затруднителен диагноз.
- Возможна также консультация терапевта.
Лечение пиелонефрита
- В первую очередь назначают этиотропное лечение, то есть лечение, направленное на уничтожение возбудителя.
Как правило, назначают антибактериальные препараты широкого спектра действия. К ним отноятся антибитотики группы защищенных пенициллинов, цефалоспоринов и карбопенемов.
Хороший эффект оказывают хинолоны.
Антибиотики назначают в таблетированной форме на 3 недели со сменой препаратов через 7-10 дней (чтобы не развилась устойчивость микроорганизмов).
При наличии результатов антибиотикограммы терапию подбирают согласно чувствительности выявленных микроорганизмов к антибиотикам.
В тяжелых случаях назначают комбинацию из нескольких антибиотиков.
После курса антибактериальной терапии необходимо назначать уроантисептики. Препараты налидиксовой кислоты назначают на 7-10 дней.
- Помимо этиотропного лечения назначают патогенетическое (направленное на развитие заболевания) и симптоматическое лечение. Патогенетическую терапию начинают на 5-7 день от начала заболевания, когда происходит стихание воспалительного процесса. Назначают:
нестероидные противовоспалительные средства;
препараты, улучшающие кровообращение в почках (антиагреганты, ангиопротекторы, антиоксиданты);
НПВС (нестеродные противовоспалительные средства) назначают для подавления воспаления и усиления этиологического лечения длительностью 10 дней.
- Больные с пиелонефритом должны придерживаться молочнокислой диеты (употреблять творог, кефир). В остром периоде необходимо ограничивать прием соли (до 2-3 г в день), количество жидкости увеличить. Одновременно назначают мочегонные средства.
- Если же пиелонефрит возник на фоне закупорки камнем мочевых путей, то прибегают к хирургическим методам лечения (камень удаляют).
Осложнения и последствия
Осложнения пиелонефрита связаны с развитием гнойных процессов и прогрессирующим нарушением функции почек, приводящим к развитию хронической почечной недостаточности. Осложнения пиелонефрита:
- артериальная гипертония (стойкое повышение кровяного давления);
- гнойные осложнения (абсцессы (ограниченное скопление гноя в почке), паранефрит (гнойное воспаление околопочечной клетчатки), уросепсис (заражение крови));
- хроническая почечная недостаточность;
- смерть от хронической почечной недостаточности.
Профилактика пиелонефрита
- Необходимы: санация очагов хронической гнойной инфекции, оздоровление и проведение закаливающих процедур.
- Для предупреждения развития вторичного острого и хронического пиелонефрита имеет значение ранняя диагностика и соответствующая терапия мочекаменной болезни, врожденных пороков развития мочевых путей, пузырно-мочеточникового рефлюкса.
Дополнительно
Из-за анатомических особенностей строения мочеполовой системы девочки болеют в 3 раза чаще, чем мальчики. Выделяют три критических периода развития ребенка, когда его организм наиболее уязвим инфекциям органов мочевой системы:



Что такое сепсис?
Наиболее частые возбудители, которые приводят к заражению, это бактерии стафилококки, стрептококки, кишечная палочка, а также различные грибы.
Причины сепсиса у взрослых
Наиболее частая причина сепсиса – это попадание в кровь вредных микроорганизмов – бактерий, грибков и вирусов. И чем сильнее заражается организм, тем тяжелее протекает заболевание. Особенно это касается тех случаев, когда инфицирование происходит сразу несколькими видами возбудителей.
Сепсис часто может развиваться на фоне ослабленной иммунной системы. Это происходит при онкологических заболеваний, при ВИЧ, при приеме препаратов, ослабляющих иммунную систему, при лучевой терапии и других факторах.
В ряде случаев сепсис может развиваться при распространении бактерий, которые полезны для организма. Например, кишечных бактерий, которые помогают переваривать пищу. При ослабленном иммунитете эти бактерии становятся опасными. При их попадании в кровь развивается интоксикация.
Виды сепсиса у взрослых
Сепсис может развиваться на фоне различных инфекционных заболеваний. Например:
- Тяжелая ангина;
- Пневмония;
- Онкологические заболевания;
- СПИД;
- Перитонит;
- Воспаление среднего уха (отит);
- Другие тяжелые раны и инфекции.
Различают три фазы развития сепсиса:
-
Токсемия – начальная фаза заболевания, при которой возбудитель выходит из первичного очага инфекции. Сопровождается активизацией иммунной системы в ответ инфицирование;
-
Септицемия – ухудшение общего состояния пациента, в результате проникновения в кровь микроорганизмов или их токсинов;
Септикопиемия – при этой форме сепсиса вместе с общей интоксикацией в организме образуются метастатические абсцессы (гнойные очаги). Они могут находится в различных тканях и органах.
- Молниеносный сепсис с быстрым развитием септического шока и летальным исходом через 1-2 дня;
- Острый сепсис с острой воспалительной реакцией в течение 5-28 суток;
- Подострый – заболевание длится около 3-4 месяцев;
- Хронический – может продолжаться до нескольких лет.
Симптомы сепсиса у взрослых
Симптомы заболевания могут различаться в зависимости от расположения первичного очага инфекции. Однако имеются и общие симптомы, которые встречаются у всех типов заболевания. Обычно это резкое повышение температуры, жар может периодически сменяться ознобом.
Когда заболевание начинает прогрессировать, меняется внешний вид пациента, заостряются черты и меняется цвет лица, на коже появляются высыпания (гнойники). Если заболевание протекает остро у больного может развиться истощение, обезвоживание организма и пролежни. К другим симптомам сепсиса относят:
- Вялость, заторможенность сознания;
- Слабый пульс, аритмию;
- Дыхательную недостаточность;
- Чередующиеся запоры и понос;
- Нарушение мочеиспускания из-за развития токсического нефрита;
- Мутные выделения из ран.
Диагностика сепсиса у взрослых
Лечение сепсиса у взрослых
Возможен ли благополучный исход такой грозного заболевания как сепсис? Согласно статистике, около 50% случаев сепсиса заканчиваются летальным исходом. Однако вылечить заболевание все же можно, если вовремя поставить диагноз и начать лечение.
Обычно таких больных помещают в палату интенсивной терапии, где под контролем специалистов проводят антибактериальную, дезинтоксикационную, симптоматическую терапию. При необходимости поддерживают работу важных органов, назначают иммуностимулирующие средства.
Удалить очаг инфекции можно только хирургическим способом, полностью удалив гнойник. В наиболее тяжелых случаях приходится удалять целиком орган.
Для того, чтобы уничтожить возбудителя инфекции внутривенно вводят антибиотики, к которым наиболее чувствительны микроорганизмы, вызвавшие заболевание.
Длительность лечения сепсиса составляет около 2 недель. Больного можно считать выздоровевшим после полной нормализации температуры и отсутствии возбудителей в двух посевах крови.
Ю.А. Копанев, детский гастроэнтеролог-инфекционист, ФГУН Московский НИИ эпидемиологии и микробиологии им. Г.Н. Габричевского Роспотребнадзора, канд. мед. наук
Современные методы диагностики, в частности определение антител в крови методом ИФА и определение ДНК возбудителя методом ПЦР, продемонстрировали, что инфицированность людей оппортунистическими инфекциями достигает 90–99%.
Что такое оппортунистические инфекции
Так обозначаются распространенные хронические инфекционные заболевания, вызываемые условно патогенными микроорганизмами разных типов (вирусы, бактерии, простейшие, внутриклеточные микробы), поражающими преимущественно слизистые оболочки и лимфатическую систему, передающимися разными путями и имеющими ряд закономерностей.
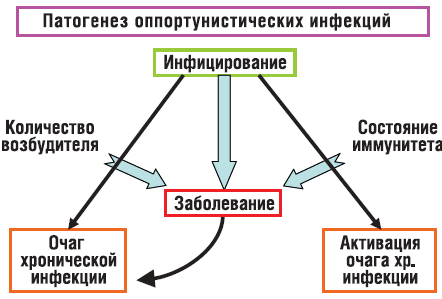
Формирование очагов хронических (оппортунистических) инфекций происходит так, как изображено на рисунке 2. Инфицирование становится заболеванием, если нарушается баланс между количеством возбудителя, попавшего в организм, и состоянием иммунной системы. При ослабленном иммунитете даже небольшое количество микроба может создать проблемы, а большое количество микроорганизмов вызовет заболевание и при неослабленном иммунитете. Некоторые микроорганизмы могут вызвать острое заболевание, а потом перейти в хроническую форму; например, это характерно для вируса Эпштейн Барр – возбудителя инфекционного мононуклеоза. Другие возбудители могут формировать хроническое заболевание без стадии острой болезни, например лямблии (острая форма лямблиоза встречается очень редко). Активизация хронической инфекции может произойти на фоне инфицирования любым другим микробом, тогда к клиническим проявлениям, характерным для этого микроорганизма, присоединяются клинические проявления, характерные для хронического очага. Например, ребенок заболевает ОРВИ, через несколько дней присоединяются симптомы кишечных нарушений. Это может быть активизацией очага хронической инфекции в ЖКТ, спровоцированной ОРВИ.
Эпидемиология
Для оппортунистических инфекций характерны всевозможные пути заражения:
- воздушно капельный (хламидии, легочные микоплазмы); передаваться могут как активные, так и неактивные формы, если человек является не только носителем, но и выделителем микроба в окружающую среду (большинство людей являются носителями, примерно 15% – выделители);
- фекально оральный (хламидии – Ch. psittaci, лямблии); хламидийная инфекция характерна для птиц, животных. Экскременты перемешиваются с землей, загрязняют руки и продукты, при попадании загрязненных и инфицированных элементов в кишечник там может сформироваться очаг хронической инфекции;
- половой (урогенитальный хламидиоз, оппортунистические инфекции); вертикальный (трансплацентарно, во время родов); за счет того, что хронические инфекции существуют в виде активных и неактивных форм (рис. 1), возможен такой способ передачи инфекции от матери плоду: у беременной женщины существует оппортунистическая инфекция в латентной форме, клинических проявлений нет, антитела в крови – в пределах нормы или не выявляются. Происходит вертикальная передача инфекции плоду (передаются неактивные формы), у родившегося ребенка в какой-то момент происходит активизация инфекции;
- трансмиссивный (через кровь и насе комых).
 |
Закономерности влияния на организм
Любой очаг хронической инфекции может вызвать следующие нарушения в организме:
- нарушение функции той системы, где локализуется данный очаг. Очаги хронической инфекции ЖКТ приводят к функциональным нарушениям: дисбактериозу кишечника, диспанкреатизму, дискинезии кишечника и желчевыводящих путей и т.п. Инфекции, тропные к лимфатической системе, вызывают лимфа денопатии. Инфекции дыхательных путей – различные респираторные дисфункции, хронический кашель, хронические заболевания верхних дыхательных путей. Если локализация инфекции мочеполовая система – гинекологические и урологические болезни, а также инфекции мочевыводящих путей;
- ослабление иммунной системы – это не дает возможности организму справиться с очагом хронической инфекции, приводит к появлению новых очагов, а также к частым ОРВИ у детей (часто болеющие дети) и другим проявлениям иммунной дисфункции;
- сенсибилизация с последующим формированием аллергических болезней. Очаги хронической инфекции ЖКТ могут быть одной из главных причин развития атопического дерматита и рецидивирующей крапивницы. Хронические инфекции дыхательной системы способствуют развитию бронхиальной астмы, поллиноза;
- хроническая интоксикация. Продукты жизнедеятельности микроорганизмов и пара зитов могут быть причиной неврологических нарушений, в том числе судорожного синдро ма, бруксизма (скрипение зубами), а также на рушений сна, аппетита, эмоциональной ла бильности, капризности, раздражительности, агрессивности;
- нарушения обмена веществ.
Наличие даже одного направления клинической картины должно наводить педиатра на предположение о поиске хронических (оппортунистических) инфекций.
Принципы диагностики
Выявление инфекционного фактора может идти по двум направлениям.
Трактовка результатов анализов представлена в таблице 2. В двух последних строках – ситуации, не требующие лечения.
| IgG | IgM | IgA | ПЦР | Трактовка |
| ↑ | N | N | ↑ или N | Инфекция есть (или есть иммунная память) |
| ↑ или N | ↑ | N | — | Активная фаза (недавнее первичное инфицирование) |
| ↑ или N | ↑ или N | ↑ | — | Активизация хронической инфекции |
| N | N | N | ↑ | Инфекция неактивна (или убитые микробы) |
| N | N | N | N | Инфекции нет (или нет клинически значимой) |
Повышение антител класса G выше диагностически значимых титров к какой либо хронической инфекции при первичной диагностике должно трактоваться как наличие этой инфекции и требует терапевтических действий: иммунокоррекции или активной этиотропной терапии.
Актуальные в педиатрии хронические инфекции
Бактериальные инфекции, вызванные условно патогенной флорой (УПФ)
Возбудители: гемолизирующая кишечная палочка, золотистый стафилококк, гемолизирующие стрептококки, клебсиеллы, лактозонегативные энтеробактерии и др. Живут на слизистых оболочках и в просвете ЖКТ, дыхательных, мочевыводящих путей.
Тактика педиатра: иммунокоррекция, применение фаготерапии, антисептиков. Применение антибиотиков показано в острую фазу (фебрильная температура, выраженность клинических проявлений).
Хламидийная инфекция
Возбудители: Ch. trachomatis, Ch. pneumoniae, Ch. psittaci. Вызывают внутриклеточные инфекции, поражающие слизистые оболочки и лимфатическую систему. Могут поражать все системы, где есть слизистая оболочка: конъюнктива глаза (интранатальное инфицирование); верхние дыхательные пути (ВДП), нижние дыхательные пути (воздушно капельный путь); слизистая ЖКТ (фекально оральный путь); мочеполовая система (половой путь или занос через лимфатическую систему);
Источники заражения:
- Человек, как здоровые носители, так и те, у кого активная форма болезни, при условии локализации на слизистых, сообщающихся с окружающей средой. Считается, что носителями хламидий являются более 90% людей.
- Птицы (попугаи, голуби, воробьи и др.). Хламидии выделяются с птичьим пометом, помет попадает в почву и на продукты питания, заражение человека происходит фекально оральным или воздушно-капельным путем.
- Кошки, мелкий рогатый скот (козы).
Инфицирование – еще не заболевание. Клинические признаки появляются при ослаблении иммунитета.
Клиническая картина зависит от локализации и активности хламидий:
- конъюнктивит (бывает у новорожденных детей при интранатальном инфицировании);
- хронические рецидивирующие заболевания ВДП (тонзиллит, фарингит), а также острые заболевания (ангина);
- рецидивирующие бронхиты или пневмонии, бронхообструкция, астма;
- хроническая дисфункция ЖКТ, дисбактериоз, не поддающийся лечению;
- атопический дерматит (хламидии, будучи внутриклеточной инфекцией, могут приводить к повреждению гистаминобразующих тучных клеток слизистых оболочек) с торпидным течением без эффекта от лечения;
- острые и рецидивирующие заболевания мочевыводящих путей, вульвиты и другие поражения половой системы.
- у детей диагноз подтверждается методом ИФА по выявлению антител;
- метод ПЦР и другие исследования, направленные на выявление возбудителя, практически не имеют смысла, поскольку локализация инфекции происходит чаще всего в труднодоступных для исследования местах (например, глубоко в бронхах или в слизистой оболочке кишечника);
- мазок из зева на выявление хламидий (методом ПЦР) нужен только для выявления степени эпидемиологической опасности, но не может быть основанием для назначения лечения;
- направление на анализы крови для выявления антител к хламидиям – по клинической картине и при наличии эпидемиологических указаний (при выявлении хламидийной инфекции в близком окружении).
Врачебная тактика при хламидийной инфекции. Применение антибактериальной терапии показано только при наличии признаков активности хламидийной инфекции, иначе не будет эффекта.
Показания для антибактериальной терапии:
- любое острое состояние, требующее назначения антибиотика: ангина, пневмония, острый бронхит, гнойный отит, гнойный тонзиллит, гайморит в стадии обострения;
- ОРЗ с высокой температурой (более 38,0 °С) более 3–5 дней;
- ОРЗ с температурой выше 37,0 °С, если она держится более 7–10 дней подряд;
- бронхообструктивный синдром; приступ бронхиальной астмы (если наличие хламидийной инфекции подтверждено анализами);
- затяжной кашель более 3 недель;
- обострение дерматита (если наличие хламидийной инфекции подтверждено анализами);
- неэффективность лечения аллергических болезней.
Примерная схема лечения в острый период хламидийной инфекции:
- Свечи Виферон и/или КИПферон для укрепления иммунной системы и повышения эффективности антибиотика, 10 дней.
- Антибиотик – макролид (кларитромицин, рокситромицин, мидекамицин, джозамицин, спирамицин), курс 10 дней.
Вне периода активности применяются общеукрепляющие средства и иммунокоррекция.
Микоплазменная инфекция
Возбудители: М. pneumoniae, М. hominis. Вызывают внутриклеточные инфекции, поражающие слизистые оболочки. Излюбленная локализация: дыхательные пути (как верхние, так и нижние) и мочеполовая система (МПС).
Источники заражения: человек – как здоровые носители, так и те, у кого активная форма при условии локализации на слизистых, сообщающихся с окружающей средой. Считается, что носителями микоплазм являются более 90% людей.
Клиническая картина – заболевания дыхательных путей и МПС. До 30% бронхиальной астмы ассоциировано с наличием микоплазменной инфекции, удачное лечение которой может избавить человека от заболевания или существенно улучшить его течение.
Диагностика и лечебная тактика при микоплазменной инфекции не отличаются от таковой при хламидийной инфекции.
Вирусные хронические инфекции Возбудители: вирус Эпштейн Барр (ВЭБ), вирусы простого герпеса 1 го, 2 го, 6 го типов (ВПГ), цитомегаловирусы (ЦМВ) и др.
Для ВЭБ характерны как острое заболевание (инфекционный мононуклеоз), так и хроническое течение по типу оппортунистической инфекции. Для ВПГ 6 го типа характерны острые состояния по клинической картине, напоминающие инфекционный мононуклеоз.
Диагностика. Исследование крови на антитела (ИФА), диагностически значимым критерием является повышение уровня IgG; возможно также выявление методом ПЦР со слизистых зева.
Лечебная тактика. При выявленном носительстве ВЭБ в период протекания ОРЗ нужно проводить противовирусную терапию (Арбидол, Виферон, Изопринозин) в сочетании с иммунокоррекцией; лечебные мероприятия наиболее эффективны в период обострения.
Выводы
Читайте также:


